Общие признаки кожных васкулитов
Сыпь при кожных васкулитах полиморфна, с элементами воспаления
Несмотря на разные симптомы, все эти ангииты имеют схожие черты:
- сыпь аллергического характера с элементами воспаления, отека, в дальнейшем с кровоизлияниями в кожу и омертвением тканей;
- элементы сыпи неодинаковы по форме и размеру, наблюдается их полиморфизм;
- высыпания симметричны;
- сыпь впервые появляется или наиболее выражена на ногах;
- склонность к острому воспалению и частым рецидивам;
- сочетание ангиита с сосудистыми или аллергическими заболеваниями.
Симптомы заболевания.
Аллергические васкулиты кожи (в зависимости от глубины поражающего процесса) подразделяют на:
- Поверхностные
- Глубокие
Симптомы аллергического васкулита кожи:
- Пурпура – сосудистые пятна на участках с кровоизлиянием
- Язвы
- Сосудистые пятна
- Папулы – розовые узелковые уплотнения кожи
- Пузыри с диаметром более 5 мм
- Подкожные узлы
- Хроническая крапивница
- Сыпь
Все вышеперечисленные симптомы, как правило, сопровождаются общим недомоганием, снижением аппетита, зудом и жжением кожных покровов, лихорадкой и повышением температуры.
Механизм развития (патогенез) кожных васкулитов
Заболевание имеет иммунокомплексную природу. Это означает, что стенки сосудов поражаются агрегатами (иммунными комплексами), состоящими из защитных антител и различных внешних вредных агентов – антигенов.
В качестве антигенов часто выступают стрепто- и стафилококки, длительно существующие в очагах инфекции (тонзиллит, кариес). Также антигенами могут быть и дрожжевые грибки при кандидозе, туберкулезные микобактерии и другие микробы, длительно существующие в организме. К ним вырабатывается большое количество антител, которые и образуют иммунные комплексы.
Предрасполагают к развитию кожного васкулита:
- алкоголизм и курение;
- промышленные интоксикации;
- сахарный диабет;
- ожирение;
- переохлаждение;
- гипертония;
- облитерирующий тромбангиит и другие заболевания периферических сосудов;
- ревматологические заболевания, например, волчанка, ревматоидный артрит или склеродермия.
Что такое васкулит?
Васкулиты — группа заболеваний, характеризующаяся развитием воспаления стенок кровеносных сосудов. Это воспаление начинается из-за нарушения иммунной реакции. Причиной может быть перенесённая инфекция, аллергия. Воспаление может затрагивать мелкие, средние, крупные сосуды. Из-за него нарушается кровообращение и кровоснабжение отдельных органов, что может стать причиной развития осложнений. Без лечения васкулита начинается некроз стенок сосудов (гибель их тканей), кровотечения, ишемия (нарушение кровотока). Заболеть васкулитом может и ребёнок, и взрослый. Заболевание может быть первичным (когда воспаление стенок сосудов — это единственное проявление без видимой причины) или вторичным. При вторичном васкулите стенки сосудов воспаляются из-за других заболеваний (инфекционных, онкологических, ревматических).
Симптомы кожных васкулитов
Проявления заболевания зависят от того, насколько крупные сосуды кожи поражены. Поэтому различают три разновидности кожных ангиитов:
- гиподермальные – глубокие, затрагивающие артерии и вены с довольно толстыми мышечными стенками (это узелковый периартериит и узловатый ангиит);
- дермальные – поверхностные, поражающие мельчайшие артерии, вены и капилляры (это полиморфный дермальный ангиит, хроническая пигментная пурпура и другие).
Кожная форма узелкового периартериита
Обычно наблюдаются немногочисленные образования величиной от 1 до 3 см, периодически появляющиеся по ходу сосудов на ногах. Кожа над ними приобретает синюшно-розоватый оттенок. Такие узлы болезненны, могут превращаться в язвы, существуют от нескольких недель до месяцев.
Узловатый ангиит, или узловатая эритема
Характерные черты – красноватые узелки, слегка приподнятые над поверхностью кожи и болезненные. Чаще всего они располагаются по передней поверхности голеней. Такие узлы постепенно развиваются и исчезают.
Обычно узлы болезненны и воспалены в течение нескольких недель. Затем они постепенно уменьшаются в размерах и сливаются с кожей, оставляя пятна синюшного цвета, которые затем также исчезают без следа. Такое состояние довольно часто рецидивирует, поэтому у пациента на голенях одновременно могут быть как вновь образовавшиеся узлы на разной стадии развития, так и уже исчезающие.
Полиморфный дермальный ангиит (болезнь Гужеро-Рюитера)
Один из вариантов полиморфного дермального ангиита — геморрагический
Это заболевание имеет несколько видов:
- уртикарный (напоминает хроническую крапивницу);
- геморрагический (проявляется геморрагической сыпью в виде петехиальных кожных кровоизлияний, пурпуры, кровоподтеков – экхимозов, пузырей, вскрывающихся с образованием эрозий и язвенных дефектов);
- папуло-некротический (воспаленные узлы в центре подвергаются распаду тканей – некрозу, поэтому после их заживления остаются втянутые рубцы);
- пустулезно-язвенный (напоминает гангренозную пиодермию – сначала на коже возникают пузырьки, которые затем образуют сплошную воспаленную поверхность, и в итоге превращаются в язву диаметром до нескольких сантиметров, после заживления остается глубокий рубец);
- некротически-язвенный (сразу же формируются очаги некрозов кожи, превращающиеся в язвы);
- полиморфный (одновременно присутствуют пурпура, узелки, волдыри и другие высыпания).
Хроническая пигментная пурпура
Это заболевание имеет синонимы: прогрессирующая пигментная пурпура Шамбера или кожный гемосидероз. Оно проявляется постоянно рецидивирующими множественными подкожными кровоизлияниями (петехиями), которые затем трансформируются в буроватые пятна отложений железа, то есть в гемосидероз.
Классификация
Васкулиты — большая группа заболеваний, и для них применяется две классификации. Первая — по этиологии — она учитывает, по каким причинам появляется заболевание. Вторая — по локализации, учитывает, какие именно сосуды поражены.
По этиологии
Эта классификация учитывает причины васкулитов:
- первичные. Воспаление стенок сосудов не связано с другими заболеваниями, не является их проявлением и развивается как самостоятельная болезнь. Точные причины первичных васкулитов не установлены, но известно, что большую роль играет наследственная предрасположенность;
- вторичные. Стенки сосудов воспаляются из-за других заболеваний, воспаление является одним из их проявлений.
Выделяют несколько видов вторичных васкулитов по основному заболеванию или состоянию, вызвавшему воспаление стенок сосудов:
- вирусы гепатита B и C;
- сифилис;
- онкологические заболевания;
- реакция на приём медикаментов.
По локализации
Деление по локализации учитывает, какие именно сосуды поражены при васкулите и где они расположены. Это определяет клиническую картину, подходы к лечению, прогноз и возможные осложнения. Воспаляться могут стенки мелких, средних и крупных кровеносных сосудов, воспаление может затрагивать разные по размеру кровеносные сосуды или сосуды отдельных органов.
Васкулиты крупных кровеносных сосудов
При воспалении стенок крупных кровеносных сосудов есть несколько общих симптомов. Это большие отклонения от нормы при изменении артериального давления, аномалии распространения пульсовых волн. При каждой такой волне после сокращения сердца давление в артериях повышается. Если на руках или ногах волна несимметрична или отсутствует, это может быть признаком васкулита. На заболевание также указывает развитие ишемии (снижение кровотока на отдельном участке), перемежающаяся хромота (боли, возникающие при ходьбе и проходящие после отдыха). У каждого из видов васкулитов крупных кровеносных сосудов есть собственные дополнительные симптомы.
Гигантоклеточный артериит. Воспаление затрагивает грудную аорту, а также идущие от неё на шею крупные артерии, экстракраниальный отдел сонной артерии. Часто причиной гигантоклеточного артериита становится ревматическая полимиалгия. Среди симптомов: головные боли, ухудшение зрения, лихорадка, потеря веса, быстрая утомляемость, общее недомогание.
Артериит Такаясу. Воспаление стенок аорты и её ветвей, стенок лёгочных артерий, чаще развивается у молодых женщин. Первые признаки болезни — слабость, спастические боли в конечностях, периодические нарушения зрения, гипертония, различие в значениях пульса или артериального давления на разных ногах или руках или на руке и ноге с одной и той же стороны.
Васкулиты средних по калибру сосудов
Общее проявление — симптомы инфаркта тканей поражённых органов: происходит их омертвение из-за недостаточного кровоснабжения. На коже это проявляется образованием узелков, язв, сетчатым ливедо (изменением окраски). При инфаркте мышечной ткани появляются сильные боли. Возможно развитие множественной невропатии (поражение нескольких нервов), поражения почек (повышение давления в почечных артериях), ишемии брыжейки, из-за которой нарушается кровоток в сосудах кишечника. Точные симптомы зависят о того, где именно находятся поражённые сосуды.
Кожный васкулит. Поражает сосуды подкожной клетчатки, из-за чего на коже появляются язвы, пурпура (кровоизлияния в кожу или под неё, выглядят как россыпи небольших красных точек), петехии (ярко-красная сыпь).
Узелковый полиартериит. При этом заболевании воспаляются стенки мышечных артерий, из-за чего развивается вторичная ишемия тканей. При узелковом артериите возможно поражение кожи, почек, периферических нервов, органов желудочно-кишечного тракта, любых других органов. Не характерно поражение лёгких. Сперва появляются общие симптомы: быстрая утомляемость, лихорадка. Другие проявления зависят от того, какой именно орган поражён.
Васкулиты сосудов мелкого калибра
При воспалении стенок мелких сосудов развиваются симптомы инфаркта тканей в поражённой области. Часто эти проявления схожи с симптомами васкулитов средних сосудов.
Криоглобулинемический васкулит. Является системным, поражает в основном мелкие сосуды. В сыворотке крови при анализе выявляются криоглобулины. Симптомы разнообразны и определяются локализацией воспаления. Часто развивается поражение почек, периферической нервной системы, появляется сосудистая пурпура. Общие проявления — слабость, незначительное повышение температуры, быстрая утомляемость. В 90% наблюдений появляется пурпура, чаще она образуется на коже ног. При поражении почек развиваются периферические отёки, повышение давления в почечной артерии. Также возможно появление мышечных и суставных болей, увеличение лимфатических узлов.
Гранулематоз Вегенера. Поражение может затрагивать любые органы, но чаще это органы дыхания или почки. Если поражены органы дыхания, первыми симптомами становятся кашель и насморк, после чего развиваются отёки, повышение давления, появляются симптомы поражения сразу нескольких органов.
Геморрагический васкулит. Чаще им болеют дети. Есть четыре формы заболевания: кожная (кожно-суставная), абдоминальная (с поражением органов пищеварения), почечная, смешанная. Соответственно, выделяют характерные симптомы, среди которых пальпируемая пурпура, абдоминальные или суставные боли, почечный синдром, рвота, тошнота.
Микроскопический полиангиит. Редкое заболевание, которое чаще всего поражает почки. Примерно в трети наблюдений дополнительно на коже появляется пурпура. Возможно поражение органов дыхания с быстрым развитием одышки, кровохаркания, анемии. Если на этом фоне развивается альвеолярное кровотечение, больному нужна неотложная помощь. Также возможны боли в животе, рвота и тошнота, поражение нервной системы.
Васкулиты, способные поражать кровеносные сосуды, различные по размеру
Болезнь Бехчета. Воспаление развивается на стенках мелких или средних сосудов. Симптомы зависят от локализации. Болезнь может поражать лёгкие, почки, желудок, головной мозг. Особенность — часто появление язв на слизистых во рту, в области гениталий, других слизистых оболочек.
Синдром Когана. Редкое заболевание, при котором воспаляются сосуды разного калибра. Болезнь часто сопровождается лихорадкой, суставными болями, неврологическими нарушениями, снижением зрения, потерей слуха (может быть необратимой).
Системные васкулиты
В этой группе — связанные с системными заболеваниями васкулиты:
- системная красная волчанка. Иммунная система начинает выработку антител, которые повреждают здоровые клетки. Из-за этого воспаляются стенки сосудов и развивается волчаночный васкулит;
- ревматоидный артрит. Это — системное воспалительное заболевание с поражением мелких суставов. Может сопровождаться ревматоидным васкулитом;
- саркоидоз. Болезнь сопровождается образованием гранулём (узелков) в воспалённых тканях. Очаги воспаления при саркоидозе образуются в лимфатических узлах, лёгких, печени, селезёнке, на коже, костях. Саркоидоз может сопровождаться саркоидным васкулитом.
Васкулиты отдельных органов
Воспаление сосудов может затрагивать только один, отдельный орган. К таким заболеваниям относят:
- кожный васкулит. Поражает малые и средние сосуды в коже и подкожной клетчатке, проявляется образованием язв, пурпур, петехий;
- кожный лейкоциткластный ангиит. Воспаление сосудов в коже изолировано и не сопровождается системным васкулитом или другими сопутствующими состояниями;
- первичный ангиит центральной нервной системы. Поражает сосуды спинного, головного мозга, мягкой мозговой оболочки. Признаков системного воспаления нет;
- изолированный аортит. Форма васкулита с ограниченной локализацией воспаления стенок сосудов.
Диагностика
Распознавание кожных васкулитов проводится на основании типичной клинической картины. В некоторых случаях назначается биопсия пораженного участка кожи с его микроскопическим исследованием. При этом подтверждается поражение сосудов разного диаметра и окружающих тканей.
Основная трудность – дифференциальная диагностика кожного васкулита и проявлений туберкулеза. Среди них выделяют индуративную эритему и папулонекротический туберкулез. В пользу кожного туберкулезного процесса свидетельствуют:
- молодой возраст больных;
- обострение туберкулеза кожи зимой;
- положительные туберкулиновые пробы;
- туберкулезное поражение других органов.
Профилактика
Причины появления первичных васкулитов неизвестны, поэтому их специальная профилактика не проводится. Профилактика вторичных васкулитов ведётся в нескольких направлениях и предполагает восстановление, поддержание нормального состояния здоровья:
- снижение риска заражения вирусом гепатита B, гепатита C, другими инфекциями;
- своевременное и корректное лечение любых заболеваний и в особенности — инфекционных;
- приём лекарственных средств только по назначению врача;
- ведение здорового образа жизни: поддержание нормального веса, отказ от вредных привычек, правильное питание и достаточная физическая активность;
- контроль аллергии. Если они есть, важно исключить аллергические реакции на продукты питания, лекарственные средства.
Лечение
При кожном васкулите окончательная причина заболевания неизвестна. Поэтому используют комплексные лечебные меры, направленные на разные звенья патогенеза (развития) заболевания. Необходимы:
- санация инфекционных очагов – лечение тонзиллита, кариеса, отита, холецистита и других воспалительных процессов;
- коррекция нарушенного обмена веществ, нормализация уровня сахара в крови, снижение веса;
- антигистаминные средства;
- препараты витаминов С, РР, группы В;
- препараты кальция;
- нестероидные противовоспалительные лекарства;
- антибиотики (при четкой связи обострения процесса с инфекционным заболеванием).
В тяжелых случаях назначаются методы экстракорпоральной детоксикации («очищения крови») – гемосорбция или плазмаферез, а также глюкокортикоидные гормоны с постепенной их отменой.
При хроническом течении заболевания ревматолог может назначить специальные средства, например, делагил.
Наружное лечение:
- при пятнах, папулезной сыпи, узелках показаны повязки с гормональными мазями, например, с фторокортом;
- при некрозе и язвах используются мази Вишневского, солкосерил, ируксол, метилурациловая.
Во время обострения процесса необходим постельный режим. В тяжелых случаях, особенно требующих приема глюкокортикостероидов, необходима госпитализация в отделение ревматологии.
Причины
Воспаление стенок сосудов начинается из-за аутоиммунных нарушений, при которых происходит выработка антител против клеток собственного организма. Точные причины первичных васкулитов не установлены. Вторичные васкулиты развиваются на фоне инфекционных или онкологических заболеваний, как редкое осложнение вакцинации, после перегрева или переохлаждения, солнечных ожогов.
Среди других возможных причин — аллергия на лекарства. Установлено больше 150 лекарственных средств, которые могут провоцировать заболевание. В их числе некоторые антибиотики, анальгетики, рентгеноконтрастные вещества, сыворотки, вакцины, а также препараты йода, витамины группы B и другие препараты. Аллергия, аутоиммунный сбой и развитие васкулита после их приёма происходит не всегда. Риск таких осложнений определяется индивидуальной реакцией на компоненты лекарства. Поэтому важно, чтобы все препараты подбирал врач. Не нужно самостоятельно подбирать себе антибиотики или антигистаминные средства.
Прогноз и профилактика
Несмотря на комплексное лечение, полное и окончательное устранение кожных поражений не происходит, у больного в любое время может развиться рецидив. Для жизни больного кожные васкулиты не опасны. Также они не опасны и для окружающих, не заразны, непосредственно не передаются по наследству. Ребенок может унаследовать лишь нарушения в работе иммунной системы, которые могут проявиться самыми разными заболеваниями в будущем.
Для профилактики рецидивов заболевания необходимо:
- устранение очагов хронической инфекции;
- отказ от длительной нагрузки на ноги;
- избежание ушибов и переохлаждений;
- рациональное трудоустройство с исключением вредных факторов.
Все о кожных васкулитах рассказывает практикующий врач-дерматолог В.В. Макарчук:
Лейкоцитокластический васкулит
Васкулит – воспалительное заболевание кровеносных сосудов. В статье сделан акцент на лейкоцитокластическом васкулите, который наиболее часто встречается в практике врача-дерматолога. В частности, рассмотрены современный взгляд на патогенез и этиологию, возможные клинические проявления (геморрагическая сыпь, язвы и т.д.) и подходы к лечению. Известно, что терапия васкулита зависит от этиологических факторов, а также тяжести кожных проявлений.
Таблица 1. Классификация васкулитов кожи
Рис. 1. Геморрагическая сыпь при васкулите
Рис. 2. Язвы при васкулите
Рис. 3. Васкулит по типу ливедо
Таблица 2. Методы лечения васкулитов кожи
Рис. 4. Общий подход к лечению лейкоцитокластического васкулита
Последнее время отмечается повышение обращаемости пациентов к врачам разных специальностей (терапевтам, дерматологам, сосудистым хирургам и т.д.) по поводу геморрагических высыпаний в области нижних и верхних конечностей. Как правило, таким больным ставят диагноз «васкулит кожи».
Васкулит – воспалительное заболевание кровеносных сосудов. Он может быть первичным, вторичным или проявлением системного заболевания.
Следствием воспаления кровеносных сосудов дермы и подкожно-жировой клетчатки является васкулит кожи. В настоящее время данная патология не выделена в самостоятельную нозологическую единицу. Об изолированном васкулите кожи следует говорить, если не установлена системная патология. Однако признаки системного патологического процесса могут быть обнаружены после появления высыпаний на коже.
Сказанное ранее обусловливает сложность создания единой классификации васкулитов кожи. Один из возможных вариантов такой классификации представлен в табл. 1.
Для обозначения проявлений васкулита на коже часто используют термин «пурпура» (от лат. purpura
). Это связано с характерной окраской кожных высыпаний при воспалении сосудов. В медицине под пурпурой понимают мелкопятнистые капиллярные кровоизлияния в и под кожу или в слизистые оболочки красновато-фиолетового цвета, которые не бледнеют при надавливании. Выход эритроцитов из кровеносного русла происходит в результате нарушения целостности сосудистой стенки. В дерматологической практике чаще сталкиваются с лейкоцитокластическим васкулитом.
Определение
Впервые гиперчувствительный ангиит (васкулит) был упомянут в работе P. Zeek и соавт. в 1948 г. [1]. Высыпания на коже в виде пурпуры, некротического васкулита были отмечены на фоне применения сыворотки. В дальнейшем наряду с термином «гиперчувствительный васкулит» использовали термины «медикаментозный васкулит» или «аллергический васкулит» – в связи с первичностью либо вторичностью патологического процесса, проявления которого ограничивались преимущественно кожей, а также в связи с изолированным васкулитом кожи.
В современной литературе при обсуждении вопросов, связанных с изолированными васкулитами кожи, преимущественно упоминается лейкоцитокластический васкулит. Это понятие было введено на основании консенсуса, принятого на конференции в Чапел-Хилл (США) в 1994 г., – изолированный лейкоцитокластический ангиит кожи, без проявлений системного васкулита и гломерулонефрита – и используется в контексте аллергического васкулита [2].
Гистологически данный вид васкулита характеризуется воспалением мелких сосудов, в которых воспалительный инфильтрат представлен нейтрофилами. После дегрануляции нейтрофилы погибают и, подвергаясь распаду, образуют инфильтрат. Данный процесс получил называние «лейкоцитоклазия». Следует отметить, что не все васкулиты мелких сосудов сопровождаются разрушением нейтрофилов. Описаны также лимфоцитарные и гранулематозные васкулитные инфильтраты.
Лейкоцитокластический васкулит может затрагивать мелкие сосуды не только кожи, но и других органов. В то же время лейкоцитоклазия может возникать и при васкулите, и при других заболеваниях, при которых нейтрофилы являются ключевыми клетками воспалительного процесса.
Таким образом, термин «лейкоцитокластический васкулит» не дает представления об этиологии и патогенетических механизмах заболевания.
Клинические проявления
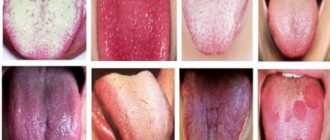
Для лейкоцитокластического васкулита кожи характерно появление пурпуры преимущественно в дистальных отделах нижних конечностей (рис. 1). Высыпания представлены петехиями диаметром около 3 мм. Петехиальная сыпь также может локализоваться на предплечьях и кистях, реже – на верхней части туловища. У лежачих больных проявления лейкоцитокластического васкулита локализуются, как правило, на спине или боковой поверхности тела.
Помимо петехий лейкоцитокластический васкулит может сопровождаться волдырями, эритематозными бляшками, буллезно-геморрагическими высыпаниями и изъязвлениями (рис. 2). Реже встречаются сетчатое ливедо (рис. 3), глубокие язвы и узелки. Их появление расценивается как вовлечение в патологический процесс средних артерий.
Острое начало заболевания с одновременным появлением петехиальных высыпаний на коже часто ассоциируется с приемом ряда лекарственных препаратов или развитием инфекции. Рецидивирующие петехиальные высыпания на коже могут наблюдаться при пурпуре Шенлейна – Геноха и заболеваниях соединительной ткани. Хроническое течение лейкоцитокластического васкулита часто отмечается у больных со злокачественными новообразованиями, криоглобулинемией и системным васкулитом мелких сосудов.
Патогенез
Возникновение лейкоцитокластического васкулита связано с совокупностью факторов: поврежденный кожный покров (особенно на фоне присоединившейся вторичной инфекции), лекарственные средства, иммунные комплексы, воспалительные клетки и эндотелий сосудов. Следует отметить, что уникальность сосудистой системы кожи обусловлена способностью реагировать как на экзогенные, так и на эндогенные раздражители. При этом миграция лейкоцитов, изменение проницаемости и признаки воспаления отмечаются преимущественно в посткапиллярных венулах [3]. Эндотелиальные клетки на данном уровне вырабатывают специфический набор прокоагулянтов и антикоагулянтов, а также экспрессируют молекулы HLA класса II. Этим можно объяснить способность эндотелиальных клеток выступать в роли антиген-презентующих агентов, экспрессировать Толл-подобные рецепторы, ответственные за распознавание патогенных микроорганизмов, молекулы CD32, участвующие в реакции гиперчувствительности третьего типа, и гистаминовые Н1-рецепторы, стимуляция которых приводит к вазодилатации.
Таким образом, лейкоцитокластический васкулит является результатом реакции сосудов на разные раздражители, начиная с патогенных микроорганизмов и заканчивая циркулирующими иммунными комплексами, которая развивается при участии эндотелиальных рецепторов на уровне посткапиллярных венул.
Приходится констатировать, что патогенез лейкоцитокластического васкулита остается не до конца понятным. Его развитие, как и в случае многих других аутоиммунных заболеваний, является результатом сложного взаимодействия генетических и экологических факторов. При этом большинство авторов считают, что это заболевание инициирует отложение иммунных комплексов в стенках сосудов. Данное предположение подтверждено результатами экспериментальных исследований с участием как животных, так и человека. Было выявлено, что патогенез лейкоцитокластического васкулита сходен с механизмом развития реакции Артюса [4]. При большом количестве антигенов циркулирующие иммунные комплексы «антиген – антитело» откладываются в стенках кровеносных сосудов.
В развитии воспаления при лейкоцитокластическом васкулите участвуют также компоненты комплемента С3а и С5а. Они способствуют выработке и активации хемотаксических факторов, которые в свою очередь стимулируют миграцию нейтрофилов и базофилов в очаг воспаления. Активированные нейтрофилы высвобождают молекулы адгезии, цитокины, коллагеназу и эластазу, а также свободные радикалы, что приводит к повреждению сосудистой стенки. При васкулите мелких сосудов также наблюдаются другие типы иммунных реакций – реакции Джелла и Кумбса.
Этиологические факторы
Выявление первопричины патологии напрямую связано с выбором терапевтической тактики.
В частности, на начальном этапе диагностики васкулита кожи следует определить, является ли поражение сосудов изолированным, первичным, идиопатическим, либо вторичным, системным, с вовлечением других органов и систем. Наиболее часто лейкоцитокластический васкулит сопровождает аутоиммунные и инфекционные заболевания, а также злокачественные новообразования, является реакцией на препараты.
Следует отметить, что причины развития лейкоцитокластического васкулита у детей и взрослых различаются. Так, в детском возрасте чаще встречается пурпура Шенлейна – Геноха (системный геморрагический васкулит). Она развивается преимущественно на фоне бактериальных и вирусных инфекций респираторного и желудочно-кишечного тракта. Этиологическими факторами пурпуры Шенлейна – Геноха считаются бета-гемолитический стрептококк группы А, гемофильная палочка, хламидии, микоплазмы, легионеллы, иерсинии, вирусы Эпштейна – Барр, Коксаки, гепатита В и С, аденовирус, цитомегаловирус, парвовирус В19, сальмонеллы, Helicobacter
pylori
,
Clostridiumdifficile
.
В качестве триггера могут выступать алкоголь, некоторые лекарственные средства, пищевые продукты, переохлаждение, укусы насекомых [5].
Прогноз
В большинстве случаев, при исключении системного заболевания, изолированный лейкоцитокластический васкулит характеризуется относительно благоприятным прогнозом. Примерно в 50% случаев полная ремиссия наступает в период от шести месяцев до одного года. Однако заболевание может приобретать хроническое рецидивирующее течение от нескольких месяцев до нескольких лет.
Прогностическим критерием хронизации считают наличие артралгий, криоглобулинемии и отсутствие лихорадки [6].
Терапия
Выбор терапии зависит от этиологии заболевания и выраженности клинических проявлений (рис. 4, табл. 2) [7].
Если лейкоцитокластический васкулит вторичен, например развился на фоне инфекции либо приема лекарственных средств, основным и нередко достаточным компонентом терапевтической стратегии считается устранение провоцирующего фактора.
В случае если васкулит – проявление системного патологического процесса (например, при гранулематозе, сопровождающемся полиангиитом, синдроме Чарга – Стросса), схема лечения определяется тяжестью поражения внутренних органов и, как правило, включает назначение системных глюкокортикостероидов и других препаратов, обладающих иммуносупрессирующим действием. Последние годы при системных васкулитах все чаще используют биологическую терапию (ритуксимаб). Кроме того, перспективным является применение цитокиновой терапии (интерлейкины 5 и 6) [8–10].
Хроническое рецидивирующее течение лейкоцитокластического васкулита требует использования эффективных и безопасных, с относительно небольшим количеством нежелательных побочных реакций препаратов. Больным рекомендуется постельный режим. При этом нижние конечности должны быть приподняты.
В качестве симптоматической терапии для устранения жжения и/или зуда назначают нестероидные противовоспалительные, анальгетические и антигистаминные препараты. Однако эти средства не оказывают влияния на течение заболевания и не препятствуют развитию рецидивов.
Если высыпания становятся шероховатыми, изъязвляются или на их фоне возникают узелковые элементы, заболевание рецидивирует, требуется расширение медикаментозной терапии. Так, при лейкоцитокластическом васкулите, пурпуре Шенлейна – Геноха, уртикарном васкулите у некоторых больных эффективны колхицин и дапсон [11–13]. В случае их неэффективности назначают низкие дозы системных глюкокортикостероидов, в частности 10–20 мг/сут преднизолона. Повышение дозы глюкокортикостероидов до 0,5–1,0 мг/кг/сут рекомендовано при наличии пузырных элементов, некроза и склонности к изъявлениям [14]. После достижения положительного клинического эффекта препараты должны отменяться медленно, с плавным снижением терапевтической дозы.
При хроническом лейкоцитокластическом васкулите целесообразно применение азатиоприна [14].
Относительно недавно у пациентов с васкулитом кожи была доказана эффективность биологического препарата ритуксимаб, который является моноклональным антителом против CD20-положительных клеток. Данный препарат особенно эффективен при первичном лейкоцитокластическом васкулите, протекающем в сочетании с криоглобулинемией, а также при вторичном васкулите, развившемся на фоне гепатита С и синдрома Шегрена [15].
Заключение
Многочисленные попытки дать определение и создать классификацию заболеваний, характеризующихся изолированным воспалением сосудов кожи, предпринимаются до сих пор.
В настоящее время под лейкоцитокластическим васкулитом подразумевают разнородную группу воспалительных поражений стенок мелких сосудов кожи, которые развиваются под воздействием этиопатогенетических и триггерных факторов. В большинстве случаев они являются следствием патологии других органов и систем.
Чтобы определиться с номенклатурой этих заболеваний и разработать новые патогенетически обоснованные методы лечения, необходимо продолжить изучение механизмов их развития.
Диета при васкулите
Рацион при васкулите составляют так, чтобы исключить пищевые аллергии, нормализовать вес, обеспечить суточную потребность в калориях, витаминах, минералах и т.п. Формируя диету, учитывают спровоцировавшие васкулит причины и то, какие именно органы были поражены из-за воспаления стенок кровеносных сосудов и нарушения кровообращения. Например, при поражении желудка, кишечника нужен специальный план питания.
Общие рекомендации предполагают организацию здорового питания: исключение продуктов, которые вызывают аллергическую реакцию, употребление достаточного количества свежих овощей и фруктов, молочных продуктов, злаков, исключение жирных, острых, жареных блюд. В каждом отдельном случае за помощью в составлении рациона можно обратиться к врачу-диетологу.
Прогноз
Зависит от формы, локализации васкулита, тяжести заболевания. В некоторых наблюдениях первичный васкулит проходит без лечения и вообще не оставляет последствий. В других заболевание развивается стремительно и угрожает жизни. Важно вовремя, сразу после появления первых симптомов обращаться к врачу общей практики или ревматологу. Основная опасность при большинстве форм васкулита — в возможных осложнениях:
- тяжёлые сердечно-сосудистые заболевания, инфаркты при узелковом полиартериите;
- развитие инфекций и лёгочные кровотечения при микроскопическом полиартериите;
- инфекции, почечная, дыхательная недостаточность, сердечно-сосудистые катастрофы при гранулематозе Вегенера;
- частичная или полная потеря зрения при гигантоклеточном артериите (но в целом прогноз благоприятный);
- инсульты, инфаркты при артериите Такаясу.
Чтобы улучшить прогноз, важно строго соблюдать рекомендации лечащего врача, стараться продлить ремиссию заболевания, исключить факторы, провоцирующие рецидивы.
Валерия Король – врач-терапевт, ревматолог, Член экспертного совета МедПортала «Как избежать повторного васкулита?
— Избегать факторов, которые могут провоцировать обострение болезни:
- Инфекций
- Стресса
- Нахождение под прямыми солнечными лучами
- Немотивированный прием лекарств
- Отказ от курения
- Нормализация массы тела
- Валерия Король
- врач-терапевт, ревматолог»