- Общие сведения
- Причины развития заболевания
- Симптомы пневмонии легких
- Диагностика
- Лечение полисегментарной пневмонии
- Профилактика
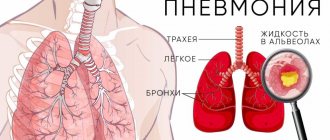
Полисегментарная пневмония – воспалительный процесс, возникающий сразу в нескольких функциональных отделах (сегментах) легких. Легочные сегменты – условное разделение органа на отдельные области (легочные мешочки или альвеолы), принятое в медицине для корректного описания места развития патологии. В рентгенологии различают 21 бронхиальный сегмент: 11 — справа, 10 – слева. В описании сегменты условно обозначаются «S1», «S2» и так далее.
Как правило, болезнь протекает тяжело. При лечении врач-пульмонолог назначает сильные антибиотики внутривенно, а также препараты для комплексной терапии в виде муколитических средств, противомикробных лекарств и витаминов. Подробнее расскажем в статье.
Общие сведения
По данным статистики, в России патология фиксируется:
- у детей дошкольного возраста – до 500 случаев на 100 тыс. человек;
- у взрослых до 800 случаев на 100 тыс. человек.
Полисегментарная пневмония – многокомпонентная болезнь, которая развивается из-за инфицирования организма вредоносными микроорганизмами (грибы, вирусы, паразиты, бактерии) на фоне резкого снижения иммунитета.
Характерные побочные процессы затрагивают лимфатические узлы, провоцируют кислородную и сердечную недостаточность. Из-за анатомических особенностей чаще всего поражаются правое легкое во II, VI, X сегментах и левое в VI, VIII, IX, X.
80% больных не требуют госпитализации, 20% проходят лечение в отделении больницы, в интенсивную терапию попадают больные с агрессивным течением болезни, смертность составляет 5%.
Особенности двусторонней пневмонии
Легкие – парный орган, главной задачей которого является дыхание. Этот процесс происходит в альвеолах легких, где осуществляется газообмен с легочными капиллярами. Таким образом, вдыхаемый кислород легко поступает в кровь, и одновременно углекислый газ перемещается из крови в альвеолы.
Функция дыхания заметно нарушается при воспалительных патологиях легких. Чаще всего пациенты сталкиваются с односторонним инфекционно-воспалительным поражением. Однако нередки и случаи двустороннего поражения легких. Данная проблема особенно актуальна в периоды вирусных эпидемий. В частности, это касается свиного гриппа (H1N1) и новой коронавирусной инфекции COVID-19. У всех пациентов со среднетяжелым, тяжелым и крайне тяжелым течением COVID-19 наблюдается именно двустороннее поражение легких.
Первая, основная особенность такого поражения, которое следует отметить – двусторонняя пневмония протекает тяжелее односторонней. Когда у пациента одно легкое здоровое, то оно вполне справляется со всеми нуждами организма по обеспечению кислородом органов и тканей. Как правило, уровень сатурации (обеспеченность тканей кислородом) при одностороннем поражении в норме, чего не наблюдается при двустороннем воспалении легких.
Как и одностороннее поражение легких, двусторонняя пневмония протекает в различных морфологических формах. Легче всего переносится очаговая пневмония, при которой размер пневмонической инфильтрации (скопления иммунных клеток и воспалительных элементов в легком) составляет не более 2 см. Также различают сегментарную (поражение в рамках одного сегмента легкого), полисегментарную (вовлечено несколько сегментов легких) и лобарную (поражена доля легкого). Как несложно догадаться, чем больше зона поражения, тем тяжелее протекает болезнь.
Двусторонние пневмонии особенно тяжело протекают у людей старше 65 лет, детей младше 5 лет, а также у людей с хроническими заболеваниями сердечно-сосудистой, дыхательной системы и сахарным диабетом.
И у взрослых, и у детей, тяжелее всего протекают двусторонние интерстициальные пневмонии. В данном случае воспаление затрагивает как альвеолы, так и периальвеолярные ткани. Таким образом, функция дыхания значительно ослабевает.
Рисунок 1. Основные органы дыхания. Источник: Cancer Research UK / Wikimedia Commons
Состояние больных с интерстициальной пневмонией быстро ухудшается, что приводит к дыхательной недостаточности и требует скорейшего медицинского вмешательства.
Важно! Двусторонняя пневмония и ИВЛ. Тяжелые пациенты с двусторонним поражением легких могут перевести на искусственную вентиляцию легких. К этой мере прибегают, когда все остальные методы не привели к желаемому результату. Многие ошибочно полагают, что аппараты ИВЛ – причина высокого уровня летальности среди пациентов, находящихся на искусственной вентиляции легких. Однако высокий уровень летальности, прежде всего, связан с тяжестью протекания заболевания. На ИВЛ переводят очень тяжелых больных с изначально высоким риском летального исхода. Вместе с тем, при использовании ИВЛ существуют риски травматизации легких, а также инфицирования внутрибольничными инфекциями.
Причины развития заболевания
70-90% клинических случав воспалительного процесса – это инфицирование патогенными микроорганизмами. Микроорганизмы за короткое время активно разрастаются, создавая несколько внутренних слоев, что усложняет процесс лечения. Антибактериальная терапия ликвидирует наружный стафилококковый конгломерат, оставляя нетронутым внутренний.
Патогены попадают в организм через верхние дыхательные пути, фиксируются на эпителии бронхиол и размножаются.
Инфекции, провоцирующие заболевание:
- Бактериальные: пневмококки, стрептококки, стафилококк золотистый, хламидии, гемофильная палочка, легионеллы, микоплазмы, герпетические агенты 1-6 типов. Некоторые бактерии являются частью условно-патогенной флоры человеческого тела и провоцируют заболевание, только когда снижен иммунитет. Остальные проникают в организм несколькими путями: воздушно-капельным (слюна, слизь больного), бытовым (контакт через рукопожатие, поцелуй), половым (оральные и генитальные контакты), нисходящим, когда ребенок заражается от матери выходя через родовые пути, внутриутробным — через плаценту.
- Грибковые.
- Вирусные. По форме различают острую, абортивную, латентную, хроническую или персистирующую патологию.
- Паразиты.
Между тяжестью протекания пневмонии и иммунитетом существует прямая взаимосвязь: чем слабее иммунный ответ, тем сильнее поражаются нижние дыхательные пути. Это происходит по ряду причин:
- Чрезмерные физические нагрузки и постоянный стресс повышают выработку надпочечниками гормонов кортизола, норадреналина, адреналина, которые в свою очередь угнетают выработку Т-лейкоцитов и лейкоцитов.
- Курение и алкоголь провоцируют стеноз — устойчивое снижение просвета крупных и мелких сосудов. Скорость тока лимфы и крови падает, затрудняя работу лейкоцитов. Наряду с этим происходит стабильная интоксикация организма. Допустимая безвредная доза алкоголя – 30-50 мл.
- Термическое, химическое поражение легких при работе на вредном промышленном производстве.
- Переохлаждение.
- Врожденные патологии.
- Сильные аллергические реакции.
- Малоподвижный образ жизни. В группе риска – лежачие престарелые, которые не в состоянии совершать ежедневные прогулки на воздухе, тем самым запуская естественную вентиляцию легких.
Полисегментарную пневмонию можно классифицировать по нескольким видам:
- в зависимости от возбудителя — типичная/атипичная,
- по локализации воспалительного процесса — правосторонняя/левостороння или же двусторонняя,
- по форме заболевания — внегоспитальная/больничная,
- по течению — острая/затяжная.
Внебольничная форма легко и быстро поддается лечению, штаммы возбудителей не обладают ярко выраженной резистентностью по отношению к антимикробной терапии.
Больничная форма развивается, когда на фоне основного заболевания присоединяются больничные микроорганизмы (заражение от медперсонала или соседа по палате). Такая форма плохо откликается на лечение, так как микроорганизм возник непосредственно в больничных условиях, его защитные механизмы сильны.
Левосторонняя полисегментарная пневмония в отличие от правосторонней опаснее, из-за близости воспалительного инфильтрата к сердечной мышце и крупным кровеносным сосудам. По этой причине левостороннюю форму недуга лечат в стационарных условиях больницы.
Университет
→ Главная → Университет → Университет в СМИ → Пневмония: учесть все риски
Пневмония — это острый инфекционно-воспалительный процесс в легких, обязательно с поражением альвеол.
Спектр микробных факторов может быть весьма широким, но преобладают несколько — Streptococcus pneumoniae, Haemophilus influenzae и Mycoplasma pneumoniae. К развитию пневмоний приводят грипп, парагрипп, адено- и метапневмо-, респираторно-синцитиальный вирусы. Не путаемся в диагнозе
Способы проникновения возбудителя в легкие:
- аспирация в дыхательные пути секрета ротоглотки;
- вдыхание аэрозоля, содержащего микроорганизмы;
- гематогенный;
- контагиозный.
Только два первых — основные. В развитии пневмонии немаловажны механические факторы защиты (аэродинамическая фильтрация, разветвление бронхов, надгортанник, кашель и чиханье, мукоцилиарный клиренс), а также клеточные гуморальные механизмы неспецифического и специфического иммунитета. Нарушение баланса между агрессией и защитой, по-видимому, и служит толчком для начала воспалительного процесса в легких.
Устойчиво разделение пневмоний на 2 группы: вне- и внутрибольничные (госпитальные, нозокомиальные). Диагностика классической формы не вызывает особых трудностей: острое начало, кашель, боль в грудной клетке, одышка, лихорадка, локальные хрипы в легких — даже неопытный доктор заподозрит заболевание и назначит рентгенологическое исследование. Изменения на рентгенограмме (инфильтрация в легочной ткани) подтверждают диагноз. В последнее время нередки пневмонии с малосимптомным и даже бессимптомным течением, что требует особого внимания врача, чтобы исключить туберкулез и рак легких.
Случай из практики. Больная М., 42 года. Обратилась в поликлинику с жалобами на общее недомогание, потливость. Анамнез без особенностей. При физикальном исследовании изменений не обнаружено. Общие анализы крови и мочи в норме. При рентгенографическом исследовании органов грудной клетки — сегментарная инфильтрация в нижней доле правого легкого (S6). С диагнозом «пневмония» М. направили в стационар. Отсутствие ярких клинических проявлений и изменений лабораторных данных вызвало сомнение в правильности диагноза, однако и после дополнительного обследования (анализ мокроты на КУБ, компьютерная томография органов грудной клетки) других заболеваний не было обнаружено. Вопрос разрешил курс стандартной антибактериальной терапии: в результате самочувствие нормализовалось, инфильтрация на рентгенограмме ОГК исчезла.
Случай из практики. Больной З., 53 года. При выполнении ежегодной флюорографии выявлено затемнение в нижней доле левого легкого. Пациента направили в клинику с диагнозом «левосторонняя нижнедолевая пневмония». При осмотре жалоб нет. Курит более 30 лет. Работает водителем. В легких при аускультации слева дыхание ослаблено. Перкуторный звук над легкими не изменен. СОЭ увеличено до 35 мм/час. На рентгенограмме ОГК — обширное затемнение в нижней доле левого легкого. Расхождение клинико-анамнестических данных с типичной рентгенологической картиной стало основанием для проведения бронхоскопии — выявлена экзофитно растущая опухоль в нижнедолевом бронхе слева с обтурацией просвета. При гистологическом исследовании — мелкоклеточный рак легких.
Под воспалением может скрываться широкий спектр нарушений: тромбоэмболия легочной артерии, патология сердца, системные заболевания соединительной ткани, крови и др. Клиническая картина имеет особенности при различных формах пневмонии (долевой и очаговой). Для первой характерно бурное начало с максимальной выраженностью симптомов. Очаговая (бронхопневмония) часто развивается постепенно, наслаиваясь на ОРВИ.
Для диагностики из лабораторных исследований необходим, прежде всего, общий анализ крови (лейкоцитоз, сдвиг формулы влево, увеличение СОЭ). После уточнения диагноза важно оценить тяжесть заболевания, наличие осложнений или предусмотреть возможный их риск. Ныне допустимы две градации: тяжелая и нетяжелая пневмония. Что касается осложнений, то список их внушительный; одни весьма выражены и угрожают жизни больного (септический шок, острый респираторный дистресс-синдром, ДВС-синдром), другие могут определяться лишь специальными методами исследования, но также очень серьезны.
Тактика обследования и лечения больных с пневмониями избирается на основании клинических протоколов, утвержденных Минздравом; с 2012 года действуют новые (приказ Минздрава от 05.07.2012 № 768).
Перед врачом неизбежно встает вопрос о месте лечения: амбулаторно или в стационаре? Больные с тяжелой формой пневмонии нуждаются в госпитализации. Согласно клиническим протоколам выделяют «малые» и «большие» критерии тяжелого течения «воспаления легких».
«Большие» критерии:
- потребность в искусственной вентиляции легких;
- быстрое прогрессирование очагово-инфильтративных изменений — увеличение размеров инфильтрации свыше 50% в течение 2 суток;
- септический шок, необходимость введения вазопрессорных препаратов на протяжении 4 часов и более;
- острая почечная недостаточность (количество мочи менее 80 мл за 4 часа, уровень креатинина в сыворотке выше 0,18 ммоль/л или концентрация азота мочевины более 7 ммоль/л
- при отсутствии хронической почечной недостаточности).
«Малые» критерии:
- частота дыхания (30 за 1 мин. и более);
- нарушение сознания;
- SaO2 менее 90% (по данным пульсоксиметрии);
- парциальное напряжение кислорода в артериальной крови (РаО2) менее 60 мм рт. ст.;
- систолическое артериальное давление ниже 90 мм рт. ст.;
- двустороннее или многоочаговое поражение легких;
- полости распада, плевральный выпот.
Тяжелое течение пневмонии констатируется при наличии у пациента двух «малых» или одного «большого» критерия, каждый из которых достоверно повышает риск летального исхода. В таких случаях речь идет о неотложной госпитализации в отделение реанимации и интенсивной терапии. Врачу, не имеющему возможности обследовать больного (амбулаторный этап), надо обратить внимание на два момента: одышку (в покое или при минимальной нагрузке) и снижение артериального давления. Когда данные признаки налицо, нужно как можно скорее доставить человека в медучреждение.
- Пневмония может быть нетяжелой, но все же предпочтительно госпитализировать больных в следующих случаях:
- возраст старше 60 лет;
- сопутствующие заболевания (хронический бронхит, ХОБЛ, бронхоэктазы, злокачественные новообразования, сахарный диабет, хроническая почечная и застойная сердечная недостаточности, хронический алкоголизм, наркомания, выраженный дефицит массы тела, цереброваскулярная патология);
- неэффективность стартовой антибактериальной терапии;
- беременность.
На решение о госпитализации влияет отсутствие адекватного ухода и выполнения всех врачебных предписаний в домашних условиях, а также желание пациента и/или членов его семьи.
Антибиотик подбираем эмпирически
Антибактериальная терапия — главное в лечении пневмоний. Удачное назначение препарата почти всегда определяет благоприятный исход. К сожалению, задача своевременной и точной этиологической диагностики остается нерешенной. Поэтому, как и раньше, сохраняется эмпирический подход. На выбор антибиотика влияют тяжесть пневмонии, возраст человека, сопутствующие заболевания, ряд других факторов.
Согласно клиническим протоколам, если это амбулаторный больной до 60 лет с нетяжелой пневмонией, без сопутствующей патологии, то антибиотики выбора — амоксициллин и/или макролиды внутрь. У пациентов старше 60 лет и/или с сопутствующими заболеваниями — амоксициллин/клавулановая кислота; макролиды: азитромицин или кларитромицин внутрь. Оценка действенности антибактериальной терапии — через 48–72 часа (снижение температуры до нормальной или субфебрильной, улучшение общего самочувствия). Когда стартовый курс не дал эффекта, необходима госпитализация.
Случай из практики. Больной К., 27 лет. Обратился в поликлинику с жалобами на сухой кашель, повышение температуры до 38 °С. Есть влажные хрипы в нижней доле правого легкого при аускультации; увеличены острофазовые показатели; по данным рентгенологического исследования инфильтрация в нижней доле справа. Констатирована внебольничная пневмония в нижней доле справа. От госпитализации К. отказался по семейным обстоятельствам. Поскольку пневмония нетяжелая, назначено амбулаторно: амоксициллин 0,5 по 1 капсуле 3 раза в день, ацетилцистеин, жаропонижающие, обильное питье. На третьи сутки положительной динамики нет: температура, кашель; более того, при движении стала появляться одышка. Больному вновь настоятельно рекомендована госпитализация, и на этот раз он согласился. Последующее стационарное лечение оказалось успешным.
Для лечения пневмонии среднетяжелого течения в стационаре назначают амоксициллин/клавулановую кислоту в/в в сочетании с азитромицином или кларитромицином либо цефалоспорины 3-го поколения в/м или в/в в сочетании с азитромицином. Антибиотики резерва: карбапенемы, цефоперазон/сульбактам, респираторные фторхинолоны. При пневмонии тяжелого течения антибиотики выбора: цефотаксим или цефтриаксон — в/в + азитромицин в/в или кларитромицин, или карбапенемы (меропенем, дорипенем, эртапенем или имипенем/циластатин). Если есть подозрение на инфекцию, вызванную P. aeruginosa, следует предпочесть цефепим, имипенем/циластатин, меропенем, дорипенем, ципрофлоксацин, левофлоксацин, цефоперазон/сульбактам, цефтазидим. Когда терапия неэффективна, есть подозрение на МRSA-инфекцию, назначают линезолид, или тейкопланин, или ванкомицин. Используют и мукорегуляцию, противовоспалительную терапию, дезинтоксикацию, физиотерапевтические методы.
Случай из практики. Больной Н., 43 года. Доставлен в стационар в состоянии алкогольного опьянения. Подобран на улице бригадой скорой помощи. Состояние при осмотре тяжелое. Сознание нарушено, сопор. Запах алкоголя. Температура тела 37,8 °С. Кожные покровы серые, гиперемия лица. Артериальное давление 100/60 мм рт. ст. Тоны сердца глухие, ритмичные. Частота дыханий — 30/мин. При аускультации в нижних отделах легких влажные мелкопузырчатые хрипы. Живот мягкий. На рентгенограмме органов грудной клетки массивная субтотальная инфильтрация справа, участок инфильтрации слева в среднем легочном поле. В общем анализе крови лейкоцитоз до 30109/л, сдвиг формулы влево (20% палочкоядерных форм). Сатурация кислорода 78%. С диагнозом «внебольничная двусторонняя пневмония (справа субтотальная), тяжелое течение. ОДН2» больной определен в ОИТР. Назначена антибактериальная терапия (меропенем 2,0 в/в через 8 часов + клацид 0,5 в/в через 12 часов) на фоне комплексной терапии по поддержке гемодинамики, дезинтоксикации, мукорегуляции, оксигенотерапии. В течение следующих 2 суток состояние больного без динамики. Не было ее и на рентгенконтроле. Решено добавить к лечению левофлоксацин. Еще через 2 дня на рентгенограмме ОГК появились 2 участка деструкции в среднем легочном поле справа. Учитывая отрицательную динамику на рентгенограмме, высокую вероятность стафилококковой инфекции, и в частности MRSA (что впоследствии и подтвердилось при исследовании мокроты), вместо клацида доктор назначил тейкопланин 400 мг в/в. Последняя коррекция терапии положительно сказалась на динамике: нормализовалась температура, улучшилось общее состояние; больной переведен в отделение пульмонологии, где лечение успешно продолжено.
В клинической практике имеются особые варианты пневмонии, заслуживающие отдельного изложения: госпитальная, вирусная, аспирационная, а также пневмония у больных с иммунодефицитом.
Материал рассчитан на врачей-пульмонологов, терапевтов, общей практики. Валерий Гриб, доцент 1-й кафедры внутренних болезней БГМУ, кандидат мед. наук Медицинский вестник, 26 сентября 2013
Поделитесь
Симптомы пневмонии легких
Начальная стадия пневмонии протекает в ряде случаев бессимптомно или же как обычное респираторное заболевание. Однако в случае с полисегментарной пневмонии симптомы более выражены, интенсивность идет по нарастающей, заболевание проходит в агрессивной форме.
Отличительные признаки:
- Характерная тупая боль за грудиной, возникающая на вдохе, выдохе и кашле. Каждое легкое находится в своего рода мешочке – плевре, которая имеет болевые рецепторы. На вдохе и выдохе легкое «трется» о воспаленную плевру, вызывая болезненные ощущения.
- Озноб в течение нескольких часов сопровождается повышенной потливостью.
- Повышение температуры до фебрильной отметки (до 390C) в течение 3-7 дней, затем следует период мнимой ремиссии 2-3 дня. Если в этот момент прекратить лечение, то температура тела возрастет до пиретической (выше 390С) отметки.
- Сильная интоксикация из-за продуктов распада и концентрации токсинов, выделяемых возбудителями. Мозговое кровоснабжение нарушается по причине вязкости крови. Развивается сильная головная боль, слабость, мышечная боль, общее состояние разбитости.
- Тахикардия даже в состоянии покоя (более 90 ударов в минуту).
- Длительный кашель с большим количеством мокроты – бронхолегочный синдром. Когда организм не справляется с очисткой верхних дыхательных путей с помощью движения ресничек эпителия или же воспаление затронуло нижние сегменты и скопилось большое количество жидкости, тогда происходит спастическое сокращение бронхов. При полисегментарной пневмонии накапливается много жидкости по причине прогрессирующего отека.
- Посинение губ и ногтевой пластины – кислородное голодание. Если своевременно не начать лечение, то фаза может перейти в удушье.
Абсцесс легкого, бактериальный плеврит, инфаркт миокарда нередко встречаются как возможные осложнения при поражении обоих легких.
Сегментарная пневмония: особенности заболевания
При сегментарной пневмонии происходит развитие воспалительного процесса в одном из сегментов легких. Область поражения при этом будет значительно больше, чем при классической пневмонии. Сегментарная пневмония имеет острое начало и быстрое развитие симптоматики. Заболевание протекает в более тяжелой форме вследствие вовлечения в воспалительный процесс значительной области легочной ткани.
Пациент испытывает ярко выраженные симптомы интоксикации:
- слабость,
- сонливость,
- головную боль,
- ломоту в теле,
- боль в мышцах и суставах,
- бледность кожных покровов,
- потерю или расстройство аппетита,
- повышение температуры тела.
Температура больного может достигать угрожающих цифр, поэтому лечение сегментарной пневмонии необходимо начинать при возникновении первых симптомов:
- ухудшении самочувствия;
- сухом кашле, переходящим во влажный;
- боли в груди во время кашля и при дыхании;
- одышке;
- повышенном потоотделении;
- учащении частоты сердцебиения;
- нездоровом румянце.
Сегментарная пневмония развивается в организме с ослабленным иммунитетом, при наличии деформации в бронхах, у курильщиков вследствие спазма сосудов при воздействии никотина. В большинстве случаев пневмонию вызывают бактерии, такие, как пневмококк и стафилококк. Однако в случае сегментарной пневмонии воспаление провоцируют чаще хламидии, микоплазмы и легионеллы. Они поражают клетки дыхательного тракта и начинают активно размножаться, формируя обширную зону воспаления.
Развитие пневмонии вирусного характера имеет тенденцию к стремительному прогрессированию. Практика показывает, что очаговое вирусное воспаление может развиться до сегментарного менее чем за сутки. Правосторонняя сегментарная пневмония достаточно быстро распространяется на левое легкое, что вызывает выраженную дыхательную недостаточность.
Почувствовав первые симптомы недомогания, необходимо сразу обратиться к врачу. В Юсуповской больнице пациентам оказывают помощь круглосуточно, поэтому не следует откладывать визит на потом.
Диагностика
Для классификации типа пневмонии и назначения корректного лечения необходимо выявить возбудителя. 85% успешной диагностики – это правильное сопоставление БАК-посева и результатов рентгена.
Диагностические процедуры:
- Прослушивание легких стетоскопом. Позволяет выявить хрипы, «потрескивание» и «пузырение».
- Рентген, КТ или МРТ грудной клетки. Аппараты КТ и МРТ по сравнению с рентген — диагностикой обладают большей чувствительностью, снимок имеет высокое разрешение и детализацию, предусмотрена возможность исследования в сложной проекции.
- Забор плевральной жидкости (экссудат) для проведения бактериологического исследования или торакоцентеза.
- Бронхоскопия. Визуальный осмотр дыхательных путей, также предполагает сбор материала для анализов.
- Пункционная биопсия легочного материала для гистологического исследования.
- ПЦР – анализ крови или мокроты на возбудителя.
- СОЭ/РОЭ, общий анализ крови.
- Пульсоксиметрия – измерение насыщенности крови кислородом.
На основе истории болезни, медицинского осмотра и результатов анализов врач может поставить диагноз «пневмония». В случаях с атипичной пневмонией или же неточностью диагноза может потребоваться консультация у врача-пульмонолога.
Классификация
Пневмония бывает:
- первичная
— возникает, как самостоятельное заболевание; - вторичная
— является осложнением других инфекционных и неинфекционных болезней при пониженном иммунитете; - послеоперационная;
- посттравматическая
— результат травм легкого.
По этиологии
Типичная
— вызванная типичными для лёгких возбудителями: пневмококк, гемофильная палочка, стафилококк, стрептококк — наиболее опасный вид.
Атипичная
— на сегодняшний день — это особая группа, заболевание вызывают нетипичные возбудители: хламидии, легинеллы, микоплазмы, штаммы коронавирусной инфекции SARS.
По происхождению
- Бактериальная или инфекционная пневмония
— вызывается бактериями, внутриклеточными возбудителями; - Вирусная пневмония
— вызывается различными вирусами: грипп, парагрипп, риновирус; - Грибковая пневмония
— возбудители болезни грибы: дрожжеподобные, плесневые, пневмоцисты и другие; - cмешанная
— развивается от двух и более возбудителей.
По характеру течения
- острая
пневмония — остро текущая и затяжная— от трёх недель до двух месяцев; - хроническая
— длится от нескольких месяцев до нескольких лет и более.
По характеру течения
- острая
пневмония — остро текущая и затяжная— от трёх недель до двух месяцев; - хроническая
— длится от нескольких месяцев до нескольких лет и более.
По морфологическим признакам
- очаговая
— болезнь затрагивает лишь небольшую часть лёгкого; - сегментарная
— поражены один или несколько сегментов лёгкого; - долевая
— воспаление в целой лёгочной доле; - сливная
— несколько очагов сливаются в один; - тотальная
— воспаление распространяется на все лёгкое: бывает односторонняя и двухсторонняя пневмония.
Лечение полисегментарной пневмонии
Полисегментарная пневмония требует незамедлительной и комплексной терапии. Патология бактериального происхождения требует назначение антибиотиков, как правило, широкого спектра действия. Это — препараты пенициллиновой, амоксициллиновой, цефалоспориновой групп, а также макролиды и фторхинолоны.
Пневмония вирусного происхождения лечится противовирусными лекарствами. Если присоединяется бактериальная инфекция, назначается курс антибиотиков.
Симптоматическое лечение включает:
- жаропонижающие и противовоспалительные средства;
- бронхолитики с адреномиметической активностью, М-холиноблокаторы, спазмолитики миотропного действия;
- муколитики;
- дыхательная гимнастика и физиотерапия для обогащения крови кислородом и регенерации тканей;
- поливитамины для поддержания иммунного ответа.
Комплексная терапия проводится не менее 14 дней, в случае слабой реакции организма назначение корректируется и проводится ряд дополнительных анализов и исследований.
В качестве реабилитационных мероприятий рекомендуется электрофорез, ультрафиолетовое облучение, массаж грудной клетки – для улучшения дренажа бронхиального дерева.
Лечение
Лечение как односторонней, так и двусторонней пневмонии направлено на устранение инфекционного процесса и предотвращение осложнений. Алгоритм лечения зависит как от возбудителя, так и от клинической картины заболевания.
Для облегчения дыхания применяются препараты, расширяющие бронхи. Компенсация дыхательной недостаточности проводится путем кислородотерапии. Для подавления воспаления и цитокинового шторма применяют гормональные противовоспалительные препараты (кортикостероиды). Последние хорошо себя зарекомендовали в лечении пневмонии, вызванной коронавирусной инфекцией.
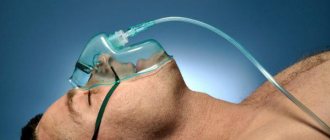
Рисунок 3. Аппарат для искусственной вентиляции легких. Обычно его назначают при тяжелых случаях пневмонии. Источник: Максим Мишин / Правительство Москвы
Что касается противовирусных препаратов при вирусных пневмониях, то они используются не всегда. В данном случае все зависит от типа вируса. В настоящее время медицине доступны лишь несколько противовирусных препаратов с доказанной эффективностью в отношении вирусов гриппа. В остальных случаях применение этих средств лишено смысла.
Отдельно нужно сказать об антибиотиках. Назначает их только врач в случае, если доказано бактериальное происхождение пневмонии. Антибиотики также уместны при высоком риске бактериального осложнения на фоне вирусной инфекции. Все эти риски, а также сроки приема препарата определяет врач после диагностики. Самостоятельный прием антибактериальных препаратов недопустим.
Заразна ли пневмония?
Многих пациентов беспокоит вопрос о том, заразна пневмония или нет. Он особенно важен для тех, кто во время болезни пациента ухаживает за ним и следит за лечением. Современная медицина с уверенностью может сказать, что пневмония не передается воздушно-капельным путем или любым другим путем. По своей сути пневмония является осложнением заболевания, возникшим в легких, и, как и другие осложнения, не может передаваться. Но в то же время, хотя сама пневмония заразной не является, от пациента можно заразиться заболеванием, которое стало причиной пневмонии. Каким образом может произойти заражение, зависит от первопричины – грипп, ОРВИ. В таком случае передается только первичное заболевание, которое вовсе не означает обязательную последующую пневмонию. Единственный вид пневмонии, который может передаться – это пневмония казеозная. Её возбудителем является бактерия туберкулеза, которая передается в таких случаях точно так же, как и обычный туберкулез.
Профилактика пневмонии
Как у взрослых, так и у детей пневмония поддается профилактике. Поскольку это осложнение чаще всего возникает по причине значительного ухудшения работы иммунной системы, имеют смысл все мероприятия, направленные на повышение эффективности работы иммунитета. Кроме того, отказ от курения – научно доказанный метод профилактики пневмонии. К другим рекомендациям относятся:
- Людям старше 60, а также тем, кто находится в одной из описанных выше групп риска, рекомендованы прививки от пневмонии. Обычно прививка делается от бактерии стрептококка, поскольку он считается одним из главных возбудителей пневмонии.
- Прививка от пневмонии детям делается также в том случае, если они попадают под описание одной из групп риска.
- Следует обязательно регулярно мыть руки не менее 20-30 секунд с мылом. Это позволяет смыть бактерии, которые могут вызывать пневмонию.
- Вакцинация от гриппа может стать хорошей профилактикой, поскольку пневмония во многих случаях развивается как осложнение после гриппа.
- Нужно поддерживать организм в тонусе и здоровом состоянии при помощи физических упражнений, правильного питания и регулярного отдыха.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Осложнение
При своевременно начатом лечении заболевание проходит без осложнений. Отрицательные последствия возможны при запоздалом визите к врачу или самостоятельной терапии.
К распространенным осложнениям относят:
- переход заболевания в хроническую форму;
- плеврит;
- обструктивный бронхит;
- медиастинит (воспалительный процесс в средостении);
- легочный абсцесс;
- плевральное гнойное воспаление (эмпиема);
- пиопневмоторакс (скопление гноя в плевральной полости);
- сепсис;
- менингит;
- энцефалит;
- лимфаденит и другие.
Осложнения носят инфекционный характер. К неинфекционным относятся дыхательная и сердечная недостаточность, повышение кровяного давления в малом кругу.
Диагностика пневмонии
При подозрении на пневмонию проводится ряд тестов, которые помогают установить её причины и стадию развития. Только после всестороннего и правильного изучения симптомов может быть начато лечение, но в то же время при лечении пневмонии требуется быстрое проведение диагностики и безотлагательное назначение соответствующих заболеванию методов лечения. Поэтому диагностика проводится так:
- На приеме у врача выясняются все подробности заболевания, которые может пересказать сам больной. Следует установить наличие сопутствующих заболеваний, перенесенные недавно ОРВИ и другие болезни.
- После этого врач проводит осмотр грудной клетки пациента, прослушивает легкие для установления состояния дыхательных путей и обнаружения хрипов. Поскольку при пневмонии пораженная заболеванием сторона значительно отстает от здоровой, такое исследование может дать очень важную информацию.
- Затем врач проводит перкуссии (простукивает) грудную клетку для локализации зон развития заболевания. В зависимости от звука врач может не только предварительно установить место очага заболевания, но и предположить стадию развития.
- Следующий этап включает в себя проведение лабораторных исследований. Для них потребуется общий анализ крови, который покажет количество лейкоцитов, уровень СОЭ. Анализ мочи также необходим, он помогает исключить развитие инфекционного процесса в почках. Берется мокрота для анализа – это помогает установить возбудителя заболевания и назначить соответствующее эффективное лечение.
- Рентгенография
– помогает установить сторону больного легкого, увидеть размер очага и обнаружить скрытые локализации при их наличии, абсцессы. - Бронхоскопия
– проводится только при тяжелых формах пневмонии, лечение которых требует дополнительных исследований.
Симптомы
Выраженные признаки сегментарной пневмонии у взрослых и детей проявляются после окончания инкубационного периода. Он может продлиться от 3 суток до 3 недель в зависимости от возбудителя.
Заболевание начинается остро, его отличает следующая симптоматика:
- повышение температуры до 39 градусов;
- ощущение разбитости, ломоты, снижения работоспособности;
- развитие одышки, нарушение дыхательной функции;
- ощущение боли на уровне желудка, рвота, тошнота, нарушение стула;
- головные боли;
- отрывистый сухой кашель;
- учащение сердцебиения;
- болевые ощущения в грудной клетке со стороны пораженного сегмента, при этом левосторонняя сегментарная пневмония диагностируется чаще правосторонней;
- снижение нормы сатурации в крови.
Сначала болезнь затрагивает один сегмент. Потом присоединяются другие. Если лечение начато своевременно, признаки патологии пропадают через 10-12 дней. Но на рентгеновских снимках еще длительное время остаются заметными изменения.
В отличие от левосторонней, правосторонняя сегментарная пневмония отличается менее выраженной симптоматикой. Течение патологии нестабильно и затрудняет проведение диагностических мероприятий.
Сегментарная пневмония у детей характеризуется вялостью, перепадами настроения, плачем. Эти признаки должны быть для родителей неотложной причиной для обращения к врачу.