Воспаление яичников – довольно распространенная гинекологическая проблема, связанная преимущественно с инфекцией. Она является одной из актуальных в клинической практике. Болезнь нередко принимает хронический характер, становится причиной постоянных болей, негативно влияет на менструальную, сексуальную, репродуктивную функцию женщины, ухудшает ее общее самочувствие, эмоционально-психическое состояние. Важное практическое значение имеет своевременная правильная постановка диагноза, ранее начало лечения.
Воспаление яичников – что это такое
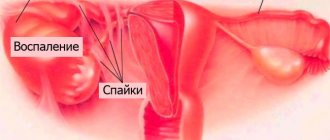
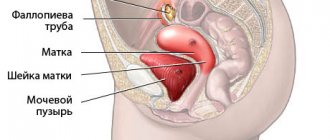
В медицинской среде заболеванию яичников, развившемуся в результате воспаления, дано название «оофорит». Если оно сочетается с воспалением маточных труб (также фаллопиевы трубы, яйцеводы), то используют термин «сальпингоофорит» – так обозначают воспаление придатков. В МКБ-10 они внесены в раздел «Воспалительные болезни тазовых органов», образуют отдельную категорию «Сальпингит и оофорит», которой присвоен код N70. Оофорит бывает одно- и двусторонний, когда поражены сразу обе железы.
Особенности хронической формы воспаления
Если воспаление переходит в хроническую форму, то периодически происходит его обострение. Обычно поводом служат простудные или инфекционные заболевания, физическая или психическая нагрузка, расстройство пищеварения, заболевания мочеполовой системы. Если женщина курит или часто употребляет спиртное, то риск возникновения обострений повышается.
В отдельных случаях рецидивов болезни не происходит, женщину беспокоят лишь выделения и нерегулярное наступление менструаций. Такое течение воспаления яичников характерно, например, при гонорее. Однако постепенно возникает утолщение стенок маточных труб, образование спаек в яичниках. При одностороннем процессе боль локализуется в месте воспаления. Если оно возникает с правой стороны, то симптомы оофорита могут быть спутаны с симптомами аппендицита. Требуется тщательная диагностика заболевания.
Часто воспаление, возникшее с одной стороны, распространяется на второй яичник. У женщин, страдающих воспалением яичников в хронической форме, обычным признаком является наличие постоянных скудных выделений (белей). Обычно пациентки обращаются к врачу для обследования и лечения, если не наступает беременность.
Патогенез
В качестве самостоятельного заболевания оофорит встречается крайне редко, чаще развивается как вторичная форма, вызванная предшествующим инфицированием, развитием воспалительных процессов в соседних структурах. Редкость изолированного воспаления яичников объясняется тем, что сами яичники надежно защищены плотной белковой оболочкой. Поскольку же органы малого таза компактно расположены и являются функциональным целым, велика вероятность проникновения (разнесения) инфекции. Она попадает с током крови, лимфой из анатомически отдаленных органов, из инфицированного кишечника, легких, мочеполовой системы, брюшной полости, но чаще имеет место восходящий путь заражения – из влагалища, через шейку матки, фаллопиевы трубы.
Основные признаки заболевания
У патологии нет специфических симптомов, что существенно усложняет ее диагностику. В результате инфекционный процесс распространяется на здоровые ткани, поверхность которых деформируется, покрывается спайками и рубцами. В запущенных случаях патологические изменения затрагивают внутренние органы, расположенные в брюшной полости. Поэтому если женщина заметила у себя подозрительную симптоматику, нехарактерную привычному состоянию, лучше не ждать, пока самочувствие нормализуется само по себе, а как можно скорее посетить врача и сдать анализы.
Болезненность внизу живота
Этот признак в основном сопровождает острые воспалительные процессы. Инфицирование приводит к отеку и увеличению яичников в размерах, из-за чего рядом расположенные нервные волокна сдавливаются и раздражаются. Это влечет за собой болезненный дискомфорт разной степени интенсивности. Места локализации болей:
- надлобковая область;
- промежность;
- поясничный отдел позвоночника;
- внутренняя поверхность бедер.
Если наблюдается хроническое воспаление левого яичника или правого, сначала боль локализуется в соответствующей стороне больного органа. Но по мере прогрессирования воспаления болевой синдром распространяется на всю область брюшной полости.
Повышение температуры тела
Стремительный рост температурного показателя – характерный признак прогрессирующего инфекционно-воспалительного процесса. Лихорадка – естественный иммунный ответ организма на внедрение чужеродной инфекции. При повышении температуры обеспечиваются неблагоприятные условия, подавляющие активную жизнедеятельность болезнетворных организмов.
Нарушение работы системы пищеварения
Прогрессирование инфекции в организме приводит к тяжелой интоксикации, которая становится основной причиной нарушения функционирования органов пищеварительной системы. Отравление продуктами распада жизнедеятельности болезнетворной микрофлоры вызывает такую патологическую симптоматику при оорфите:
- тошнота, сопровождающаяся приступами рвоты;
- расстройство кишечника.
Часто такие симптомы делают смазанной истинную клиническую картину заболевания. Больной кажется, что у нее отравление, от которого она начинает принимать соответствующие препараты, не спеша обращаться за врачебной помощью. Однако при воспалении яичников прием абсорбентов не приносит должного эффекта, симптоматика стремительно усугубляется, что должно насторожить женщину.
Неприятные выделения из половых путей
Если у женщины нет никаких проблем со здоровьем органов репродуктивной системы, ее влагалищное отделяемое не имеет посторонних включений и неприятного запаха. При бактериальном воспалении яичников характер выделений меняется и по нему можно определить, что с организмом что-то не так.
Патологические выделения при оррфите бывают:
- Гнойные. Наличие гнойных включений во влагалищном отделяемом – признак присоединения бактериальной инфекции и прогрессирования осложнений. Если лечение болезни отсутствует, возрастает риск развития сепсиса и распространения инфекции по всему организму, что очень часто становится причиной летального исхода.
- Серозные. Беспокоят при поражении тканей яичников вирусной инфекцией, которая затрагивает тело и шейку матки.
- С кровавыми включениями. Присутствие во влагалищных выделениях сгустков крови говорит о нарушении целостности кровеносных сосудов, расположенных в органе.
Нарушения менструального цикла
Сбои в менструальном цикле могут указывать на различные гинекологические патологии. При воспалении яичников нарушения менструального цикла проявляются таким образом:
- полное отсутствие менструальных кровотечений;
- обильные или скудные кровотечения;
- продолжительные перерывы между месячными;
- острые, интенсивные боли в нижней части живота.
Такие нарушения возникают в результате сбоев в работе яичников из-за воспаления и развития гормонального дисбаланса.
Боль во время полового контакта
Воспаление органов репродуктивной системы приводит к образованию отека, в результате которого яичники увеличиваются в размерах, сдавливая и раздражая рядом расположенные нервные структуры. При оорфите женщину беспокоит острая боль, которая усиливается во время полового акта.
Болезненность при половом акте может быть связана с недостатком вагинальной смазки, которая перестает вырабатываться в достаточном количестве в результате гормонального дисбаланса.
Гормональные нарушения
Дисфункция яичников, вызванная инфекционными процессами, приводит к гормональному дисбалансу, при котором в организме наблюдается дефицит таких важных женских гормонов, как:
- эстроген;
- прогестерон.
Заподозрить у себя гормональные нарушения можно по таким симптомам:
- снижение сексуального влечения;
- резкие перепады настроения;
- беспричинные скачки артериального давления;
- увеличение веса при привычном рационе;
- бесплодие.
Гормональные сбои чаще всего наблюдаются при двустороннем оорфите хронического течения. В этом случае откорректировать патологию поможет длительное, комплексное лечение, проводимое под строгим наблюдением врача.
Бесплодие
Нередко длительный воспалительный процесс в яичниках становится причиной нарушения созревания яйцеклетки. Зачать ребенка не удается, если к оорфиту присоединилось воспаление фаллопиевой трубы. Прогрессирование патологии приводит к сужению просвета маточной трубы, что при отсутствии лечения рано или поздно приводит к непроходимости, которая и становится основной причиной бесплодия.
Воспаление яичников при беременности
Оорфит существенно снижает шансы зачать и благополучно выносить ребенка. При хроническом течении воспалительного процесса образуются спайки и рубцы, которые препятствуют нормальному передвижению сперматозоидов по маточным трубам и оплодотворению яйцеклетки. Поэтому еще на этапе планирования беременности необходимо диагностировать и вылечить заболевание. Как только функция яичников восстановится, женщина сможет без проблем забеременеть и выносить здорового ребенка.
Воспаление яичников в период менопаузы
Женщины, которые находятся в периоде менопаузы, не меньше других подвержены инфекционно-воспалительным осложнениям, поражающим яичники и рядом расположенные органы репродуктивной системы. В этот период слизистый слой влагалища становится тонким, из-за чего перестает полноценно выполнять свои защитные функции. Инфекции, попавшие во влагалище, могут беспрепятственно распространяться на соседние ткани, поражая репродуктивные органы, вызывая воспаления и сопутствующие осложнения.
Причины возникновения
В зависимости от этиологии воспаления яичников разделяют на 2 группы:
- Специфические процессы – возникают на фоне туберкулеза, микоплазмоза, венерической болезни (чаще всего это гонорея, генитальный герпес, трихомониаз, хламидиозы, встречаются и их сочетания).
- Неспецифические воспаления – вызываются проникновением условно-патогенных организмов, септическими заболеваниями, аппендицитом. Основные виновники: кишечная палочка, стафило-, стрепто- или пневмококки, энтерококки, микроорганизмы рода кандида, клостридий и пр.
К предрасполагающим факторам развития оофорита относят роды, аборт, повышенную половую активность, внутриматочную контрацепцию, другие вмешательства на матке.
Перечень факторов, провоцирующих обострение имеющегося воспаления, включает:
- общее переохлаждение организма, купание в холодной воде;
- неадекватное или недостаточное питание;
- затяжной стресс;
- сильное переутомление;
- ослабление иммунитета.
Профилактика
Чтобы не столкнуться с воспалением придатков и осложнениями заболевания, необходимо соблюдать профилактические меры:
- каждые 6-12 месяцев посещать гинеколога;
- соблюдать личную гигиену, не пользоваться чужими полотенцами;
- отказаться от случайных половых связей;
- избегать стрессовых ситуаций;
- не переохлаждать свой организм;
- не злоупотреблять алкогольными напитками, острой пищей;
- своевременно лечить все заболевания;
- использовать презерватив при половых контактах.
В заключение стоит отметить, что сальпингоофорит является актуальной проблемой для многих современных женщин. Только внимательное отношение к своему организму может уберечь от этого недуга и последствий воспаления придатков матки. Если же сальпингоофорит дал о себе знать, то следует как можно быстрее обратиться за квалифицированной врачебной помощь.
Симптомы воспаления яичников
Различают острое, подострое воспаление и хроническое рецидивирующее. При остром течении клиническая картина наиболее выражена, пациентку беспокоят:
- сильные боли в глубине таза, нередко отдающие в поясницу;
- расстройство мочеиспускания;
- напряженный живот, прикосновения болезненны;
- мажущие или гнойные выделения (не во всех случаях);
- явления общего характера – тошнота, метеоризм, лихорадка, слабость, головная боль.
В подострой фазе симптомы стихают. Хронический оофорит проявляется:
- ноющими болями, усиливающимися при напряжении, в период менструации;
- болью с иррадиацией по ходу ветвей нерва;
- обильными или скудными месячными, сбоем цикла;
- нарушение полового влечения;
- болезненными половыми актами.
Гарднереллёз
Заболевание не относится к ЗППП. Вызывает его влагалищная гарднерелла, и, по сути, гарднереллёз является проявлением дисбактериоза влагалища. То есть это не воспаление во влагалище. Именно поэтому данное заболевание ещё называют бактериальным вагинозом.
В отличие от других инфекций, при гарднереллёзе симптоматика выраженная и специфическая. К симптомам относятся обильные жидкие выделения из влагалища, имеющие белый или желтоватый цвет и очень неприятный запах, похожий на запах тухлой рыбы. Этот запах может усиливаться во время и после менструации, а также после полового акта. Данное заболевание вызывает дискомфорт и жжение в области наружных половых органов.
Во время гинекологического осмотра опытный врач сразу же сможет поставить диагноз, поскольку выделения имеют немного пенистый характерный вид. В некоторых случаях симптомов может и не быть, поэтому гарднереллы можно обнаружить только во время обследования.
Гарднереллы дислоцируются непосредственно во влагалище. Дальше данная инфекция чаще всего не проникает, поэтому и таких симптомов, как, к примеру, боль внизу живота, не бывает.
Гарднереллы и беременность
Гарднереллы могут доставить много неприятностей при беременности. Не исключено, хотя и случается очень редко, внутриутробное инфицирование. Гарднереллы также могут вызвать воспаление матки после родов либо аборта. Именно поэтому бактериальный вагиноз при беременности необходимо лечить сразу же при его выявлении.
Обычно гарднереллы проявляются в обычном мазке на флору. Также для их выявления используется метод ПЦР-диагностики.
Лечение
Лечение осуществляется в 2 этапа. Вначале уничтожается инфекция, а затем во влагалище восстанавливается микрофлора.
На 1-м этапе применяются такие препараты, как флагил, фазижин, клиндамицин, трихопол.
2-й этап более длительный, он может продолжаться 1 месяц и даже больше. Здесь необходимо набраться терпения, т.к. если не восстановить микрофлору, то заболевание вернется вновь. Половая жизнь в период лечения возможна, но только при условии, что партнеры будут пользоваться презервативом.
У мужчин гарднереллы «приживаются» и не развиваются, поэтому лечение половых партнёров не требуется.
Диагностирование
Распознавание оофорита – процесс сложный, т.к. по проявлениям он похож на многие заболевания. Чтобы установить переход воспаления на яичники, гинеколог:
- Опрашивает больного – интересуют перенесенные болезни, история родов, наличие абортов, симптоматика, продолжительность течения.
- Проводит осмотр – пальпация, манипуляция с зеркалом.
- Направляет на лабораторное исследование – анализ влагалищного секрета, крови, мочи, мазка из уретры, бакпосев.
- Применяет инструментальные методы – гистеросальпингография, УЗИ ОМТ, маточных труб (УЗГСС).
- Прибегает к дополнительным методам – туберкулинодиагностика, ПЦР-анализ, ИФА, лапароскопия.
Диагностика
Клинические проявления воспаления яичников могут быть похожи на признаки эндометриоза, кистозными образованиями и даже внематочной беременности. Поэтому при первых подозрительных симптомах в первую очередь обратитесь к врачу, чтобы он провел дифференциальную диагностику и поставил точный диагноз.
Обследование при воспалении яичников включает следующие процедуры:
- лабораторные анализы крови и мочи, которые при воспалительном процессе показывают высокий уровень лейкоцитов;
- мазки из влагалища, уретры;
- гинекологический осмотр, позволяющий заподозрить воспаление по сравнению с яичниками, болевому синдрому и изменениям в области придатков матки;
- ИФА, ПЦР — это те, у кого есть скрытые инфекционные заболевания;
- ультразвуковое исследование органов таза;
- лапароскопия, которая позволяет получить достоверную информацию о состоянии маточных труб и маток, поставить точный диагноз, обнаруживают трубное бесплодие;
- сальпингоскопия применяется для грубых анатомических аномалий и изменений в маточных трубах.
По результатам комплексной диагностики гинеколог клиники могут поставить точный диагноз, обнаружив сопутствующие заболевания, включая скрытые инфекции.
Лечение
Тяжелые формы лечат в стационаре. Терапия консервативная, длительная. Курс подбирается индивидуально. В комплекс применяемых мер обычно входят:
- медикаментозная терапия – антибиотики, противовоспалительные средства, иммуномодуляторы, витамины, эубиотики;
- горячие спринцевания, ихтиоловые свечи, Лонгидаза;
- физиотерапия – грязи, диатермия, УФО, индуктотермия, массаж.
Показанием к операции служит болевой синдром, гнойное воспаление, спаечный процесс, перитонит.
Лечение аднексита – антибиотики, хирургическое вмешательство
Процесс заживления зависит от вида воспаления придатков, состояния пациентки и перечисленных выше осложнений. Основа лечения острого состояния – срочная госпитализация и интенсивная антибактериальная терапия. Антибиотик при аднексите должен обладать широким спектром действия. Изначально препараты применяют внутривенно, затем вводятся пероральным путем. Гинеколог также назначит диету, применение холодных компрессов на живот.
Операции при воспалении придатков применяется в случае неудачи консервативного лечения, ухудшения состояния больной, появления симптомов перитонита. При хронических и субапространственных состояниях также используются антибиотики. Оперируются только осложнения возникающего воспаления придатков. Самый опасный из них – перитонит, вызванный, например, разрывом абсцесса яичника.
В угрожающих жизни состояниях хирурги используют открытый метод хирургического вмешательства, заключающийся в широком разрезе брюшных покровов и очищении брюшной полости от гноя. В случае менее серьезных осложнений, например, кисты фаллопиевой трубы, может быть использована лапароскопия.
Лечение воспаления придатков домашними средствами малоэффективно, а любые попытки использовать натуральные методы, в том числе и травы, могут только навредить и отсрочить визит к гинекологу.
Классификация
Воспаление придатков классифицируется таким образом:
| По локализации | По течению | По типу возбудителя |
| Левостороннее | Острое – резкое начало, выраженные симптомы. Выздоровление через несколько суток | Бактериальное – вызывается разными группами бактерий |
| Правостороннее | Подострое – длится несколько дней или месяцев | Грибковое – причиной является грибковое поражение |
| Двухстороннее | Хроническое – возникает, если не лечить острое воспаление. Характерно волнообразное течение, невыраженные симптомы |
Стадии и этапы развития
Сальпингоофорит затрагивает чаще оба придатка, но иногда встречается левосторонний или правосторонний патологический процесс. Врачам крайне важно вовремя определить не только локализацию патологии, но и ее форму. Различают острую или хроническую формы:
- Острая. Характеризуется крайне выраженными симптомами. Температура тела сильно повышается, развивается лихорадка. Артериальное давление понижается.
- Хроническая. Обычно появляется через месяц в результате неправильного лечения острой стадии заболевания. Симптоматика смазанная, возможны субфертильные температуры, незначительные болезненные ощущения в области живота. Иногда из-за внутренних или внешних факторов случается обострение.
Некоторые гинекологи выделяют так называемую подострую форму болезни, когда признаки носят средне выраженный характер.
Независимо от формы патологии, врачи выделяют несколько основных стадий развития заболевания:
- Токсическая. Интоксикация организма. Длительность – 1-1,5 недели. Если врач подберет грамотную терапию, наступает выздоровление. Если нет – болезнь переходит на следующую стадию.
- Септическая. Определяется ухудшением состояния пациентки. Боли усиливаются, гнойные выделения увеличиваются. Возможно распространение воспалительного процесса на другие органы малого таза.
Осложнения
Воспаление придатков развивается стремительно.
Если вовремя не лечить, то может осложниться такими патологическими состояниями:
- разные формы расстройства менструального цикла. Олигоменорея возникает у 3% переболевших женщин;
- болевой синдром;
- гидросальпинкс – мешочки с жидкостью;
- пиосальпинкс – гнойный экссудат (в трубе), пиовар (яичнике);
- рубцово-спаечный процесс;
- тубоовариальная опухоль – труба увеличивается из-за скопления гноя, становится схожей с опухолью. Она не имеет ничего общего с новообразованием;
- гипофункция, истощение яичников;
- нарушение сексуальной функции;
- гормональный дисбаланс;
- поражение тазовой клетчатки.
- внематочная беременность (до половины случаев).
Бесплодие – самое тяжелое последствие воспаления для женщин детородного возраста. Самое опасное – абсцесс. Он может привести к разрыву маточной трубы. Если гнойное содержимое попадет в брюшную полость, то разовьется перитонит. Это жизнеугрожающее состояние, требующее немедленной операции.
Как предотвратить?
Чтобы снизить риск развития воспалительного заболевания органов малого таза, следует следовать следующим советам.
Займитесь безопасным сексом – используйте презервативы каждый раз и ограничьте количество партнеров.
Сдать анализы – если вы подверглись венерической инфекции, запишитесь на прием в офис и выполните необходимые анализы. При необходимости согласуйте с врачом график регулярного скрининга. Раннее выявление и лечение венерических заболеваний дает гораздо больше шансов избежать воспалительных заболеваний органов малого таза.
Попросите своего партнера пройти тестирование – если у вас есть воспаление таза или другое венерические заболевания, попросите своего партнера пройти тестирование и, возможно, лечить их. Таким образом, вы ограничиваете распространение венерических заболеваний, а также снижаете риск рецидива воспалительных заболеваний органов малого таза.
Прекратите промывание влагалища – полоскание нарушает очень тонкий бактериальный баланс во влагалищной среде.
Воспаление органов малого таза – причины
Причин воспалений “по-женски» довольно много:
- Незащищенный половой акт
. Повышает риск развития венерических заболеваний и, следовательно, развития воспалительных заболеваний органов малого таза. - Некоторые методы контрацепции.
Могут влиять на вероятность развития воспалительного заболевания органов малого таза. Внутриматочная спираль может увеличить риск заболеть, в то время как использование презервативов снижает такую опасность. Использование противозачаточных таблеток без других форм защиты не гарантирует никакой защиты от заболеваний, передаваемых половым путем, но повышают защиту от развития воспалительных заболеваний органов малого таза, делая цервикальную слизь плотнее и тем самым препятствуя попаданию бактерий в верхние половые пути. - Гинекологические манипуляции.
Бактерии также могут проникать в половые пути во время процедуры введения внутриматочной спирали, родов, выкидыша, аборта, биопсии слизистой оболочки матки, включающей взятие небольшого кусочка ткани, выстилающей матку, для лабораторного анализа.