Главная ▸ Статьи ▸ Здоровье ▸ Печень
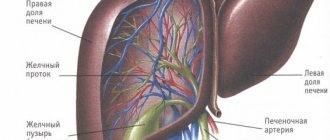
Название «печень» происходит от слова «печь», т.к. печень обладает самой высокой температурой из всех органов живого тела. С чем это связано? Скорее всего с тем, что в печени на единицу массы происходит самое высокое количество образования энергии. До 20% массы всей клетки печени занимают митохондрии, «силовые станции клетки», которые непрерывно образуют АТФ, распределяющуюся по всему организму. Вся ткань печени состоит из долек. Долька — это структурная и функциональная единица печени. Пространство между печеночными клетками представляют собой желчные ходы. В центре дольки проходит вена, в междольковой ткани проходят сосуды и нервы. Печень как орган состоит из двух неравных больших долей: правой и левой. Правая доля печени намного больше левой, поэтому она так легко прощупывается в правом подреберье. Правая и левая доли печени сверху разделяются серповидной связкой, на которой как бы «подвешена» печень, а внизу правая и левая доли разделены глубокой поперечной бороздой. В этой глубокой поперечной борозде находятся так называемые ворота печени, в этом месте в печень входят сосуды и нервы, выходят отводящие желчь печеночные протоки. Малые печеночные протоки постепенно объединяются в один общий. Общий желчный проток, включает в себя проток желчного пузыря — специального резервуара, в котором накапливается желчь. Общий желчный проток впадает в 12-ти перстную кишку, почти в том же самом месте, где впадает в нее проток поджелудочной железы. Кровообращение печени не похоже на кровообращение других внутренних органов. Как все органы, печень снабжается артериальной кровью, насыщенной кислородом из печеночной артерии. Через нее оттекает венозная кровь, бедная кислородом и богатая углекислым газом, и впадает в воротную вену. Однако помимо этого, обычного для всех органов кровообращения, печень получает большое количество крови, оттекающей от всего желудочно-кишечного тракта. Все, что всасывается в желудке, 12-ти перстной кишке, тонком и толстом кишечнике, собирается в большую воротную вену и впадает в печень.
Цель воротной вены не в том, чтобы снабдить печень кислородом и избавить от углекислого газа, а в том, чтобы пропустить через печень все питательные (и не питательные) вещества, которые всосались на протяжении всего желудочно-кишечного тракта. Сначала через воротную вену они проходят через печень, а потом уже в печени, претерпев определенные изменения, всасываются в общий кровоток. На долю воротной вены приходится 80% крови, получаемой печенью. Кровь воротной вены имеет смешанный характер. Она содержит как артериальную, так и венозную кровь, оттекающую от желудочно-кишечного тракта. Таким образом в печени имеются 2 капиллярные системы: обычная, между артериями и венами и капиллярная сеть воротной вены, которую иногда называют «чудесной сетью». Обычная и капиллярная чудесная сеть соединяются между собой.
Симпатическая иннервация
Иннервируется печень из солнечного сплетения и ветвями блуждающего нерва (парасимпатическая импульсация). Через симпатические волокна стимулируется образование мочевины по парасимпатическим нервам передаются импульсы, усиливающие желчеотделение, способствующие накопление гликогена. Печень иногда называют самой крупной эндокринной железой организма, но это не совсем верно. Печень выполняет и эндокринные выделительные функции, а также принимает участие в пищеварении. Продукты расщепления всех питательных веществ образуют в известной степени, общий резервуар обмена веществ, который весь проходит через печень. Из этого резервуара организм по мере необходимости синтезирует необходимые вещества и расщепляет ненужные.
Углеводный обмен
Глюкоза и другие моносахариды, поступающие в печень, превращаются ею в гликоген. Гликоген откладывается в печени как «сахарный резерв». В гликоген помимо моносахаридов превращается и молочная кислота, продукты расщепления белков (аминокислоты), жиров (триглицериды и жирные кислоты). Все эти вещества начинают превращаться в гликоген в том случае, если углеводов в пище не хватает. По мере необходимости, при расходовании глюкозы гликоген здесь же в печени превращается в глюкозу и поступает в кровь. Содержание гликогена в печени независимо от приема пищи подвержено определенному ритмическому колебанию в течение суток. Наибольшее количество гликогена содержится в печени ночью, наименьшее — в течении дня. Это связано с активным расходом энергии днем и образованием глюкозы. Синтез гликогена из других углеводов и расщепление до глюкозы имеет место как в печени, так и в мышцах. Однако образование гликогена из белка и жира возможно только в печени, в мышцах этот процесс не протекает. Пировиноградная кислота и молочная, жирные кислоты и кетоновые тела — то, что называют токсинами усталости — утилизируются в основном в печени и преобразуются в глюкозу. В организме высоктренированного спортсмена более 50% всей молочной кислоты преобразуется в печени в глюкозу. Только в печени происходит «цикл трикарбоновых кислот», которые иначе называют «циклом Кребса» по имени английского биохимика Кребса, который, кстати говоря, жив до сих пор. Ему принадлежат классические труды по биохимии, в т.ч. и современный учебник. Сахарный галлостаз необходим для нормальной деятельности всех систем и органом. В норме количество углеводов в крови составляет 80-120 мг% (т.е. мг на 100 мл крови), и их колебания не должны превышать 20-30 мг%. Значительное понижение содержания углеводов в крови (гипогликемия), а также стойкое повышение их содержания (гипергликемия) могут привести к тяжелым для организма последствиям. Во время всасывания сахара из кишечника, содержание глюкозы в крови воротной вены может достигать 400 мг%. Содержание сахара в крови печеночной вены и в периферической крови повышается при этом лишь незначительно и редко достигает 200 мг%. Повышение содержания сахара в крови сразу включает «регуляторы», встроенные в печень. Глюкоза превращается, с одной стороны, в гликоген, который ускоряется, с другой стороны, она используется для получения энергии, а если и после этого остается избыток глюкозы, то она превращается в жир. В последнее время появились данные о способности образования из глюкозы заменителя аминокислот, однако процесс носит в организме органический характер и развивается только в организме высококвалифицированных спортсменов. При понижении уровня глюкозы (длительное голодание, большой объем физических нагрузок) в печени происходит расщепление глюкогена, а если этого недостаточно, то превращаются в сахар аминокислоты и жиры, которые затем превращаются в гликоген. Глюкозорегулитарная функция печени поддерживается механизмами нейрогуморальной регуляции (регуляция с помощью нервной и эндокринной системы). Содержание сахара в крови повышается адреналином, глюкозеном, тироксином, глюкокортикоидами и диабетогенными факторами гипофиза. При определенных условиях стабилизующим влиянием на сахарный обмен обладают половые гормоны. Уровень сахара в крови понижается инсулином, который через систему воротной вены сначала попадает в печень и только оттуда в общее кровообращение. В норме антагонистические эндокринные факторы находятся в состоянии равновесия. При гипергликемии усиливается секреция инсулина, при гипогликемии — адреналина. Свойством повышать содержание сахара в крови обладает глюкагон — гормон, секретирующий а-клетками отростков поджелудочной железы. Глюкозостатическая функция печени может подвергаться и прямому нервному воздействию. Центральная нервная система может вызвать гипергликемию как гуморальным путем, так и рефлекторно. Некоторые опыты свидетельствуют о том, что в печени существует так же система автономной регуляции уровня сахара в крови.
Анатомия печени
Печень состоит из четырех основных долей: большая правая, меньшая левая, гораздо меньшая хвостатая, а также задняя нижняя поверхность печени. Сверху печень покрывает тонкая фиброзная оболочка – глиссонова капсула.
Согласно современной сегментарной системе, которую предложил Клод Куино в 60-х годах прошлого столетия, печень разделяют на восемь основных сегментов. При их участии образуются правая и левая доля. Сами сегменты представлены в виде пирамидальных участков печеночных тканей, для которых характерно обособленное кровообращение, иннервация, отток желчи.
Печеночная долька – основная структурная и функциональная единица печени
У печени две поверхности: диафрагмальная (facies diaphragmatica), прилежащая к нижней поверхности диафрагмы, и висцеральная (facies visceralis), обращенная вниз и назад. Нижний острый край печени и задний тупой разделяют диафрагмальную и висцеральную части органа. В некоторых случаях задние края рассматривают в качестве задней поверхности печени.
Диафрагмальная поверхность образует несколько основных связок. Сагиттальная плоскость разделена серповидной связкой с образованием правой и левой доли. Свободный край серповидной связки содержит круглую связку (lig. teres hepatis) – это заросшая пупочная вена.
Фронтальная плоскость образует венечную связку, на краях которой расположены треугольные пластинки. Их обозначают в качестве левой и правой треугольной связки, которые обеспечивают фиксацию печени к диафрагме2.
Висцеральная поверхность разделена на четыре доли при помощи двух продольных и одной поперечной борозды. Различают правую, левую, квадратную, хвостатую борозды. Поперечную борозду называют воротами печени: через нее входят печеночные артерии, воротные вены, нервы, выходят лимфатические сосуды, печеночные протоки.
Печень получает не только артериальную, но и венозную кровь. Между дольками органа расположены междольковые вены. Печень образована двумя системами вен – портальной и кавальной, а также пятью трубчатыми системами: желчными путями, артериями, ветвями воротной вены, печеночными венами, лимфатическими сосудами.
Белковый обмен
Роль печени в белковом обмене заключается в расщеплении и «перестройке» аминокислот, образовании химически нейтральной мочевины из токсичного для организма аммиака, а также в синтезе белковых молекул. Аминокислоты, которые всасываются в кишечнике и образуются при расщеплении тканевого белка, составляют «резервуар аминокислот» организма, который может служить как источником энергии, так и строительным материалом для синтеза белков. Изотопными методами было установлено, что в организме человека в стуки расщепляется и вновь синтезируется 80-100 г белка. Приблизительно половина этого белка трансформируется в печени. Об интенсивности белковых превращений в печени можно судить по тому, что белки печени обновляются примерно за 7 (!) дней. В других органах этот процесс происходит как минимум за 17 дней. В печени содержится так называемый «резервный белок», который идет на нужды организма в том случае, если не хватает белка с пищей. При двухдневном голодании печень теряет примерно 20% своего белка, в то время, как общая потеря белка всех других органов составляет только около 4%. Трансформация и синтез недостающих аминокислот могут происходить только в печени; даже если печень удалить на 80%, такой процесс, как дезаминирование, сохраняется. Образование заменимых аминокислот в печени идет через образование глютаминовой и аспарагиновой кислоты, которые служат как бы промежуточным звеном. Избыточное количество той или иной аминокислоты подвергается снижению сначала до пировиноградной кислоты, а потом в цикле Кребса до воды и углекислого газа с образованием энергии, запасаемой в виде АТФ. В процессе деземинирования аминокислот — отщепления от них аминогрупп, образуется большое количество токсичного аммиака. Печень преобразует аммиак в нетоксичную мочевину (карбамид), который затем почками выводится из организма. Синтез мочевины происходит только в печени и нигде больше. Синтез белков плазмы крови — альбуминов и глобулинов происходит в печени. Если произошла кровопотеря, то при здоровой печени содержание белков плазмы крови очень быстро восстанавливается при больной печени такое восстановление значительно замедляется.
Первичный рак печени: диагностика
Всем людям, которые относятся к группе высокого риска по развитию рака печени, проводится регулярное обследование. Прежде всего, врачи смотрят УЗИ-признаки
рака печени у лиц, страдающих хроническими воспалительными процессами органа, имеют разные степени цирроза. Им показано выполнение ультразвукового исследования каждые полгода, даже при отсутствии жалоб.
Кроме того, им показано выполнение лабораторных исследований крови на определение онкомаркер первичного рака печени – АФП
(расшифровывается как альфа-фетопротеин). При таком варианте наблюдения можно выявить опухолевые поражения в ранней стадии (еще нет симптомов и жалоб), когда рак можно радикально излечить. Изменения в анализах при раке печени с ростом АФП типично до 50-90% пациентов. Повышение уровня более 400 нг/мл возможно у лиц с большим размером опухоли или быстро растущими опухолями. Но временное повышение показателя возможно на фоне цирроза или воспаления гепатоцитов. Однако, высокий АФП в комбинации с данными УЗИ, МРТ печени подтверждает диагноз почти у 100% пациентов.
Выполнение КТ
или
МРТ с контрастом
помогает в выявлении опухоли и уточнении ее размеров и локализации, что важно для составления плана лечения онкологии печени.
Если всех этих данных недостаточно для постановки диагноза, выполняют чрезкожную биопсию
(пункционную либо аспирационную) под контролем ультразвука. Риск осложнений при таких методах диагностики минимальный.
Жировой обмен
Печень может депонировать жира намного больше, чем гликогена. Так называемый «структурный липоид» — структурные липиды печени фосфолипиды и холестерин составляют 10-16% сухого вещества печени. Это количество довольно постоянно. Помимо структурных липидов печень имеет включения нейтрального жира, сходного по своему составу с жиром подкожной клетчатки. Содержание нейтрального жира в печени подвержено значительным колебаниям. В целом же, можно сказать, что печень имеет определенный жировой запас, который при дефиците нейтрального жира в организме может расходоваться на энергетические нужды. Жирные кислоты при дефиците энергии могут хорошо окисляться в печени с образованием энергии, запасаемой в виде АТФ. В принципе, жирные кислоты могут окисляться и в любых других внутренних органах, однако процентное соотношение будет таким: 60% печень и 40% все остальные органы. Желчь, выделяемая печенью в кишечник, эмульгирует жиры, и только лишь в составе такой эмульсии жиры могут впоследствии всасываться в кишечнике. Половина имеющегося в организме холестерина синтезируется в печени и лишь другая половина имеет пищевое происхождение. Механизм окисления печенью жирных кислот был выяснен в начале нашего века. Он сводится к так называемому b-окислению. Окисление жирных кислот происходит до 2-го углеродного атома (b-атома). Получается более короткая жирная кислота и уксусная кислота, которая потом превращается в ацетоуксусную. Ацетоуксусная кислота превращается в ацетон, а новая b-окисленная кислота подвергается окислению с большим трудом. И ацетон и b-окисленная кислота объединяют под одним названием «кетоновые тела». Для расщепления кетоновых тел нужно достаточно большое количество энергии и при дефиците глюкозы в организме (голодание, диабет, длительные аэробные нагрузки) у человека изо рта может появиться запах ацетона. У биохимиков даже есть такое выражение: «жиры сгорают в огне углеводов». Для полного сгорания, полной утилизации жиров до воды и углекислого газа с образованием большого количества АТФ необходимо хотя бы небольшое количество глюкозы. Иначе процесс застопорится на стадии образования кетоновых тел, которые сдвигают рН крови в кислую сторону, вместе с молочной кислотой принимая участие в формировании усталости. Не зря их поэтому и называют «токсинами усталости». На жировой обмен в печени влияют такие гормоны, как инсулин, АКТГ, диабетогенный фактор гипофиза, глюкокортикоиды. Действие инсулина способствует накоплению жира в печени. Действие АКТГ, диабетогенного фактора, глюкокортикоидов прямо противоположно. Одна из важнейших функций печени в жировом обмене — это образование жира и сахара. Углеводы — непосредственный источник энергии, а жиры — важнейшие запасы энергии в организме. Поэтому при избытке углеводов и, в меньшей степени белков, преобладает синтез жира, а при недостатке углеводов доминирует глюконеогенез (образование глюкозы) из белка и жира.
Холестериновый обмен
Холестериновые молекулы составляют структурный каркас всех без исключения клеточных мембран. Деление клеток без достаточного количества холестерина попросту невозможно. Из холестерина образуются желчные кислоты, т.е. по сути сама желчь. Из холестерина образуются все стероидные гормоны: глюкокортикоиды, минералокортикоиды, все половые гормоны. Синтез холестерина, поэтому, генетически детерминирован. Холестерин может синтезироваться во многих органах, но, наиболее интенсивно синтезируется он в печени. К слову сказать, в печени, так же, происходит и расщепление холестерина. Часть холестерина выделяется с желчью в неизменном виде в просвет кишечника, но большая часть холестерина — 75% превращается в желчные кислоты. Образование желчных кислот — основной путь катаболизма холестерина в печени. Для сравнения скажем, что на все стероидные гормоны вместе взятые расходуется лишь 3% холестерина. С желчными кислотами у человека в сутки выделяется 1-1,5 г холестерина. 1/5 этого количества выделяется из кишечника наружу, а остальное вновь всасывается в кишечник и попадает в печень.
Топография печени
Печень закреплена за диафрагму, брюшную стенку, желудок, кишечник при помощи связок. Заполняет область правого подреберья, расположена под диафрагмальным куполом. Поднимаясь вверх к грудной клетке, в незначительной степени занимает левое подреберье. Две основные связки, которые крепят печень к диафрагме, – серповидная и венечная. Орган также удерживают малый сальник и нижняя полая вена.
Благодаря таким топографическим характеристикам печень подчинена движениям диафрагмы, ее легко прощупать на вдохе на фоне брюшного типа дыхания. Именно поэтому патологический процесс из печени легко переходит к области диафрагмы: правой плевре и правому легкому. Опущение печени наблюдается при значительном снижении массы тела, снижении внутрибрюшного давления, при скоплении жидкости в плевральной полости.
Витамины
Все жирорастворимые витамины (А, Д, Е, К и др.) всасываются в стенки кишечника только в присутствии желчных кислот, выделяемых печенью. Некоторые витамины (А, В1, Р, Е, К, РР и др.) депонируются печенью. Многие из них участвуют в химических реакция, происходящих в печени (В1, В2, В5, В12, С, К и др.). Часть витаминов активизируется в печени, подвергаясь в ней фосфорицированию (В1, В2, В6, холин и др.). Без фосфорных остатков эти витамины совершенно неактивны и часто нормальный витаминный баланс в организме больше зависит от нормального состояния печени, чем от достаточного поступления того или иного витамина в организм. Как видим, в печени могут депонировать как жирорастворимые, так и водорастворимые витамины, только время депонирования жирорастворимых витаминов, конечно, несоизмеримо больше, нежели водорастворимых.
Причины и факторы риска
Точные причины рака печени еще не установлены. Чаще всего злокачественное поражение возникает на фоне длительно протекающего воспалительного процесса в печеночной ткани. Наиболее часто первые признаки рака печени обнаруживаются на фоне цирроза. В тех регионах, где широко распространен вирусный гепатит, случаи рака печени выявляются значительно чаще. Так, примерно у 25% всех пациентов, с признаками онкологии печени, определяется вирусный гепатит С, а примерно у 40% – хроническое носительство вируса гепатита В.
Среди других факторов риска, повышающих риск развития рака печени, можно выделить:
- нерациональное питание, ведущее к ожирению;
- прием большого количества алкоголя;
- длительный прием препаратов, обладающих гепатотоксичностью (включая стероидные средства, оральные контрацептивы);
- влияние внешних факторов – токсинов, поражающих печеночные клетки (винилхлорид, афлотоксины);
- длительный стаж сахарного диабета;
- синдром Бадда-Киари (это эпизоды тромбоза в области печеночных вен);
- наследственные патологии – болезнь Вильсона, гемохроматоз, тирозинемия, гликогенозы, дефицит альфа-трипсина, полипоз кишечника.
В некоторых случаях определить причины рака печени не удается, тогда случаи считаются идиопатическими.
Обмен гормонов
Роль печени на метаболизм стероидных гормонов не ограничивается тем, что она синтезирует холестерины — основу, из которой затем образуются все стероидные гормоны. В печени все стероидные гормоны подвергаются инактивации, хотя образуются они и не в печени. Распад стероидных гормонов в печени является ферментативным процессом. Большая часть стероидных гормонов инактивируется, соединяясь в печени с глюкуроновой жирной кислотой. При нарушении функции печени в организме в первую очередь повышается содержание гормонов коры надпочечников, которые не подвергаются полному расщеплению. Отсюда возникает очень много различных заболеваний. Больше всего накапливается в организме альдостерона — минералокортикоидного гормона, избыток которого приводит к задержке натрия и воды в организме. В результате возникают отеки, подъем артериального давления и т. д. В печени в значительной степени происходит инактивация гормонов щитовидной железы, антидиуретического гормона, инсулина, половых гормонов. При некоторых заболеваниях печени мужские половые гормоны не разрушаются, а превращаются в женские. Особенно часто такое расстройство возникает после отравления метиловым спиртом. Сам по себе избыток андрогенов, вызванный введением большого количества их извне, может привести к усилению синтеза женских половых гормонов. Существует, очевидно, некий порог содержания андрогенов в организме, превышение которого приводит к превращению андрогенов в женские половые гормоны. Хотя, в последнее время появились публикации о том, что некоторые лекарственные препараты способны предотвратить превращение в печени андрогенов в эстрогены. Такие препараты называют блокаторами. Помимо вышеперечисленных гормонов печень инактивирует нейромедиаторы (катехоламины, серотонин, гистамин и многие другие вещества). В некоторых случаях даже развитие психических заболеваний вызвано неспособностью печени инактивировать те или иные нейромедиаторы.
Клинические проявления патологий
Каждому необходимо знать, для чего нужна печень, насколько она важна, и сколько нужно времени, чтобы заподозрить ее дисфункцию. В ходе диагностики проводится опрос пациента, анализируется размер, плотность, поверхность органа, а также оценивается работа печени.
Железу может поражать:
- Цирроз. Структура печени представлена патологическим разрастанием фиброзной (соединительной) ткани, которая замещает собой функциональные гепатоциты. Причиной нарушения работы печени может быть:
- хронический алкоголизм;
- гепатит вирусной этиологии;
- инфицирование железы гельминтами, трихомонадой.
- Онкологический процесс – рак. Причины его возникновения до конца не известны, однако, среди предрасполагающих факторов стоит выделить:
- цирроз;
- вирусные гепатиты;
- алкоголизм;
- контакт с канцерогенными веществами;
- наследственную предрасположенность.
- Гемангиомы, или аномалии развития сосудов.
- Кисты (паразитарные — эхинококкоз, а также непаразитарные).
Как только было замечено, что болит печень, необходимо проконсультироваться с врачом. Специалист осмотрит тело, особенно тщательно прощупает зону правого подреберья, и назначит необходимые обследования. Пальпация может осуществляться на спине или на боку. Кроме того, следует обратить внимание на основные симптомы, указывающие на возможные нарушения работы органа:
- слабость, чувство постоянной усталости;
- потеря веса;
- рвота, тошнота, вздутие, расстройство пищеварения;
- пожелтение слизистых, кожных покровов;
- беспричинное повышение температуры;
- зуд кожи;
- сосудистые звездочки;
- ощущение горечи во рту;
- чрезмерная потливость;
- гиперчувствительность к запахам;
- изменение цвета каловых масс, мочи.
Перечисленные симптомы являются основанием для обращения к врачу-гастроэнтерологу, который путем полного обследования выявит отклонения в работе железы и назначит эффективную терапию. Только специалист сможет разобраться, в чем причина печеночной дисфункции, поэтому не стоит заниматься самолечением.
Желчеобразование
Желчь, вырабатываемая печенью, как мы уже говорили, принимает активное участие в переваривании жиров. Однако дело не ограничивается всего лишь их эмульгированием. Желчь активизирует жирорасщепляющий фермент липозу панкреатического и кишечного сока. Желчь также ускоряет всасывание в кишечнике жирных кислот, каротина, витаминов Р, Е, К, холестерина, аминокислот, солей кальция. Желчь стимулирует перистальтику кишечника. За сутки печень вырабатывает не менее 1 л желчи. Желчь представляет собой зеленовато-желтую жидкость слабощелочной реакции. Главные компоненты желчи: соли желчных кислот, желчные пигменты, холестерин, лецитин, жиры, неорганические соли. Печеночная желчь содержит до 98% воды. По своему осмотическому давлению, желчь равна плазме крови. Из печени желчь по внутрипеченочным желчным ходам поступает в печеночный проток, оттуда ее непосредственно выделяется через пузырный проток попадает в желчный пузырь. Здесь происходит концентрация желчи вследствие всасывания воды. Плотность пузырной желчи 1,026-1,095. Часть веществ, входящих в состав желчи синтезируется непосредственно в печени. Другая часть образуется вне печени и после ряда метаболических изменений выводится с желчью в кишечник. Таким образом, желчь образуется двумя путями. Одни ее компоненты фильтруются из плазмы крови (вода, глюкоза, креатинин, калий, натрий, хлор), другие образуются в печени: желчные кислоты, глюкурониды, парные кислоты и т. д. Важнейшие желчные кислоты холевая и дезоксихолевая в соединении с аминокислотами глицином и таурином образуют парные желчные кислоты — гликохолевую и таурохолевую. Печень человека вырабатывает в сутки 10-20 г желчных кислот. Попадая с желчью в кишечник, желчные кислоты расщепляются с помощью ферментов кишечных бактерий, хотя большая их часть подвергается обратному всасыванию кишечными стенками и вновь оказывается в печени. С калом выделяется лишь 2-3 г желчных кислот, которые в результате разлагающего действия кишечных бактерий меняют зеленый цвет на коричневый и изменяют запах. Таким образом, существует как бы печеночно-кишечный кругооборот желчных кислот. Если необходимо увеличить выведение желчных кислот из организма (например, с целью выведения из организма больших количеств холестерина), то принимаются вещества, необратимо связывающие желчные кислоты, которые не позволяют желчным кислотам всасываться в кишечнике и выводят их из организма вместе с калом. Самыми эффективными в этом плане являются специальные ионообменные смолы (например, холестирамин), которые будучи принятыми внутрь, способны связать в кишечнике очень большое количество желчи и, соответственно, желчных кислот. Ранее с этой целью использовали активированный уголь.
Используют, впрочем и теперь. Свойством абсорбировать желчные кислоты и выводить их из организма обладает клетчатка овощей и фруктов, но в еще большей степени пектиновые вещества. Наибольшее количество пектиновых веществ содержится в ягодах и фруктах, из которых можно приготовить желе без применения желатина. В первую очередь, это красная смородина, затем, по желеобразующей способности за ней следуют черная смородина, крыжовник, яблоки. Примечательно, что в печеных яблоках пектинов содержится в несколько раз больше, нежели в свежих. В свежем яблоке содержатся протопектины, которые при печении яблок превращаются в пектины. Печеные яблоки — непременный атрибут всех диет, когда нужно удалить из организма большое количество желчи (атеросклероз, заболевания печени, некоторые отравления и т. д.). Желчные кислоты помимо всего прочего могут образовываться из холестерина. При употреблении мясной пищи, количество желчных кислот увеличивается, при голодании — уменьшается. Благодаря желчным кислотам и их солям, желчь выполняет свои функции в процессе пищеварения и всасывания. Желчные пигменты (основной из них билирубин) не принимают участие в пищеварении. Их выделение печенью — чисто экскреторный выделительный процесс. Билирубин образуется из гемоглобина разрушенных эритроцитов в селезенке и особых клетках печени (купферовские клетки). Не зря селезенку называют кладбищем эритроцитов. В отношении билирубина главной задачей печени является его выделение, а не образование, хотя немалая часть его образуется именно в печени. Интересно то, что распад гемоглобина до билирубина осуществляется при участии витамина С. Между гемоглобином и билирубином имеется множество промежуточных продуктов, способных ко взаимному превращению друг в друга. Часть их выделяется с мочой, а часть с калом. Образование желчи регулируется центральной нервной системой путем разнообразных рефлекторных влияний. Желчеотделение происходит непрерывно, усиливаясь во время еды. Раздражение чревного нерва приводит к уменьшению образования желчи, а раздражение блуждающего нерва и гистамины увеличивают образование желчи. Желчевыделение, т.е. поступление желчи в кишечник происходит периодически в результате сокращения желчного пузыря в зависимости от приема пищи и ее состава.
Подготовка
УЗИ печени и органов брюшной полости требует подготовки как от взрослых, так и от детей. Данное сканирование следует проводить натощак с перерывом в еде 6 часов. За 2 часа до обследования лучше прекратить принимать питье. Если ваш организм склонен к излишнему газообразованию и метеоризму, нужно придерживаться за 2-3 дня до процедуры специального рациона питания, исключающего мучные и бобовые продукты, газированные и алкогольные напитки. В случае, когда УЗИ печени планируется сделать ребенку, маленького пациента также следует подготовить. Первым и довольно сложным этапом будет ограничение приема пищи перед исследованием. Минимальное время воздержания для детей 3 часа (питье тоже исключается). Такая подготовка для ребенка бывает сложной и проводится только в случае, если дети относительно спокойно переносят ограничения в еде и напитках. Если такое воздержание сложно выполнить, следует придерживаться обычного графика питания.
Автор: Телегина Наталья Дмитриевна
Терапевт с 25-летнем стажем
Выделительная (экскреторная) функция
Выделительная функция печени очень тесно связана с желчеобразованием, поскольку экскретируемые печенью вещества экскретируются через желчь и хотя бы уже поэтому они автоматически становятся составной частью желчи. К таким веществам относятся уже вышеописанные гормоны щитовидной железы, стероидные соединения, холестерин, медь и другие микроэлементы, витамины, порфириновые соединеиия (пигменты) и т. д.
Вещества, выделяемые практически только с желчью подразделяются на две группы:
- Вещества, связанные в плазме крови с белками (например, гормоны).
- Вещества, нерастворимые в воде (холестерин, стероидные соединения).
Одна из особенностей выделительной функции желчи заключается в том, что она способна вводить из организма такие вещества, которые никаким другим образом из организма выведены быть не могут. В крови мало свободных соединений. Большинство тех же гормонов прочно соединены с транспортными белками крови и будучи прочно соединенными с белками не могут преодолеть почечный фильтр. Такие вещества выделяются из организма вместе с желчью. Другой большой группой веществ, которые не могут быть выведены с мочой являются вещества, нерастворимые в воде. Роль печени в данном случае сводится к тому, что она соединяет эти вещества с глюкуроновой кислотой и переводит, таким образом, в водорастворимое состояние, после чего они свободно выделяются через почки. Есть и другие механизмы, которые позволяют печени выделить из организма нерастворимые в воде соединения.
Обезвреживающая функция
Печень выполняет защитную роль не только за счет обезвреживания и выведения токсичных соединений, но, даже за счет попавших в нее микробов, которых она уничтожает. Специальные клетки печени (купферовские клетки) подобно амебам захватывают чужеродные бактерии и переваривают их. В процессе эволюции печень превратилась в идеальный орган обезвреживания токсических веществ. Если она не может превратить токсичное вещество в полностью нетоксичное, она делает его менее токсичным. Мы уже знаем, что токсичный аммиак превращается в печени в нетоксичную мочевину (карбамид). Чаще всего печень обезвреживает токсичные соединения за счет образования с ними парных соединений с глюкурановой и серной кислотой, глицином, таурином, цистеином и др. так обезвреживаются высокотоксичные фенолы, нейтрализуются стероиды и другие вещества. Большую роль в обезвреживании играют окислительные и восстановительные процессы, ацетилирование, метилирование (поэтому для печени так полезны витамины, содержащие свободные метильные радикалы-СН3), гидролиз и др. Для выполнения печенью своей дезинтоксикационной функции, необходимо достаточное энергетическое обеспечение, а для этого, в свою очередь, необходимо достаточное содержание в ней гликогена и присутствие достаточного количества АТФ.
Свертывание крови
В печени синтезируются вещества, необходимые для свертывания крови, компоненты протромбинового комплекса (факторы II, VII, IX, X) для синтеза которых необходим витамин К. В печени образуются также фибраноген (белок, необходимый для свертывания крови), факторы V, XI, XII, XIII. Как это ни странно может показаться на первый взгляд, в печени же происходит синтез элементов противосвертывающей системы — гепарина (вещество, препятствующее свертыванию крови), антитромбина (вещество, препятствующее образованию тромбов), антиплазмина. У эмбрионов (зародышей) печень также служит кроветворным органом, где формируются эритроциты. С рождением человека эти функции берет на себя костный мозг.
Разновидности первичного рака печени
Существует несколько вариантов классификации для первичного рака печени. Выделяют различные типы опухоли, которые различаются по течению и прогнозу. Эксперты выделяют несколько наиболее типичных видов первичного печеночного рака (опухоль образуется из клеток органа).
Гепатоцеллюлярный рак
– это наиболее часто возникающая опухоль (карцинома) в области печени. Как понятно из названия, эти опухоли формируются в гепатоцитах, образующих основу печеночной ткани. Течение гепатоцеллюлярного рака возможно в двух клинических формах –
диффузная
(когда поражается обширная часть печени) или
узловая
(образуется один очаг – узел или несколько участков).
Возможен более благоприятный вариант этого рака – фиброламеллярная карцинома
, при ней есть возможности более активного лечения.
Холангиокарцинома
– это опухоль злокачественного типа, которая берет начало в области желчных протоков.
Холангиогепатома
– это смешанный вариант опухоли, при которой раковые клетки зарождаются как в области гепатоцитов, так и в области эпителиальных клеток в желчных протоках.
Также возможны такие варианты опухолей как ангиосаркомы, мезодермальные образования
– это поражения, которые растут из лимфатических капилляров, кровеносных сосудов или клеток соединительной ткани.
У детей возможна гепатобластома
, также выделяется и
цистаденокарцинома
. Она возникает в результате перерождения доброкачественной опухоли.
Перераспределение крови в организме
Печень, помимо всех своих прочих функций неплохо выполняет функцию депо крови в организме. В связи с этим она может влиять на кровообращение всего организма. Все внутрипеченочные артерии и вены имеют сфинктеры, которые в очень широких пределах могут изменять кровоток в печени. В среднем кровоток в печени составляют 23 мл/кс/мин. В норме почти 75 мелких сосудов печени выключено сфинктерами из общей циркуляции. При повышении общего кровяного давления происходит расширение сосудов печени и печеночный кровоток в несколько раз возрастает. Наоборот, падение кровяного давления приводит к сужению сосудов в печени и печеночный кровоток уменьшается. Изменение положения тела также сопровождается изменениями печеночного кровотока. Так, например, в положении стоя кровоток печени на 40% ниже, чем в положении лежа. Норадреналин и симпатические повышают сопротивление сосудов печени, что уменьшает количество крови, протекающей через печень. Блуждающий нерв, наоборот, уменьшает сопротивление сосудов печени, что увеличивает количество крови, протекающей через печень. Печень весьма чувствительна к недостатку кислорода. В условиях гипоксии (недостатка кислорода в тканях) в печени образуются сосудорасширяющие вещества, снижающие чувствительность капилляров к адреналину и увеличивающие печеночный кровоток. При длительной аэробной работе ( бег , плавание, гребля и т. д.) увеличение печеночного кровотока может достигнуть такой степени, что печень сильно увеличивается в объеме и начинает давить на свою наружную капсулу, богато снабженную нервными окончаниями. В результате появляется боль в печени, знакомая каждому бегуну, да и вообще всем тем, кто занимается аэробными видами спорта.
Как проводят УЗИ печени?
Ультразвуковую процедуру в медицинских учреждениях проводят в отдельном, специально оборудованном кабинете, где находится сама УЗИ установка с монитором, клавиатурой и датчиками и кушетка для пациента. Пациенту раздеваться полностью при УЗИ печени и органов брюшной полости не придется. Достаточно будет оголить область живота и прилечь на кушетку, застеленную одноразовой простыней. Затем врач укажет положение, в котором будет проводить исследование. Он попросит лечь либо на спину, либо на левый бок. После того, как пациент принял нужную позицию, диагност наносит специальный гель на датчик и область исследования для более плотного контакта и беспрепятственного скольжения и начинает водить им последовательно в различных направлениях. В ходе УЗИ процедуры диагност будет давать указания пациенту для более четкой визуализации. Он может попросить обследуемого максимально сильно вдохнуть и задержать дыхание, сделать сильный выдох или дышать в нормальном режиме. Разная интенсивность дыхания поможет врачу собрать больше информации об органах брюшной полости и особенностях их анатомического строения. После того, как диагност сделал все необходимые замеры, исследование печени считается законченным. Обследуемый может не спеша вставать, убрать гель с области живота одноразовым полотенцем и одеться.
Возрастные изменения
Функциональные возможности печени человека наиболее высоки в раннем детском возрасте и очень медленно умньшаются в возрастом. Масса печени новорожденного ребенка в среднем составляет 130-135 г. Максимума своего масса печени достигает в возрасте между 30-40 годами, а затем постепенно снижается, особенно между 70-80 годами, причем, у мужчин масса печени падает сильнее, чем у женщин. Регенерационные способности печени к старости несколько снижаются. В молодом возрасте после удаления печени на 70% (ранения, травмы и т. д.), печень восстанавливает через несколько недель утраченную ткань на 113% (с избытком). Такая высокая способность к регенерации не присуща ни одному другому органу и даже используется для лечения тяжелых хронических заболеваний печени. Так, например, некоторым больным циррозом печени, ее частично удаляют и она снова отрастает, но вырастает уже новая, здоровая ткань. С возрастом печень уже не восстанавливается полностью. У старых лиц она отрастает лишь на 91% (что, в принципе, тоже немало). Синтез альбуминов и глобулинов падает в пожилом возрасте. Преимущественно падает синтез альбуминов. Однако, это не приводит к каким-либо нарушениями в питании тканей и падению онкотичесокого давления крови, т.к. к старости уменьшается интенсивность распада и потребления белков в плазме другими тканями. Таким образом, печень даже в старости обеспечивает потребности организма в синтезе белков плазмы. Способность печени к депонированию гликогена тоже различна в различные возрастные периоды. Гликогенная емкость достигает максимума к трехмесячному возрасту, сохраняется на всю жизнь и лишь слегка снижается к старости. Жировой обмен в печени достигает своего обычного уровня также в очень раннем возрасте и лишь незначительно снижается к старости. На разных этапах развития организма печень вырабатывает разные количества желчи, но всегда покрывает потребности организма. Состав желчи на протяжении жизни несколько меняется. Так, если у новорожденного ребенка в печеночной желчи содержится желчных кислот около 11 мг-экв/л, то к четырехлетнему возрасту это количество снижается почти в 3 раза, а к 12 годам вновь повышается и достигает приблизительно 8 мг-экв/л. Скорость опорожнения желчного пузыря, по некоторым данным наименьшая у молодых людей, а у детей и стариков она значительно выше. Вообще, по всем своим показателям, печень — малостареющий орган. Она исправно служит человеку на протяжении всей его жизни.
Автор: Буланов Ю.Б.
Общие сведения
Печень – один из важнейших органов человеческого организма, представляющий собой железистое образование. Сколько весит печень человека? Ее масса достигает полутора килограмм, благодаря чему она выполняет множество жизненно важных функций, о которых поговорим чуть позже.
Железа располагается в правом подреберье, поэтому именно здесь проводится пальпация (прощупывание) органа для оценки его размера, плотности и очертаний.
Теперь более точно опишем, где находится печень. Расположение печени у человека в некотором роде зависит от его возраста. Так, у взрослого она находится в правом подреберье, и немного выходит за границу средней линии живота. У детей железа занимает большую часть брюшной полости.
Верхняя граница печени находится на уровне хряща 5 ребра, если оценивать по среднеключичной линии. Двигаясь по печени в левую сторону, доходим до мечевидного отростка грудины, затем направляемся к хрящу 6 ребра. Нижняя граница проходит по краю реберной дуги. Сверху железа касается диафрагмы, спереди – брюшной стенке, а сзади – позвоночного столба, аорты и пищевода. Слева от железы находятся такие органы, как желудок и двенадцатиперстная кишка.
Расположение печени у человека мезоперитонеально. О таком расположении принято говорить, когда орган не со всех сторон окружен брюшиной. Физиологическая структура печени не имеет уплотнений, деформаций, а также дополнительных новообразований. Она представлена однородной тканью с небольшой зернистостью. Края органа ровные, а поверхность гладкая.
Железа имеет желчные протоки и кровеносные сосуды. В состав печени входят гепатоциты (печеночные клетки), благодаря которым обеспечивается функционирование органа и организма в целом.