Каждая будущая мама с нетерпением ждет появления малыша на свет. Во время беременности у многих появляются различные страхи. Женщина думает о том, правильно ли развивается ее малыш, переживает, нет ли у него генетических заболеваний, все ли в порядке с внутренними органами и анатомическим строением. К сожалению, эти страхи небеспочвенные. Например, у новорожденных довольно часто диагностируют врожденный вывих бедра. Это не опасная патология, она поддается коррекции и бесследно проходит, если вовремя выявлено нарушение и начато лечение, родители соблюдают все рекомендации врача.
Что такое врожденный вывих бедра
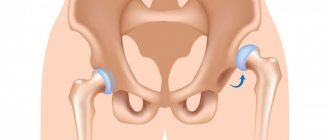
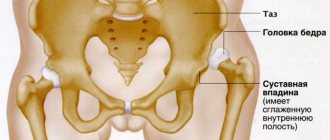
Вывих бедра – это смещение бедренной кости относительно вертлужной впадины. Головка бедра в норме находится к моменту рождения в практически сформированной суставной впадине. Геометрия сустава новорожденного отличается от сустава взрослого человека. Он является незрелой биомеханической структурой со своими особенностями: головка бедренной кости и суставная впадина состоят преимущественно из хрящевой ткани, они не окостенели (поэтому отчетливо не видны на рентгене), впадина еще имеет уплощенную форму, связки слабые и чрезмерно эластичные. Поэтому сустав непрочно удерживается во впадине.
При различных пороках развития кости бедра и суставной впадины головка смещается вертикально или латерально, то есть сустав не сочленяется. В этом случае возникает нестабильность сустава, может быть подвывих или вывих бедра.
Почему возникает врожденный вывих бедра у ребенка
Медицина до сих пор не может назвать точные причины развития внутриутробной дисплазии. Но известны провоцирующие факторы, многократно повышающие риск врожденного вывиха бедра. К ним относится:
- наследственная предрасположенность;
- осложненная беременность с токсикозом;
- крупный плод;
- тазовое, а не головное предлежание;
- женский пол плода.
Эти факторы повышают вероятность дисплазии сустава, которая приводит к врожденному вывиху бедра у новорожденных.
Сам порок внутриутробного развития может выражаться в различных отклонениях от нормы:
- ацетабулярная дисплазия – дефект вертлужной впадины, в которой должна находиться головка бедренной кости (впадина скошена или уплощена)
- дисплазия проксимального отдела – недоразвитие или неправильное развитие шейки бедра, изменение величины шеечно-диафизарного угла (угла между центральной осью шейки бедра и срединной линией диафиза)
- ротационные дисплазии с различным типом нарушения геометрии сустава в горизонтальной плоскости (проявляется позже косолапостью)
То есть любое недоразвитие, патология несформировавшихся структур приводит к тому, что головка не удерживается в суставной впадине, бедренная кость смещена вверх или латерально (уходит в сторону наружу), суставная капсула вывернута или деформирована, сам сустав нестабилен.
Степень патологии
Так как незрелость сустава может выражаться различными отклонениями, нарушения классифицируют по степени тяжести:
- А – нормальный сустав без нарушений;
- В – предвывих: в анатомическом строении сустава есть некритичные нарушения. Головка находится в суставной впадине, но удерживается слабо.
- С – подвывих: бедренная кость смещена, есть вальгусная деформация суставной впадины. Это так называемое пограничное состояние, при котором велика вероятность развития патологий в дальнейшем.
- D – врожденный вывих бедра: головка кости находится за пределами вертлужной впадины.
Как происходит диагностика заболевания
Для выявления врожденной аномалии развития бедра используют следующие методы:
- осмотр и сравнение с нормой расположения кожных складок, длины ножек;
- ощупывание (пальпация) головки кости;
- проведение тестов на отведение бедра.
Используя их можно самостоятельно выявить вывих тазобедренного сустава у детей. Для подтверждения диагноза и установления стадии заболевания необходимо проведение инструментального обследования:
- УЗИ;
- рентгенограмма;
- КТ;
- МРТ.
Подвывих и дисплазия могут быть установлены только с помощью лучевых методов. Диагноз ставит врач-ортопед.
Диагностика врожденного вывиха бедра
Незрелый сустав, который не успел сформироваться к моменту рождения или имеет анатомически неправильную форму, можно заподозрить сразу же после рождения, еще в перинатальном центре. Внешние проявления врожденного вывиха бедра у новорожденных и детей первого года жизни:
- ассиметричные кожные складки на ножках (одна паховая и/или ягодичная складка глубже другой, расположена выше или ниже)
- укорочение ноги (при выпрямленных ножках одно колено находится выше другого)
- ограниченная подвижность сустава, при которой бедро недостаточно отводится в сторону (в норме у новорожденного ножки разводятся на 80-90°, после полугода – на 60-70°. Если бедро отводится на 50° и менее, то необходимо показать ребенка ортопеду и поделиться с ним своими наблюдениями)
- симптом щелчка или соскальзывания (при отведении бедра ребенка в сторону появляется характерный щелчок – головка подвижна и не удерживается в суставной впадине, соскальзывает)
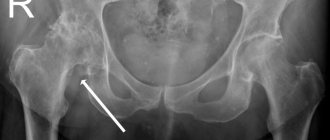
Однако ни один из этих признаков сам по себе не является достаточным основанием для того, чтобы поставить диагноз. Для диагностики ребенку назначают рентген или УЗИ. Так как хрящевая ткань у маленьких детей еще не окостенела, то снимок «читают» по специальным тестам – проводят схематические оси через определенные точки хрящей и костей, которые позволяют замерить две величины: h и d. Они говорят о смещении головки бедренной кости, по которой можно судить о норме или патологии.
УЗИ суставов – более безопасный и не менее точный метод диагностики, чем рентген. Поэтому его сейчас используют гораздо чаще.
Патология тазобедренных суставов у детей
Врожденный вывих бедра — самая частая из врожденных деформаций опорно-двигательного аппарата. Этот порок развития распространяется на все элементы тазобедренного сустава: вертлужную впадину, головку бедренной кости с окружающими мышцами, связками, капсулой и заключается в недоразвитии этих тканей.
ПАТОЛОГИЯ ТАЗОБЕДРЕННЫХ СУСТАВОВ
Врожденный вывих бедра — самая частая из врожденных деформаций опорно-двигательного аппарата. Этот порок развития распространяется на все элементы тазобедренного сустава: вертлужную впадину, головку бедренной кости с окружающими мышцами, связками, капсулой и заключается в недоразвитии этих тканей. Формирующийся врожденный вывих бедра встречается у 5 на 1000 детей. Частота врожденного вывиха бедра неодинакова в различных странах, так как зависит от климатических природных условий и национальных обычаев. Так, в Грузии в некоторых районах она достигает 9% на 1000 детей из-за традиционного тугого пеленания младенцев и совсем не встречается у негритянского населения Африки, в Корее, Вьетнаме и вообще на территории всего Индокитайского полуострова, где благодаря жаркому климату детей туго не пеленают.
Односторонний вывих встречается чаще двустороннего. При этом, по данным разных авторов, частота двустороннего вывиха колеблется от 20 до 50%. При одностороннем вывихе левосторонний в 1,5-2 раза бывает чаще правостороннего. У девочек врожденный вывих бедра встречается в 5 раз чаще чем у мальчиков.
Этиология и патогенез
По вопросу о причинах развития дисплазии тазобедренных суставов имеется большое количество различных теорий. Многие из них представляют исторический интерес и не могут объяснить всего сложного патологического процесса.
В качестве этиологических факторов, приводящих к отклонению в нормальном развитии тазобедренного сустава и окружающих мышц, называют порок их первичной закладки. Подтверждение этой теории некоторые авторы видят в сочетании врожденного вывиха бедра с прочими врожденными деформациями. Другие авторы причиной возникновения врожденного вывиха бедра считают задержку развития нормального тазобедренного сустава во время внутриутробной жизни плода. Эти нарушения развития иногда пытаются объяснить колебаниями витаминного баланса, гормональными расстройствами и другими причинами.
В зависимости от того, в какой период антенатальной жизни головка бедра и вертлужная впадина начинают развиваться без тесного соприкосновения друг с другом, и проявляется различная степень нарушений. Это предположение не исключает истинного порока развития вертлужной впадины и головки, когда уже с первых дней постнатального периода обнаруживается сформированный вывих. Исключительно редкое возникновение такой аномалии соответствует редкости обнаружения у новорожденных, истинного, сформированного вывиха.
Исследования, проведенные совместно с Всесоюзным институтом акушерства и гинекологии (М.В. Волков, Р.Л. Горбунова, И.П. Елизарова, 1966), показали, что при обследовании матерей у большинства из них имелись либо сердечно-сосудистые заболевания (ревматический порок сердца), либо токсикозы беременности и нефропатия, сопровождающиеся нарушением белкового и солевого обмена как у матери, так и у плода.
У 50% всех обследованных имело место, тазовое предлежание плода. Относительное преобладание тазового предлежания в случаях врожденного вывиха тазобедренных суставов заставляет более тщательно обследовать развитие опорно-двигательного аппарата у детей при этом виде предлежания.
Механизм родового акта и характер акушерского пособия (способ Цовьянова и классическое ручное пособие) не оказывают влияния на возникновение врожденной патологии сустава, так как она наблюдается у 25 детей, рожденных путем кесарева сечения при соблюдении всех правил извлечения плода. Кроме того, вывих наблюдается и при головном предлежании.
Патогенез врожденного вывиха бедра связан с предшествующим предвывихом сустава, характеризующийся гипоплазией вертлужной впадины, ее уплощением, малыми размерами головки бедра и замедленным ее окостенением, поворотом верхнего конца бедра кпереди (антеторсией), аномалиями в развитии нервно-мышечного аппарата области тазобедренного сустава. Эти изменения подтверждаются патологоанатомическими данными: головка бедра в первые месяцы жизни ребенка смещена кнаружи и незначительно кверху. Постепенно с возрастом смещение кверху и кзади по подвздошной кости увеличивается, что сопровождается растяжением суставной сумки. Смещение головки бедра может быть незначительным при подвывихах и более выраженным при вывихах. Изменения наблюдаются со стороны формы и структуры уплощенной впадины, уменьшенной головки и суставных хрящей, суставной сумки, связок и мышц.
Вертлужная впадина обычно не только уплощена, но и вытянута в длину, ее верхнезадний край недоразвит, в результате чего крыша скошена и сверху отсутствует костный упор для головки бедра. Уплощение вертлужной впадины увеличивается еще за счет утолщения хрящевого слоя дна вертлужной впадины и развития на дне ее соединительной ткани. У более старших детей с формированием вывиха эти изменения увеличиваются: верхний свод может совсем исчезнуть, впадина принимает треугольную форму и становится более плоской; шейка бедра, развивающаяся при отсутствии упора, укорочена, ее шеечно-диафизарный угол остается тупым (135° вместо нормального 125°); лишенная упора шейка поворачивается кпереди.
Головка бедра бывает меньшей величины, деформированной, является позднее. У 25-30% детей, по данным Ф.Р. Богданова и Н.А. Тимофеевой, имеется макроскопическое изменение хряща головки бедра. При нагрузке на ногу с наличием вывиха бедра крыша вертлужной впадины еще более сглаживается. Из-за скольжения головки бедра кверху образуется желобок скольжения. Суставная капсула подвергается резким изменениям, она растягивается, следуя за смещающейся кверху и кзади головкой, иногда головка припаяна к сумке. Полость сустава бывает разделена на три части и имеет форму песочных часов. Одна часть — верхняя — окружает головку, вторая — уплощенную впадину и остается незаполненной; в ней развивается соединительная ткань. Между ними находится суженный перешеек сумки, препятствующий перемещению головки из верхнего отдела в нижний. Круглая связка бывает то хорошо, то плохо выражена; после 3-летнего возраста в половине случаев она отсутствует.
Диагностика и клиника
От времени, когда поставлен диагноз и начато лечение, зависит исход болезни. Он в геометрической прогрессии ухудшается с каждым месяцем, если лечение не проводится. Диагноз врожденного вывиха бедра следует ставить в условиях родильного дома. Для этого всех детей должен осматривать педиатр детской комнаты родильного дома, а при сомнениях — консультант-ортопед. В первые 3-4 недели жизни, а затем повторно, в возрасте 3 месяцев, ортопед осматривает в детской консультации всех грудных детей.
Значение диагностики дисплазий тазобедренных суставов в первые недели жизни ребенка огромно, но распознавание часто бывает затруднено и требует специального опыта и знаний.
Не случайно последние годы в Чехословакии всем детям до 3-месячного возраста делают рентгеновский снимок тазобедренных суставов, чтобы не пропустить трудно диагностирующийся случай дисплазий в тазобедренном суставе.
Диагностика дисплазий в первые месяцы жизни
В группу дисплазий тазобедренного сустава у детей раннего возраста входят такие заболевания как: врожденный предвывих, врожденный подвывих, врожденный вывих и рентгенологически незрелый тазобедренный сустав.
За последние годы достигнуты значительные успехи в деле раннего выявления и раннего лечения врожденных дисплазий у детей. Хорошей основой для ранней диагностики заболеваний является прочно налаженная связь между ортопедами и акушерами и педиатрами родильных домов.
Наиболее простой организационной формой раннего выявления врожденных дисплазий тазобедренного состава является систематический осмотр всех детей рождающихся в родильном доме. Несмотря на то, что клиника дисплазий в первые дни жизни ребенка крайне бедна симптомами, она вполне достаточна для того, чтобы при известном навыке своевременно диагностировать или заподозрить это заболевание.
Для правильной оценки результатов клинического исследования осмотр новорожденного необходимо проводить по специальной методике.
- Наиболее частыми симптомами врожденных дисплазий тазобедренного сустава являются:
- ограничение отведения в тазобедренных суставах;
- симптом соскальзывания, или щелчка (симптом Маркса-Ортолани);
- асимметрия складок на бедре и ягодичных складок сзади;
- определяемое на глаз укорочение нижней конечности;
- наружная ротация нижней конечности.
Эти симптомы необходимо искать и находить, так как они не всегда достаточно ясно выражены и для их выяснения нужны определенные навыки в обследовании ребенка.
У ребенка, лежащего на спине, наблюдается ограничение пассивного отведения ног, согнутых под прямым углом в тазобедренных и коленных суставах. Это наиболее ранний и постоянный признак врожденной патологии. Ограничение отведения с течением времени нарастает. При нормальных тазобедренных суставах отведение бедер будет почти полным; при наличии вывиха или недоразвития тазобедренного сустава всегда имеет место этот симптом. Резкое ограничение отведения наблюдается при сформированном вывихе и незначительное — при других дисплазиях тазобедренного сустава.
Ограничение отведения бедер возможно при спастическом параличе, мышечной контрактуре, наблюдаемой у новорожденных и в других суставах, а также при врожденной варусной деформации шейки бедра. Все эти заболевания должны быть исключены путем изучения состояния всех мышц и с помощью рентгенограммы тазобедренных суставов. Важно отметить, что физиологическая ригидность мышц новорожденного не бывает постоянной. В определенные моменты удается отвести бедра, чего не бывает при дисплазиях до вправления головки.
Очень важным, самым ранним, но непостоянным является симптом щелчка, или симптом соскальзывания описанный впервые в 1934 г. советским ортопедом В.О. Марксом, и независимо от него итальянским ортопедом Ортолани. Его также называют симптомом неустойчивости (А.П. Биезинь и К.А. Круминь). Сущность симптома заключается в том, что при отведении ножек происходит вправление вывиха, которое сопровождается щелчком, ощущаемым рукой исследующего врача. Иногда этот щелчок слышен на расстоянии. При приведении ножек к средней линии происходит повторное вывихивание головки бедра, также сопровождающееся щелчком и вздрагиванием ножки. Для выявления этого симптома существует специальная методика исследования новорожденного, при которой врач, сгибая обе ножки в тазобедренном и коленном суставах, большие пальцы располагает на внутренних, а другие пальцы — на наружных поверхностях бедер. Медленно, избегая форсированных движений, врач отводит бедра равномерно в обе стороны.
Следует отметить, что симптом Маркса-Ортолани как правило исчезает к 5-7-му дню жизни ребенка, но у некоторых детей при наличии мышечной гипотонии может сохраниться в течение первых месяцев жизни.
Асимметрия складок на бедре или неравномерное их число может также свидетельствовать о наличии дисплазий. На стороне дисплазии складок больше, они глубже, чем на здоровой стороне, и расположены проксимальнее.
Симптом этот не абсолютный и один, без других данных, не может приниматься к сведению, так как наблюдается лишь у 2/3 больных и может встречаться у здоровых детей. При осмотре сзади ягодичные складки бывают не на одном уровне. Этот симптом характерен для одностороннего вывиха бедра. Кроме того, у здоровых детей между бедрами и туловищем сзади имеются глубокие симметричные складки. Асимметрия этих складок или их отсутствие свидетельствует о наличии одно- или двустороннего вывиха.
Одним из симптомов дисплазий тазобедренного сустава может быть наружная ротация ноги на стороне вывиха.
Она хорошо видна, когда ребенок спит — на этот симптом обращают внимание сами матери. Видимое на глаз укорочение нижней конечности, характерное для высоких вывихов, может наблюдаться не только при явном одностороннем вывихе, а и при различных дисплазиях, даже двусторонних, но с разным расположением бедер по высоте. Определить длину и укорочение ног у грудных детей сантиметровой лентой трудно. О разнице в длине ног судят по различному расположению уровней коленных суставов, согнутых и приближенных к животу.
Все перечисленные симптомы могут наблюдаться вместе либо может иметь место лишь часть симптомов; в последнем случае лучше заподозрить врожденную патологию тазобедренного сустава и предпринять рентгенографию. Заподозренный, но не подтвердившийся вывих бедра укажет лишь на внимательность врача и вреда ребенку не принесет. Просмотренное же заболевание может сделать ребенка тяжелым инвалидом на всю жизнь.
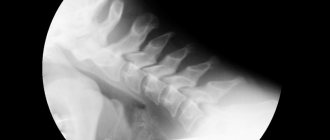
Рентгенологическому методу исследования принадлежит значительная роль в диагностике дисплазий тазобедренного сустава у новорожденных. Во время рентгенографии ребенок лежит на спине с вытянутыми и приведенными ногами в положении некоторой ротации внутрь строго симметрично. Таз должен плотно прилегать к кассете. Необходима защита половых органов свинцовой пластинкой, которая при правильном ее положении не мешает рентгенографии.
При рентгенодиагностике заболеваний тазобедренных суставов следует учитывать, что у новорожденных отсутствуют ядра окостенения головок бедер, и необходимо помнить, что высота головки бедра равна ширине шейки бедра. Вертлужная впадина также является хрящевой и не дает контрастной тени. При чтении рентгенограммы особое значение придается состоянию верхнего края вертлужной впадины, взаимоотношениям верхнего конца бедра и вертлужной впадины. Важно учитывать также расположение хрящевой головки — насколько она выше и латеральное своего нормального положения.
При наличии врожденного вывиха бедра отмечается косое расположение верхнего края вертлужной впадины, а верхний конец бедра, в том числе предполагаемая, но еще не видимая на рентгенограмме хрящевая головка бедра, находится более кнаружи, но в некоторых случаях (даже если ребенок еще не стоит) выше, чем на здоровой стороне. Естественно, что при двустороннем вывихе рентгенодиагностика бывает затруднена из-за невозможности провести сравнение со здоровым суставом.
В этих случаях применяются специальные схемы, предложенные Омбреданом, Хильгенрейнером, Эрлахером, Путти, С.А. Рейнбергом и др. Такие схемы определенными линиями устанавливают нормальное расположение элементов тазобедренного сустава и соответственно позволяют определить смещение бедра по отношению к вертлужной впадине и определить степень этого смещения. Ранние рентгенологические симптомы врожденного вывиха бедра были впервые определены выдающимся болонским ортопедом Путти. В 1927г. он предложил классическую «триаду Путти»:
1) повышенная скошенность крыши вертлужной впадины;
2) смещение проксимального конца бедра кнаружи и к верху относительно вертлужной впадины;
3) позднее появление и гипоплазия ядра окостенения.
Эти симптомы были дополнены в дальнейшем другими исследователями. Известный интерес представляет схема Путти для чтения рентгенограмм.
Так как ядро окостенения головки бедра появляется в норме в 4-6-месячном возрасте, а при дисплазиях — позже, к 9-10 месяцем, то у детей первых месяцев жизни, когда головка, кроме того, находится лишь латеральное, но не выше впадины, целесообразно использовать для оценки рентгенограммы схему Хильгенрейнера. Проводится горизонтальная линия через оба Y-образных хряща (линия Келлера); от наиболее высоко расположенной точки диафиза бедра проводят перпендикуляр h до пересечения с горизонтальной линией. Расстояние от основания Y-образного хряща до перпендикуляра h называется величиной d. Длина горизонтального отрезка d в норме бывает равна 1,2-1,5 см. также как и длина перпендикуляра h. При вывихе величина h уменьшается, a d увеличивается. От дна вертлужной впадины проводится линия, касательная к наиболее периферическому отделу крыши вертлужной впадины; образующийся угол (индекс) в норме у новорожденного равен 27-30° и у 2-летнего ребенка приближается к 20°. При наличии дисплазий сустава и отставании в развитии вертлужной впадины индекс увеличивается.
Для дисплазий тазобедренных суставов характерно не столько абсолютное увеличение этого угла, сколько наличие разницы в углах с обеих сторон, ярко свидетельствующее о пороке развития таза.
Схема, предложенная С.А. Рейнбергом, применяется у детей более старшего возраста. Проводятся три вертикальные линии: по средней линии тела, через верхнелатеральный край (выступ крыши) здоровой вертлужной впадины и на равном расстоянии от средней линии на стороне вывиха. В норме вертикальная линия проходит через диафиз бедра, а при вывихе — медиальнее. Горизонтальная линия также проводится через Y-образные хрящи. В норме головка бедра pаcположена медиальнее вертикальной и ниже горизонтальной линии, при вывихе — латеральнее и выше этих линий. У детей второго полугодия жизни обращают внимание на линию Шентона. В норме нижний контур шейки бедра переходит в верхнюю полуокружность запирательного отверстия, а при вывихе дугообразная линия отсутствует, так как появляется уступ из-за более высокого расположения нижнего контура шейки бедра.
Наибольшее распространение получила схема Омбредана, где учитывается положение головки по отношению к горизонтальной линии (линии Келлера) и расположение диафиза бедра (линии Омбредана) по отношению к вертикальной линии.
Таким образом, определенные навыки позволяют дать клинико-рентгенологическую оценку состояния тазобедренных суставов у детей первых недель жизни.
Диагностика и клиника врожденного вывиха бедра у детей старше года
Когда ребенок начинает стоять и ходить диагностика врожденного вывиха бедра представляет меньшие затруднения.
У детей после года одним из первых симптомов, заставляющим подумать о наличии врожденного вывиха бедра, является позднее начало ходьбы, хотя это симптом не абсолютный, а чаще встречающийся при наличии двустороннего вывиха, когда дети первые шаги делают в 14-15 месяцев. Характерна походка: отмечается либо какая-то неустойчивость или хромота при хождении в случае одностороннего вывиха либо переваливающаяся, утиная походка при двустороннем вывихе. Болевых ощущений, однако, больные не испытывают — ребенок остается веселым и проводит на ногах целый день. У детей этого возраста сохраняется часть симптомов, важных при ранней диагностике, только они проявляются более ярко. Конечность, где имеется вывих, находится в положении наружной ротации, что также видно во время сна. Имеется относительное укорочение конечности на стороне вывиха при отсутствии абсолютного укорочения.
Относительная длина конечности измеряется от передней верхней ости подвздошной кости до медиальной лодыжки, абсолютная — от большого вертела. Верхушка большого вертела располагается выше линии Розера-Нелатона, которая соединяет переднюю верхнюю ость подвздошной кости с седалищным бугром. На стороне вывиха также ограничено отведение бедра, но ротационные движения в тазобедренном суставе возможны в большем объеме, чем в норме (симптом Шассиньяка).
Важным классическим признаком сформированного вывиха является положительный симптом Тренделенбурга. В норме при опоре на здоровую ногу ягодица другой стороны приподнимается; в случае же врожденного вывиха при опоре на вывихнутую ногу ягодица другой стороны опускается (независимо от того, имеется вывих на этой стороне или его нет).
Симптом Тренделенбурга является отражением состояния ягодичных мышц конечности той стороны, на которой ребенок стоит. При нормальном тонусе этих мышц они напрягаются и для создания равновесия при стоянии на одной ноге противоположная половина таза поднимается (отрицательный симптом приподнятой ягодицы). При стоянии на ноге с врожденным вывихом бедра, как и в первом случае, туловище тоже наклоняется для удержания равновесия в эту же сторону, но ягодичные мышцы не в состоянии сблизить свои точки прикрепления (больший вертел — гребень и крыло подвздошной кости), противоположная половина таза под тяжестью туловища опускается (положительный симптом опущенной ягодицы). Таким образом, положительный симптом Тренделенбурга — признак не только врожденного вывиха бедра, но и любой патологии, связанной с ослаблением тонуса ягодичных мышц на стороне стояния. Тонус их снижен при парезе или параличе мышц (последствия полиомиелита), при сближении точек прикрепления этих мышц (вывихи приобретенного характера и варусная деформация шейки бедра с высоким стоянием большого вертела).
При положении ребенка на спине с вытянутыми ногами легко определить симптом Дюпюитрена — при давлении на пяточную область определяется подвижность ноги по оси и ее смещение вверх.
Одним из клинических прогностических симптомов у детей старше 1 года является симптом низведения бедра. В горизонтальном положении, лежа на спине, больного потягивают одной рукой за нижнюю треть бедра, второй рукой фиксируют таз и наблюдают за низведением большого вертела. Указанный симптом позволяет судить о степени фиксации головки и суставной сумки у детей, несколько лет не лечившихся и нагружавших вывихнутую ногу, и решить вопрос о выборе метода лечения.
При одностороннем вывихе нормальная головка бедра, находясь во впадине, прощупывается на уровне пульсации бедренной артерии, а на больной стороне головка в этом месте не прощупывается.
Окончательный диагноз и у детей старше 1 года ставится на основании данных рентгенограмм тазобедренных суставов. Снимок не только подтверждает диагноз, но и позволяет более точно судить о степени вывиха и прогнозе лечения, так как дает представление об изменениях, наступивших в головке, шейке, впадине и ее крыше.
Метод рентгенографии при этом заболевании имеет не только диагностическое, но и прогностическое значение. У детей 2-3 лет, когда решается вопрос о выборе открытого или закрытого метода вправления, целесообразно сделать снимок стоя, лежа, а также при потягивании бедра вниз с противотягой. При заведомо избранном оперативном методе лечения эти снимки позволяют разобраться в выборе метода операции и разновидностях методики (например, при остеотомии таза можно решить, что целесообразнее: операция Хиари, Солтера или Дега; при проведении резекции бедра можно уточнить величину, уровень и форму резецируемого участка кости и т.д.). Рентгенограммы, проведенные одновременно в среднем положении и во внутренней ротации, лучше, чем другие методы, дают возможность определить наличие антеторсии и степень антеверсии — поворота шейки кпереди.
Важно отметить, что у детей старше года и особенно у подростков, резко выражена деформация шейки бедра с поворотом кпереди — антеверзия, поэтому на прямых рентгенограммах сустава в среднем положении нижних конечностей, когда в положении лежа надколенник обращен вверх, шейка бедра имеет по тени рентгенограммы ложную вальгусную форму. Снимок же во внутренней ротации выявляет обычно хорошо выраженную, иногда удлиненную шейку бедра с нормальным шеечно-диафизарным углом. При таком положении головка приближается к впадине и по ее строго профильному снимку можно увидеть изъяны, не видимые на прямой рентгенограмме — истинные ее размеры, уплощение, вдавления на головке посередине в результате дегенерации хряща (нередко двурогая форма) из-за неудачных попыток вправления.
Предпринимающаяся некоторыми авторами атрография сустава кислородом или контрастными жидкостями имеет лишь научное значение, так как подтверждает морфологические изменения в растянутой сумке и полости сустава.
Дифференциальная диагностика
Врожденный вывих бедра у грудных детей должен разграничиваться только с врожденным укорочением бедра или какой-либо другой редкой аномалией развития (полное недоразвитие проксимального конца бедренной кости), а так же с физиологической или спастической мышечной гипертонией, которая исчезает или преодолевается после некоторого периода натяжения мышц.
Дифференциальная диагностика у детей старше года проводится со всеми заболеваниями, сопровождающимися симптомом Тренделенбурга, утиной или хромающей походкой. Среди этих заболеваний можно выделить две группы: 1) заболевания, также дающие синдром вывиха (патологические вывихи бедра после детского паралича, остеомиелита и травмы), 2) заболевания, сопровождающиеся варусной деформацией шейки бедра (рахит, хондродистрофия, деформация после болезни Пертеса, врожденная варусная деформация шеек, остеомиелит и опухоли шейки бедра, хондродисплазия и эпифизеолизы головки бедра различной этиологии).
Паралитический вывих бедра после полиомиелита сопровождается характерным анамнезом, атрофией ягодичных и бедренных мышц, и на рентгенограмме отличается остеопорозом костей без уплощения вертлужной впадины. Патологический вывих бедра после эпифизарного остеомиелита наблюдается только у грудных детей вследствие скопления гноя, а чаще реактивной жидкости в тазобедренном суставе. Высокая септическая температура в анамнезе, наличие рубцов от свищей, возможные деструктивные изменения головки характерны для этого заболевания. Диагностика рахита в случаях двустороннего врожденного вывиха бедра встречается наиболее часто, так как при рахите имеет место также утиная походка в случаях развивающейся двусторонней варусной деформации шейки бедра с положительным симптомом Тренделенбурга, ограничением отведения бедер и расположением большого вертела выше линии Розера-Нелатона. Единственный клинический симптом, свидетельствующий об отсутствии вывиха, — нахождение головок бедер на уровне пульсации бедренной артерии и, конечно, наличие других признаков рахита. Рентгенологическое исследование уточняет диагноз.
Источник информации: https://www.orthoped.ru
Статья опубликована на сайте https://www.medafarm.ru
Что делать, если у ребенка диагностировали врожденный вывих бедра
Лечение врожденного вывиха бедра основывается на методах, позволяющих головке кости и вертлужной впадине сформироваться, принять анатомически правильное положение. Для этого необходимо удерживать ножки длительное время в разведенном положении, но не фиксировать их жестко, не лишать ребенка возможности двигаться. Ни в коем случае нельзя туго пеленать малыша со сведенными и выпрямленными ножками. Наоборот, рекомендуется использовать одноразовые подгузники и широкое пеленание (помогает при легких формах дисплазии суставов), мягкие ортопедические приспособления (специальные подушки, шины, эластичные стремена).
Также ортопед назначает малышу массаж и ЛФК. Эти процедуры помогают укрепить мышцы, стабилизировать суставной аппарат, а после снятия разводящей ножки ортопедической конструкции – восстановить движения в полном объеме, ускорить физическое развитие ребенка.
Если врожденный вывих бедра диагностировали слишком поздно, в возрасте 2-5 лет, то для лечения используют жесткую гипсовую повязку. Вправление вывиха при таком лечении доставляет самому ребенку и родителям гораздо больше неудобств и психологического дискомфорта (ребенок находится в гипсе до 6-ти месяцев), но зато удается обойтись без операции.
В самых сложных и запущенных случаях врожденный вывих лечится только оперативными методами (корригирующая остеотомия тазовых костей с деротацией деформации).
Если врожденный вывих бедра диагностировать и начать лечить у ребенка в возрасте до 1 года (максимум – до 2-х лет), то практически всегда удается стабилизировать сустав щадящими безоперационными методами. Все элементы сустава, хоть и с небольшой задержкой, правильно формируются. Поэтому главное – обратить внимание на порок развития, не пропустить эту тяжелую ортопедическую патологию, начать как можно раньше лечение и пройти его до конца, ни в коем случае не прерывать самовольно.
Как проявляется дисплазия тазобедренного сустава — симптомы и признаки
Родители грудного ребенка в состоянии сами заподозрить наличие у него дисплазии ТБС. Типичные признаки:
- укорочение бедра;
- ограничения в отведении бедра (в положении на спине ножки ребенка, согнутые в коленных и тазобедренных суставах, разводят в стороны, если между ними образуется угол менее 160° — вероятность дисплазии очень высокая);
- симптом “щелчка” (по-научному, называется симптом Маркса-Ортолани) — при медленном разведении согнутых ног может раздаться щелчок на стороне поражения. При этом пораженная ножка немного дергается.
- асимметрия кожных паховых, ягодичных и подколенных складок — наиболее сильно асимметрия выражена у детей старше 2 месяцев.
Асимметрия кожных складок может отсутствовать при двустороннем поражении.