Узнать больше о других патологиях на букву «Д»: Дебильность, Двухволновый вирусный менингоэнцефалит, Деменция с тельцами Леви, Депрессивный невроз, Дермальный синус, Детский церебральный паралич, Джексоновская эпилепсия, Диастематомиелия (дипломиелия), Дискогенная миелопатия, Дистрофическая миотония Россолимо-Штейнерта-Куршмана, Диабетическая энцефалопатия, Дисциркуляторная энцефалопатия, Диффузное аксональное повреждение головного мозга, Доброкачественная роландическая эпилепсия.
Дисциркуляторная энцефалопатия: опасность патологии и методы лечения
Эта патология представляет собой поражение головного мозга, которое возникает из-за постоянного прогрессирующего нарушения кровообращения ЦНС различной этиологии. Отражается на двигательной, эмоциональной и когнитивной функции, и в зависимости от выраженности симптоматической картины делится на три стадии. Для постановки и подтверждения диагноза требуются УЗДГ, Эхо-ЭГ, ЭЭГ, РЭГ, дуплексное сканирование церебральных сосудов, офтальмоскопия, МРТ. Терапия подбирается индивидуально и состоит из нейропротекторных, антиагрегантов, гипотензивных, сосудистых и других препаратов.
Что скрывается под маской ДЭП?
Многие пациенты с болезнью Альцгеймера (БА) длительно наблюдаются в поликлинике с диагнозом ДЭП/ХИМ, не получая при этом адекватного лечения. БА в нашей стране плохо диагностируется, пациенты часто наблюдаются с ошибочным диагнозом хронического сосудистого поражения головного мозга даже в случаях классического проявления заболевания [Парфенов В.А. и др., 2014].
Абсолютно все пациенты с диагнозом ДЭП требуют исследования когнитивных функций и в тех случаях, когда обнаруживается амнестический характер когнитивных расстройств, становится вероятной нейродегенеративная природа заболевания (или смешанный характер: сосудистое заболевание + нейродегенеративный процесс), поэтому требуется обследование в специализированном центре. В качестве примера приводим 2 клинических случая.
Клинический случай №1. ДЭП и БА
Пациентка N., 69 лет, была приведена на приём в поликлинику родственниками, с их жалобами на прогрессирующее снижение памяти в течение трёх лет. Три года назад муж начал замечать нарастающие со временем ухудшения памяти пациентки и нарушения речи («она стала забывать названия некоторых предметов домашнего обихода, с трудом подбирала нужные слова в беседе»), в течение двух последних лет не ходила в магазин, так как с трудом проводила финансовые расчёты. Несколько недель назад не смогла узнать родную сестру и племянницу, что послужило поводом для обращения к врачу.
Состояние пациентки по месту жительства было расценено как «дисциркуляторная энцефалопатия II степени. Церебральный атеросклероз». При этом нейропсихологическое исследование не проводилось. Несколько раз фиксировались повышенные значения АД (150-160/90-100 мм рт. ст.), но по этому поводу за медицинской помощью пациентка не обращалась, антигипертензивные препараты не принимала.
При соматическом обследовании не выявлено существенной патологии. В неврологическом статусе отмечены умеренно выраженные рефлексы орального автоматизма, поражения черепных нервов; парезов и других неврологических нарушений не выявлено.
Краткая шкала оценки психического статуса — 4 балла, батарея лобной дисфункции – 2 балла, тест рисования часов – 2 балла, при проведении теста символьно-цифрового кодирования за 1,5 мин смогла правильно указать 2 цифры. Запоминание слов крайне затруднено. При беседе с пациенткой обращают на себя внимание снижение беглости речи, выраженные элементы агнозии; при назывании показываемых предметов(молоточек) сообщает следующее: «Точно не знаю…но, вероятно, это предназначено для хозяйства, я думаю». Не может правильно назвать время года и свой возраст.
По данным КТ головного мозга выявлена двусторонняя атрофия височных долей и гиппокампов с акцентом слева. По результатам дуплексного сканирования не выявлено стенозов и закупорок сонных, позвоночных или подключичных артерий. Пациентка была обследована кардиологом, который назначил антигипертензивные средства. Назначены противодементные средства галантамин 12 мг/сут и мемантин 20 мг/сут. Повторное обследование через 3 и 6 месяцев не выявило существенных изменений по нейропсихологическим тестам.
Таким образом, в нашей стране отмечается низкий уровень диагностики БА, большинство пациентов с БА наблюдается с диагнозом ДЭП или ХИМ, когда как когнитивные нарушения в большинстве случаев вызваны именно нейродегенеративным процессом(БА) или его сочетанием с цереброваскулярным заболеванием, и значительно реже имеют чистый сосудистый генез (сосудистые когнитивные расстройства).
Клинический случай № 2. ДЭП и депрессия
Пациент К., 63 года, наблюдался у невролога с жалобами на головные боли, головокружение несистемного характера, нарушения сна. Пациент активно жаловался на потерю аппетита (снижение массы тела на 2-3 кг за месяц), страх потерять сознание в общественном месте, страх внезапной смерти, длительное пребывание дома в одиночестве. Пациент избегал пользования лифтом. При тщательном опросе выявлены жалобы на плохое настроение, сниженную самооценку, раздражительность, страх перед будущим, обвинение себя в неспособности справиться с происходящим, утрата интереса к жизни, боли в спине, снижение концентрации внимания, из-за которого «ничего не может довести до конца». Вышеописанные симптомы были выражены в первой половине дня, особенно в утреннее время и несколько уменьшались к вечеру.
Длительное время пациент страдает АГ, периодически обращался амбулаторно к различным специалистам (терапевтам, неврологам, кардиологам, оториноларингологам), лечился с диагнозом ДЭП II стадии с астено-невротическими нарушениями и вестибулопатией; хроническая вертебрально-базилярная недостаточность на фоне шейного остеохондроза. Лечение включало назначение препаратов бетагистина, циннаризина, афобазола, курсами получал инъекции диклофенака, на фоне проводимого лечения продолжительного улучшения не отмечал. Был очень обеспокоен состоянием своего здоровья, самостоятельно изучал медицинскую литературу. При объективном обследовании соматической патологии не обнаружено, АД 145/100 мм рт. ст. Проведение нейропсихологического исследования не выявило нарушений: краткая шкала оценки психического статуса – 30 баллов, батарея тестов на выявление лобной дисфункции – 18 баллов, тест рисования часов – 10 баллов. В неврологическом статусе не отмечено изменений. Пробы на позиционный нистагм и проба Хальмаги-Кертойза отрицательны. Дуплексное сканирование экстра- и интракраниальных артерий без локальных изменений гемодинамики. При МРТ головного мозга – признаки умеренной наружной заместительной гидроцефалии.
Учитывая особенности клинической картины, отсутствие соматических и неврологических нарушений позволили предположить наличие у данного пациента наличие депрессивного расстройства. Пациент был направлен на консультацию к психиатру, который установил диагноз: депрессивный эпизод средней тяжести с соматическими симптомами. Проведена суппортивная психотерапия, направленная на объяснение механизмов имеющихся расстройств(психообразование), совладание с неврозоподобной симптоматикой и улучшение межличностного взаимодействия. Рекомендован приём сертралина в начальной дозе 25 мг/сут с последующим повышением до 100 мг/сут в течение 1-й недели и до 150 мг/сут в конце 1-го месяца. На фоне проводимого лечения пациент отметил значительное улучшение самочувствия в виде подъёма настроения, повышения повседневной активности, уменьшения интенсивности и снижения частоты головных болей. Наблюдение пациента в течение 3 месяцев показало стойкий эффект от проводимого лечения.
Тревожные и депрессивные расстройства могут быть проявлением как хронического ЦВЗ, так и психогенных эмоциональных расстройств. Сегодня значительная часть пациентов, страдающих психогенными тревожными и депрессивными расстройствами, ошибочно наблюдаются с диагнозом ДЭП/ХИМ, не получая при этом адекватного лечения. Эффективная лекарственная и нелекарственная терапия тревожных и депрессивных расстройств помогает большинству пациентов как с наличием, так и без хронического ЦВЗ.
Источник: Парфенов В.А. Дисциркуляторная энцефалопатия и сосудистые когнитивные расстройства. – М.: ИМА-ПРЕСС, 2021. – 128 с.: 12 илл.
Причины возникновения
Основная причина появления – хроническая ишемия головного мозга, вызванная различными нарушениями работы сосудов:
- Около 60% случаев ДЭП взывают атеросклеротические изменения в стенках сосудов головного мозга;
- Артериальная гипертензия занимает второе место в списке причин возникновения. Она может наблюдаться при ряде патологий: хроническом гломерулонефрите, гипертонической болезни, поликистозе почек, болезни Иценко-Кушинга, феохромоцитоме и т.д.
- Гипертония провоцирует энцефалопатию из-за возникновения спазма сосудов центральной нервной системы, приводящего к обеднению кровотока;
- Патология позвоночных артерий также может стать причиной возникновения болезни, так как отвечает за 30% мозгового кровообращения. В случае если первичным заболеванием выступает нестабильность шейного отдела диспластического характера, остеохондроз, аномалия Кимерли, пороки развития или перенесенная травма позвоночника, наблюдается симптоматическая картина нарушения кровообращения в вертебро-базилярном бассейне;
- Часто ДЭП возникает, как сопутствующее заболевание при диабетической микроангиопатии. В случае если при сахарном диабете пациенту не удается корректировать уровень глюкозы в крови до верхних границ нормы.
Также причинами вызывающими дисциркуляторную энцефалопатию могут выступать:
- Хроническая или стойкая гипотония;
- Аритмия;
- Наследственная ангиопатия;
- Черепно-мозговые травмы;
- Системные васкулиты.
Обследование и лечение
Дисциркуляторная энцефалопатия
– неврологическое заболевание с медленным прогрессированием. Оно характеризуется недостатком кровоснабжения сосудов головного мозга. В результате его функции нарушаются в области пораженных очагов. Болезнь встречается как у пожилых, так и у молодых пациентов. Чем раньше будет начато лечение, тем выше шансы на полное восстановление.
Пройдите диагностику дискуляторной энцефалопатии в Клинике №1:
- МРТ
- Консультация офтальмолога
- ЭЭГ, РЭГ
- УЗД сосудов
- Дуплексное сканирование
При единовременной оплате услуг – скидка 20%
Позвонить
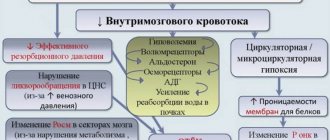
Механизм развития патологии
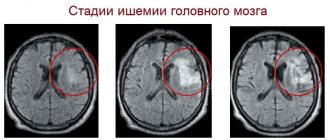
Патогенез дисциркуляторной энцефалопатии включает факторы приводящие к ухудшению мозгового кровообращения, следовательно к гипоксии и нарушению трофики клеток центральной-нервной системы. Это приводит к гибели клеток и появлению участков разрежения мозговой ткани, то есть лейкоареоза или немых инфарктов — множественных небольших очагов поражения.
Наиболее подвержены разрушению при ДЭП подкорковые структуры и белое вещество глубинных отделов головного мозга. Это обусловлено их расположением на границе каротидного и вертебро-базилярного бассейнов. Хроническая ишемия провоцирует феномен разобщения, то есть нарушением связей между корой головного мозга и подкорковыми ганглиями. Специалисты считают, что это и есть главный патогенетический механизм. Он обуславливает характерную симптоматическую картину:
- Нарушение эмоциональной сферы;
- Когнитивные расстройства;
- Патологии двигательных функций.
Отличительным признаком ДЭП является обратимость функциональных нарушений на первой стадии заболевания при соответствующем лечении и стойкий характер неврологических дефектов приводящих к инвалидизации на более поздних.
Общие сведения
Энцефалопатия возникает на фоне нарушения метаболизма в клетках головного мозга. Вне зависимости от причины, патология протекает по единому сценарию. Сначала происходит снижение активности нейронов, затем – постепенная их гибель. Очаги дистрофии располагаются по всему головному мозгу, что вызывает разнообразную симптоматику.
Повреждения носят необратимый характер, но при своевременном обращении к специалисту и качественном лечении состояние пациента может улучшиться. Оставшиеся неповрежденными нейроны частично берут на себя функцию погибших клеток, и работа головного мозга значительно улучшается. Если заболевание было застигнуто на ранней стадии, пациент сохраняет полную ясность ума.
Записаться на прием
Классификация дисциркуляторной энцефалопатии
ДЭП различают по этиологии:
- Атеросклеротическая;
- Гипертоническая;
- Венозная;
- Смешанная.
По скорости развития может быть быстро прогрессирующая или галопирующая и медленно развивающаяся, то есть классическая форма.
Классификация по тяжести следующая:
- Первая стадия сопровождается субъективными ощущениями неблагополучия, легкими нарушениями когнитивной сферы, сохранностью неврологического статуса;
- Для второй стадии характерны явные двигательные и когнитивные расстройства, усиление расстройства эмоциональной сферы.
- Самой тяжелой считается третья стадия, при которой начинаются психические нарушения. Она представляет собой сосудистую деменцию разной степени выраженности.
Ранняя симптоматика
ДЭП начинается малозаметно и развивается достаточно медленно. В первую очередь отмечаются проблемы в эмоциональной сфере. Около 65% пациентов страдают от депрессий, которые в отличие от депрессивного невроза возникают на фоне незначительных психотравмирующих ситуаций, при этом больные не склонны отмечать подавленность и пониженное настроение. Они фиксированы на различных соматических нарушениях, как и больные с ипохондрическим неврозом. Жалобы могут включать:
- Артралгии;
- Боли в спине;
- Невралгии;
- Шум в голове;
- Звон в ушах;
- Боли различной локализации.
Отличительная их особенность в том, что они не укладываются в клинику предполагаемых соматических патологий. Депрессия при ДЭП плохо поддается психокоррекции и лечению антидепрессантами.
Начальная стадия ДЭП часто проявляется в повышенной эмоциональной лабильности, которая включает:
- Резкие перепады настроения;
- Случаи неудержимого плача по незначительному поводу;
- Раздражительность;
- Приступы агрессивного отношения к окружающим.
Кроме того отмечаются нарушения сна, утомляемость, головные боли, рассеянность. Симптоматическая картина сходна с неврастенией, но при дисциркуляторной энцефалопатии симптоматика сочетается с нарушением когнитивной сферы.
Причем у 90% пациентов когнитивные нарушения наступают на начальной стадии болезни. К ним можно отнести:
- Снижение концентрации;
- Ухудшение памяти;
- Снижение скорости мышления;
- Затруднения при планировании деятельности;
- Утомляемость при умственных усилиях;
- Проблемы с речевым воспроизведением информации при сохранности памяти.
Также могут отмечаться двигательные нарушения, например головокружение и неустойчивость при ходьбе. ДЭП нужно дифференцировать от вестибулярной атаксии, так как тошнота и рвота могут присутствовать, но только в момент ходьбы.
Симптомы
1 стадия
Характерно постепенное начало и хроническое течение. Вначале нередко наиболее заметными являются эмоциональные нарушения. В 65% случаев обнаруживается депрессивная симптоматика, напоминающая ипохондрический невроз. Жалобы на подавленность и снижение настроения обычно отсутствуют, на первый план выходят неприятные соматические ощущения: головная боль, шум и звон в голове, болезненные ощущения в спине и суставах.
Отличиями от невротической депрессии являются отсутствие провоцирующей психотравмирующей ситуации, низкая эффективность психотерапии и антидепрессантов. У взрослых симптомом, определяющим картину болезни, иногда становится эмоциональная лабильность: приступы агрессии или беспричинного плача, резкие изменения настроения, повышенная раздражительность. Клиника дополняется рассеянностью, ухудшением сна и утомляемостью.
У 90% больных когнитивные нарушения возникают уже на начальном этапе. Снижается способность к концентрации внимания и планированию действий. Ухудшается память, замедляется мышление. В двигательной сфере иногда обнаруживаются головокружения и незначительная неустойчивость при ходьбе, являющиеся первыми признаками вестибулопатии.
2 и 3 стадии
При переходе с 1 на 2 степень двигательная и когнитивная дисфункции усугубляются. Из-за амнезии, снижения внимания и интеллекта становится непосильной привычная умственная работа. Возникают и постепенно усугубляются снижение критики, способности ориентироваться в месте и времени. При 3 стадии страдают поведение и личность. Из-за деменции больные утрачивают трудоспособность, а в тяжелых случаях – и способность к самообслуживанию.
Превалирует апатия. Люди ничем не интересуются, ничего не делают или занимаются чем-то малопродуктивным, проявляют безразличие к окружающему миру. Двигательные расстройства становятся более выраженными, заметными со стороны. Формируется шаркающая походка мелкими шажками без отрыва стопы от пола. У больных с вестибуло-атактическим синдромом отмечаются прогрессирующие нарушения равновесия.
Признаком перехода к 3 степени являются грубые проблемы с речью, парезы, дрожание конечностей, недержание мочи и псевдобульбарный синдром. У некоторых пациентов развивается симптоматическая эпилепсия. Из-за неустойчивости походки люди падают, последствием становятся переломы. От травм особенно часто страдают женщины, что обусловлено распространенностью остеопороза в периоде климактерия.
Клиническая картина на II-III стадии
На последующих стадиях клиническая картина нарастает и усиливается: память значительно ухудшается, внимательность и интеллект снижаются, отмечаются затруднения при выполнении привычной умственной работы. Больные не способны адекватно оценивать собственное состояние, склонны переоценивать работоспособность и интеллект. Со временем теряется способность к выработке программы действий, обобщению, ориентации во времени и пространстве. На третьей стадии заметны нарушения праксиса, мышления. Происходит расстройство личности и поведения. Отмечается деменция, при которой больные утрачивают способность трудиться, а при более тяжелых течениях и навыки самообслуживания.
В эмоциональной стадии преобладает апатия, потеря интереса к прежним увлечениям, отсутствие мотивации. На третьей стадии больные ничего не делают или заняты малопродуктивной деятельностью. Они безразличны к себе и окружающему.
Если на первой стадии двигательные нарушения выражены слабо, то на более поздних эти расстройства видны окружающим. Типичными проявлениями становятся:
- Медленная походка небольшими шажками;
- Шарканье;
- Падение при ходьбе или повороте, которые часто сопровождаются переломами, особенно если больной страдает от остеопороза;
- Трудности с тем, чтобы начать движение или остановиться вовремя.
Клинические проявления, в особенности характерная «походка лыжника» имеют сходство с симптоматикой болезни Паркинсона, но не сопровождаются нарушениями в руках, поэтому специалисты называют такие признаками ДЭП «сосудистым паркинсонизмом» или «паркинсонизмом нижней части тела». Также последняя стадия сопровождается:
- Недержанием мочи;
- Псевдобульбарным синдромом;
- Парезами;
- Тремором;
- Тяжелыми афазиями;
- Симптомами орального автоматизма.
Возможно возникновение эпилептических приступов.
Лечение
Терапия осуществляется комплексно, процедуры подбираются индивидуально для каждого пациента. Больные на 2 стадии ДЭП часто забывают о назначениях, поэтому для достижения результата не обойтись без помощи близких. Ответственное соблюдение рекомендаций уже через несколько месяцев может показать хорошие результаты и улучшения состояния пациента.
1. Немедикаментозная терапия
При лечении энцефалопатии физиотерапия может быть достаточно эффективной. Исходя из причин возникновения синдрома и общего состояния здоровья, больным назначают следующие процедуры: УВЧ и лазерную терапию, электросон и гальванические токи. Порой применяются нетрадиционные подходы, такие как иглоукалывание.
Улучшить состояние больного также поможет:
- регулярное длительное пребывание на свежем воздухе;
- избавление от стрессовых ситуаций;
- присутствие согласованных с врачом несложных физических нагрузок (однако от серьезных физических нагрузок и подъема тяжестей необходимо отказаться);
- ежедневная лечебная гимнастика;
- отказ от алкоголя и курения;
- если вес превышает норму, рекомендуется похудеть.
2. Лечение с помощью медикаментов
Врач индивидуально подбирает подходящие лекарственные препараты в зависимости от формы и симптомов болезни. Дисциркуляторная энцефалопатия у людей с гипертонической болезнью нуждается в использовании медикаментов для нормализации артериального давления. При наличии у пациента атеросклероза сосудов врач назначает терапию, которая способствует прочистке кровеносных каналов и избавлению от холестериновых бляшек. Комплекс лечения 2 степени дисциркуляторной энцефалопатии может включать нужные витамины, успокоительные, антидепрессанты и ноотропы.
3. Диетотерапия
При соблюдении правильного питания также можно получить хорошие результаты. Пациенту следует исключить из рациона продукты, приводящие к нервным перенапряжениям и снижению функциональности сосудов: жареные, жирные, острые блюда, алкоголь и энергетические напитки, полуфабрикаты и блюда с консервантами, красителями, химическими добавками, кофе и газировка. При составлении плана питания рекомендуется выбирать свежие фрукты и овощи, чеснок и лук, белое мясо и рыбу, а также прочие легкие блюда, не перегружающие организм.
Методы диагностики ДЭП
Очень важно как можно раньше поставить диагноз, чтобы своевременно начать сосудистую терапию, для компенсации неврологических нарушений. Поэтому всем пациентам, входящим в группу риска по дисциркуляторной энцефалопатии необходимо регулярно проходить осмотр у невролога. В группу риска входят:
- Люди, страдающие от атеросклероза;
- Диабетики;
- Гипертоники;
- Пожилые люди.
Для выявления когнитивных нарушений требуется проведение специальных тестов. Задания могут включать необходимость запомнить и повторить список названных врачом слов, нарисовать циферблат с заданным временем, повторить определенные слова.
Кроме того потребуется консультация офтальмолога и офтальмоскопия, определение полей зрения. В качестве методов аппаратной диагностики показаны:
- Эхо-ЭГ;
- ЭЭГ;
- РЭГ;
- ЭКГ и суточной мониторинг ЭКГ;
- УЗДГ сосудов головы и шеи;
- МРА сосудов мозга;
- Дуплексное сканирование;
- МРТ головного мозга.
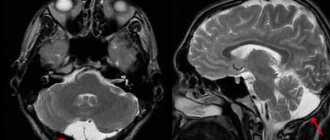
МРТ головного мозга поможет различать ДЭП с другими патологиями: болезнью Альцгеймера, болезнью Крейтцфельда-Якоба, рассеянным энцефаломиелитом. Магнитно-резонансная томография позволяет визуализировать очаги немых инфарктов, тогда как участки лейкоареоза и мозговой атрофии возникают и при иных нейродегенеративных патологиях.
Для обнаружения этиологических факторов требуется консультация кардиолога и нефролога, мониторинг артериального давления, коагулограмма, определение липопротеидов и холестерина в крови, анализ крови на сахар.
Диагностика
Диагностикой и лечением энцефалопатии занимается врач невролог. Обследование пациента включает в себя:
- опрос: сбор жалоб и анамнеза; в обязательном порядке уточняются сведения о перенесенных заболеваниях, травмах, факторах риска, время появления первых нарушений, скорость развития и т.п.;
- неврологический осмотр: оценка рефлексов, чувствительности, мышечной силы, двигательной функции;
- электроэнцефалографию (ЭЭГ): оценка электрических импульсов, возникающих в процессе работы мозга; позволяет выявить признаки эпилепсии, воспаления, наличия опухолей и т.п.;
- УЗДГ сосудов головного мозга и шеи: оценивает качество кровотока в крупных сосудах, выявить участки сужения, оценить объем поступающей крови;
- реоэнцефалография: дополняет УЗДГ, позволяет оценить тонус и эластичность сосудов, обнаружить тромбы;
- ангиография: рентгенологическое исследование сосудов с помощью введения в них контрастного вещества;
- КТ и МРТ: позволяют обнаружить очаги склероза, опухоли, воспалительные очаги последствия инсульта и другие структурные изменении;
- анализы крови (общий, биохимический): дают возможность оценить работу почек, печени, поджелудочной железы, выявить токсины, которые могут повлиять на состояние головного мозга.
При необходимости могут быть назначены другие анализы и обследования, а также консультации специалистов для точного определения причины энцефалопатии.
Записаться на прием
Терапия
Терапевтический подход к лечению энцефалопатии должен иметь этиопатогенетические направление и быть комплексным. Необходимо компенсировать первичное заболевание, усилить микроциркуляцию и церебральное кровообращение, а также защитить клетки центральной нервной системы от ишемии и гипоксии.
Этиотропное лечение ДЭП включает подбор сахароснижающих и гипотензивных препаратов, которые должны назначаться индивидуально. Также показана антисклеротическая диета. Если даже при коррекции рациона питания показатели холестерина не снижается, назначаются соответствующие препараты, такие как гемфиброзил,ловастатин, пробукол.
Основой патогенетической терапии составляют лекарства, способствующие улучшению церебральной гемодинамики. Важно чтобы они не приводили к эффекту обкрадывания. Это такие блокаторы кальциевых каналов, как флунаризин, нифедипин, нимодипин, также антагонисты а2-адренорецепторов, например ницерголин или пиробедил и ингибиторы фосфодиэстеразы: гинкго билоба, пентоксифиллин. Поскольку ДЭП часто сопровождается повышенной выработкой тромбоцитов, больному необходим пожизненный прием антиагрегантов, к которым относится тиклопидин или ацетилсалициловая кислота. При наличие у пациента противопоказаний, например желудочно-кишечных кровотечений или язв желудка, возможно назначение дипиридамола.
Очень важен прием препаратов с нейропротекторным эффектом, которые позволяют нейронам функционировать в условиях хронической гипоксии. К ним относится:
- Пирацетам;
- Производные ГАМК: гамма-аминомасляная кислота, аминофенилмасляная кислота, N-никотиноил-гамма-аминобутировая кислота;
- Мембраностабилизирующие препараты: холина альфосцерат;
- Кофакторы;
- Медикаменты животного происхождения: церебральный гидролизат свиньи, гемодиализат из крови молочных телят, кортексин;
- Витаминно-минеральные комплексы.
Если дисциркуляторная энцефалопатия вызвана достигающим семидесяти процентов сужением просвета внутренней сонной артерии, она обычно очень быстро прогрессирует и сопровождается малыми инсультами или эпизодами ПНМК. В такой ситуации показано хирургическое вмешательство. Это может быть:
- Каротидная эндартерэктомия при стенозе;
- Экстра-интракраниальный анастомоз при полной окклюзии;
- Реконструкция позвоночной артерии при ее повреждениях.
Применение «Семакса 0,1%» при дисциркуляторной энцефалопатии:
- обеспечивает выживаемость нейронов и формирует новые межнейрональные связи даже в условиях хронической гипоксии при ДЭ;
- поддерживает функциональность нервной ткани;
- увеличивает умственную и физическую работоспособность;
- восстанавливает когнитивные функции;
- улучшает память и концентрацию внимания;
- нормализует работу вегетативных центров;
- улучшает память и концентрацию внимания;
«Семакс 0,1%» борется не только с симптомами, но и с причинами болезни, успешно их побеждая.
Врачебные прогнозы
При эффективной и своевременной терапии развитие ДЭП на первой или второй стадии в большинстве случаев замедляется. Изредка отмечается быстрое развитие болезни, в этом случае каждая стадия занимает около двух лет. При сочетании дисциркуляторной энцефалопатии с дегенеративными изменениями центральной нервной системы прогнозы чаще всего неблагоприятные. Негативно влияют на процесс выздоровления сопровождающие болезнь гипертонические кризы, ишемические или геморрагические инсульты, ТИА и другие нарушения мозгового кровообращения, неконтролируемая гипогликемия.
Профилактика
Энцефалопатия – сложное заболевание. Не существует четкой методики, позволяющей предупредить ее появление и устранить все факторы риска. Врачи рекомендуют придерживаться следующих правил:
- обеспечить себе полноценный режим дня с чередованием труда и отдыха, полноценным ночным сном;
- минимизировать стрессы;
- правильно и сбалансировано питаться, не допускать переедания и избыточной массы тела;
- обеспечить достаточное поступление витаминов и микроэлементов;
- отказаться от курения, наркотиков, алкоголя;
- в умеренном количестве (не профессионально) заниматься спортом;
- своевременно выявлять и лечить хронические заболевания: гипертонию, сахарный диабет, атеросклероз;
- обращаться к врачу при первых признаках неблагополучия.