Отек головного мозга — это защитная реакция организма на различного рода травмы, переохлаждения или инфекционные заболевания. Как правило, процесс отека мозга проходит очень быстро, межклеточное пространство и сами клетки заполняются жидкостью, мозг вследствие этого увеличивается в объемах, повышается внутричерепное давление, нарушается нормальное мозговое кровообращение и вследствие этого начинается молниеносная гибель клеток головного мозга. Исход болезни зависит от быстрого и квалифицированного оказания помощи больному.
Общие сведения
Отек мозга является одним из проявлений различных критических состояний и достаточно часто встречается в клинической практике при различного рода заболеваниях и развитии патологий. Различают отек головного, спинного и костного мозга.
Отек головного мозга
Отек головного мозга представляет собой увеличение его объема, обусловленное процессом накопления жидкости в межклеточном пространстве (интерстиции) и сопровождающееся увеличением объема мозговой ткани. В то время как увеличение объема мозга за счет интрацеллюлярной жидкости определяется термином «набухание» головного мозга. Однако, эти процессы (отек/набухание) могут развиваться одновременно и переходить взаимно друг в друга, поэтому оба эти понятия допустимо определять как отек мозга. Код отека головного мозга по МКБ-10: G93.6
Отечный синдром развивается как неспецифическая реакция организма на воздействие множества патогенных факторов. Возможна при целом ряде заболеваний/патологических состояний, протекающих с поражением нервной системы — черепно-мозговая травма, острое нарушение мозгового кровообращения, инфекционные заболевания, гипоксии, интоксикации, опухоли головного мозга (перифокальный отек), острые соматические заболевания, сопровождающиеся нарушением водно-солевого баланса/гемодинамики, при эндокринных нарушениях, болезнях крови, после оперативных вмешательств, воздействии ионизирующего излучения и др. Отек мозга часто является одним из проявлений критических состояний и непосредственной причиной смерти пациента.
Как правило отек головного мозга на ранней стадии (при своевременной медицинской коррекции) процесс обратимый, в то время как при неадекватном/поздно начатом лечении патологические процессы нарастают и часто заканчивается перерождением нервных клеток мозга с нарушением их функции и в целом, функциональной несостоятельностью мозговых структур.
Вследствие накопления в интерстиции мозга жидкости происходит увеличение объема мозга в условиях ограниченного внутричерепного пространства с развитием масс-эффекта (патологическое воздействие увеличивающейся тканью на соседние структуры, вызывая компрессию, деформацию, смещение, ателектаз), что в в первую очередь проявляется развитием внутричерепной гипертензии (ВЧД) с подрессированным нарастанием ишемии мозга, а в тяжелых случаях — со смещением мозговых структур и ущемлением в наметах мозжечка стволовых отделов, сопровождающиеся расстройством функции жизненно важных центров.
Отек спинного мозга
Наиболее часто отек спинного мозга позвоночника развивается при травматических повреждениях позвоночника. Патологические нарушения формируются как в результате травматического повреждения, так и сдавления структур спинного мозга вследствие его отека-набухания, что сопровождается ишемией вещества мозга, воспалительными изменениями и высоким риском развития необратимых нарушений функции/структуры спинного мозга. Сдавление спинного мозга вызывает образование первичных/вторичных очагов размягчения в спинном мозге и сопровождается неврологической симптоматикой. Клинические проявления определяются уровнем локализации отека, его выраженностью и длительностью. При выраженных отеках проявляется синдромом частичного/полного нарушения проводимости спинного мозга.
Отек костного мозга (трабекулярный отек костного мозга)
Выделяют субхондральные и трабекулярные отеки костного мозга. Трабекулярный отек — что это такое? Губчатое вещество (син. трабекулярная ткань) кости состоит из рыхлых перегородок/пластинок, промежутки между которыми заполнены костным мозгом, обеспечивающего кроветворение в организме человека и формирование иммунных цепочек. Отек губчатой ткани проявляется скоплением экссудата (интерстициальной жидкости) в трабекулярных пластинах. При этом, уровень жидкости увеличивается с 10 до 20% и более. В большинстве случаев диагноз ставится с запозданием, поскольку специфические симптомы отсутствуют и заболевание выявляется лишь на МРТ.
По литературным данным отек костного мозга встречается чаще у пациентов среднего возраста и при этом поражаются преимущественно крупные суставы, мыщелки большеберцовой/бедренной кости. Наиболее часто встречается (трабеккулярный отек латерального мышелка бедренной кости, отек костного мозга тазобедренных суставов, отек костного мозга в диафизе лучевой кости, отек мышелка бедренной кости и др.). Значительно реже встречается отек костного мозга позвоночника.
Причины отека костного мозга чрезвычайно разнообразны (ушибы/переломы кости, дефицит витамина D, ревматоидный артрит, остеоартроз, добро/злокачественные опухоли, остеомиелит, спондилит, деформирующий артроз, эндокринные патологии, сопровождающиеся нарушением клеточного метаболизма, эпилептический статус, острые нейроинфекции и др.). Механизмы развития отека костного мозга слабо изучены. Предполагается, что его развитию способствуют микрососудистая травма, аномальные механические нагрузки на кости/суставы, метаболические расстройства, венозная обструкция. В силу небольшого объема статьи буде рассматриваться лишь отек головного мозга.
Последствия отека головного мозга
Как одно из критических состояний, отек мозга очень часто заканчивается гибелью больного. Возникновение отека знаменует либо декомпенсированные изменения в организме общего характера, либо практически несовместимые с жизнью повреждения мозговой ткани. Все это делает отек мозга крайне непредсказуемой патологией, которая может не среагировать улучшением на проводимое лечение. Среди всех возможных исходов отека головного мозга можно выделить всего три.
Прогрессирование отека с трансформацией в набухание мозга и летальный исход
Подобный сценарий, к сожалению, встречается в половине случаев отека мозга любого происхождения. Опасность ситуации в том, что при прогрессировании отечности происходит критическое накопление жидкости в мозговых тканях. Это вызывает их выраженное набухание и увеличение в объемах. Пока в полости черепа будет пространство для заполнения отечными клетками, состояние больных остается относительно стабильным. Но как только свободное пространство будет заполнено, наступает сдавление мозга. По мере прогрессирования отека происходит перемещение плотных структур мозга в более мягкие, что называют дислокацией. Типичный её вариант – это вклинивание миндалин мозжечка в ствол мозга, что заканчивается остановкой дыхания и сердцебиения.
Полная ликвидация отека без последствий для головного мозга
Такой вариант развития событий очень редок и возможен только при возникновении отека мозга у молодых соматически здоровых людей на фоне интоксикации алкоголем или другими токсическими для мозга соединениями. Если такие пациенты вовремя будут доставлены в специализированные токсикологические или общереанимационные отделения, а доза токсинов окажется совместимой с жизнью, то отек мозга будет купирован и не оставит никаких патологических симптомов.
Ликвидация отека головного мозга с инвалидизацией больного
Второй по частоте исход данного заболевания. Возможен у больных с менингитами, менингоэнцефалитами средней степени тяжести, а также при черепно-мозговых травмах в виде небольших, вовремя диагностированных и прооперированных внутричерепных гематом. Иногда неврологический дефицит настолько минимальный, что не вызывает никаких визуальных проявлений.
Патогенез
В основе развития отека первоначально лежат микроциркуляторные нарушения. Практически сразу после нейронального повреждения вне зависимости от его причины (кровоизлияние, травмы, ишемия, опухоль, воспаление) развивается цитотоксический перифокальный отек головного мозга, а позже на его фоне развивается дисфункция эпителия капилляров с накоплением в интерстициальном пространстве жидкости. В развитии эндотелиальной дисфункции выделяют несколько стадий, которые сопровождаются вначале функциональной (ионный отек), далее анатомической (вазогенный отек/геморрагическое преобразование) недостаточностью, а также недостаточностью гематоэнцефалического барьера.
В основе развития цитотоксического отека — накопление внутри клеток осмотически активных веществ (ионы калия/натри/хлора и молекулы глютамата), что по градиенту осмолярности способствуют перемещению жидкости из интерстиция во внутриклеточное пространство. То есть, в эту фазу отек мозга формируется за счет транс-эпителиального перетока натрия из сосудистого русла, вместе с которым перемещаются ионы хлора (для сохранения электронейтральности) и вода (для сохранения осмонейтральности). На этой стадии присутствует лишь функциональное нарушение проницаемости анатомически неповрежденного гематоэнцефалического барьера. При этом, на этом фоне формируются условия, которые способствующие развитию следующих стадий отека мозга (в частности падение концентрации интерстициального натрия). Стадия цитотоксического отека не приводит к увеличению объема мозговой ткани и внутричерепной гипертензии.
Для развивающегося вазогенного отека характерны уже более выраженные нарушения гомеостаза интерстициального пространства, что приводит к нарушению функции/жизнедеятельности нейронов. В результате повышения проницаемости ГЭБ в межклеточном пространстве происходит накопление воды, что провоцирует развитие гипоксии и вызывает сбой в работе клеточных ионных насосов головного мозга, приводящий уже к пассивному прониканию ионов натрия в клетку, а за ними и воды (процесс набухания клетки).
Накопление в ограниченном пространстве жидкости согласно формуле Монро-Келли, приводит к повышению внутричерепного давления, а в поврежденной глии (вследствие отека) нарушаются процессы обмена/захвата медиаторных аминокислот. При развитии тяжелой внутричерепной гипертензии приводит смещение церебральных структур увеличенного объема мозга с вклинением миндалин мозжечка/стволовых отделов в большое затылочное отверстие. А дальнейшее сдавление сосудов еще более усугубляет микроциркуляторные нарушения/ишемию клеток мозга. Нарушений функции сердечно-сосудистого/дыхательного/терморегуляторного центров, находящихся в стволе мозга, является частой причиной летальных исходов.
Эндотелиальная дисфункция по мере прогрессирования сопровождается выраженным некрозом эпителиоцитов и резким увеличением размеров межклеточного пространства, что способствует прохождения клеток крови и приводит к геморрагическому пропитыванию мозговой ткани, что вызывает тяжелейшее нарушение гомеостаза интерстиция, не совместимому с функционированием нейронов и развитие геморрагического некроза, что ассоциируется с тяжелым исходом отека мозга. На рисунке выше представлен патогенез отека головного мозга.
Симптоматические проявления отечности
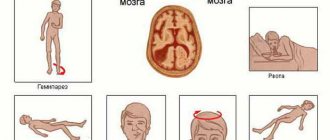
Обычно симптомы острого отека у взрослых и детей проявляются уже после основных признаков заболевания-предпосылки. Они возникают по мере прогрессирования отечности и повышения внутричерепного давления. До возникновения осложнений пациент может испытывать:
- головные боли, мигрени, ощущение распирания в голове;
- тревожность;
- дезориентация;
- тошнота и рвота;
- частичное нарушение слуха;
- повышение артериального давления;
- аритмия, тахикардия, ощущение сердцебиения;
- сонливость и вялость;
- нарушение дыхательной функции.
Возможна полная потеря зрения, если происходит сдавливание задней артерии мозга. Вероятно проявление угасания сухожилий, ригидность затылочных мышц. Интенсивность проявления симптомов зависит от степени отека.
Тошнота и рвота обычно становятся следствием повышения артериального давления и возникновения мигрени.
Симптоматика может проявляется одновременно или постепенно. В тяжелых случаях наступает потеря сознания и кома. Отек мозга и его последствия в таких ситуациях представляют наибольшую опасность из-за неясности прогноза.
Классификация
В связи со спецификой развития отека головного мозга выделяют 4 типа:
- Цитотоксический ОГМ — развивается вследствие ишемии, гипоксии, экзо/эндогенном токсическом воздействии на мозговые клетки, вызывающих изменения проницаемости (осморегуляции) клеточных мембран и дисфункцию глиальных клеток (нарушения клеточного метаболизма). Цитотоксический отек обратим на протяжении 6-8 часов за счет реактивации ионного насоса, что достигается восстановлением церебрального кровотока.
- Вазогенный ОГМ — в его основе увеличение проницаемости гематоэнцефалического барьера. Возникает перифокально в зоне ишемии, абсцесса, опухоли, черепно-мозговой травмы, оперативного вмешательства. Основную роль играет переход жидкости из сосудов в белое мозговое вещество. В связи с повышением проницаемости капилляров жидкость частично переходит из сосудов в интерстициальное пространство), вызывая увеличение его объема.
- Осмотический ОГМ — развивается при повышении осмолярности тканей мозга без нарушения работы гематоэнцефалического барьера. Возникает при метаболических энцефалопатиях, гиперволемии, утоплении, неадекватном гемодиализе полидипсии.
- Интерстициальный ОГМ — является результатом быстрого повышения вентрикулярного давления.
- Формируется при пропотеванием стенки церебральных желудочков жидкой части ликвора в перивентрикулярной зоне.
По степени компенсации выделяют:
- Компенсированный ОГМ (характеризуется отсутствием дислокационного синдрома).
- Субкомпенсированный ОГМ (характерно наличие дислокационного синдрома при отсутствии витальных поражений структур головного мозга).
- Декомпенсированный ОГМ (наличие дислокационного синдрома и нарушений витальных функций).
Ниже в таблице приведена обобщённая классификация ОГМ и характеристика его форм.
Причины и факторы риска
Отечность головного мозга связана с повышением внутричерепного давления, который в норме должен составлять от 3 до 15 мм. рт. ст. Несущественные колебания показателей возможны в течение жизни человека.
Большие изменения чреваты отечностью. Среди основных причин появления:
- инфекционно-воспалительные процессы в ГМ, вызванные менингитом, энцефалитом, отитом, гайморитом и др.;
- проникновение нейротропных ядов, вызывающих гнойно-воспалительные процессы;
- родовые травмы, повреждения по время нахождения в утробе, пороки развития (у новорожденного ребенка);
- ранее проведенные хирургические операции на ГМ;
- инсульты, инфаркты;
- абстинентный синдром при алкоголизме;
- анафилактические реакции (аллергия);
- прогрессирование кист и опухолей, вызывающих сдавливание нерва и мешающих нормальному кровоснабжению тканей, способствующих накапливанию жидкости;
- почечная или печеночная недостаточность.
Среди факторов риска, усиливающих вероятность появления отечности ГМ, выделяют:
- тяжелые соматические заболевания;
- пожилой возраст пациента;
- невозможность хирургического удаления опухолей в жизненно важных системах;
- прогрессирование метастаз.
Механизм формирования отечности схож во всех случаях. Он предполагает накапливание жидкости в отдельных участках или по всему объему мозгового вещества. От причин и предпосылок зависит скорость развития осложнений.
Редко возникают случаи, при которых отек мозга возникает у спортсменов, занимающихся альпинизмом и подвергающих организм нагрузкам на большой высоте.
Прогрессирование патологического состояния проходит несколько этапов и начинается с постепенного заполнения клеток нервной ткани жидкостью. В результате она увеличивается в размере и увеличивает объем ГМ. Отечный мозг начинает давить на нервы и сдавливаться сам под черепной коробкой. Это приводит к осложнениям, коме и летальному исходу.
Причины
Причины отека головного мозга достаточны многочисленны, в соответствии с чем выделяют церебральные и внецеребральные причины ОГМ.
Церебральные причины отека мозга:
- Травмы головного мозга (субдуральная гематома, ушиб головного мозга, перелом основания черепа, диффузное аксональное повреждение, внутримозговая гематома), оперативные вмешательства на головном мозге.
- Первичные опухоли головного мозга (глиома, медуллобластома, астроцитома, гемангиобластома и др.) или метастатическое поражение мозговой ткани, способствующие смещению мозговых структур/нарушающие процесс оттока цереброспинальной жидкости.
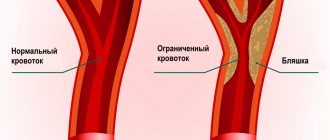
- Нарушения мозгового кровообращения — на фоне артериальной гипертензии (при инсульте ишемического/геморрагического генеза) или системного атеросклероза.
- Нейроинфекции (энцефалит, бактериальный менингит), гнойные процессы головного мозга (например, субдуральная эмпиема).
Внецеребральные причины:
- Инфекционные заболевания (грипп, скарлатина, корь, скарлатина, токсоплазмоз, паротит и др.).
- Отравление лекарствами (хинином, антидепрессантами, нейролептиками, антигистаминными средствами и др.) или различными нейротоксическими ядами (цианидами, фенолами, бензином и др.).
- Радиационное облучение.
- Развитие аллергической реакции (анафилактический шок, отек Квинке).
- Энцефалопатии вследствие печеночной/почечной недостаточности, сахарного диабета, отравления алкоголем.
- Резкий набор высоты без требующейся акклиматизации (горный отек).
У новорожденных детей отек мозга может быть обусловлен внутричерепной родовой травмой, тяжелым токсикозом беременной, затяжными родами, обвитием пуповиной.
Диагноз
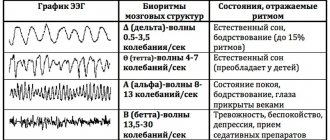
Диагноз общего отека и набухания головного мозга основывается на учете клинических данных и результатов дополнительных методов исследования. Кардинальный симптом этого процесса — повышение внутричерепного давления диагностируют путем измерения давления цереброспинальной жидкости с помощью тензиометрических датчиков, а также на основании рентгенологических признаков гипертензионных изменений в костях черепа, данных ЭЭГ (появление медленных волн), замедления общего мозгового кровообращения; уменьшения объема желудочков мозга и субарахноидальных пространств, выявляемых при энцефало- или вентрикулографии (см. Энцефалография).
Местный отек и набухание головного мозга диагностируют с помощью эхоэнцефалографии (см.), при к-рой определяется смещение пораженного участка мозга; пневмоэнцефало- или вентрикулографии, при к-рых обнаруживается смещение желудочковой системы в противоположную сторону и возможные деформации желудочка в области очага; ангиографии, при к-рой наблюдаются замедление местного кровотока, смещение сосудов пораженной области, появление в ней как бы бессосудистой участка; радиоизотопного сканирования (см.), основанного на том, что нек-рые изотопы (меченый альбумин, 32P и др.) в повышенном количестве накапливаются в области отека и набухания мозга. Особенно высокую информативность и в значительной степени дифференцированное представление об отеке и набухании мозга, их соотношении и динамике развития дает определение электрического импеданса мозговой ткани (см. Импеданс), проводимое с применением глубинных электродов и токов определенной частоты.
Симптомы
Симптомы отека головного мозга у взрослых чрезвычайно вариабельны и обусловлены дисфункцией различных структур головного мозга, расстройством метаболических процессов/микроциркуляции и развивающимся увеличением объема ткани мозга, особенно сопровождаемое смещением/вклинением тех или иных мозговых структур, нарушением ликвородинамики/кровотока в сосудах мозга. Также существенную роль играет локализация отека в областях мозга, что определяет его влияние на конкретные структуры головного мозга и формирует кроме общемозговых симптомов очаговую неврологическую симптоматику в зависимости от пострадавших структур мозга. Клинические симптомы отека мозга существенно варьируют в зависимости от стадии его развития, в соответствии с которыми выделяют нижеперечисленные.
Общемозговой синдром
Клинические признаки на этой стадии обусловлены повышением ВЧД (внутричерепного давления), а их проявления/выраженность определяются скоростью его нарастания.
При медленном повышении ВЧД появляется преимущественно утренняя распирающая головная боль, на высоте которой может возникать рвота, чаще без предшествующей тошноты. Интенсивность боли после рвоты, как правило, снижается. Возможны преходящие головокружения. Частым признаком являются застойные диски зрительных нервов/появление преходящих эпизодов нарушения зрения. Помечаются изменения со стороны сердечно-сосудистой системы: брадикардия, повышение систолического АД, урежение дыхания (так называемая «триада Кушинга)». Характерны медленно нарастающие изменения со стороны психики по типу растормаживания: раздражительность, беспокойство, капризность. Объективными симптомами внутричерепной гипертензии при медленном нарастании ВЧД являются полнокровие вен/отек диска зрительного нерва, рентгенологически — истончение костей свода черепа, остеопороз турецкого седла.
При быстром увеличении ВЧД появляется сильная боль пароксизмального/приступообразного характера, часто распирающие боли, сопровождаемые рвотой, которая облегчения не приносит с последующим развитием комы. Появляются брадикардия, глазодвигательные расстройства, повышаются сухожильные рефлексы, развиваются менингеальные симптомы, замедление моторных реакций. На фоне прогрессирования ВЧД отмечаются торможения со стороны психики, что проявляется снижением памяти, выраженной сонливостью, неконтактностью пациента, замедлением речи/мышления.
Синдром рострокаудального диффузного нарастания неврологической симптоматики
Клинические признаки отека мозга на этой стадии определяются постепенным вовлечением тех или иных структур головного мозга в патологический процесс. Как правило, вначале в патологический процесс вовлекаются корковые, позже подкорковые и в конечном итоге — структуры ствола мозга. Для отека полушарий головного мозга характерным является нарушение сознания и появление клонических судорог генерализованного типа.
Распространение процесса на подкорковые/глубинные структуры головного мозга протекает с психомоторным возбуждением, развитием хватательных/защитных рефлексов, гиперкинезами, нарастанием эпилептических пароксизмов.
При переходе патологического процесса на гипоталамическую область/верхние отделы ствола мозга степень нарушения сознания резко нарастает, манифестируя комой/сопором с начальными проявлениями нарушения дыхания и функции сердечно-сосудистой системы. Формируется поза децеребрационной ригидности (установка конечностей в разгибательном положении). Судороги носят стволовой характер (опистотонус/горметония), отмечается мидриаз (расширение зрачков) с вялой реакцией на свет.
Отек покрышки моста головного мозга вызывает специфическое нарушения дыхания в виде периодического дыхания, максимальный двусторонний миоз (сужение зрачков), стволовой парез взора и приводит к исчезновению окуловестибулярного/окулоцефалического рефлексов. При переходе отека на продолговатый мозг (нижний отдел ствола) нарастают нарушения жизненно важных функций, что проявляется замедлением пульса/снижением АД и дыханием. При неврологическом обследовании — арефлексия глубоких рефлексов, диффузная мышечная гипотония, отсутствие реакции зрачков на свет, неподвижность глазных яблок.
Фаза дислокации структур головного мозга
В его основе лежит процесс дислокации и височно-теменное/затылочное вклинение мозговых структур, что проявляется характерной очаговой симптоматикой, основными из которых являются стволовые симптомы (брадикардия, децеребрационная ригидность, дисфагия и др.) с поражением глазодвигательных нервов (мидриаз, птоз, расходящиеся косоглазие). Часто появляется внезапная рвота, ригидность мышц затылка, судороги мышц разгибателей, отсутствие реакции зрачков на свет, снижение температуры тела, урежение сердечного ритма и развитие жизнеугрожающих состояний — резкое падение АД, угнетение сознания (кома), нарушения (остановка) дыхания.
Особая опасность смещений/вклинений супратенториальных структур определяется высоким риском развития сосудистых нарушений, окклюзии путей ликворооттока, что резко усиливает первичные патологические процессы, которые превращаются из нарушений потенциально обратимых в необратимые.
Анализы и диагностика
Отек мозга относится к ургентным состояниям, требующим срочной медицинской помощи в стационарных условиях (отделения интенсивной терапии/реанимации), поэтому первичная диагностика ОГМ должна быть максимально быстрой и проводиться на фоне лечения. Первичным ориентиром при диагностике ОГМ является клиническая симптоматика, однако, необходимо не забывать, что она на этом этапе может быть минимально выраженной. При подозрении на ОГМ проводится неврологическое/офтальмологическое обследование, во время которых оценке болевые, вербально-акустические, поведенческие реакции, глазные/зрачковые рефлексы, состояние диска зрительного нерва, показатели внутриглазного давления. Обязателен клинический/биохимический анализ крови, люмбальная пункция.
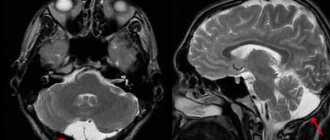
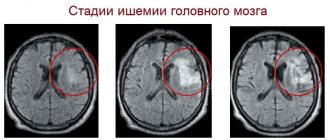
Основными методами инструментальной диагностики являются компьютерная томография ядерно-резонансная томография, которые позволяют визуализировать локализацию/распространенность области гипергидратации и выявить признаки компрессионного синдрома. По показаниям может проводиться УЗИ черепа в разных проекциях, эхоэнцефалография/электроэнцефалография, нейроофтальмоскопия, церебральная ангиография.
Дифференциальная диагностика проводится с тромбоэмболией мозговых сосудов, метаболическими расстройствами, эпилептическим статусом.
Диета
Питание в первые 1-3 дня при ОГМ осуществляют парентеральным путем, для чего вводятся белковые гидролизаты, растворы глюкозы, аминокислоты, плазма, альбумин, комплекс витаминов, специальные питательные смеси. Срок начала энтеральной нутритивной поддержки через зонд определяется в зависимости от состояния пациента, однако для восстановления моторики ЖКТ она должна начинаться по возможности как можно раньше. Для этого используют специальные быстроусвояемые высококалорийные питательные смеси, обогащенные витаминами/микроэлементами, набором заменимых/незаменимых аминокислот в оптимальных дозировках (Нутризон Энергия, Нутризон, Берламин, Нутризон Протеин и др.). Рекомендуется использовать высококонцентрированные смеси, чтобы объем вводимой жидкости сократить, но при этом, обеспечить организм необходимым количеством калорий. Питание через рот пациент может начинать после регресса мозговых расстройств.
Профилактика
Какой-либо специфической профилактики отека головного мозга нет, поскольку он развивается вторично. Среди общих рекомендаций можно привести лишь необходимость соблюдать некоторые правила:
- Минимизируйте риски травматизации головы: используйте защитные приспособления при передвижениях (защитный шлем при езде на роликах/велосипеде/коньках, лыжах; ремни безопасности при езде в автомобиле, не прыгайте головой в водоем и др.).
- Своевременно лечите инфекционные/соматические заболевания.
- Контролируйте артериальное давление.
- Ведите здоровый образ жизни.
- При подъеме на высоту (в горы) не забывайте о необходимости акклиматизации к высоте.
Последствия и осложнения
Последствия отека головного мозга даже в случаях его быстрого купирования могут проявляться отдаленными последствиями (рассеянность, нарушения сна/двигательной активности, коммуникативных способностей, депрессия). В тяжелых случаях последствия отека мозга могут развиваться в виде:
- децеребрального синдрома (характеризуется стойкой разгибательной ригидностью мышц, косоглазием, грубым умственным дефектом);
- декортикационного синдрома (характеризуется нарушением/исчезновением речевых, двигательных и психических навыков;
- постгипоксической энцефалопатии (характеризуется нарушением функции коры с развитием церебрального интелектуально- мнестического дефекта).
Наиболее тяжелое осложнение — смерть от отека головного мозга.
Последствия инсульта
Выделяют транзиторную ишемическую атаку (менее суток), малый инсульт (от 1 суток до 3 недель) и инсульт со стойкими остаточными явлениями. Последствия инсульта выражаются преимущественно в двигательных и чувствительных нарушениях, формировании мышечных контрактур (выраженное постоянное ограничение движений в суставах), нарушениях речи и глотания. Также могут оставаться общие симптомы, включающие помрачение сознания, нарушения мышления, воли, эмоциональной регуляции. Могут развиться осложнения: от эпилепсии до пролежней, энцефалопатии и тревожно-депрессивного синдрома [1, 3].
Прогноз
Прогноз при ОГМ может существенно варьировать в зависимости от его этиологии, выраженности, локализации, уровня внутричерепной гипертензии, наличия дислокации мозга. Отек мозга в начальной стадии представляет обратимый процесс, по мере его нарастания развиваются гибель нейронов/деструкции миелиновых волокон, приводящие к необратимым изменениям структур головного мозга.
Однако даже у выживших пациентов после перенесенного отека головного мозга в подавляющем большинстве случаев присутствуют остаточные явления, которые могут существенно варьировать от малозаметных проявлений в виде повышенного внутричерепного давления, частой головной боли, забывчивости, раздражительности, рассеянности, депрессии, нарушений сна, эмоциональных расстройств, замедления интеллектуальных процессов) до выраженных расстройств двигательных/когнитивных функций, психической сферы, приводящих к инвалидизации пациента.
Особенно часто развиваются тяжелые осложнения при инсульте и коме. Соответственно, прогноз при отеке мозга после инсульта, как и прогноз при коме неутешительный, в лучшем случае с инвалидизацией на фоне нарушения координации/двигательных расстройств и нарушений со стороны психики, в худшем — наступает смерть пациента. Показатели летальности при отеке ГМ в зависимости от этиологии и тяжести варьируют в пределах 35-70%.
Список источников
- Павленко, А.Ю. Отек мозга: концептуальные подходы к диагностике и лечению / А.Ю. Павленко // Медицина неотложных состояний. — 2007. — № 2 (9). — С. 11-15.
- Принципы и методы диагностики и интенсивной терапии отека и набухания головного мозга: метод. рекомендации / В.И. Черний [и др.]. — Донецк, 2003. — 49 с.
- Слынько Е.И. Травматические повреждения позвоночника и спинного мозга / Е.И. Слынько, А.Н. Хонда. — К.: ПП Гамма-Принт, 2010. — 288 с.
- Мартынов В.А., Жданович Л.Г., Карасева Е.А., Агеева К.А., Хасанова Л.А. Отек-набухание головного мозга: тактика ведения больных // Инфекционные болезни: новости, мнения, обучение. 2018. – Т. 7. – № 1. – С. 124-13.
- Задворнов А.А., Голомидов А.В., Григорьев Е.В. Клиническая патофизиология отека головного мозга. Ч. 2 // Вестник анестезиологии и реаниматологии. – 2021. – Т. 14. – № 4. – С. 52- 60.
Патологическая анатомия
Фронтальный разрез полушарий головного мозга при его отеке: увеличение объема левого полушария, стертость границ между белым и серым веществом, спадение боковых желудочков, более выраженное на стороне набухания (указано стрелками).
Макроскопически отек и набухание головного мозга характеризуются рядом признаков: влажностью и помутнением поверхности, увеличением объема, повышенной дряблостью (оводненностью) мозгового вещества, имеющего желтовато-розовую окраску, нечеткостью границ между серым и белым веществом (рис.). В связи с общим увеличением объема головного мозга обнаруживаются глубокие вдавления в области полушарий мозжечка и выбухание его миндалин, что является морфологическим признаком странгуляции стволовых отделов в отверстии намета мозжечка. Однако отмечаются и различия признаков отека и набухания. При преобладающем отеке имеет место полнокровие и отечность мягкой оболочки головного мозга, с поверхности к-рой наряду с кровью стекает прозрачная жидкость. В желудочках мозга отмечается повышенное количество цереброспинальной жидкости. Вещество мозга на разрезах представляется избыточно влажным, легко режется ножом, с поверхности разреза стекает прозрачная жидкость. При преимущественном набухании структурных элементов головного мозга мягкие мозговые оболочки, напротив, суховаты, вещество мозга плотное, нож прилипает к поверхности разреза. В желудочках мозга цереброспинальная жидкость отсутствует или содержится в незначительном количестве, желудочки щелевидны.
Особенности микроскопической картины определяются наличием в мозговом веществе межструктуральных пространств, заполненных интерстициальной жидкостью, к-рые занимают до 10—15% объема органа. Электронно-микроскопические данные о бесщелевом прилегании структурных элементов мозговой ткани и о преимущественно интраглиальном характере церебрального отека требуют корректив. Возможность разрыва перегруженных жидкостью астроцитарных отростков признают и нек-рые сторонники интраструктуральной теории отека. Повышенная гидратация ткани мозга при световой микроскопии проявляется ее разрыхлением, более или менее распространенными дистрофическими изменениями нейронов коры и подкорковых центров, а также стенок внутримозговых сосудов, разбуханием миелиновых оболочек нервных волокон с образованием баллонообразных вздутий, дистрофическими и пролиферативными изменениями астроцитарной нейроглии с явлениями распада отростков (клазматодендроз), гидропическим превращением гиперплазированной олигодендроглии (особенно по ходу мозговых капилляров), иногда активацией микроглии.
При патоморфол. диагностике необходимо учитывать комплекс макро-и микроскопических признаков, а также их соотношение друг с другом. Наличие отдельных признаков, напр, расширения периваскулярных пространств, еще не свидетельствует об отеке и набухании головного мозга, поскольку может быть следствием перераспределения тканевой жидкости без увеличения ее количества. Поэтому распространенный термин «периваскулярный отек мозга» имеет относительный характер. Одним из достоверных показателей отека и набухания является нарушение удельной плотности мозговой ткани. Отек и набухание мозга может быть преимущественно местным (перифокальным) или диффузным. Процесс обычно охватывает как серое, так и белое вещество, но, по мнению ряда исследователей, он преобладает в белом веществе. Четко выделить особо предрасположенные (или резистентные) к отеку и набуханию зоны мозговой ткани не удается.