Что такое мочевина
Мочевиной называют продукт, который образуется в печени в результате процессов синтеза аммиака и диоксида углерода. Полученное соединение кровью доставляется к почкам, где фильтрующий орган выделяет ее из общего кровотока и отправляет в мочу.
Мочевина — продукт, ненужный организму, который должен быть полностью выведен, поскольку его накопление дает осмотический эффект, из-за чего могут образовываться отеки внутренних органов, у которых она скапливается:
- печени;
- почек;
- щитовидной железы;
- селезенки;
- поджелудочной железы.
В норме конечный продукт — мочевина — должен быть выведен из организма, но при наличии каких-либо отклонений в работе системы она определяется в крови.
Почему вырабатывается мочевина?
Повышенное продуцирование мочевины связано с присутствием богатой белковой пищи в повседневном рационе, но при условии нарушения функций почек.
Выработка происходит в несколько этапов:
- Употребление в пищу белковых продуктов.
- Расщепление, дальнейшее всасывание протеинов и других питательных веществ активными ферментами, желудочным соком.
- Заключительная ступень расщепления белков в печени, трансформация азотистых элементов в мочевину.
- Перенос мочевины в кровоток, дальнейшая фильтрация в почечных структурах.
- Выведение образовавшегося биохимического вещества с уриной.
Этапы образования и выведения мочевины
В норме мочевина содержит около 46% азота. При продолжительном воздержании от белковых продуктов наблюдается низкое содержание мочевины, как в сыворотке крови, так и в урине.
Мочевина в крови о чем говорит
По состоянию крови, а именно по наличию в ней высоких концентраций мочевины можно судить о:
- работе почек, обязанных выводить отработанные вещества;
- о функции печени, которая из аммиака синтезирует мочевину;
- о здоровье мышечной ткани, поскольку при распаде белка в мышцах тоже образуется мочевина.
Показаниями к сдаче анализа могут быть:
- ишемическая болезнь сердца;
- ревматоидный артрит;
- системная склеродермия;
- болезни печени;
- результаты скрининга, не вписывающиеся в границы нормы;
- подозрения на инфекции почек;
- подготовка к лекарственной терапии;
- исследования перед госпитализацией;
- оценка проведенной процедуры диализа.
Чаще всего повышение мочевины указывает на хроническую или острую болезнь почек. Отдельно проводят сравнительный анализ на содержание мочевины в моче и крови. Если уровень содержания вещества в моче ниже того, что обнаруживается в крови, говорят о заболеваний системы фильтрации — почечной недостаточности.
Можно ли снизить мочевину народными средствами?
Приготовление и использование отваров, настоек или чаев из лекарственных трав не может быть основным методом понижения показателей мочевины в крови. В первую очередь необходимо лечить основное заболевание и восстанавливать нормальные функции печени, почек, желудочно-кишечного тракта.
Самостоятельный прием народных средств может усугубить состояние больного или способствовать развитию уремии, с последующим наступлением токсической комы.
Употребление народных средств допустимо только после одобрения лечащим врачом. В некоторых случаях специалисты даже рекомендуют использовать травяные отвары или настои в составе комплексной терапии:
- Отвар корня солодки. В 1 л воды всыпают 2 столовые ложки растительного сырья, кипятят 2-3 минуты. Далее отвар остужают. Принимать по 1/2 стакана два раза в день до еды.
- Настой толокнянки. 2 столовые ложки сырья заливают 0,5 л кипятка и настаивают 4-5 часов. Настой принимают по 1 столовой ложке перед едой, три раза в день.
- Отвар полевого хвоща и грыжника. Столовую ложку травяной смеси заливают 500 мл воды, кипятят на слабом огне в течение 7 минут, остужают. Готовый отвар принимают перед каждым приемом пищи по 1/2 стакана.
- Чай из плодов шиповника стимулирует мочеобразование, но может быть противопоказан при некоторых почечных расстройствах. Сырье можно заготавливать самостоятельно или приобретать готовый сбор в аптеке.
- Настой листьев черной смородины. Для приготовления необходимо взять молодые листья черной смородины, высушить их в естественных условиях на солнце на протяжении нескольких дней. Для настоя потребуется 7-9 крупных листьев залить 1л воды, настаивать около 5 дней. Принимать готовое средство по 250 мл два раза в день. Курс лечения — 2-3 недели.
По теме: Как вывести мочевую кислоту народными средствами?
Почему может быть мочевина повышена
Для определения уровня мочевины в крови используют лабораторный метод, называемый биохимическим анализом крови. Он подразумевает забор материала из вены. Для каждой возрастной категории пациентов существует своя норма содержания мочевины в крови:
- у новорожденных от 1,7 до 5;
- у детей первого года жизни от 1,4 до 5,4;
- от года до 15 лет могут иметь 1,8-6,7;
- женщины старше 18 лет — от 2 до 6,7;
- мужчины старше 18 лет — от 2,8 до 8.
На содержание мочевины влияют несколько факторов. Один из которых — уровень аминокислот в организме, поскольку из них образуется в процессе метаболизма аммиак, который становится одним из составляющих мочевины. С другой стороны, при достаточном количестве аминокислот больная печень не сможет синтезировать мочевину, что будет причиной обнаружения ее ничтожно малого количества. Третий важный фактор — работоспособность почек, которые должны методом фильтрации крови выделять из нее мочевину и отправлять ее с мочой из организма.
Если исключить все возможные патологии, то можно сказать, что повысить уровень мочевины в крови могут следующие факторы, не связанные с болезнью:
- накануне забора материала был пережит сильный эмоциональный стресс;
- пациенту пришлось купить и принять препарат из списка: Тетрациклин, Эутирокс, Неомицин, Лазикса, любое средство из группы кортикостероидов или сульфаниламидов, анаболиков, стероидов, салицилатов;
- больной голодал в течение длительного времени или, напротив, ел много белковой пищи;
- пациент накануне сдачи материала или ежедневно подвергал организм тяжелым физическим нагрузкам.
Когда врач пытается определить качество работы почек, то наличие мочевины в крови может указывать на:
- закупорку мочевыводящих протоков;
- хроническую. почечную недостаточность;
- гломерулонефрит;
- пиелонефрит;
- обезвоживание организма, которому мог предшествовать инфаркт миокарда, шок или сердечная недостаточность.
Отдельно следует выделить причины, по которым мочевина образуется в организме человека в огромных количествах:
- новообразования предстательной железы;
- ожоговая болезнь;
- тяжело протекающие кишечные инфекции;
- гематологические заболевания;
- шоковое состояние.
Для точного определения состояния больного необходимо проводить несколько лабораторных исследований подряд, чтобы увидеть картину в динамике, кроме того, обязательно нужно измерить количество мочевины в моче, чтобы иметь возможность сравнить этот показатель с данными крови.
Мочевина в сыворотке
Мочевина – основной продукт распада белков. Она является той химической формой, в которой ненужный организму азот удаляется с мочой.
Накопление мочевины и других азотсодержащих соединений в крови вследствие почечной недостаточности приводит к уремии.
Синонимы русские
Диамид угольной кислоты, карбамид, мочевина в крови.
Синонимыанглийские
Urea nitrogen, Urea, Blood Urea Nitrogen (BUN), Urea, Plasma Urea.
Метод исследования
УФ кинетический тест.
Единицы измерения
Ммоль/л (миллимоль на литр).
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов до исследования.
- Исключить физическое и эмоциональное перенапряжение и не курить 30 минут до сдачи крови.
Общая информация об исследовании
Мочевина – один из конечных продуктов белкового метаболизма, содержащий азот. Она продуцируется в печени, переносится кровью в почки, там фильтруется через сосудистый клубочек, а затем выделяется. Результат теста на мочевину является показателем клубочковой продукции и экскреции мочи.
Метаболизированный азот находится в организме в виде аммиака, производимого из остатков распада и переработки белков. Аммиак в печени, соединяясь с углекислым газом, образует мочевину. Быстрое разрушение белков и повреждение почек стремительно поднимают уровень мочевины в крови (так же как и практически любая массивная гибель клеток).
Количество выделяемой мочевины находится в прямой зависимости от уровня потребляемого человеком белка, оно повышается при лихорадочных состояниях, при осложнениях диабета и при усиленной гормональной функции надпочечников. Повышенный уровень мочевины – маркер снижения клубочковой фильтрации.
Мочевина – один из основных метаболитов крови, организм никак её не использует, а только избавляется от неё. Так как этот процесс выделения непрерывный, определенное количество мочевины всегда находится в крови.
Уровень мочевины следует трактовать неотрывно от показателей креатинина. Термин «уремия» применяется, когда концентрация мочевины в крови поднимается выше 20 ммоль/л.
Азотемия, показателем которой также служит повышение концентрации мочевины, чаще всего является следствием неадекватной экскреции из-за заболеваний почек.
Уровень мочевины в крови снижается при многих заболеваниях печени. Это происходит из-за неспособности повреждённых клеток печени синтезировать мочевину, что, в свою очередь, ведет к повышению концентрации аммиака в крови и развитию печёночной энцефалопатии.
Почечная недостаточность проявляется при утрате клубочка способности фильтровать через себя метаболиты крови. Это может произойти внезапно (острая почечная недостаточность) в ответ на заболевание, введение лекарств, ядов, повреждение. Иногда это следствие хронических заболеваний почек (пиелонефрита, гломерулонефрита, амилоидоза, опухоли почек и др.) и других органов (диабета, гипертонической болезни и др.).
Анализ на мочевину обычно назначают в комбинации с тестом на креатинин.
Для чего используется исследование?
- Для оценки функции почек при целом ряде состояний (вместе с тестом на креатинин).
- Для диагностики заболевания почек и для проверки состояния пациентов с хронической или острой почечной недостаточностью.
Когда назначается исследование?
- Мочевина проверяется во время биохимического исследования: при неспецифических жалобах,
- при оценке функции почек перед назначением лекарственной терапии,
- перед госпитализацией пациента из-за острого заболевания,
- при нахождении человека в стационаре.
- слабость, утомляемость, снижение внимания, плохой аппетит, проблемы со сном,
- для проверки состояния больных хроническими заболеваниями почек или при таких непочечных хронических заболеваниях, как диабет, застойная сердечная недостаточность, инфаркт миокарда, артериальная гипертензия и др.,
Что означают результаты?
Референсные значения
| Возраст, пол | Референсные значения | |
| 1,8 — 6 ммоль/л | ||
| 4 — 14 лет | 2,5 — 6 ммоль/л | |
| 14-20 лет | 2,9 — 7,5 ммоль/л | |
| 20 — 50 лет | мужской | 3,2 — 7,3 ммоль/л |
| женский | 2,6 — 6,7 ммоль/л | |
| > 50 лет | мужской | 3 — 9,2 ммоль/л |
| женский | 3,5 — 7,2 ммоль/л | |
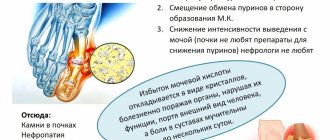
Причины повышения уровня мочевины:
- снижение функции почек, вызванное застойной сердечной недостаточностью, потерей солей и жидкости, шоком в сочетании с чрезмерным катаболизмом белка (желудочно-кишечное кровотечение, острый инфаркт миокарда, стресс, ожоги),
- хроническое заболевание почек (пиелонефрит, гломерулонефрит, амилоидоз, туберкулёз почек и др.),
- обструкция мочевыводящих путей (опухоль мочевого пузыря, аденома простаты, мочекаменная болезнь и др.),
- кровотечение из верхних отделов ЖКТ (язвенная болезнь желудка, двенадцатиперстной кишки, рак желудка, двенадцатиперстной кишки и др.),
- сахарный диабет с кетоацидозом,
- повышенный катаболизм белка при онкологических заболеваниях,
- приём кортикостероидов, нефротоксичных лекарственных препаратов, тетрациклинов, избыток тироксина,
- применение анаболических стероидов,
- питание с высоким содержанием белков (мяса, рыбы, яиц, сыра, творога).
Причины понижения уровня мочевины:
- печёночная недостаточность, некоторые заболевания печени: гепатит, цирроз, острая гепатодистрофия, опухоли печени, печёночная кома, отравления гепатотоксичными ядами, передозировки лекарственных средств (при этом нарушается синтез мочевины),
- акромегалия (гормональное заболевание, характеризующееся повышенной выработкой соматотропного гормона),
- голодание, низкобелковая диета,
- нарушение кишечного всасывания (мальабсорбция), например, при целиакии,
- нефротический синдром (повышенное выделение белка с мочой, гиперлипидемия, снижение уровня белка в крови),
- повышенная выработка антидиуретического гормона (АДГ) и, как следствие, патологическая гиперволемия,
- беременность (повышенный синтез белка и увеличение почечной фильтрации вызывают снижение количества мочевины у беременных женщин).
Что может влиять на результат?
- В норме у детей и женщин уровень мочевины несколько ниже из-за меньшей мышечной массы, чем у мужчин.
- Снижение уровня данного показателя происходит при беременности из-за увеличения объёма крови.
- У пожилых людей уровень мочевины повышен из-за неспособности почек адекватно поддерживать плотность мочи.
- Большое количество принимаемых лекарств также влияет на уровень мочевины (особенно его повышают цефалоспорины, цисплатин, аспирин, тетрациклины, тиазидные диуретики).
- Ложно завышенные результаты этого анализа могут быть следствием гемолиза образцов крови, отправленных на исследование.
- На концентрацию мочевины иногда влияет количество белков, потребляемых человеком.
- У детей раннего возраста в связи с повышенным синтезом белка уровень мочевины несколько снижен.
Также рекомендуется
- Анализ мочи по Нечипоренко
- Общий анализ мочи с микроскопией осадка
- Проба Реберга (клиренс эндогенного креатинина)
- Мочевая кислота в сыворотке
- Мочевая кислота в суточной моче
- Альбумин в моче (микроальбуминурия)
- Мочевина в сыворотке
- Мочевина в моче
- Креатинин в суточной моче
- Креатинин в сыворотке
- Калий, натрий, хлор в суточной моче
- Калий в сыворотке
- Натрий в сыворотке
- Хлор в сыворотке
- Фосфор в суточной моче
- Фосфор в сыворотке
- Кальций в сыворотке
- Кальций в суточной моче
- Кальций ионизированный
Кто назначает исследование?
Терапевт, уролог, нефролог, инфекционист, эндокринолог, гастроэнтеролог, гинеколог, кардиолог.
Симптомы, указывающие на повышение мочевины
По своим ощущениям пациент часто сам может сказать, что уровень мочевины, в крови может быть повышенным. В первую очередь об этом говорит боль в нижней части спины как у мужчин, так и у женщин. Она свидетельствует о заболевании почек.
Отдельно выделяют:
- отечность;
- повышенное количество вырабатываемой мочи;
- скудная выработка мочи;
- наличие белка в моче.
Однако показаниями для сдачи крови на мочевину могут быть:
- ишемические заболевания;
- гепатит;
- цирроз;
- снижение абсорбции пищевых продуктов;
- заболевания соединительной ткани.
Уровень мочевины указывает сразу на несколько возможных патологий, поэтому этот анализ часто используют для контроля состояния пациента.
Лекарства, снижающие уровень мочевины
Если мочевина в крови повышена, для нормализации ее показателей необходим комплексный подход. Комбинированное лечение включает в себя назначение определенных лекарственных средств, выполнение искусственного очищения крови с целью выведения токсических продуктов распада.
Для снижения уровня мочевины чаще всего назначают следующие лекарственные средства:
- Полисорб — препарат группы энтеросорбентов для приема внутрь в форме суспензии. Одну столовую ложку средства растворяют в стакане чистой воды без газа. Приготовленный раствор принимают 3-4 раза в день за час до приема пищи. Курс лечения — от 10 до 15 дней. Стоимость препарата составляет примерно 240 рублей.
- Атоксил — сорбент с интенсивными поглощающими свойствами, который обладает антибактериальным, дезинфицирующим и ранозаживляющим действием. Препарат способен выводить из организма токсические вещества, устранять симптомы отравления. Для приготовления раствора необходимо тщательно размешать 1-2 пакетика средства в 200 мл слегка подогретой воды. Принимают Атоксил по мере развития симптоматики. Цена сорбента составляет около 150 рублей.
- Энтеросгель — абсорбирующий препарат в форме желеобразной пасты. Средство принимают по 1 столовой ложке 3 раза в сутки за 1,5 — 2 часа до или после приема пищи. Курс терапии рассчитан на 7 — 14 суток. Цена препарата составляет около 230 рублей.
- Силикс — многоцелевой кишечный сорбент в виде порошка. Для приготовления раствора необходимо 12 грамм средства растворить в стакане теплой кипяченой воды. Полученный объем рассчитан на сутки. Его делят на несколько приемов. Препарат принимают в течение 14 дней. Стоимость — около 190 рублей.
- Леспенефрил — антиазотемическое, диуретическое средство в виде раствора для приема внутрь. Препарат активизирует фильтрацию, снижает уровень мочевины и выводит азотистые соединения. Разовая доза составляет 1-2 чайные ложки, растворенные в ? стакана воды. Лечебный курс составляет 3 — 4 недели. Стоимость препарата — около 195 рублей.
- Гепа-мерц — препарат для снижения концентрации аммиака в крови. Активное вещество способствует выработке соматотропина, собственного инсулина. Благоприятно влияет на функции печени. Препарат вводят путем внутривенных капельных вливаний. Для приготовления лекарственного коктейля в 500 мл раствора хлорида натрия вводят 40 — 60 мл Гепа-мерц. Цена одной ампулы средства составляет около 630 рублей.
- Орнилатекс — относится к гипоазотемической группе фармпрепаратов. Средство способствует выведению избытка мочевины, синтезу собственных гормонов. Необходимое количество препарата вводят в 500мл физраствора натрия хлорида или раствора Рингера, вводят внутривенно капельно. Цена за 10 ампул Орнилатекса стартует от 1470 рублей.
- Орницетил — детоксикационное средство, способствующее снижению уровня мочевины в крови, восстановлению функций печени. Выпускается в форме порошка для приготовления раствора для приема внутрь. Препарат принимают 2-3 раза в сутки, предварительно растворив содержимое пакетика в 200 мл воды. Суточная дозировка обычно не превышает 20 грамм в сутки. Цена стартует от 500 рублей за 10 пакетиков.
- Ларнамин — препарат гипоаммониемической группы. Способен снижать показатели мочевины в крови, восстанавливать структуру тканей печени, улучшать метаболизм белка в организме. Может использоваться внутрь или путем внутривенных вливаний. Для перорального раствора содержимое пакетика размешивают в одном стакане воды или сока. Принимают 3 раза в день во время приема пищи. Для внутривенных капельных инфузий содержимое ампул (от 4 до 8 штук) вводят во флакон физиологического раствора натрия хлорида (500 мл). Цена препарата в форме порошка — от 2400 рублей за упаковку, в ампулах — от 1800 рублей за 10 штук.
Под действием лекарственных препаратов происходит снижение концентрации мочевины в организме, устраняются продукты распада азотсодержащих соединений. Назначение лекарственных средств осуществляет лечащий врач на основании данных лабораторных исследований, после детального анализа результатов ультразвуковой диагностики.
Как правильно сдать анализ на мочевину
К сдаче анализа нужно подготовиться, чтобы не получить искаженные данные. В первую очередь, нужно помнить, что кровь сдается строго натощак. Кроме того, поскольку на выработку мочевины влияет распад мышечных волокон, важно исключить физические нагрузки накануне сдачи материала. Если добраться до лаборатории без излишней физической активности не получается — прибыть к дверям кабинета нужно не позднее,чем за полчаса до назначенного времени, чтобы успеть успокоиться и привести нервную систему в порядок.
Если пациент принимает какие-либо медикаменты, утреннюю дозу лучше отложить до того, как кровь уже будет сдана. Непосредственно перед сдачей не следует делать массажи, проводить биопсию, рентгеновское исследование, особенно с применением контраста.