Кишечные инфекции представляют собой целую совокупность заболеваний, которые появились в результате распространения вредных бактерий. Несмотря на схожие симптомы и способы заражения, которые у них идентичны, каждая болезнь имеет свои отличительные черты, например, период с момента заражения до появления первых признаков, опасность для человека. В таком случае каждый человек должен знать, как вылечить кишечную инфекцию и как ее распознать на ранних порах.
Что такое кишечные инфекции и где они живут?
Кишечные инфекции — заражение организма бактериями, вирусами или паразитами через желудочно-кишечный тракт. В норме в нашем кишечнике живет много разных видов бактерий. Но если еда, антибиотики или инфекция вызывают дисбактериоз, начинаются неприятные симптомы.
Симптом или причина? Что такое дисбактериоз и что с ним делать?
Большинство болезнетворных бактериый них попадают в организм с водой или пищей. Например, вы искупались в грязной воде и случайно проглотили немного, съели недостаточно прожаренное мясо, сырое яйцо или просроченный кефир.
Кишечные инфекции также называют «болезнью грязных рук», потому что заразиться можно и контактным способом. Недооцененный источник инфекции — пациенты без клинических проявлений болезни.
Человек остается заразным на протяжении всего цикла заболевания: от инкубационного периода до полного выздоровления. А оно может занимать до нескольких недель. Инфекция попадает в окружающую среду с фекалиями и рвотой, а вирусы передаются воздушно-капельным путем.
В летнее время риск заражения выше.
Люди чаще и ближе взаимодействуют друг с другом, срок годности продуктов сокращается, а в тепле бактерии размножаются быстрее. Важно уделять внимание детям, которые часто случайно глотают загрязненную морскую воду и пробуют на вкус всё, что видят.
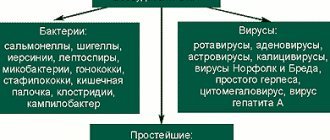
Бактериальные возбудители кишечных инфекций: шигеллы, сальмонелла, холерный вибрион, стафилококки, эшерихии, бруцеллы, клостридии. Вирусные возбудители кишечных инфекций: ротавирус, энтеровирус, аденовирус. Чаще диагностируются бактериальные кишечные инфекции, связанные с заражением стафилококком и сальмонеллезом.
Кишечная инфекция острая
Кишечные инфекции – одно из самых распространенных заболеваний в мире. Распространенность их среди населения чрезвычайно высокая, как в детской возрастной группе, так и у взрослых. Когда мы говорим о кишечной инфекции, то подразумеваем острое кишечное заболевание.
Острые кишечные инфекции (ОКИ) – группа острых инфекционных заболеваний человека, вызываемых различными инфекционными агентами (преимущественно бактериями), с алиментарным механизмом заражения, проявляющиеся лихорадкой и кишечным синдромом с возможным развитием обезвоживания и тяжелым течением в детской возрастной группе и у пожилых людей.
Заболеваемость кишечными инфекциями в мире, и в частности в России, достаточно высока. Ежегодно на планете заболевают более 500 млн. человек. Показатель заболеваемости в России доходит до 400 и более случаев на 100 тыс. населения. Структура детской заболеваемости и летальности позволяет говорить о третьем месте именно острых кишечных заболеваний.
Причины кишечных инфекций
Пищеварительный тракт состоит из ротовой полости, глотки, пищевода, желудка, тонкого кишечника (включающего 12-типерстную кишку, тощую кишку, подвздошную кишку), толстого кишечника. В слюне ротовой полости присутствует вещество – лизоцим, обладающее бактериостатическим действием. Это первый защитный барьер. Слизистая оболочка желудка имеет железы, вырабатывающие желудочный сок (состоящий из соляной кислоты и пепсина). Соляная кислота является вторым барьером для патогенных микроорганизмов, который могут в нем погибнуть (однако это происходит не всегда). Слизистая тонкого кишечника покрыта многочисленными ворсинками, участвующими в пристеночном пищеварении, выполняющими защитную и транспортную функции. Микрофлора, населяющая кишечник — бифидобактерии, лактобактерии, кишечные палочки, бактероиды, фузобактерии, пептококки. Облигатная флора составляет 95-98% от всех представителей. Другая группа микроорганизмов, населяющих кишечник, к которой относятся стафилококки, грибы, условно-патогенные микроорганизмы (клебсиеллы, стрептококки, протей, синегнойная палочка, клостридии и другие). Вся остальная флора, попадающая извне, называется патогенной и вызывает острую кишечную инфекцию.
Причины возникновения кишечных инфекций
Источник инфекции – больной клинически выраженной или стертой формой кишечной инфекции, а также носитель. Заразный период с момента возникновения первых симптомов болезни и весь период симптомов, а при вирусной инфекции – до 2х недель после выздоровления. Больные выделяют возбудителей в окружающую среду с испражнениями, рвотными массами, реже с мочой.
Механизм заражения – алиментарный (то есть через рот). Пути инфицирования – фекально-оральный (пищевой или водный), бытовой, а при некоторых вирусных инфекциях – воздушно-капельный. Большинство возбудителей острой кишечной инфекции высокоустойчивы во внешней среде, хорошо сохраняют свои патогенные свойства на холоде (в холодильнике, например). Факторы передачи – пищевые продукты (вода, молоко, яйца, торты, мясо в зависимости от вида кишечной инфекции), предметы обихода (посуда, полотенца, грязные руки, игрушки, дверные ручки), купание в открытых водоемах. Основное место в распространении инфекции отводится соблюдению или не соблюдению норм личной гигиены (мытье рук после туалета, ухода за больным, перед едой, дезинфекция предметов обихода, выделение личной посуды и полотенца заболевшему, сокращение контактов до минимума). Восприимчивость к кишечным инфекциям всеобщая независимо от возраста и пола. Наиболее восприимчивы к кишечным патогенам – дети и лица преклонного возраста, лица с заболеваниями желудка и кишечника, люди, страдающие алкоголизмом.
Общие симптомы острых кишечных инфекций
Инкубационный период (с момента попадания возбудителя до появления первых признаков болезни) длится от 6 часов до 2х суток, реже дольше. Для практически любой кишечной инфекции характерно развитие 2х основных синдромов, но в различной степени выраженности:
- Инфекционно-токсического синдрома (ИТС), который проявляется температурой от субфебрильных цифр (37º и выше) до фебрильной лихорадки (38° и выше). При некоторых инфекциях температуры нет совсем (например, холера), также отсутствие температуры или небольшой кратковременный подъем характерен для пищевого отравления (стафилококкового, например). Температура может сопровождаться симптомами интоксикации (слабость, головокружение, ломота в теле, подташнивание, иногда на фоне высокой температуры рвота). Часто инфекционно-токсический синдом является началом острой кишечной инфекции длится до появления второго синдрома от нескольких часов до суток, реже дольше.
- Кишечного синдрома. Проявления кишечного синдрома могут быть разными, но есть схожесть симптоматики. Этот синдром может проявляться в виде синдрома гастрита, гастроэнтерита, энтерита, гастроэнтероколита, энтероколита, колита.
Синдром гастрита характеризуется появлением болей в области желудка (эпигастрии), постоянной тошноты, рвоты после приема пищи и питья воды, причем ее может вызвать даже глоток жидкости. Рвота может быть многократной, приносящей недолговременное облегчение. Возможно разжижение стула и в течение короткого промежутка времени, иногда однократно.
Синдром гастроэнтерита сопровождается болями в животе в области желудка и околопупочной области, рвотой, появлением частого стула сначала кашицеобразного характера, а затем с водянистым компонентом. В зависимости от причины возникновения в стуле может меняться цвет (зеленоватый при сальмонеллезе, светло-коричневый при эшерихиозе, к примеру), а также появляться слизь, непереваренные остатки пищи.
Синдром энтерита характеризуется появлением только нарушений стула в виде частого водянистого стула. Частота зависит от вида возбудителя и степени инфицирующей дозы его, попавшей к конкретному больному.
Синдром гастроэнтероколита проявляется и рвотой, и частым жидким стулом, боли в животе становятся разлитого характера и практически постоянными, акты дефекации становятся болезненными, не приносящими облегчения, нередко примеси крови и слизи в стуле. Некоторые акты дефекации со скудным слизистым отделяемым.
Синдром энтероколита характеризуется только выраженным болевым синдромом по всему периметру живота, частым стулом вперемешку со скудным отделяемым.
Синдром колита проявляется болями в нижних отделах живота, преимущественно слева, акты дефекации болезненные, содержимое скудное с примесью слизи и крови, ложные позывы на стул, отсутствие облегчения в конце дефекации.
Такие синдромы как гастроэнтерит, гастроэнтероколит и энтероколит характерны для сальмонеллеза, энтероколит и колит – для дизентерии, эшерихиозы сопровождаются развитием гастроэнтерита, энтерит – ведущий синдром холеры, синдром гастрита может сопровождать пищевое отравление, однако это может быть и гастроэнтерит, вирусные кишечные инфекции протекают чаще в виде гастроэнтеритов.
Осложнения острых кишечных инфекций
- Дегидратация (обезвоживание) – патологическая потеря воды и солей неестественным путем (рвота, жидкий стул). Выделяют 4 степени обезвоженности у взрослых: — 1 степень (компенсированная) – потеря массы тела до 3% от исходной; 2 степень(переходная) – потеря массы тела 4-6% от исходной; 3 степень(субкомпенсированная) – 7-9% от исходной; 4 степень (декмпенчированная) – более 10% потери массы тела от исходной. У детей 3 степени: 1 степень (потери массы до 5% от исходной), 2 степень (6-9%), 3 степень (алгид) – более 10% потерь массы тела от исходной. Помимо снижения веса беспокоит сухость кожи и слизистых, жажда, снижение эластичности кожи, нарушения гемодинамики (учащение пульсы, снижение АД). Жажда бывает невсегда: если имеет место соледефицитный тип обезвоживания (это случается чаще при многократной рвоте), то жажды может и не быть. Если же вододефицитный тип дегидратации, то жажда – основной симптом.
- Одно из проявлений молниеносной дегидратации: дегидратационный шок с возможным летальным исходом. Имеет место глубокое обезвоживание и расстройства гемодинамики (критическое падение артериального давления).
- Инфекционно-токсический шок: возникает на фоне высокой температуры, чаще в начале болезни и сопровождается высокой токсинемией (высокой концентрацией токсинов бактерий в крови), серьезными нарушениями гемодинамики и возможным летальным исходом.
- Пневмония (воспаление легких).
- Острая почечная недостаточность.
Не секрет, что появление частого жидкого стула для большинства людей – не повод для обращения к врачу. Большинство стараются различными препаратами и методами остановить диарею и восстановить нарушенное состояние здоровья. Вместе с тем, простая (как кажется на первый взгляд) кишечная инфекция может обернуться серьезной проблемой с длительной потерей трудоспособности.
Симптомы, с которыми нужно обратиться к врачу незамедлительно:
- ранний детский возраст (до 3х лет) и дошкольный возраст ребенка;
- лица преклонного возраста (старше 65 лет);
- частый жидкий стул более 5 раз в сутки у взрослого;
- многократная рвота;
- высокая лихорадка с диареей и рвотой;
- кровь в стуле;
- схваткообразные боли в животе любой локализации;
- выраженная слабость и жажда;
- наличие хронических сопутствующих болезней.
Что нельзя категорически делать при подозрении на острую кишечную инфекцию:
Если появился частый жидкий стул, сопровождаемой болями в животе и температурой, то:
- Нельзя применять болеутоляющие лекарственные средства. В случае скрытых симптомов какой-либо хирургической патологии (холецистит, аппендицит, кишечная непроходимость и другие) снятие болевого синдрома может затруднить постановку диагноза и отложить оказание своевременной специализированной помощи.
- Нельзя самостоятельно применять закрепляющие средства (вяжущие) – такие как иммодиум или лоперамид, лопедиум и другие. При острой кишечной инфекции основная масса токсинов возбудителей концентрируется в кишечнике, и применение таких препаратов способствует их накоплению, что усугубит состояние пациента. Течение кишечной инфекции будет благоприятным при своевременном опорожнении содержимого кишечника вместе с токсинами патогенов.
- Нельзя делать самостоятельно клизмы, особенно с горячей водой.
- Нельзя применять греющие процедуры на живот (грелка с горячей водой, например), что безусловно способствует усилению воспалительного процесса, что усугубит состояние пациента.
- При наличии симптомов острой кишечной инфекции и подозрении на хирургическую патологию нельзя медлить и пытаться лечить подручными средствами (народные, гомеопатические и другие). Последствия промедления с обращением за медицинской помощью могут быть очень печальными.
Лабораторная диагностика острой кишечной инфекции
Предварительный диагноз выставляется после клинико-эпидемиологического обследования, которое включает в себя контакт с больным, возможные случаи кишечной инфекции среди ближайшего окружения, употребление в пищу недоброкачественных продуктов, продуктов без водной обработки и термической обработки, несоблюдение правил личной гигиены, а также по симптомам заболевания (начало болезни, основные симптомы, характерные для той или иной инфекции).
Уже на данной стадии возможно безошибочное определение диагноза (например, при вспышечном характере болезни и наличии подобных больных в инфекционной клинике, при наличии специфических симптомов – кровь в стуле, ложные позывы на стул, температура при дизентерии, например; обильный водянистый стул без запаха и примесей, без температуры – при холере), в силу чего в некоторых случаях после забора всех материалов для лабораторного исследования назначается специфическое лечение уже на стадии предварительного диагноза. Опытный доктор при наличии очевидной симптоматики может заподозрить определенную кишечную инфекцию и назначить адекватное лечение.
Окончательный диагноз выставляется после лабораторного подтверждения:
- Бактериологические методы (посев материалов для исследования на специальные среды и выращивание колоний бактерий). Материалами могут быть испражнения, рвотные массы, промывные воды желудка, остатки пищи, пробы воды. Предварительный высев и результат может быть выдан на 2е-3и сутки.
- Серологические методы (обнаружение специфических антител в крови) ИФА, РНГА – берутся обязательно парные сыворотки крови с интервалом в 10-14 дней.
- ПЦР диагностика в биологических жидкостях (например, L-формы сальмонелл). Результат выдается в тот же день.
Инструментальные методы диагностики: ректороманоскопия, колоноскопия, иригоскопия.
Прогноз острой кишечной инфекции
Исходами могут быть как благоприятный исход (выздоровление), так и неблагоприятные (формирование хронических форм, носительства). В детской возрастной группе исходами кишечной инфекции могут быть в 25% случаев формирование патологии желудочно-кишечного тракта в виде нарушений функции поджелудочной железы, расстройств желчевыводящих путей, дисбактериоза кишечника, функциональной диспепсии.
Профилактика острой кишечной инфекции сводится к следующим мероприятиям:
- соблюдение правил личной гигиены;
- употребление кипяченой, бутилированной воды;
- мытье овощей, фруктов перед употреблением проточной водой, а для маленьких детей – кипяченой;
- тщательная термическая обработка необходимой пищи перед употреблением;
- краткосрочное хранение скоропортящихся продуктов в холодильнике;
- не скапливать мусор;
- следить за поддержанием чистоты в жилище и санитарное содержание туалетной комнаты и ванной.
Как определить симптомы кишечной инфекции?
Стоит помнить, что в среднем инкубационный период кишечной инфекции составляет от 4 часов до 48 часов, в отдельных случаях доходит до 2 недель и более.
Симптомы:
- Высокая температура
- Многократная рвота
- Сильные боли в животе, которые не облегчаются после рвоты
- Продолжительный жидкий стул (в некоторых случаях со слизью или кровью)
- При заражении вирусами также могут наблюдаться симптомы схожие с гриппозными: температура, головная боль, ноющие конечности, насморк. Есть даже такое заболевание — кишечный грипп.
Все эти симптомы можно причислить и к пищевому отравлению. Но вот на что обратить внимание, чтобы не спутать кишечную ифекцию с чем-то другим:
Как избежать пищевого отравления?
- симптомы продолжаются дольше 2-3 дней;
- рвота и диарея не прекращаются, а боли в животе не облегчаются после рвоты;
- в стуле есть примесь слизи или крови, значительно изменился цвет мочи или фекалий;
- вы теряете сознание или у вас есть сопутствующие хронические заболевания.
При таком течении болезни настоятельно рекомендуем обратиться к врачу. Последствия инфекций намного серьезнее последствий отравления.
Важно: не принимайте антибиотики без рекомендации врача. Тем более, если у вас вирусная инфекция. При вирусе они неэффективны и могут навредить, уничтожая кишечную микрофлору.
Способы лечения
Как только появятся первые симптомы заболевания, стоит есть как можно меньше еды и пить побольше жидкости, чтобы не допустить обезвоживания. Пить лучше обычную негазированную минеральную воду, компоты, несладкий чай. Жидкость не должна быть холодной или сильно горячей.
Средства для регидратации
Помогают при частой рвоте и поносе. Стоит отдавать предпочтение аптечным препаратам.
Хорошо зарекомендовал себя Энтерофурил, способный бороться с любыми кишечными инфекциями.
Антибиотики
Прописывают для лечения многих бактериальных инфекций. Их можно использовать только по врачебному назначению. Тот или иной препарат способен бороться с конкретным типом бактерий. Важно правильно определить возбудителя инфекции. Правильное использование антибиотиков позволит ощутить заметное улучшение состояния уже через день после начала лечения. Их стоит принимать на протяжении всего лечебного курса, продолжительность которого определяет врач.
Если прервать лечение, то оставшиеся микроорганизмы приобретут резистентность к антибиотикам и станут нечувствительными к их действию. В результате через время болезнь проявится еще с большей силой и побороть ее будет сложнее. К числу эффективных средств можно отнести: Левомицетин, Ампициллин, Рифаксимин.
Противопротозойные средства
Эффективные при протозойных инфекционных поражениях. Как и антибиотики, их может прописать только врач, заниматься самолечением ни в коем случае нельзя, иначе есть риск усугубить состояние. Для начала необходимо сделать обследование. Результаты анализа позволят установить точный диагноз и подобрать подходящие препараты. Обычно прописывают: Орнидазол, Кларитромицин, Спирамицин.
Как лечиться и не передать кишечную инфекцию другим?
Лечение зависит от возбудителя и тяжести заболевания. Например, дизентерию или норовирус можно вылечить дома. А вот с сальмонеллезом поможет только специалист. В любом случае для принятия решения о лечении необходимо вызвать врача и сдать лабораторные анализы.
Вот что можно сделать для начала:
- Восстановить водно-солевой баланс. Лучше пить кипяченую или бутилированную воду с добавлением специальных растворов для регидратации
- Принимать энтеросорбенты для облегчения интоксикации организма, а также обезболивающие и жаропонижающие
- Исключить из диеты жареное, соленое, острое, сырое
- Если захотелось поесть, то лучше отдать предпочтение простой еде: суп, рис, хлеб
- Больше отдыхать
Как не заразить других, если заболели вы или ваши близкие?
- Тщательно мойте руки
- Регулярно дезинфицируйте места общего пользования и помещение пациента: особенно туалет, ванную комнату, кухню
- Выделите заболевшему отдельную посуду и полотенца
- Регулярно меняйте постельное белье и одежду и стирайте их при высокой температуре (60 °C)
- Ограничьте круг общения, изолируйте заболевшего
Посещать общественные места рекомендуется не раньше чем через два дня после полного исчезновения симптомов, а такие места как бассейн — лучше через две недели.
Симптомы сальмонеллеза:
Инкубационный период продолжается от нескольких часов до 2 суток. Резко поднимается температура тела, появляется выраженный болевой синдром, тяжесть в голове, слабость. Расстройство стула при сальмонеллезе – один из основных симптомов. Каловые массы становятся водянистыми, пенистыми и чрезвычайно зловонными. Дефекация сопровождается позывами к рвоте. Слизистая оболочка рта и язык покрываются белым налетом, становятся излишне сухими.
Пациенты, страдающие от тяжелой формы сальмонеллеза или осложнений, подлежат госпитализации. Взрослые и дети, переживающие течение инфекции в легкой форме, проходят лечение на дому. Лечение сальмонеллеза начинается с базовой процедуры промывания желудка и кишечника.
Затем восстановление баланса электролитов в организме пациента и коррекция водно-солевого баланса. Это делается с помощью потребления солевого раствора внутрь. При тяжелом обезвоживании проводится внутривенная инфузионная терапия, в состав которой входят полиионные растворы.
Как не заразиться ротавирусом, кишечным гриппом и другими инфекциями?
Есть несколько простых правил:
- Тщательно мыть руки с мылом после посещения общественных мест, туалетов, транспорта
- Употреблять только термически обработанные продукты: особенно мясо, рыбу и яйца. С осторожностью — молочные и молочнокислые продукты
- Мыть овощи и фрукты
- Избегать продуктов с истекшим сроком годности
- Пить только бутилированную или кипяченую воду (особенно на отдыхе), не глотать воду при купании в открытых водоёмах
Все кишечные инфекции обладают высокой степенью контагиозности, или заразительности — способности передаваться от организма к организму. Группы риска — это маленькие дети и пожилые люди, пациенты с иммунодефицитом, сотрудники медицинских учреждений и общепита.
Вы можете повторно заразиться кишечной инфекцией, потому что иммунитет к ней не вырабатывается. Однако сильная и богатая микробиота кишечника поможет не заразиться и облегчит течение болезни. Чем разнообразнее состав микробиоты, тем сильнее иммунная система и иммунный ответ организма. Поэтому так важно заботиться о полезных бактериях и удерживать их баланс в кишечнике.
Узнать, насколько разнообразна ваша микробиота, вы можете с помощью Теста микробиоты Атлас.
Стафилококк
Заболевание вызывают условно-патогенные микробы, которые опасны для здоровья человека. Обитая в организме постоянно, они находятся под контролем иммунитета. Но при ослаблении защиты могут спровоцировать воспалительный процесс.
Стафилококк – это неподвижный грамположительный микроорганизм шаровидной формы, образующий многочисленные колонии. Может развиваться и паразитировать в организме без участия кислорода в закрытой среде. Штаммов бактерий насчитывается более двадцати. Некоторые из них довольно безобидны, а другие вызывают мощные патологические реакции в человеческом организме.
Патология чаще всего появляется на коже, слизистых оболочках, соединительной ткани, подкожной клетчатке, сердечной мышце. Поражая их, микробы вырабатывают токсичные вещества, провоцируют воспаления, в тяжелых случаях приводящие к сепсису, необратимым изменениям структур.
Наиболее распространенной разновидностью является золотистый стафилококк. Название получил из-за характерного желтого пигмента на поверхности. Проникая в организм, синтезирует фермент коагулазу, может вызывать гнойные воспаления почти любых внутренних органов.