Температура тела – это показатель внутренней среды организма. Постоянство температуры – одно из главных условий нормальной жизнедеятельности человека.
Организм расходует энергию на пищеварение, мозговую деятельность, удары сердца, сокращение мышц и другие физиологические процессы. Эта энергия превращается в тепло, которое выделяется телом. За температуру тела отвечает физиологический механизм – терморегуляция. Тепловой баланс управляется небольшой областью в головном мозгу – гипоталамусом. Он следит за расходом энергии организма: может увеличить или уменьшить теплоотдачу.
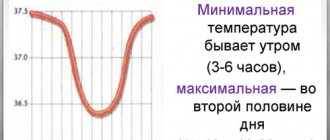
В норме температура тела составляет от 36.5 до 37.5 0С в разных частях тела. В течение суток температура может колебаться: в 4–6 утра она снижается до 35.5–36 0С, вечером может подниматься до 37 0С. Это суточный ритм, который обусловлен разной гормональной активностью в вечернее и утреннее время.
Температура тела измеряется в анусе, во рту и подмышечной впадине. Последний вариант наиболее привычный: когда речь идет о температуре тела, обычно подразумевают измерение температуры в подмышечной впадине. Там средний показатель составляет 36.6 0С.
Стабильная нормальная температура внутренних органов и крови поддерживает постоянство биохимических реакций, перемещение электролитов, вязкость внутриклеточной жидкости и транспорт биологических жидкостей. Температура также влияет на процессы возбуждения и торможения в нервной системе, защитные реакции иммунитета, выделение гормонов и всасывание питательных веществ в пищеварительном тракте.
При заболеваниях и патологических состояниях температура тела повышается (лихорадка или гипертермия) или понижается (гипотермия). По динамике и суточному колебанию температуры можно заподозрить тип инфекции, стадию болезни и степень ее тяжести.
Причины повышения температуры
Повышение температуры – это адаптивная реакция в ответ на воздействие патологических факторов: бактерий, вирусов, паразитов, опухолей, травм, отравления, электрического тока или эндотоксинов. Повышенной температурой считается показатель, который превысил отметку 37 0С при измерении в подмышечной впадине. Существует два типа повышения температуры – лихорадка и гипертермия (перегревание).
Лихорадка
Лихорадка – это сложный процесс, который активизируется при воздействии на организм патогенных факторов. В лихорадке участвуют клетки иммунитета и некоторые гормоны.
Лихорадка характерна для многих инфекционных заболеваний и патологических состояний:
- инфекции: малярия, бруцеллез, тиф, туберкулез, грипп, парагрипп, корь, краснуха, скарлатина, вирусные гепатиты, дифтерия, коклюш, столбняк, полиомиелит, холера, дизентерия, сальмонеллез, эшерихиоз, энтеровирус, чума, стрептококк, стафилококк, цитомегаловирус, паразитарные заболевания;
- дыхательная система: пневмония, бронхит, отит, синусит, ларингит;
- желудочно-кишечный тракт: аппендицит, гастроэнтерит, острый холецистит, острый панкреатит;
- ревматоидный артрит, реактивный и псориатический артрит, системная красная волчанка;
- мочевыделительная система: пиелонефрит и гломерулонефрит;
- центральная нервная система: менингит, энцефалит, менингоэнцефалит;
- гнойные заболевания;
- сепсис;
- злокачественные опухоли;
- недавняя вакцинация.
Сложно перечислить все заболевания, при которых повышается температура. Почти все из них, которые сопровождаются воспалением и повреждением клеток, проявляются лихорадкой. Примеры патологических состояний, которые могут проявляться жаром:
- интоксикация тяжелыми металлами или пищевое отравление;
- абстинентный синдром;
- перелом конечности, вывих, глубокая рана, ушиб внутренних органов;
- электротравма;
- злокачественный нейролептический синдром;
- прорезывание зубов.
Температура тела может повышаться даже при психических расстройствах. Например, при фебрильной шизофрении температура тела превышает 40 0С.
Не всегда удается установить причину лихорадки. Например, существует патологическое состояние, которое называется лихорадка неясного генеза. Она проявляется одним симптомом – повышением температуры тела выше 380С дольше 3 недель.
Лихорадка переносится людьми по-разному. У некоторых есть индивидуальная непереносимость высокой температуры тела – у них возникают судороги. Но у лихорадки всегда есть общие признаки:
- учащается сердцебиение;
- повышается артериальное давление;
- повышается потоотделение;
- ускоряется обмен веществ.
Особенно тяжело лихорадку переносят люди с сердечно-сосудистыми, эндокринными и неврологическими заболеваниями. То же касается людей пожилого возраста.
Гипертермия
Гипертермия (перегревание) – это патологическое состояние, при котором нарушается работа центра терморегуляции и температура тела неконтролируемо повышается. В этом процессе не участвуют эндокринная и иммунная системы. При этом противовоспалительные и жаропонижающие средства не приносят эффекта. Другими словами, гипертермия – это сбой в центре терморегуляции, а лихорадка – природный ответ на патогенный фактор.
Гипертермия возникает, когда компенсаторные механизмы теплообмена напряжены до максимума. Если не создать условия теплоотдачи, например, не выходить из бани или продолжать находиться под палящим солнцем, возникает тепловой удар.
Причины гипертермии:
- тиреотоксикоз – избыточное накопление гормонов щитовидной железы в крови;
- феохромоцитома – опухоль надпочечников;
- использование мышечных релаксантов и анестезии;
- лекарства: некоторые антидепрессанты, нейролептики, препараты против болезни Паркинсона, м-холиноблокаторы.
- долгое пребывание на солнце, в сауне или бане;
- работа в условиях нагревающего микроклимата: в жарком цеху или плотной одежде.
Повышение температуры тела не всегда нужно рассматривать как патологическое состояние. Например, температура может повыситься при длительной физической нагрузке или во время купания в горячей ванне. Температура тела может повыситься до 37 0С у женщин во время овуляции. Это связано с изменением гормонального фона. Когда начинается менструация, температура тела приходит в норму.
Гипертермия переносится людьми тяжелее, чем лихорадка. Патологическое состояние сопровождается потерей электролитов крови, судорогами, нарушением кровообращения, снижением доставки кислорода к мозгу, потерей сознания или психомоторным возбуждением. В особо тяжелых случаях гипертермия приводит к смерти.
Как отличить гипертермию от лихорадки
Чтобы выбрать наиболее эффективное лечение, нужно знать разницу между лихорадкой и неинфекционной гипертермией. Основные признаки лихорадки:
- температура тела повышается, когда появились первые симптомы заболевания: кашель, насморк, озноб;
- учащенное сердцебиение и дыхание;
- жаропонижающие препараты дают эффект;
- наблюдаются симптомы интоксикации: головная боль, усталость, повышенная чувствительность, тошнота, снижение аппетита.
Основные признаки гипертермии (тепловой, солнечный удар):
- появляется ощущение духоты;
- головокружение;
- общая слабость;
- сильная жажда;
- чувство сдавливания в области сердца;
- ноющие боли в спине;
- головные боли;
- сильное потоотделение;
- неритмичный пульс.
Знать разницу патологий – значит выбрать правильную лечебную тактику и оказать первую помощь максимально эффективно.
Опасна ли гипертермия 39°C?
Сам по себе жар не опасен1.2,3 и не способен вызвать термическое повреждения головного мозга. Более того, при инфекциях внутренний «термостат» даже при отсутствии лечения не позволяет столбику термометра подняться выше 41,1°C2,3.
Гипертермия, как бы это странно ни звучало, в целом полезна1,2,3.
Благодаря ей3:
- повышается активность лейкоцитов – основных борцов с инфекцией;
- увеличивается выработка интерферона – особого иммунного вещества, обладающего противовирусным действием;
- ускоряются обменные процессы, которые обеспечивают поврежденные ткани питательными веществами, необходимыми для процессов восстановления.
Цифра «39» на градуснике говорит об опасности для людей с сопутствующими заболеваниями сердца, легких и нервной системы, а также индивидуальной непереносимостью гипертермии1,2,3. Для остальных она не страшна.
Основные «минусы» гипертермии1:
- тахикардия – повышение столбика термометра на 1°С приводит к увеличению частоты сердечных сокращений на 10-15 ударов в минуту, что повышает нагрузку на сердце1;
- нарушения ритма сердца (экстрасистолия);
- колебания артериального давления;
- потеря жидкости в результате повышенного потоотделения и учащенного дыхания;
- нарушения двигательной активности кишечника и запоры;
- активация скрытой герпетической инфекции1.
Кроме того, быстрый, в течение 1-2 часов, подъем температуры до 39,5-40 °С может привести к развитию гипертермического синдрома1,4 – состояния, опасного для жизни. Обычно он случается у детей, сопровождается бледностью, сухостью и похолоданием кожи и слизистых, частым поверхностным дыханием, ослаблением сердечной деятельности, падением артериального давления, потерей сознания и судорогами4. Поэтому, если лихорадка быстро прогрессирует, нужно срочно предпринимать меры.
Наверх к содержанию
Когда сбивать температуру
Температуру тела нужно снижать, когда она превысила отметку 38.5 0С у детей и взрослых. Однако есть условия, когда температуру тела нужно снижать, если она достигла отметки 38.0 0С:
- ребенок младше 2 месяцев;
- наличие сердечно-сосудистой патологии;
- онкологические заболевания;
- эпилепсия;
- гипертоническая болезнь.
Если раньше при температуре тела 38.5 0С и выше у больного возникали судороги или нарушение сознания, лекарства следует принимать при показателе 38.0 0С.
Как снизить высокую температуру
7 советов, как сбить высокую температуру при простуде или гриппе:
- ключ ко всему – сон и отдых;
- пейте много жидкости – от 2 до 2,5 л в день;
- выбирайте легкую или измельченную блендером пищу;
- употребляйте пробиотики;
- не кутайтесь в одежду.
Следующие рекомендации общие и не рассчитаны на конкретного ребенка. Точные указания с индивидуальным подбором лечения дает только врач. Самолечение может привести к тяжелым последствиям. Если у ребенка высокая температура, которая быстро поднимается, вызовите участкового педиатра или бригаду скорой помощи.
Патогенетический механизм лихорадки тесно связан с воспалением. Поэтому для понижения температуры используются противовоспалительные средства с антипиретическим (жаропонижающим) эффектом. Следует запомнить: лечение лихорадки – это устранение симптома, а не лечение самого заболевания.
Существуют методы физического понижения температуры тела, особенно у детей. К ним относится: холодные грелки, холодные клизмы и обтирание холодной водой. Однако следует запомнить, что такие способы не имеют доказательной базы. Эти методы небезопасны, поэтому исключены из протоколов по симптоматическому лечению лихорадки.
Всемирная Организация Здравоохранения рекомендует два лекарства для лечения лихорадки – ибупрофен и парацетамол. ВОЗ предлагает эти препараты как наиболее изученные, безопасные и эффективные. Они редко дают побочный эффект и в наименьшей степени влияют на печень, поэтому ибупрофен и парацетамол показаны детям и взрослым.
Как сбить температуру взрослому (один из препаратов):
- парацетамол – 650–1000 мг каждые 6 часов;
- ибупрофен – 400–600 мг каждые 6 часов.
При этом максимальная суточная доза не должна превышать 4 г, чтобы не возникли токсические проявления. Таблетки запивать большим количеством теплой воды, не рассасывать и не разжевывать, не растворять в воде. Лучше всего пить таблетки во время или после еды. При приеме парацетамола и ибупрофена нужно временно отказаться от других средств против гриппа или другой инфекции, если они содержат ацетаминофен, аспирин, напроксен и любой другой препарат из группы нестероидных противовоспалительных средств.
Как сбить температуру ребенку (один из препаратов):
- парацетамол – разовая доза с расчетом 10 мг/кг массы тела;
- ибупрофен – разовая доза с расчетом 5–10 мг/кг массы тела (детям старше 3 месяцев).
Следующий прием одного из лекарства через 4–5 часов. Прием препарата считается эффективным, если спустя 30 минут температура тела упала на 0.5–1 0С при измерении в подмышечной впадине. Помните, не следует заниматься самолечением. Чтобы точно оценить состояние ребенка и дать ему правильные лекарства, нужно проконсультироваться с врачом.
У детей жар может протекать злокачественно – это называется «бледная» лихорадка. Она сопровождается централизацией кровообращения, нарушенной микроциркуляций, ухудшением самочувствия ребенка, выраженным ознобом, холодностью стоп и рук, бледностью кожи. В случае «бледной» лихорадки парацетамол или ибупрофен вводятся внутривенно дозой в 15 мг/кг массы тела.
Если дома нет парацетамола или ибупрофена, нужно применять «резервную» терапию – 50% раствора анальгина внутримышечно с расчетом 0.1 мл на 1 год жизни ребенка. Однако после введения лекарства могут возникнуть побочные явления: аллергические реакции и изменения в анализе крови. Однако перед тем, как ввести анальгин, вызовите врача. Он оценит состояние ребенка и точно скажет, нужно ли вводить лекарство.
Из-за сильного потоотделения лихорадка сопровождается обезвоживанием. Поэтому во время жара следует пить много минеральной воды, чая, фруктовых морсов, отваров и соков. Кроме того, большое количество жидкости способствует детоксикации – продукты жизнедеятельности вирусов или бактерий выводятся из организма быстрее. При лихорадке снижается аппетит. Однако принимать пищу все равно нужно. В таком состоянии лучше всего подходят легкоусвояемые углеводы: сдоба, сладкие напитки, варенье или торты.
При перегревании на фоне солнечного или теплового удара нужно отвести больного от источника тепла и прямых солнечных лучей. Больного следует уложить на кровать или диван в прохладной и проветриваемой комнате. Далее – снять верхнюю одежду и обеспечить адекватную теплоотдачу. Сбрызните на лицо большое количество воды комнатной температуры. Теперь, когда человек в безопасности, вызовите скорую помощь. Тем временем обмахивайте тело газетой или полотенцем, или включите вентилятор.
Народные средства
Хорошо справляются с повышенной температурой и народные методы лечения. Существует, по меньшей мере, десять эффективных рецептов, которые можно приготовить самостоятельно у себя дома.
Клубника
Представляет не только полезное, но и приятное средство от температуры. Для того, чтобы сбить температуру 39 у взрослого целесообразно принять 50 граммов ягод сразу после еды или съесть две столовых ложки варенья.
Настой из ромашки
В качестве сырья используется сухая измельченная аптечная ромашка. Чайную ложку сырья следует залить стаканом кипятка.
Оставить настаиваться на 30 минут, после его отсудить и процедить. Полученное средство принимать по 6-7 столовых ложек каждые полчаса.
Средство из протертой калины
Ягоды калины протереть с сахаром, оставить в банке настаиваться на несколько дней. Взять столовую ложку полученного сырья и залить ее стаканом горячей воды.
Настаиваться средство должно 15 минут, после чего его необходимо процедить. Употреблять как чай.
Средство из протертой смородины
Готовится схожим образом, как и предыдущее средство. За тем лишь исключением, что настаивать его нужно 20-25 минут. Принимать как чай.
Малина
Малина, а именно малиновое варенье, едва ли не самое известное средство при температуре. Это наиболее доступный способ лечения. Достаточно принять 2-3 столовых ложки с чаем и укутаться в теплое одеяло, чтобы пропотеть. Так проблема температуры будет решена.
Уксус
Обычный уксус может стать отличным способом победить высокую температуру. В сочетании 1:2 слабый раствор смешивается с водой (чтобы не было химического ожога следует взять 1 часть уксуса и 2 части воды). Затем полученным средством растеривают тело больного. Это эффективный рецепт.
Сухофрукты
Отвар их сухофруктов позволяет быстро справиться с гипертермией. Для приготовления отвара нужно взять горсть сырья, залить ее половиной литра кипятка, настоять в течение 30 минут. Принимать 3 раза в день по стакану.
Липовый цвет
Для сбивания температуры подойдет чай из липового цвета. Взять горсть цветков липы. Залить их половиной литра кипятка. Процедить. Добавить столовую ложку меда. Настаивать 30 минут, после чего принимать по стакану три раза в день.
Клюква
Действует благодаря содержанию большого количества салициловой кислоты. Для приготовления следует взять столовую ложку ягод, залить их стаканом кипятка. Настаивать в течение 30 минут, после чего процедить. Принимать по 3 столовых ложки 3 раза в день. Можно употреблять в большем количестве как чай.
Отвар перловой крупы
Для приготовления взять 100 граммов перловки, залить ее водой (литром) и проваривать на протяжении 20 минут. Можно добавить мед. Отвар принимать по половине стакана три раза в день.
Все эти рецепты безопасны. Однако, если после приема народных средств температура не спадает, обязательно нужно вызвать скорую помощь.
Температура без симптомов: что делать
Иногда жар может быть без признаков: нет кашля, головных болей, насморка, усталости и озноба. Температура без симптомов может быть в двух случаях: лихорадка без очага инфекции и лихорадка неясного генеза.
Лихорадкой без очага инфекции страдают дети до 3-х лет, у которых нет катаральных явлений (насморка, кашля, мокроты) и других признаков, которые указывают на причину патологии и место ее расположения. Лихорадка без очага инфекции возникает при вирусных и бактериальных заболеваниях, чаще всего при пневмококковой инфекции, гемофильной палочке, тифе и сальмонелле. В таком случае нужно показать ребенка педиатру или вызвать скорую помощь, так как необходимо быстро установить причину и начать лечение.
Лихорадка неясного генеза – это синдром, при котором жар (38.5 0С и выше) не проходит самостоятельно и держится дольше 3 недель. При этом причину после использования рутинных методов диагностики установить не удалось. Вероятные причины: инфекции (чаще всего туберкулез), аутоиммунные заболевания, злокачественные новообразования, прием медикаментов, алкогольный цирроз, болезнь Крона. При лихорадке неясного генеза нужно показаться врачу и госпитализироваться, чтобы доктора наблюдали больного постоянно.
Диагностика первоисточника патологии
Диагностировать нужно не температуру, а исходный фактор, вызвавший гипертермию.
Диагностика начинается с выбора профильного специалиста. В данном случае рекомендуется первичная консультация терапевта.
Он поможет определиться с тактикой обследования и даст необходимые направления.
Специалистов, помогающих избавиться от температуры великое множество:
- Врач-нефролог (при патологиях почек).
- Невролог.
- Нейрохирург (в тандеме с неврологом лечит патологии ЦНС, ставшие причиной подъема температуры тела).
- Инфекционист.
- ЛОР.
- Ревматолог.
- Онколог и др.
Самостоятельно разобраться в огромном числе специалистов крайне сложно.
Диагностика включает в себя как ряд инструментальных, так и ряд лабораторных исследований:
- УЗИ (щитовидной железы, брюшной полости, органов мочеполовой системы).
- Психиатрическое исследование с применением особых тестов.
- Рентгенография (легких, других органов).
- Визуальная оценка органов (при ЛОР-патологиях и т.д.).
- Контрастная рентгенография органов мочеполовой системы.
- Флюорография.
- МРТ/КТ-исследования. Позволяют получить детальнейшие изображения исследуемых органов и структур. Огромную роль эти методы играют в деле выявления органических поражений головного мозга.
Лабораторные методы не менее информативны:
- Общий анализ крови: дает картину воспаления (лейкоцитоз, высокая скорость оседания эритроцитов).
- Биохимия крови.
- Бактериальные посевы.
В комплексе указанных методов достаточно для постановки точного диагноза и назначения верного лечения.
Не сбивается температура – когда вызывать скорую помощь
После применения парацетамола или ибупрофена температура тела должна понижаться со скоростью 0.5–1 0С в час. Однако иногда жар остается на прежнем уровне, при этом самочувствие больного ухудшается. В каких случаях нужно вызывать скорую помощь или добираться в больницу самостоятельно если:
- прием лекарств по вышеописанным схемам не дал эффекта;
- при «белой» лихорадке анальгин не дал эффекта;
- лихорадка сочетается с сопутствующими патологиями: эпилепсией, внутричерепной гипертензией, гидроцефалией, врожденными пороками сердца;
- на фоне лихорадки больной отказывается пить и принимать пищу, трудно дышит и не может спать;
- лихорадка сочетается с сильными болями в животе и непрекращающейся рвотой.
Если температура повышается, даже не смотря на прием лекарств, скорее всего, это патологический вариант лихорадки – гипертермический синдром, при котором жаропонижающие лекарства не эффективны. Это также одна из причин вызвать скорую помощь и госпитализироваться.
5
1
6
Рейтинг статьи:
5 из 5 на основе 9 оценок
Автор: Атаманенко Алёна Валерьевна
Врач-терапевт, эндокринолог, врач-физиотерапевт. Вторая категория. Стаж работы более 9 лет.