Разбираемся, что реально помогает и нужно ли при Covid-19 сразу пить антибиотики
Считается, что главная угроза при коронавирусе это поражение легких. Каким образом происходит ковидное поражение, в какой момент процесс осложняется бактериальной пневмонией? Как отличить одно от другого, есть ли способ защитить себя заранее и не допустить перехода COVID-19 в пневмонию, kp.ru рассказал кандидат медицинских наук, врач-пульмонолог Сеченовского университета Владимир Бекетов.
Первое, что важно уяснить, говорит эксперт, это то, что новая коронавирусная инфекция – это инфекция вирусная и входит в группу острых респираторных вирусных инфекций. Особняком в этой группе стоит только грипп. А значит, что для COVID-19, как и для всех респираторных вирусных инфекций, поражающих верхние дыхательные пути и легкие, характерен следующий феномен. Иммунная защита в легких ослабевает. Поэтому становится возможным присоединение вторичной бактериальной супер-инфекции примерно на 5 – 9 день течения любого острого респираторного вирусного заболевания.
— Поскольку ковид является особенным заболеванием, и он прогрессирует не так быстро, как грипп, например, то, присоединение бактериальной инфекции, как правило, происходит при COVID-19 ближе к концу второй недели, — рассказывает врач-пульмонолог Владимир Бекетов.
КАК РАЗВИВАЕТСЯ ПНЕВМОНИЯ
В условиях, сниженной дыхательной и двигательной активности, когда слизь по бронхам движется меньше, на фоне интоксикации организма и снижения иммунитета, бактерии из носоглотки спускаются в нижние отделы дыхательного тракта и могут начать там размножаться.
Таким образом, может быть вызван сначала бактериальный бронхит, потом и бронхопневмония с переходом в пневмонию. Развитию бактериальной пневмонии может способствовать и длительное нахождение пациента на аппарате ИВЛ. Не смотря на соблюдение всех строжайших мер обеззараживания аппараты ИВЛ являются факторами риска возникновения вентилятор-ассоциированных пневмоний.
Виды воспалительных гинекологических заболеваний
Вульвит
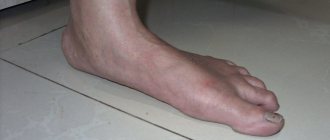
Это воспаление наружного отдела вульвы. Встречается у представительниц женского пола, девочки наиболее подвержены данному воспалительному процессу.
При этом частота данного воспаления связана с тем, что вульва имеет доступное в анатомическое плане расположение для проникновения инфекционного фактора.
В настоящее время выделено несколько вариантов развития воспаления, среди них инфекционный вульвит неспецифической причины, а также специфическое воспаление и строфическое поражение, связанное с недостаточностью гормонального фона.
Симптомы вульвита
- Общее самочувствие, обычно не нарушается, температура тела не повышается и признаков интоксикации не отмечается.
- Некоторые женщины даже не замечают каких-либо симптомов, а выявляется воспаление лишь при осмотре у специалиста.
- А также это наличие покраснения наружных половых органов, присоединение зуда, жжения.
- Выделения имеют патологический воспалительный характер, зависеть они будут от того, кем спровоцирован процесс. Количество их также зависит от развития и степени воспаления. В некоторых случаях может присоединяться выраженный дискомфорт, появляются позывы к мочеиспусканию, дизурия и рези.
- Во время полового акта имеется сильное болевое раздражение, в последствии женщины видят появление кровянистых выделений, связанных с повреждением слизистой. Она становится во время воспаления вульвы отечной, рыхлой и уязвимой.
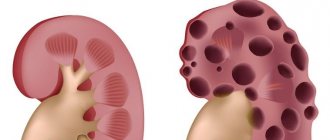
Бартолинит
Это воспалительное поражение наружного отдела половых путей — бартолиновых желёз. В норме они выполняют очень важные функции, направлены на выработку слизи в область влагалища, а также смазки для обеспечения полноценного акта.
- Механизм заражения связан с анатомическими особенностями расположением железы. Это связано с тем, что выводной проток расположен в области преддверия влагалища, поэтому имеется широкий доступ поступления микроорганизмов.
- Могут быть возбудители из влагалищной среды или из окружающего пространства, из-за тесной анатомической связи с прямой кишкой.
- Кроме того, для того чтобы возбудитель проявил свои патогенные свойства необходимо воздействовать провоцирующим факторам, способствующим снижению иммунитета, в основном местного. К ним относят бритьё чужими инструментами или старыми лезвиями, несоблюдение правил личной гигиены, ношение тесного белья, особенно из синтетических материалов.
- Воспаление достаточно редко встречающееся, преимущественно возникает в возрасте 25 — 35 лет, очень часто может сочетаться с другими воспалительными патологиями половых органов. Начинает первоначально, как правило, остро.
Симптомы:
- Появление сильного болевого раздражения в области входа во влагалище.
- Она не может нормально работать, с трудом садиться и половой контакт невозможен.
- На половой губе можно пропальпировать образование, размеры могут быть различными, от 2-3 см до 10 см, консистенция на начальном этапе мягковатая.
- Кожа имеет повышенную температуру, по сравнению с другими участками.
Если воспаление не вылечить на данном этапе, то в последствии оно переходит в хроническое течение или развитие таких осложнений как кисты или абсцессы.
Когда заболевание переходит в абсцесс, то опухоль имеет плотную консистенцию, размеры в большинстве случаев большие, форма округлая или овальная, а в некоторых случаях появляется флуктуация. Общее состояние нарушается, поднимается температура, появляются признаки интоксикации, иногда она перетекает в лихорадку. Воспаление бартолиновой железы требует обязательного лечения.
Цервицит
Это воспаление шейки матки. Она является промежуточным участком между внутренними и наружными половыми органами. При этом идёт вовлечение в патологический процесс слизистой оболочки. Поскольку шейка матки имеет разделение на два основных участка— экзоцервикс и эндоцервикс.
На наружных отделах преимущественно расположен многослойный плоский эпителий, в то время как внутри ее выстилает цилиндрический. Именно воспаление цилиндрического эпителия наиболее опасно, так как повышается риск перехода его на матку.
Вызывать цервицит могут различные факторы, среди них бактерии, вирусы или грибы. Большое значение играет наличие провоцирующих факторов, способствующих развитию воспаления.
Симптомы:
- Частая смена половых партнеров без использования презервативов.
- Наличие инфекций, передающихся половым путём, а также нарушение микробиоценоза влагалища.
- Частые переохлаждения, воспаления во влагалище или матке, а также снижение иммунитета. Этому может способствовать вирус иммунодефицита человека.
- Наличие вируса папилломы человека, именно тех типов, которые являются тропарями к шейке матки.
В большинстве случаев воспаление шейки матки протекает бессимптомно. Поэтому выявляется оно часто лишь при осмотре женщины специалистом.
Лишь в некоторых случаях это наличие выделений из половых путей. Во время влагалищного осмотра выявляется покраснение слизистой оболочки, наличие усиленного сосудистого рисунка, а также очаговых дефектов слизистой оболочки. Из наружного зева появляется отделяемое преимущественно патологического характера, от сливкообразного до гнойного.
Эрозия шейки матки
Это патологический процесс, возникающий на наружной части шейки матки. Характеризуется он Наличием дефекта слизистой оболочки.
Возникать данный процесс может у женщин в любом возрасте, но частота повышается у сексуально-активных женщин.
Средний возраст данной группы это 18 — 35 лет. Это связано с частой сменой половых партнеров.
Особую опасность данная патология вызывает при сочетании папилломавирусной инфекции с дефектом слизистой оболочки.
Наиболее опасными типами считают 16 и 18, они могут способствовать развитию онкологического процесса. В большинстве случаев эрозия шейки матки сочетается с воспалением в шейке и влагалище, может становиться следствием этого процесса.
Протекает она, как правило, бессимптомно. Женщина не будет чувствовать боли из-за того, что шейка матки лишена болевых рецепторов, а значит воспаление будет проявляться только морфологически. Может лишь проявляться появлением кровянистых или коричневых выделений, особенно после полового акта.
Выявляется она преимущественно при осмотре в зеркалах гинекологом. Можно увидеть дефекты на слизистой оболочке экзоцервикса шейки матки, в данном случае шейка не будет равномерно гладкой и розовой. На ней появляется гиперемия, кровоизлияния, дефекты слизистой оболочки, а также признаки старого воспалительного процесса.
ДЕЙСТВИТЕЛЬНО ЛИ ПНЕВМОНИЯ ИДЕТ СЛЕДОМ ЗА COVID-19
— В последнее время анализ статистических данных показывает, что медицинское сообщество ошибочно увлекается антибиотиками при лечении новой коронавирусной инфекции, предполагая, что изменения в легких сразу связаны не только с вирусом, но еще и с бактериальным компонентом. Это не верно, — считает врач-пульмонолог Владимир Бекетов.
По словам эксперта, на сегодняшний день ряд авторитетных медицинских ассоциаций выпустили меморандумы и открытые письма с призывами к коллегам уменьшить применение антибиотиков в ходе лечения COVID-19, потому что антибиотики не дают пользы, но приносят в данном случае вред, вплоть до токсического поражения печени и развития антибиотико-ассоциированной диареи.
— То есть, мы вроде бы пытаемся лечить пневмонию, которая в сознании врача прочно ассоциирована с бактериями, но на самом деле на этапе, пока присоединения вторичной пневмонии при ковиде нет, мы имеем дело только с коронавирусным поражением легких, которое рекомендовано не называть пневмонией, а называть пневмонитом (воспаление сосудистых стенок альвеол, а также ткани, отделяющей альвеолы от легких, которое сопровождается их рубцеванием, — прим. ред.), — говорит врач-пульмонолог Владимир Бекетов.
Сам феномен вторичной бактериальной пневмонии при коронавирусе переоценен, продолжает эксперт. Подобные процессы развиваются в основном у пациентов с сердечной недостаточностью, а для них действуют меры повышенной предосторожности, ограничения в передвижении, рекомендации по самоизоляции и лечению на дому.
— Курильщики также в группе риска по возможности развития бактериальной пневмонии. Однако если курильщики с ХОБЛ получают грамотное ингаляционное лечение и привиты от пневмококка, то риски возникновения вторичной бактериальной пневмонии у них тоже минимизированы, — говорит Владимир Бекетов.
Причины воспаления женских половых органов
Что касается таких заболеваний как вульвит, вагинит, цервицит, эндометрит, то это достаточно много возбудителей. Не всегда это специфические микроорганизмы.
При снижении защитных сил организма проявлять свою патогенность могут также условно-патогенные микроорганизмы, которые в норме находятся в женском организме, но иммунные силы не дают им проявить свои.
К ним относят преимущественно стафилококка, стрептококка, грибы рода Кандида, некоторые вирусные частицы. Из патогенных оказывают своё отрицательное воздействие гонококки, хламидии, трихомонады, и другие.
Факторы, способствующие воспалению
- В первую очередь, это передача половым путём как специфических инфекций, так и условно-патогенных микроорганизмов.
- Нарушение правил личной гигиены. Неправильное использование гигиенических средств.
- Наличие сопутствующих заболеваний, как воспалительного, так и не воспалительного происхождения.
- Использование некачественного нижнего белья, не соответствующего размеру или из синтетического материала. Некоторые модели белья могут спровоцировать появление заболеваний.
- Снижение иммунных сил организма. Одним из самых частых провоцирующих факторов могут быть очаги хронической инфекции или переохлаждения.
- Недостаточно полноценное питание. Особенно в данном случае провоцирующим выступает употребление большого количества простых углеводов и сахара.
- Сахарный диабет является одним из провоцирующих факторов в развитии кандидоза.
Симптомы заболевания
- Среди них самым распространённым является боль. Характеристика ее может быть острой или тупой, ноющей.
- Также это выделения из половых путей, характер при разном воспалении различный, но всегда патологический.
- Кроме того, это может быть зуд и жжение в области половых органов. В некоторых случаях подобный признаке воспаления настолько выражен, что нарушает образ жизни женщины и приводит к повышению нервной возбудимости.
- Может возникать и нарушение общего состояния, оно выражается в проявлении интоксикации, связанной с воспалительным процессом, повышением температуры тела и в некоторых случаях изменением работы органов и систем.
Формы заболевания
Во первых, разделяю все воспаления женских половых органов по причине, способствующей ее формированию:
- Бактериальная
- Грибковая
- Вирусная.
Также это стадии развития воспаления:
- Острая
- Подострая
- Хроническая
- Латентная.
Как подавить слишком сильное воспаление
2K 2 мин.
Российские ученые совместно с американскими коллегами обнаружили, что определенные белки могут препятствовать развитию слишком сильного воспаления при инфекциях. Защитные белки-интерфероны запускают передачу сигналов при попадании в организм инфекции и определяют решение клеток: запуск воспалительного процесса или смерть клеток. Такое воспаление может быть опасно при некоторых заболеваниях и в случае сильно ослабленного организма. Результаты исследования помогут разработать новые подходы к защите пациентов. Исследование поддержано Российским научным фондом.
Руководитель проекта и один из авторов статьи Александр Полторак
Фото: Из личного архива
Руководитель проекта и один из авторов статьи Александр Полторак
Фото: Из личного архива
«Существует множество бактериальных инфекций, при которых чрезмерная подача воспалительных сигналов способна препятствовать выздоровлению и даже ухудшать состояние пациента. Поэтому понимание этих механизмов очень важно и в перспективе может спасти немало жизней»,— прокомментировал Александр Полторак, кандидат химических наук, заведующий лабораторией молекулярной генетики врожденного иммунитета Института высоких биомедицинских технологий Петрозаводского государственного университета.
В иммунологии большое внимание уделяется воспалению, которое играет роль защитного ответа организма на повреждения и попадающие внутрь чужеродные микроорганизмы. В определенных ситуациях врачам приходится подавлять или побуждать эту реакцию, но чрезмерное воспаление может быть вредным для здоровья и даже жизни пациента.
Руководитель проекта и один из авторов статьи Александр Полторак
Фото: Из личного архива
Руководитель проекта и один из авторов статьи Александр Полторак
Фото: Из личного архива
При защите организма от инфекции решающее значение наряду с воспалением имеет клеточная гибель. Например, один из ее программируемых типов — некроптоз — сопровождается воспалением и иммунным ответом. Распадающаяся клетка высвобождает синтезированные ранее воспалительные вещества, которые в больших количествах могут наносить организму вред. Сам процесс некроптоза запускается, если заблокированы регуляторы невоспалительной клеточной смерти. Это происходит, когда специфические агенты связываются с рецепторами смерти на поверхности мембраны, через которые клетка получает «приказ» на самоуничтожение.
Важную роль в некроптозе играют ферменты, переносящие фосфорную кислоту между белками и таким образом регулирующие их активность. Их называют протеинкиназами (RIPK). При некроптозе RIPK1 активирует RIPK3. Комплекс этих двух ферментов и белкового адаптера запускает дальнейший каскад реакций, который приводит к разрушению клеточной мембраны и утечке агрессивного содержимого клетки в окружающее пространство.
Однако в биологии не существует одного универсального механизма, всегда возможны сдвиги, изменения в регуляции и другие пути активации. Поэтому российские ученые совместно с зарубежными коллегами изучили, как RIPK1 и RIPK3 влияют на синтез иммунных белков-цитокинов, которые очень важны в работе иммунной системы. Так они смогли лучше понять роль этих ферментов в защите организма от инфекций. Ученые проводили исследование на людях и лабораторных мышах, у которых изучили макрофаги — иммунные клетки, способные к активному захвату и перевариванию бактерий. У животных они были получены из костного мозга, а у людей — из одноядерных клеток периферической крови. Авторы исследования вызывали у клеток различные реакции и наблюдали за воспалительным ответом.
Предыдущая фотография
Защитные белки-интерфероны запускают передачу сигналов при попадании в организм инфекции и определяют решение клеток: запуск воспалительного процесса или смерть клеток
Фото: Предоставлено Александром Полторак / Предоставил Александр Полторак
Защитные белки-интерфероны запускают передачу сигналов при попадании в организм инфекции и определяют решение клеток: запуск воспалительного процесса или смерть клеток
Фото: Предоставил Александр Полторак
Следующая фотография
1 / 2
Защитные белки-интерфероны запускают передачу сигналов при попадании в организм инфекции и определяют решение клеток: запуск воспалительного процесса или смерть клеток
Фото: Предоставлено Александром Полторак / Предоставил Александр Полторак
Защитные белки-интерфероны запускают передачу сигналов при попадании в организм инфекции и определяют решение клеток: запуск воспалительного процесса или смерть клеток
Фото: Предоставил Александр Полторак
В ходе исследования они выяснили, что защитные белки-интерфероны запускают передачу сигналов при попадании в организм инфекции и определяют решение клеток: запуск воспалительного процесса или некроптоз. Если эти сигналы не дойдут до клетки, то некроптоза не происходит и возникает устойчивый воспалительный ответ, который и зависит от RIPK1 и RIPK3. Эти вещества, поняли ученые, необходимы для активации белков, запускающих и регулирующих синтез воспалительных агентов иммунной системы. Но интерфероны, которые передают сигнал в клетку, могут тормозить процесс, тем самым подавляя воспаление и в то же самое время способствуя некроптозу.
Работа велась совместно с коллегами из Тафтского университета (США).
По материалам статьи Constitutive Interferon Attenuates RIPK1/3-Mediated Cytokine Translation; Hayley I. Muendlein, Joseph Sarhan, Beiyun C. Liu, Wilson M. Connolly, Stephen A. Schworer, Irina Smirnova, Amy Y. Tang6 Vladimir Ilyukha, Jodie Pietruska, Soroush Tahmasebi, Nahum Sonenberg, Alexei Degterev, Alexander Poltorak; журнал Cell Reports, март 2021 г.