Болезней, лечением которых занимается, множество. Некоторые из них требуют привлечения врачей смежных специальностей. К примеру, при ожирении пациента одновременно наблюдают эндокринолог и диетолог, а при нарушениях менструальной функции не обойтись без консультации гинеколога.
Важным этапом в работе эндокринолога является диагностика. Она включает процедуры:
- осмотр;
- лабораторные анализы – как классические (биохимия крови, общий анализ крови), так и специфические (гликемический профиль, определение уровня минералов, гормональный уровень);
- инструментальные методы исследования – УЗИ, сцинтиграфия, МРТ, КТ;
- иногда врач может прибегнуть к биопсии.
Когда следует посетить врача?
Эндокринные заболевания отличаются обширностью и сложностью в собственных проявлениях. «Благодаря» чему определить, нужно ли идти на консультацию к врачу, достаточно сложно. Однако существуют обобщенные симптомы, указывающие на проблемы эндокринного характера.
К ним относят:
- ощущение сильной усталости без причины;
- чрезмерное потоотделение, ухудшение состояния при незначительных повышениях или понижениях температур;
- снижение аппетита;
- дрожь в конечностях;
- ухудшение внешнего облика волос и ногтей;
- нарушения сна;
- учащенное сердцебиение;
- скачки в весе без явных причин;
- подавленность настроения, снижение внимательности;
- зуд на слизистых оболочках;
- сухость во рту;
- мышечная слабость.
Совет: обращаться к врачу необходимо при планировании беременности. Это является необходимостью, ведь недостаток йода в организме будущей мамы может привести к серьезным негативным последствиям. Посещать эксперта рекомендуется при выборе контрацептивов. Обратиться за консультацией так же необходимо после достижения возраста в 50 лет для контроля над возрастными изменениями.
Расположение центра: 3 минуты пешком от метро улица 1905 года
Какие болезни диагностирует и лечит врач-эндокринолог? В каких случаях стоит записаться на прием? Как проходит прием у эндокринолога? Что смотрит врач, какие методы диагностики может назначить?
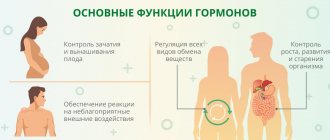
Эндокринные железы выделяют свой секрет в кровь — то есть во внутреннюю среду организма. Они вырабатывают не пот и не ферменты, а особые биологически активные вещества — гормоны. Эндокринная система вместе с нервной — «главные дирижеры», они управляют всеми функциями организма.
При нарушениях со стороны желез внутренней секреции могут страдать многие органы, потому что гормоны действуют на весь организм. Врач-эндокринолог знает, как быстро и достоверно диагностировать такие заболевания, как их эффективно лечить.
Какие недуги поможет победить эндокринолог?
Врач работает с органами человека, которые участвуют в регуляции внутренних систем. Это могут быть надпочечники, щитовидная железа, половые железы, гипофиз, поджелудочная, вилочковая железа, гипоталамус.
Список недугов, которые лечит эксперт:
- несахарный диабет – заболевание, возникающее вследствие нарушения работы гипофиса. Симптомом является постоянное чувство жажды, которое приводит к учащенному мочеиспусканию;
- аутоиммунные расстройства – недостаток йода в организме приводит к увеличению размеров щитовидной железы и сбою в ее функционировании;
- сахарный диабет – заболевания, вызванные дефицитом инсулина в организме;
- сбои в метаболизме и усвоении кальция – заниженная или завышенная концентрация кальция в крови;
- акромегалия – чрезмерная выработка гормона роста;
- болезнь Кушинга – заболевание, приводящее к нарушениям работы надпочечников;
- нервно-психические расстройства;
- ожирение;
- половая дисфункция.
Лечение сахарного диабета
Сахарный диабет – это хроническое эндокринное заболевание, при котором снижается синтез инсулина на фоне повышения уровня глюкозы в крови. Заболевание нарушает обменные процессы, опасно развитием гипо- и гипергликемической комы.
Тактика лечения сахарного диабета зависит от типа патологии, но всегда направлена на снижение уровня глюкозы в крови. Для этого применяют сахароснижающие препараты, а также прямое введение определенных доз инсулина. Дозировка подбирается специалистом индивидуально. Также пациенту необходимо соблюдать диету, придерживаться принципов дробного питания, нормализовать вес и отказаться от вредных привычек.
Как проходит осмотр у врача?
Диагностика заболевания начинается со сбора данных и определения беспокоящих пациента симптомов. Далее эксперт в зависимости от необходимости может ощупать железы и половые органы на предмет их нормального состояния, чтобы подтвердить или опровергнуть воспалительные процессы в организме.
Дополнительной мерой обследования может быть прослушивание сердечного ритма и измерение давления. Для установки точного диагноза может назначаться МРТ, пункция, УЗИ.
Эндокринолог так же занимается вопросом метаболизма и нормального веса пациента, поэтому в его кабинете могут быть электронные весы, сантиметровая лента. В распоряжении врача так же находится неврологический набор для диабетической нейропатии.
Заболевания щитовидной железы
Гипотиреоз — это заболевание когда щитовидная железа вырабатывает недостаточно гормонов щитовидной железы. Некоторые дети рождаются с подобными проблемами, а у других развиваются аутоиммунные заболевания, такие как тиреоидит Хашимото, которые повреждают щитовидную железу.
Гипертиреоз – это патологическое состояние, когда щитовидная железа вырабатывает слишком много гормонов. Гипертиреоз может быть вызван болезнью Грейвса, хашитоксикозом и гиперактивными узелками щитовидной железы.
Зоб (увеличенная щитовидная железа) — может указывать на недостаточную или повышенную активность щитовидной железы. В некоторых случаях железа становится настолько большой, что вызывает проблемы с дыханием или глотанием.
Узелки щитовидной железы — это образования в щитовидной железе, которые чаще могут быть доброкачественными, но редко могут быть и злокачественными.
Рак щитовидной железы – включает папиллярный, фолликулярный и медуллярный рак щитовидной железы.
Генетические заболевания могут увеличить риск развития рака щитовидной железы у детей. К ним относятся множественная эндокринная неоплазия типа 2 (MEN2), синдром DICER1, семейный аденоматозный полипоз (FAP), синдром Гарднера, комплекс Карни, синдром Вернера и синдром опухоли хамартомы PTEN.
Для диагностики заболеваний щитовидной железы врач производит пальпацию органа и регионарных лимфатических узлов. Анализы крови помогают узнать уровень продукции и нарушения гормонального уровня. Проверяя уровни определенных гормонов, включая Т4, Т3, тиреотропный гормон (ТТГ) и в некоторых случаях кальцитонин, врач сможет определить, правильно ли работает щитовидная железа. Анализы крови могут также обнаружить антитела щитовидной железы, служащие показателем аутоиммунного воспалительного процесса. Генетическое тестирование может определить, есть ли генетические мутации, вызывающие MEN2, или другие состояния, которые повышают риск развития рака щитовидной железы у ребенка.
Для инструментальной диагностики применяется УЗИ щитовидной железы, определяющие узелки в структуре железы, сканирование щитовидной железы с помощью радиоактивного йода, биопсию для выявления раковых клеток.
Методы лечения заболеваний щитовидной железы подбираются с учетом индивидуальных потребностей ребенка и характера нарушений. Основная цель терапии – восстановление нормального уровня гормонов, чтобы облегчить симптомы и предотвратить осложнения.
В большинстве случаев гипотиреоз можно безопасно и успешно лечить с помощью приема ежедневной дозы синтетического гормона щитовидной железы. Гипертиреоз можно лечить с помощью антитиреоидных препаратов, которые не дают щитовидной железе вырабатывать гормоны. Детям со сверхактивной щитовидной железой, возможно, также необходимо принимать бета-блокаторы для снижения частоты сердечных сокращений, артериального давления, возбуждения и тремора до тех пор, пока уровень гормонов щитовидной железы не будет под контролем.
В некоторых случаях ребенку могут назначать прием препаратов радиоактивного йода, который будет разрушать щитовидную железу. Это постоянный вариант лечения для детей, у которых сверхактивной щитовидной железой нельзя лечиться с помощью лекарств. У детей с раком щитовидной железы это лечение может использоваться после операции, чтобы уничтожить любые оставшиеся раковые клетки. После разрушения щитовидной железы ваш ребенок будет принимать ежедневную дозу синтетического гормона щитовидной железы, который обеспечит нормальный рост, развитие и долгосрочную репродуктивную функцию.
Хирургическая операция может быть применена для удаления части щитовидной железы (лобэктомия) или всей железы (общая тиреоидэктомия). Это может быть необходимо для удаления большого зоба, гиперактивных узлов или при раке щитовидной железы. Если вся железа удалена, ваш ребенок будет принимать ежедневную замещающую дозу синтетического гормона щитовидной железы.
Женские и мужские болезни эндокринной системы
В виду половых различий у пациентов врача могут возникать гендерные заболевания. К числу исключительно женских болезней относится предклимактерический синдром, расстройства лактации, доброкачественные кисты, профицит мужских гормонов, сбои менструального цикла.
К числу мужских недугов относится андрогенный дефицит, нарушения в обмене кальция, апудомы, пубертатноюношеский диспитуитаризм.
Специалисты по эндокринологии клиники «Заботливый Доктор» всегда грамотно проконсультируют Вас, рекомендуют необходимое обследование и назначат правильный курс лечения.
Всегда помните — всегда лучше вовремя диагностировать проблему и преодолеть ее на как можно более ранних стадиях! Рекомендуем записаться на плановый осмотр к эндокринологу по телефонам: 244-88-74,!
Нарушения полового развития
Дети, рожденные с нарушениями полового развития (недифференцированный пол ребенка) могут иметь половые органы, которые явно не являются мужскими или женскими. Это наиболее распространенное расстройство полового развития у детей.
Оно может возникнуть из-за хромосомных нарушений, гормонального дисбаланса, включающего врожденную гиперплазию надпочечников.
Генитальные аномалии включают аномальный рост полового члена, мошонки или клитора, нарушение развития яичек, отсутствующее или нетипичное влагалище.
Для лечения патологии может быть показана операция по исправлению неоднозначных или нетипичных половых органов. Помимо исправления физических проблем, которые могут повлиять на здоровье ребенка, может потребоваться хирургическое вмешательство, чтобы позволить ребенку в будущем иметь нормальную половую жизнь и возможность иметь детей. Операция мальчикам обычно проводится в возрасте от 6 до 18 месяцев, когда рост полового члена минимален. Девочки могут перенести операцию в течение этого периода времени, но вагинальные операции, влияющие на фертильность, могут быть отложены до наступления половой зрелости. Также могут быть использованы нехирургические методы, такие как вагинальное растяжение.
Для подростков в возрасте 16 лет и старше может проводиться гормональная терапия, соответствующая полу, которая вызывает физические и эмоциональные изменения, которые лучше соответствуют их гендерной идентичности.
О молоке
До сих пор многие обсуждают «китайское исследование» Колина Кэмпбелла профессора Корнеллского университета.* В частности, что от молока лучше вовсе отказаться, якобы оно гниет в желудке и может спровоцировать рак. Отказ от молока влечет за собой больше пользы или вреда?
*(Campbell, T. Colin, and Campbell, Thomas M. The China Study:The Most Comprehensive Study of Nutrition Ever Conducted and the Startling Implications for Diet, Weight Loss and Long-term Health. BenBella Books, 2006).
Наталья Сергеевна Либеранская:
Что касается молока, то здесь всегда нужно смотреть несколько аспектов. Во-первых, может ли организм его переваривать:
есть лифермент, который расщепляет лактозу
. Кстати, у большинства светловолосых девушек и женщин его нет. Можно сделать анализ генетического маркера на непереносимость лактозы, и если есть мутация, то однозначно молоко лучше исключить. Обычно люди это сами интуитивно чувствуют и избегают этого продукта. Во-вторых, составляя программы питания, иногда я ограничиваю молочные продукты или прошу хотя бы на некоторое время своих пациентов убрать их из рациона. Дело в том, что у них
высокий инсулиновый индекс
. Помните, мы с вами уже говорили, что инсулин — один из главных виновников избыточного веса. Поэтому рекомендация по типу: «Попейте на ночь кефир, если хотите есть» — для человека, который хочет похудеть не совсем правильная. Если вы выпили на ночь кефир, то будете спать с инсулином, и вес никуда не уйдет. И таких подводных камней много. А если мы говорим именно про коровье молоко, то стоит иметь в виду, что в нем содержится казеин, который превращается в казоморфин. И вот именно он как раз и творит всякие гадости в организме. Во-первых, морфин — это что? То, что вызывает привыкание. Есть люди, которые жить без молока не могут. Они буквально фанаты молока: постоянно его пьют и жить без этой привычки не могут. Казоморфин может также вызывать повреждение слизистой кишечника. Поэтому мнение о токсичности молока, в некотором смысле действительно является правдой – такие данные есть. С кисломолочными продуктами дела обстоят проще, а цельное коровье молоко я не очень поддерживаю. Большинству взрослых людей оно не нужно и не идёт на пользу.
Луч света в темном царстве: как нормализовать D-гормон и стоит ли для этого идти в солярий?
Продолжая тему, а спасет ли от дефицита витамина D солярий — искусственный заменитель солнца? Советуете ли вы его своим пациентам?
Наталья Сергеевна Либеранская:
Иногда, конечно, можно прибегнуть к солярию, но все равно он не способствует выработке нужного количество витамина D. И здесь есть еще один важный нюанс. Все-таки это воздействие на кожу. А где найти гарантию, что это хороший и качественный, а не какой-то застарелый солярий? Ведь он может сильно навредить — вплоть до стимулирования роста новообразований. Конечно, можно немножко «подзолотиться», но этого будет недостаточно для нормализации D-гормона. Поэтому нужно дополнительно принимать препараты с витамином D.