gormed.su
Заболевания тонкого кишечника встречаются настолько часто, что многие пациенты относятся к ним крайне легкомысленно и не торопятся посетить врача. Это приводит к тому, что на приеме у гастроэнтеролога оказываются по большей части люди с уже запущенными патологиями. При возникновении любых симптомов, связанных с органами пищеварения, стоит записаться на консультацию к врачу в Клинику профессора Горбакова. У нас прием ведут самые лучшие специалисты в этой области.
Тонкий кишечник – это часть желудочно-кишечного тракта, отвечающая за основные процессы пищеварения. Топографически начинается он сразу после желудка. Кишечник тесно связан с такими органами как печень, желчный пузырь и поджелудочная железа. Состоит тонкий кишечник из двенадцатиперстной, тощей и подвздошной кишок. Петли его расположены в верхней части живота.
Среди заболеваний кишечника наиболее часто встречаются:
- дуоденит;
- язвенная болезнь двенадцатиперстной кишки
- энтерит;
- болезнь Крона;
- дисбактериоз;
Симптомы заболеваний тонкого кишечника
Основная причина патологий тонкого кишечника – несостоятельность процессов пищеварения и недостаточность кишечного всасывания. Поэтому среди симптомов, характерных для данных нарушений, преобладают следующие:
- Расстройство стула. Оно может проявляться в виде поносов или запоров. При тяжелой патологии возможно появление в каловых массах следов крови и непроизвольное выделение жирного насыщенного кала.
- Боли в животе тянущего характера и умеренной интенсивности. Отличительная особенность − усиление во второй половине дня и уменьшение после акта дефекации. Если пациент жалуется на сильный схваткообразный болевой синдром, то в большинстве случаев речь идет о воспалительном процессе в кишечнике.
- Еще один характерный симптом − вздутие живота. В некоторых случаях может сопровождаться звуками урчания и переливания жидкости в животе. Отмечается усиление в ночное время. Особенно остро организм реагирует на употребление продуктов, вызывающих повышенное газообразование.
- Общеклинические симптомы. К ним можно отнести слабость, резкое похудение, выпадение волос, отеки и другие
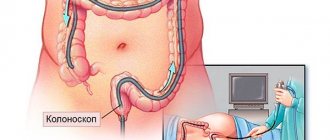
Одним из самых точных методов диагностики заболеваний тонкого кишечника является изучение биоптатов взятых из тощей кишки. Они могут свидетельствовать как о наличии воспаления, так и о формировании опухолевого процесса. Обычно забор пробы проводится во время гастроскопии.
Помимо этого активно используется рентгенография, во время проведения которой отчетливо видны отечность складок (или их сглаживание) и гиперемия слизистой.
Также обязательно выполняется биохимический анализ крови, в нем отмечается повышение щелочной фосфатазы и активной энтерокиназы, а при более тяжелой форме — снижение активности ферментов.
Для анализа крови характерно повышение РОЭ и С-реактивного белка, что говорит о воспалительном процессе. Помимо этого проводится исследование уровня иммуноглобулинов и альбуминов.
С целью исключения инфекционного характера заболевания проводят бактериологическое и копрологическое исследование кала.
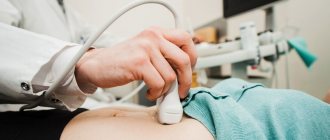
УЗИ органов брюшной полости проводят с целью исключения сопутствующей патологии.
Фармакотерапия заболеваний тонкого кишечника, стоимость которой зависит от характера и стадии заболевания, включает в себя следующие группы препаратов:
- Антибиотики. Они направлены на уничтожение патологической микрофлоры и применяются с лекарственными средствами, восстанавливающими кишечный биоценоз, такими, как бифидумбактерин или лактобактерин. Возможна их комбинация с противогрибковыми средствами.
- Глюкокортекостероиды. Применяются при тяжелом течении болезни, направлены на улучшение регенеративных процессов.
- Ферментные препараты. Назначаются при повышении кислотности и функциональной несостоятельности поджелудочной железы и желчного пузыря.
- Лекарственные средства, способствующие уменьшению гипоксии стенки кишечника.
- Парентеральное питание, состоящее из смеси аминокислот и раствор глюкозы.
- Препараты висмута. Способствуют уплотнению каловых масс.
При лечении заболеваний тонкой кишки важно не только выполнять все предписания врача, но и соблюдать правильную диету. Таким образом, можно добиться длительной ремиссии и регенерации тканей после спада острого воспалительного процесса.
Применение масляной кислоты при лучевых поражениях кишечника
Одним из перспективных методов медикаментозной профилактики поддержания ремиссии у пациентов с ЯК является применение в составе комплексной терапии (например, с комбинации с месалазином) препарата масляной кислоты и инулина – Закофалька.
Снижение уровня масляной кислоты при воспалительных заболеваниях кишечника (ВЗК) обнаружено во многих исследованиях, что послужило основанием для изучения эффективности ее применения при ВЗК. Одной из причин снижения масляной кислоты у пациентов с ВЗК является значительное снижение количества микробов, синтезирующих этот метаболит. Было изучено состояние ассоциированной со слизистой и фекальной микрофлоры у пациентов с болезнью Крона, язвенным колитом и у здоровых людей. Отмечается резкое снижение бактерий, синтезирующих масляную кислоту (в частности Faecalibacterium prausnitzii) как в кале, так и в слизистой толстой кишки у пациентов с ВЗК, по сравнению со здоровыми лицами.
Применение Закофалька как средства усиления основной терапии для профилактики обострения язвенного колита
обосновано снижением концентрации этого метаболита у данных пациентов и основными эффектами масляной кислоты в отношении слизистой оболочки толстой кишки:
1. Антиатрофическое действие — восстановление трофики слизистой оболочки толстой кишки.
2. Противовоспалительное действие. Восстановление барьерных функций толстой кишки.
3. Регуляция процессов нормального созревания и развития клеток слизистой толстой кишки.
4. Антидиарейное действие – регуляция водно-электролитного баланса в толстой кишке.
5. Пребиотическое действие – создание благоприятной среды для роста собственной полезной микрофлоры.
Эффективность Закофалька подтверждена в большом количестве исследований. Так в крупном исследовании, проведенном на базе 19 гастроцентров, которые входят в группу по изучению ВЗК в Италии, пациентам с легкой и умеренной формами язвенного колита (количество пациентов = 196), у которых в течение 6 месяцев не достигался удовлетворительный ответ на стандартную терапию месалазином добавлялся Закофальк по 1 таблетке 3 раза в день. Через 6 месяцев у пациентов, получавших комбинацию месалазина и Закофалька, отмечалось статистически значимое снижение частоты дефекаций, примеси крови и слизи, а также сокращение индекса клинической активности – 86 % находились в фазе клинической ремиссии (не имели симптомов заболевания).
Для профилактики обострения (поддержания ремиссии) язвенного колита Закофальк в комбинации с основной терапией (месалазином) применяется по 1 т 3-4 раза в день, минимальный курс 3-6 месяцев, возможна поддерживающая терапия 1 т 2 раза в день длительно.
Причины
- Кишечные инфекции. Кишечные инфекции чаще всего становятся причиной острого воспаления тощей кишки. Главенствующая роль принадлежит ротавирусам, энтеровирусам, сальмонелле, кампилобактериям. В некоторых случаях, после перенесенной острой кишечной инфекции, еюнит переходит в хроническую форму. Хронизации процесса может способствовать глистная инвазия (лямблиоз, аскаридоз, стронгилоидоз).
- Алиментарный фактор. Погрешности в питании сами по себе не являются причиной еюнита, однако они предрасполагают к возникновению заболевания. Развитию еюнита способствуют преобладание в рационе высокоуглеводистой пищи, злоупотребление острыми приправами, питание всухомятку.
- Злоупотребление алкоголем. Токсическое действие алкоголя на слизистую оболочку вызывает функциональные нарушения, тем самым ведет к развитию хронического еюнита.
- Пищевая аллергия. Наиболее аллергенными считаются коровье молоко, орехи, рыба, шоколад.
- Воздействие некоторых лекарств и токсинов. Токсическое действие на тонкий кишечник оказывают ртуть, фосфор, свинец, мышьяк, цинк. Развитию хронического еюнита способствует длительное лечение нестероидными противовоспалительными препаратами, цитостатиками, глюкокортикостероидами.
- Ионизирующее излучение. Лучевой энтерит, в большинстве случаев, развивается во время лучевой терапии при злокачественных заболеваниях органов малого таза и брюшной полости.
- Недостаточность большого дуоденального сосочка. Из-за недостаточности сосочка 12-перстной кишки желчь постоянное вытекает в кишечник, что способствует развитию еюнита.
- Перенесенные операции на органах желудочно-кишечного тракта. В развитии еюнита наибольшее значение имеют операции на желудке (резекция, ваготомия, наложение гастростомы).
- Ишемия стенки тонкой кишки. Хроническая ишемия нарушает способность слизистой оболочки к регенерации и способствует возникновению дистрофических изменений в тощей кишке.
- Сопутствующая патология. Вторичный еюнит может развиваться на фоне других заболеваний ЖКТ (при гастродуоденальных язвах, гепатитах, циррозе печени, болезнях билиарного тракта, поджелудочной железы), при тяжелой почечной недостаточности с развитием уремии; при экземе; псориазе; эндокринной патологии (сахарный диабет, тиреотоксикоз); системных заболеваниях соединительной ткани; сердечно-сосудистых заболеваниях; иммунодефицитах.
Симптомы
Колит в острой форме можно распознать по следующим признакам:
- вздутие живота, метеоризм;
- болезненность при пальпации;
- урчание;
- частый жидкий стул, иногда с примесью крови;
- сниженный аппетит;
- общие признаки интоксикации;
- повышенная температура;
- обезвоживание.
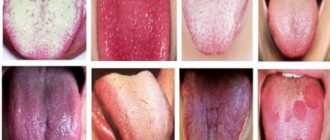
- При тяжёлой интоксикации организма наблюдается изменение цвета языка — он становится серым, покрывается налётом.
Хроническая форма колита характеризуется:
- частыми запорами и поносами;
- периодическими ноющими болями в животе, особенно по бокам;
- болями перед дефекацией;
- метеоризмом;
- слабостью.
Энтерит
Острая форма
Острый энтерит лечат в стационаре. Острый токсический энтерит лечат в отделениях гастроэнтерологии, инфекционные энтериты являются показанием для госпитализации в инфекционный бокс. Больным назначают постельный режим, диетическое питание (механически и химически щадящая пища, ограничение содержания углеводов и жиров), обильное питье (при необходимости меры гидратационной терапии), симптоматическое и общеукрепляющее лечение.
При развитии тяжелого дисбактериоза производят медикаментозную коррекцию кишечной флоры, диарею купируют вяжущими средствами. В случае нарушения белкового обмена производят введение полипептидных растворов. Лечение острого энтерита, как правило, занимает около недели, выписку из стационара осуществляют после стихания острых симптомов.
Больных с тяжелым энтеритом, а также энтеритом токсического происхождения (дальнейшее течение которого определить в первые часы болезни трудно) обязательно госпитализируют. Больных с инфекционными энтеритами госпитализируют в инфекционные больницы.
Хроническая форма
Обострение хронического энтерита целесообразно лечить в условиях стационара. Пациентам назначается постельный режим и диетическое питание (диета №4). В острый период пища должна быть максимально богата белками, жиры и углеводы лучше ограничить. Необходимо отказаться от грубой пищи, острого, кислого, от продуктов способных повредить слизистую пищеварительного тракта. Исключают продукты, содержащие большое количество клетчатки, молоко. Количество жиров и углеводов постепенно увеличивают.
В период ремиссии рекомендована сбалансированная диета, содержащая все необходимые вещества, витамины и минералы в достаточных количествах. Коррекцию недостаточности пищеварительных ферментов проводят помощью ферментных препаратов: панкреатина, панцитрата, фестала. Стимулируют абсорбцию препаратами, содержащими нитраты, желательно продолжительного действия. Протективные средства (эссенциальные фосфолипиды, экстракт плодов расторопши) помогают восстановить функциональность клеточных мембран кишечного эпителия.
Лоперамид назначается для подавления избыточной пропульсивной моторики кишечника. Пациентам с тяжелой диареей рекомендованы вяжущие средства, обволакивающие и адсорбирующие препараты, антисептики. Можно применять для этих целей фитотерапию (отвары ромашки, шалфея, зверобоя, черемухи и плодов черники, ольховые шишки).
Дисбактериоз корректируют с помощью пробиотиков и эубиотиков. Внутривенная инфузия растворов аминокислот назначают при выраженных нарушениях абсорбции с тяжелым белковым дефицитом. При развитии симптомов энтерита на фоне новообразований тонкого кишечника (полипы, дивертикулы), необходимо их хирургическое удаление.
Классификация
По этиологии
1. Первичные:
- инфекционные;
- токсические;
- паразитарные;
- аллергические;
- медикаментозные;
- лучевые;
- алиментарные;
- постоперационные;
- врожденные аномалии кишечника и ферментопатии;
- при недостаточности дуоденального сосочка.
2. Вторичные (возникают на фоне других заболеваний).
По характеру морфологических изменений
- без атрофии;
- с умеренной частичной атрофией ворсин;
- с субтотальной атрофией ворсин.
По клиническому течению
Применительно к хроническому еюниту:
- легкое течение;
- среднетяжелое течение;
- тяжелое течение.
Диета при кишечных заболеваниях
Помимо медикаментов важной составляющей терапии является диета. Без неё справиться с заболеванием и вернуться к нормальному образу жизни достаточно сложно. Рацион должен состоять из сезонных овощей и фруктов, нежирного мяса и рыбы, приготовленных на пару, запеченных или отварных, а также кисломолочных продуктов.
Из меню нужно полностью исключить:
- Фастфуд;
- Жирную, острую и жареную пищу;
- Бобовые;
- Консервы, соусы;
- Газированные напитки.
Опытные врачи медицинского знают как лечить воспаление кишечника быстро и эффективно. После приема гастроэнтеролога можно сразу сдать необходимые анализы, цены клиники доступны для всех. Записаться на прием или уточнить информацию можно на сайте или по телефону круглосуточной горячей линии +7 (863) 333-20-11.