Показатели артериального давления становятся важным маркером в деле определения самочувствия человека. Причем врачи одинаково следят и за повышением, и за понижением показателей на тонометре. При этом нередко у людей возникают вопросы. Например, так как показателей два — верхнее и нижнее давление, — какой же из них важнее?
О том, что для врачей преимущественно представляет сферу интересов и на какие параметры они в первую очередь обращают внимание, АиФ.ru рассказала доцент кафедры госпитальной терапии им. академика П. Е. Лукомского лечебного факультета РНИМУ им. Н. И. Пирогова, к. м. н., врач-кардиолог, терапевт, врач функциональной диагностики Мария Беневская.
Расставить приоритеты
«Первое, о чем хочется рассказать, отвечая на вопрос о том, какой показатель важнее, — это что же такое вообще артериальное давление и о чем говорят измеряемые параметры. Артериальное давление (его еще называют кровяным давлением) — это давление, которое кровь оказывает на стенки кровеносных сосудов. Данный параметр является одним из показателей жизненно важных функций организма», — отмечает Мария Беневская.
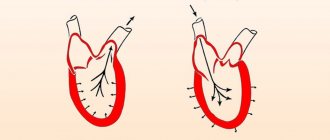
При измерении артериального давления, как говорит кардиолог, определяют два его вида: при каждом ударе сердца кровяное давление колеблется между наибольшим, систолическим (от др.-греч. «сжатие»), и наименьшим, диастолическим (от др.-греч. «разрежение»), которые в разговорной речи называют верхним и нижним. Таким образом, величина силы, воздействующей на сосуды, определяется двумя параметрами: верхним (систолическим) и нижним (диастолическим) давлением. Поэтому нельзя говорить, что какой-то из этих параметров важнее. Оба они имеют свое значение.
«Всем известно, что нормальное значение артериального кровяного давления здорового человека (систолическое/диастолическое) — 120 и 80 мм рт. ст., но также надо помнить, что нормальные границы изменяются в зависимости от возраста и имеющихся заболеваний. Разница между систолическим артериальным давлением и диастолическим называется пульсовым давлением и в норме составляет 30-50 мм рт. ст.», — подчеркивает специалист.
Боремся с давлением. 8 напитков для гипертоников Подробнее
Какая существует профилактика высокого давления
Людям, которые сталкиваются с повышенным давлением, нужно помнить о необходимости регулярных проверок. Часто человек не ощущает симптомов и не подозревает, какую опасность скрывает АД. Даже при длительном характере гипертонии люди игнорируют состояние, списывая все на усталость или переутомление. Важно понимать, что давление растет при сужении сосудов, когда сердцу приходится работать на «высоких оборотах».
К гипертонии может привести пища, содержащая большое количество насыщенных жирных кислот. Самым высоким содержанием данных веществ отличаются масло, сыры, сметана. Рекомендуется избегать продуктов, содержащих в большом количестве пальмовое масло. Пирожное, шоколад, печенье, жирная колбаса, чипсы — все это источники насыщенных жирных кислот. Конечно, важно учитывать двигательную активность, есть нужно ровно столько, сколько необходимо организму для обеспечения нормальной жизнедеятельности. Более того, нужно учитывать состав продуктов. Многие производители даже указывают процент содержания НЖК на 100 граммов.
Объем потребляемой соли тоже нужно сокращать. Еще давно ученые заметили, какое влияние она способна оказывать на организм человека при чрезмерном употреблении. Самая большая проблема заключается в том, что большинство продуктов, продаваемых на прилавках супермаркетов, содержат немало соли. Используя эту добавку в рационе, мы подвергаем свой организм и еще больше опасности. Для тех, кто любит соленую пищу, самым лучшим вариантом избавиться от излишков станет физическая активность. Соль способна снизить эластичность сосудов, негативно повлиять на почки, печень.
Почечное или сердечное?
Есть мнение, что верхний показатель давления — сердечный, а нижний — почечный. «Верхнее число — это систолическое артериальное давление, оно показывает давление в артериях в момент, когда сердце сжимается и выталкивает кровь в артерии, оно зависит от силы сокращения сердца, сопротивления, которое оказывают стенки кровеносных сосудов, и числа сердечных сокращений в единицу времени. Поэтому в целом можно говорить о том, что этот показатель отражает именно работу сердца, хотя, безусловно, в этом процессе принимают участие и другие факторы», — говорит Мария Беневская.
Исключать то, что нижний показатель отражает работу почек, также не стоит. «Нижнее число — диастолическое артериальное давление, показывает давление в артериях в момент расслабления сердечной мышцы. Это минимальное давление в артериях, оно отражает сопротивление периферических сосудов. Так как тонус сосудов регулируется химическими веществами и автономной нервной системой, нижнее артериальное давление означает то, насколько нейрогуморальная регуляция осуществляется корректно. В свою очередь, нейрогуморальные реакции происходят в основном в почках, поэтому и существует мнение, что „нижнее“ давление — почечное. Но правильнее было бы отметить, что нижнее давление отражает работу сосудов и почек», — говорит кардиолог.
Нехватка кислорода, упадок сил. Как скачки давления влияют на мозг Подробнее
Какие причины могут вызывать высокое давление
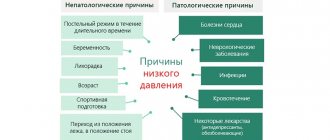
В медицине установлены самые распространенные причины, способные вызвать большое давление в организме человека. К ним относятся такие факторы влияния, как препараты, заболевания мочевыделительной системы, эндокринные, болезни аорты, осложнения, возникшие при беременности, проблемы с нервной системой.
Вызывать большое давление могут антидепрессанты, глюкокортикостероиды (например, преднизолон). Негативное воздействие могут оказывать также контрацептивы. К факторам риска, способным привести к развитию гипертонической болезни, относятся следующие пункты:
- Наследственные факторы.
- Недоношенность.
- Малый вес ребенка может указывать на потенциальную предрасположенность к высокому давлению.
- Большой избыточный вес.
- Высокое содержание соли в пище. Нормой употребления поваренной соли принято считать 5 граммов в сутки.
- Употребление алкоголя, курение. Вредные привычки способны ухудшить состояние сосудов и повлиять на кровеносную систему самым пагубным образом.
- Недостаточная физическая активность.
- Плохая окружающая среда, ежедневные стрессы, повышенный уровень шума.
Из всех перечисленных факторов необходимо заострить большое внимание на лишнем весе, вредных привычках, сильных стрессах. В большинстве случаев именно эти причины увеличивают риск гипертонии.
Важность показателей
Так можно ли сделать вывод о том, какой из этих показателей оказывается более важным? «Как мы уже разобрались, каждый из этих параметров имеет своё значение, поэтому важны они оба. В настоящее время также принято выделять изолированную систолическую гипертонию, когда повышено только верхнее давление, и изолированную диастолическую гипертонию при повышении только нижнего давления. Каждая из этих форм имеет свое прогностическое значение и некоторые особенности в лечении, поэтому необходимо с одинаковым вниманием подходить к выявлению и коррекции этих типов гипертонии», — отмечает Мария Беневская.
Обнаружение и устранение заболевания
Диагностика гипертензии сосудов затруднена ее неврологической природой. Наиболее эффективными методами диагностики остаются долговременный контроль нижнего давления (симптомы собирают в разных состояниях и настроениях).
Важным пунктом диагностики и лечения является изучение симптомов заболеваний болезней ЦНС. Их устранение – одна из форм лечения гипертонии сосудистой сети.
Терапевтическая практика
Лечить сосудистую гипертензию только медикаментозно рискованно по двум причинам.
- Диуретики в сочетании с бета-блокаторами при длительном лечении приводят к расстройствам почек.
- Вмешательство без устранения симптомов заболевания, вызвавшего необходимость лечения сосудистой гипертонии, и его диагностики нарушает процесс коррекции АД в организме.
Важную роль в лечении болезни занимают упражнения – дыхательные, водные, медитативные (цель – успокоить ЦНС). Если диагностика выявила физические причины сосудистой гипертонии, то в практике ее лечения необходимо задействовать диету (для снижения уровня потребляемой соли и выравнивания веса).
Прием корригирующих препаратов возможен в рамках комплексного лечения. Диуретики могут назначить при лечении для предупреждения криза, если диагностика выявила серьезную степень развития болезни. Часто при лечении гипертонии сосудов рекомендуют принимать седативы.
Внимание разрыву
Конечно же, как отмечают специалисты, необходимо смотреть еще и на то, какой разрыв между этими параметрами. «Повторюсь, что норма разницы между верхним и нижним давлением составляет от 30 до 50 мм рт. ст. Все значения, которые не укладываются в эти границы, могут свидетельствовать о наличии патологии, и это уже повод пройти дополнительное обследование. Хотя в то же время это может быть обусловлено индивидуальными особенностями организма и физиологическими состояниями. Но лучше в любом случае обратиться к врачу, чтобы не пропустить заболевание», — отмечает Мария Беневская.
Так, например, подчеркивает специалист, маленькая разница может говорить о:
- наличии атеросклероза аорты (отложение холестерина в самом крупном сосуде);
- поражении сосудов почек;
- аневризме аорты (патологическое расширение отдельного участка аорты с возможностью разрыва или расслоения стенок из-за чрезмерной нагрузки);
- анемии (снижение уровня гемоглобина в крови) и многих других состояниях.
«Увеличение разницы может быть следствием остеохондроза шейного отдела позвоночника, отягощенного нарушением питания головного мозга (чаще всего вертебробазилярная недостаточность). Заболевания опорно-двигательного аппарата приводят к ослаблению церебрального кровотока. Отсюда проблемы с верхним и нижним давлением в целом», — отмечает кардиолог.
Также, как говорит Мария Беневская, различные эндокринные заболевания могут приводить к изменению пульсового давления. И это далеко не весь спектр патологий, которые оказывают влияние на этот параметр. Изменение данного показателя может быть «звоночком» для того, чтобы обратить внимание на свое здоровье.
Горячее полотенце и уксус. Какие народные средства быстро снижают давление? Подробнее
В последние годы при оценке влияния различных режимов антигипертензивной терапии (АГТ) на клинические исходы артериальной гипертензии (АГ) начали рассматривать их воздействие на величины центрального давления в аорте (ЦДА) и индекса отраженной волны (индекс аугментации – ИА). Ранее в ряде менее масштабных и более краткосрочных исследований было показано, что антигипертензивные препараты по-разному воздействуют на характер пульсовой волны и параметры центральной гемодинамики, несмотря на одинаковую способность снижать артериальное давление (АД) в плечевой артерии. Перманентная дискуссия о различной клинической эффективности антигипертензивных препаратов [1, 3] помимо их метаболических эффектов действительно заставляет обратить более пристальное внимание на гемодинамические механизмы их действия [2].
Уровень давления и распределение объемов крови в различных отделах сосудистого русла большого круга кровообращения
Величина ЦДА является наиболее интегративным гемодинамическим показателем [5], величина которого зависит от сердечного выброса, периферического сосудистого сопротивления, жесткости артерий крупного и среднего калибра, а также величины отраженной волны.
В связи с этим представляется весьма важным разобраться в морфофункциональных особенностях различных сосудов системы кровообращения, значении ЦДА и терминологии показателей, характеризующих эластичность крупных артерий. При этом следует помнить, что около 85 % общего объема крови сосредоточено в большом круге кровообращения, а около 15 % – в малом круге кровообращения и сердце (рис. 1).
К амортизирующим сосудам относятся артерии эластического типа (аорта, легочная артерия и прилегающие к ним участки крупных магистральных артерий). В их стенке содержится множество эластических волокон, что позволяет амортизировать (сглаживать) значительные колебания АД, обусловленные систолическим выбросом крови в аорту и легочную артерию (эффект компрессионной камеры). Максимальная выраженность пульсирующих колебаний отмечается именно на уровне аорты и крупных артерий. Пульсирующий характер изменений давления в аорте обусловлен тем, что при каждом сокращении сердца в нее попадает объем крови, равный величине ударного выброса. Растяжимость аорты равна частному от деления величины изменения объема на величину изменения давления. При повышении пульсового АД и/или ударного объема происходит резкое снижение растяжимости аорты (рис. 2), что еще больше увеличивает пульсовое АД (ударный объем/растяжимость аорты). Негативные последствия повышения пульсового АД с точки зрения его влияния на риск развития сердечно-сосудистых осложнений хорошо известны. Кроме того, как следует из представленных данных, максимальный уровень давления крови отмечается в аорте и далее постепенно уменьшается до нулевого уровня в полой вене.
К резистивным сосудам относятся преимущественно артерии и артериолы, для которых характерны относительно малый просвет и мощные гладкомышечные стенки. На них приходится около 50 % от общего сосудистого сопротивления кровотоку, хотя их общая емкость относительно невелика. В концевых артериях и артериолах уровень АД снижается примерно в 1,5–2,0 раза по сравнению с давлением в аорте, а пульсирующий кровоток постепенно становится непрерывным. В капиллярах, где находится около 6 % объема крови, ее ток равномерен в разные фазы сердечного цикла.
Увеличение пульсового АД происходит от центра к периферии и обусловлено усилением отраженных волн пульсовых колебаний от стенок аорты и крупных артерий (рис. 3).
Известно, что сердце работает как пульсовой насос, порционно выбрасывая кровь в аорту в течение каждого периода изгнания (систола). Сообщение между сердцем и аортой прерывается во время периода расслабления (диастола), когда аортальный клапан закрыт. Поэтому изменения давление крови в аорте носят пульсирующийхарактер(рис.4).Максимальный уровень АД соответствует наибольшему интегрированному объему крови, поступающему в аорту во время систолы. Давление крови, находящейся в дистальных медленно суживающихся артериях, во время каждой диастолы снижается только до диастолического уровня. В следующую фазу изгнания весь процесс повторяется снова. Уровень систолического АД определяется объемом и вязкостью крови, скоростью сокращения сердечной мышцы и объемом артериального русла. Уровень диастолического АД зависит не только от объема и вязкости крови, но и от сосудистого сопротивления. Если бы сердце работало как постоянный, а не пульсирующий насос, АД и кровоток сохранялись бы на одном постоянном уровне.
Взаиомсвязь между растяжимостью аорты и величиной АД
Распространение и усиление пульсовой волны
Таким образом, ЦДА – это гемодинамически значимое давление крови, которое является средним давлением в аорте в течение одного сердечного цикла. Следовательно, систолическое ЦДА – это давление в аорте во время систолы, а диастолическое – во время диастолы. Важным показателем, отражающим морфофункциональное состояние аорты и крупных артерий, является индекс повышения ЦДА или ИА, который представляет собой частное от деления величины максимального давления во время систолы на величину центрального пульсового давления.
Изменение давления в аорте во время одного сердечного цикла
Исследования, в которых проводился анализцентральной пульсовой волны
Величина ИА и выживаемость пациентов с АГ
Центральное пульсовое давление и функция почек
Более пристальное внимание к ЦДА и ИА заставило рассматривать их в качестве самостоятельных прогностических факторов риска развития сердечно-сосудистых осложнений. Стало очевидным, что в ближайшей перспективе особый интерес будет проявляться не только к анализу скорости пульсовой волны, но и к центральному пульсовому давлению и ИА [9]. Сегодня уже имеется несколько исследований [4] по этой проблематике (табл. 1) и стала ясной самостоятельная прогностическая ценность этих показателей (табл. 2).
Более того, уже доказано, что увеличение ИА и величины центрального пульсового давления крайне негативно сказывается на прогнозе для жизни пациента и риске развития осложнений (рис. 5, 6).
В исследовании The Strong Heart substudy при наблюдении за 2409 пациентами с АГ в среднем на протяжении 4 лет было убедительно показано, что систолическое ЦДА является независимым предиктором риска развития сердечно-сосудистых осложнений, в то время как уровень систолического АД на плечевой артерии таковым не является. Вероятно, это связано с тем, что показатель ЦДА более точно отражает степень перегрузки левого желудочка.
В ряде клинических исследований [6] оценивалось влияние антигипертензивных препаратов на величину центрального пульсового АД (рис. 7). Несомненно наиболее крупным и значимым для дальнейшей интенсификации исследований по влиянию АГТ на центральное пульсовое давление и ИА стало исследование ASCOT (Anglo-Scandinavian Cardiac Outcomes Trial). Принципиальные различия, выявленные между двумя режимами АГТ – амлодипин + периндоприл и атенолол + бендрофлуметиазид, имеют большое значение при разработке новых рекомендаций по лечению АГ.
Бесспорный интерес представляет собой анализ причин, по которым режим терапии амлодипин + периндоприл (препарат Престанс) оказался существенно эффективнее по влиянию практически на все исследованные клинические события (конечные точки), чем атенолол + бендрофлуметиазид.
Среди возможных причин указанных различий наиболее часто упоминаются следующие:
• атенолол был заранее обречен на роль “мальчика для бития”, т. к., по данным мета-анализов и рандомизированных клинических исследований, он считается далеко не лучшим представителем чрезвычайно неоднородного класса β-адреноблокаторов. А это значит, что лучшие препараты в своих классах (амлодипин и периндоприл) сравнивались с заведомо более “слабым” соперником – атенололом;
• негативное влияние комбинации атенолол + бендрофлуметиазид на конечные точки было обусловлено ее отрицательным воздействием на метаболические параметры.
Очень важными оказались и гемодинамические различия при применении Престанса и тиазидсодержащей комбинации. В рамках ASCOT было проведено субисследование Conduit Artery Functional Evaluation (CAFE) [7]. Предпосылкой к его проведению стало предположение, будто различные антигипертензивные препараты оказывают разное влияние на ЦДА при одинаковой степени снижении АД в плечевой артерии.
Снижение систолического и пульсового АД на брахиальной артерии (Б) и аорте (А) под влиянием раличных классов препаратов
Исследование CAFE (n = 2073; средний возраст – 63 года; 80 % мужчин) проведено в 5 центрах Великобритании и Ирландии начиная с 2001 г. (дизайн представлен на рис.8). Пациентов включили в исследование через год после рандомизации в ASCOT на фоне уже оптимально подобранной АГТ.
Данные исследований, продемонстрировавших взаимосвязь между центральным давлением (на аорте или соннойартерии) и риском осложнений при сердечно-сосудистой патологии (OÁRourke, 2004)
Дизайн исследованияCAFE
График ДЦА в исследованииCAFE
CAFE: Более низкое ЦДА и одинакове переферическое при терапии амлодипин+периндоприл в сравнении с атенолол+бендрофлуметиазид
АД в плечевой артерии измерялось при каждом визите трехкратно с 5-минутными интервалами с помощью полуавтоматического осциллометрического устройства Omron 705CP. Данные двух последних измерений усреднялись. После этого в течение 10 секунд выполнялась регистрация кривой давления в лучевой артерии той жеверхней конечности (аппланационный тонометр SPC-301, Millar Instruments). Полученные данные обрабатывались с помощью программного обеспечения (SphygmoCorversion 7, AtCor): вычислялась усредненная форма кривой, которая математическим способом трансформировалась в график ЦДА [2]. При этом определялись следующие параметры ЦДА: время до первого (Т1) и второго (Т2) систолических пиков волны; давление на первом пике/изломе (Р1) принималось за давление выброса, дальнейший прирост до второго пика (ΔР) означал отраженное давление, их сумма (максимальное давление во время систолы) – систолическое ЦДА (рис. 9). Индекс усиления отраженной волны (AIx) рассчитывался как отношение ΔP к центральному пульсовому АД: Alx = (ΔP/PP) × 100.
Среди части (n = 114) пациентов определена скорость распространения пульсовой волны на каротиднофеморальном участке (Complior SP, Artech-Medical).
На момент включения пациентов в исследование АД в группах сравнения не различалось и составляло в среднем 160/93 мм рт. ст.; 95 % участников исследования получали комбинированную АГТ. К моменту завершения исследования (рис. 10) АД в плечевой артерии снизилось на 26/13,8 мм рт. ст. в группе атенолола и на 27,8/15,7 мм рт. ст. в группе амлодипина (разница по систолическому АД – 0,7 мм рт. ст.; р = 0,2; разница по диастолическому АД – 1,6 мм рт. ст.; р < 0,0001; разница по пульсовому АД – 0,9 мм рт. ст.; р = 0,06).
Терапия β-адреноблокатором атенололом приводила к уширению кривой ЦДА с более выраженным поздним систолическим пиком. При этом в группе амлодипин + периндоприл ЦДА в систолу оказалось значительно ниже, чем в группе атенолол + бендрофлуметиазид (разница – 4,3 мм рт. ст.; р < 0,0001), причем эти различия прослеживались с самого начала наблюдения. Снижение ЦДА в диастолу и пульсового ЦДА также было несколько более выраженным в группе амлодипин + периндоприл: разница – 1,4 (р < 0,001) и 3,0 мм рт. ст. соответственно (р < 0,0001).
Более высокое ЦДА в группе атенолол + бендрофлуметиазид не было связано с увеличением давления выброса (Р1), т. к. оно было ниже по сравнению с группой амлодипин + периндоприл (разница – 0,8 мм рт. ст.; р < 0,01). Однако прирост систолического ЦДА (ΔР) в группе атенолол + бендрофлу-метиазид оказался значительно выше (разница – 3,8 мм рт. ст., или 6,5 %; р < 0,0001; рис. 11, табл. 3). Частота сердечных сокращений при терапии с использованием β-адреноблокатора была на 10,7 удара меньше, чем в группе амлодипин + периндоприл (р < 0,0001), что привело к увеличению времени давления выброса (Т1) и времени отраженного давления (Т2). Межгрупповых различий в скорости распространения пульсовой волны обнаружено не было (р = 0,3).
При ретроспективном анализе связи между ЦДА и клиническими событиями установлено, что пульсовое ЦДА, давление выброса и систолический при рост ЦДА достоверно ассоциировались с комбинированной конечной точкой (все сердечно-сосудистые события и вмешательства + развитие почечной недостаточности). При использовании многофакторного анализа (регрессионная модель Кокса), после поправки на возраст и исходные факторы риска пульсовое ЦДА оставалось независимым предиктором клинических событий (отношение рисков – от 1,11 до 1,13). При этом в группе амлодипин + периндоприл риск достижения первичной конечной точки снизился на 16 % (р < 0,0001).
На этом основании был сделан вывод о том, что антигипертензивные препараты по-разному влияют на ЦДА и центральную гемодинамику, несмотря на сходное изменение АД в плечевой артерии, а пульсовое ЦДА может служить основной гемодинамической детерминантой сердечно-сосудистых исходов. По-видимому, именно связь между характером АГТ и изменениями ЦДА в значительной мере объясняет различия в частоте сердечно-сосудистых осложнений между группами атенолол + бендрофлуметиазид и амлодипин + периндоприл, отмеченные в исследовании ASCOT.
Среди возможных причин меньшего воздействия режима атенолол + бендрофлуметиазид на ЦДА авторы исследования CAFE указывают на удлинение времени изгнания и задержку пика давления выброса при приеме указанных препаратов, что увеличивает вероятность увеличения отраженного давления во время систолы. Они также не исключают, что возможная вазоконстрикция при приеме β-адреноблокаторов приводит к более проксимальному сдвигу участков, генерирующих отраженное давление, тем самым увеличивая прирост ЦДА.
Приведенные выше гипотезы, по сути, сводятся еще к одной констатации неблагоприятных (в данном случае гемодинамических) эффектов комбинации атенолол + бендрофлу-метиазид. При таком подходе имеет место определенная недооценка мощного ангиопротективного потенциала комбинации амлодипин + периндоприл [10]. В самом механизме действия ингибиторов АПФ заложена возможность благоприятно влиять на эластичность сосудов (рис. 12).
CAFЕ стало вторым крупным исследованием после REASON [8], показавшим, что АГТ, включающая периндоприл, приводит к существенному снижению величины пульсового АД, улучшению показателей сосудистой жесткости и ЦДА.
CAFЕ: различия в АД при различных режимах АГТ:амлодипин + периндоприл против атенолол + бендрофлуметиазид
CAFЕ: ИА при различных режимах терапииCAFЕ
Механизм действия ингибиторов АПФ
Интересно, что в другом субисследовании ASCOT – Conduit Artery Function Evaluation-Lipid-Lowering Arm (CAFЕ-LLA) – гипотеза, согласно которой статины также обладают благоприятным действием на ЦДА и гемодинамику, не нашла подтверждения [11]. В этой работе терапия аторвастатином 10 мг/ сут 891 пациента с уровнем общего холестерина ≤ 250 мг/дл и АГ сравнивалась с плацебо. Пациенты наблюдались 3,5 года. Как и предполагалось, аторвастатин снизил уровни холестерина липопротеидов низкой плотности и общего холестерина на 32,4 и 35,1 мл/дл соответственно. Однако различий между аторвастатином и плацебо по их влиянию на функцию магистральных артерий и параметры центральной гемодинамики (АД на плечевой артерии, ЦДА, частота сердечных сокращений и др.) отмечено не было.
Таким образом, результаты CAFЕ и ряда других исследований позволяют сделать минимум два важных вывода:
У пациентов с АГ “новые” комбинации (Престанс) по сравнению со “старыми” препаратами (атенолол + бендрофлуметиазид) более благоприятно влияют не только на риск развития сердечно-сосудистых осложнений и показатели метаболического контроля, но и на гемодинамику, а также эластичность крупных артерий.
С позиций доказательной медицины АГТ, включающая периндоприл, обладает наибольшим положительным влиянием на скорость пульсовой волны, ЦДА и ИА у пациентов с АГ.
Корректировать по отдельности
Вопрос о том, можно ли корректировать показатели по отдельности, также волнует многих. «В основном все препараты, которые мы используем для коррекции повышенного давления, действуют как на верхнее, так и на нижнее давление. Однако среди классов антигипертензивных лекарств у нас есть возможность выбирать препараты с преимущественным действием на систолическое или диастолическое давление. Поэтому есть возможность реализовать персонализированный подход к пациенту исходя из его нужд», — отмечает Мария Беневская.
Например, говорит она, лекарства, у которых есть сосудорасширяющий эффект, в большей степени вызовут снижение диастолического (нижнего) давления. А препараты, которые уменьшают силу сердечных сокращений, в большей степени снизят систолическое (верхнее) давление.
Механизм повышения артериального давления
Артериальное давление регулируется сложной системой стимуляции или торможения кровотока в сосудах. Увеличение давления происходит при росте объема сердечного выброса крови за минуту и сопротивлении сосудистого русла. Контроль за этим физиологическим процессом осуществляет гипоталамус и сосудодвигательный центр, расположенный в стволе головного мозга.
К росту артериального давления могут привести три основных причины:
- сужение артериол большого круга кровообращения;
- сдвиг кровяных масс к сердцу из-за сужения вен — это ведет к расширению полости сердца, росту напряжения в сердечных мышцах и увеличению объема выброса крови;
- усиление сердечной деятельности по сигналу симпатической нервной системы.
Давление у подростков
Отклонения в показателях артериального давления все чаще встречаются у детей и подростков. Нередки случаи, когда у подростка 14-18 лет, уже диагностируется гипертония.
Детский организм характеризуется параметрами артериального давления более низкими, в отличие от взрослых людей. Как правило, чем меньше лет ребенку, тем сосудистые стенки артерий эластичнее, вследствие чего АД ниже.
Показатель давления у подростков и детей зависит от того, сколько им лет:
- Если ребенку менее 15 дней – 59-90/40-50.
- В возрасте 15-30 дней – 80-110/40-70.
- От 2 месяцев и до года 95-116/50-76.
- В возрасте 2-3 года — 105-110/50-80.
- В 6-9 лет – 110-120/59-79.
- У подростка 10-12 лет – 110-130/75-85.
- У подростка 13,14 и 15 лет – 115-130/75-90, у детей 16-18 лет – 110-120/70-80.
Опираясь на статистику, можно сказать, что у 12-14% подростков в период 14-18 лет, имеется немного повышенное АД. Как правило, у трети детей это обусловлено нарушениями функционирования почек. Факторами риска в данной ситуации выступают:
- Стрессовое состояние, депрессия.
- Резкое физическое развитие.
- Лишний вес.
- Излишек натрия, скопившегося в организме подростка.
Современн ые медицинские исследование выявили корреляцию между повышенным АД и заболеваниями подростков, как сколиоз и нарушение осанки. Вследствие таких патологических состояний, происходит нарушение венозного оттока, развивается нейроциркуляторная дистония.
У этих подростков часто возникают головные боли, которые усиливаются, как правило, к окончанию дня или при умственной нагрузке. Нередко возникают болезненные ощущения в области сердца, которые носят давящий или ноющий характер.
Можно заметить у детей вспыльчивость, переменчивое настроение, нарушение памяти, появляется необоснованная усталость.
Стоит отметить, что при всем этом, существует и та треть детей, которые прекрасно себя ощущают при повышенном давлении, не испытывают никакого дискомфорта. А такие показатели выявляются на профилактических медицинских осмотрах.
Если у подростка давление понижено, необходимо предпринять следующие действия:
- Фитотерапия — обычный зеленый чай, розмарин, пижма.
- Закаливания – это холодные ножные ванночки либо контрастный душ, когда чередуется холодная и горячая вода.
- Оптимальные физические нагрузки.
В случаях повышенного давления, стоит также обратить внимание на физическое состояние, ввести специальную диету – сократить потребление выпечки, сладостей и копченостей. От нормального давления зависит не только здоровье человека, но и его жизнь
Поэтому необходимо знать свое оптимальное давление, регулярно его измерять
От нормального давления зависит не только здоровье человека, но и его жизнь. Поэтому необходимо знать свое оптимальное давление, регулярно его измерять.
Если возникает тенденция низкого, либо высокого АД, необходимо обратиться к доктору, который установит причины такого патологического состояния и составит адекватную схему лечения. О всех типах давления, расскажет подробно популярное видео в этой статье.
https://youtube.com/watch?v=PXnzCmkJtOY
Аномальное кровяное давление
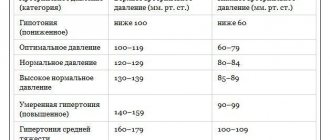
Аномальным считаются показания свыше 120/80. В таблице указанны уровни тяжести высокого кровяного давления.
Этапы высокого кровяного давления у взрослых
Данные диапазоны указанны для взрослых людей, не имеющих краткосрочных серьезных заболеваний.
Люди с диабетом или хроническими заболеваниями почек должны придерживаться показаний в пределах 130/80.
Хоть повышенное кровяное давление, наблюдаемое в предгипертонии, меньше, чем при диагностике высокого кровяного давления, предгипертония способна прогрессировать до гипертонии, и к нему нужно относится со всей серьезностью. Со временем, постоянное высокое кровяное давление ослабляет и повреждает кровеносные сосуды, что может привести к осложнениям.