- Особенности поджелудочной железы у детей и взрослых
- Роль и функции поджелудочной железы
- Как работает поджелудочная железа?
- Ферменты поджелудочной железы
- Роль гормонов
- Как предотвратить сбои в работе поджелудочной железы?
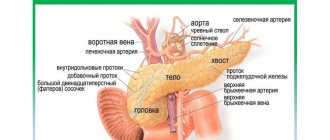
Поджелудочная железа является одним из важнейших внутренних органов. Это небольшой, размером с ладонь, орган, который находится между желудком и позвоночником. Поджелудочная железа (ПЖ) содержит три отдела, которые отвечают за продуцирование ферментов, помогающих переварить пищу. ПЖ также вырабатывает гормоны, призванные поддерживать в норме уровень глюкозы.
Особенности поджелудочной железы у детей и взрослых
Поджелудочная железа является довольно чувствительным органом. При малейших сбоях в его работе сразу ухудшается самочувствие человека. У взрослых людей размеры этого органа достигают 22 см, вес до 80 г. Формирование органа происходит на 4-5 неделе после зачатия. Образуется поджелудочная железа из энтодермы и мезенхимы, располагается возле печени. При развитии орган обретает части: хвост, тело, головку. Свои основные функции ПЖ начинает выполнять уже в конце 1-го триместра беременности. Некоторое время орган является подвижным, что объясняется отсутствием надежной фиксации. Ближе к 6-ти годам занимает постоянное положение.
Источники
- Протокол заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК №23 от 12.12.2013. Острый панкреатит.
- Санкт-Петербургский государственный медицинский университет имени академика И. П. Павлова. Кафедра факультетской терапии, автор заслуженный врач РФ Доцент Е. В. Краевский. Хронический панкреатит.
- Клинический протокол диагностики и лечения № 18 Экспертного совета РГП на ПХВ «Республиканский центр развития здравоохранения» Министерства здравоохранения и социального развития Республики Казахстан от «30» ноября 2015 года. Хронический панкреатит у детей.
- Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова. Лечение острого панкреатита. Авторы С. Ф. Багненко, Н. В. Рухляда, А. Д. Толстой, В. Р. Гольцов.
Роль и функции поджелудочной железы
ПЖ обеспечивает сразу несколько функций: выработку гормонов и пищеварительных ферментов. Является внешне- и внутрисекреторной железой.
Поджелудочная железа продуцирует гормоны, обеспечивающие расщепление жирных кислот, необходимых для работы почек, сердца, мышц. Также ПЖ отвечает за производство гормонов, регулирующих уровень сахара (инсулина, глюкагона). Выделяет грелин, который отвечает за позывы к приему пищи. Обеспечивает участие в обменных процессах: жировом, углеводном, белковом.
ПЖ также отвечает за выработку ферментов, необходимых для пищеварения. Ключевой задачей ферментов является обмен углеводов, белков, жиров.
При сбое одной функции другие остаются в норме, благодаря делению на разные отделы, отвечающие за выработку ферментов/гормонов. Так, при сахарном диабете не наблюдается расстройств пищеварения, а перенесенные воспаления органа не обязательно вызывают стойкую гипогликемию. Однако важно понимать, что патологические изменения органа способны негативно отражаться на энергообеспечении организма и углеводно-жировом обмене.
Осложнения после приема лекарств
Лекарства от панкреатита, как и любые медикаменты, могут приводить к осложнениям. Антибиотики — к расстройству пищеварения, нестероидные противовоспалительные препараты — к осложнениям со стороны желудочно-кишечного тракта и сердечно-сосудистой системы. Ферментные препараты могут вызывать аллергию и приводить к недостатку железа. Антисекреторные, хоть и считаются препаратами с минимум побочных эффектов, могут вызывать синдром отмены: появление изжоги, а иногда и болей в грудине после прекращения их приема. Даже витамины, если принимать их неумеренно и без предварительной сдачи анализов, могут стать не просто бесполезной, но и опасной добавкой.
Как работает поджелудочная железа?
Составляющие ПЖ – островки Лангерганса. Они состоят из клеток, вырабатывающих гормоны:
- дельта-клетки — выполняют выработку соматостатина, гастрина и грелина;
- бета-клетки — обеспечивают производство инсулина;
- а-клетки — вырабатывают глюкагон;
- РР-клетки, производят панкреатический полипептид.
В бета-клетках происходит синтез белка проинсулина. При отделении молекул C-пептида он преобразуется в инсулин. Та часть, которая не синтезировалась, проникает в кровь в неизменном виде. Инсулин требуется организму для транспортировки глюкозы, которая выступает главным источником энергии. Также он отвечает за доставку аминокислот и калия в клетки. Сам он не способен проникать в клетку, но может воздействовать на ее рецепторы. Недостаточность выработки инсулина возникает при повреждении бета-клеток. В результате у человека развивается сахарный диабет первого типа. Если нарушен процесс проникновения глюкозы в клетку, диагностируется диабет второго типа. В таком случае в крови инсулина хватает, но клетки его не распознают. В первом и втором случае скапливается глюкоза, которую невозможно транспортировать в клетки, в результате чего возникает гипергликемия. К переизбытку секреции инсулина приводит образование инсулиномы.
Глюкагон (антагонист инсулина) производится a-клетками ПЖ. При повышении его уровня организм получает сигнал о потребности в глюкозе. Обеспечивается это трансформацией гликогена до получения глюкозы либо ее образованием с помощью глюконеогенеза.
За стимуляцию желудочной секреции отвечает гастрин. Уровень его концентрации меняется на протяжении суток. Возрастает после употребления еды практически в два раза. Выработка происходит при падении в желудке уровня соляной кислоты. Самостатин обеспечивает воздействие на систему пищеварения путем подавления выработки гормонов (глюкагон, гастрин, инсулин) и ферментов. Способен подавлять секрецию других органов ЖКТ.
Основы лечения
Подход к лечению панкреатита различается в зависимости от формы болезни. При острой тяжелой форме панкреатита, когда есть боль и постоянная рвота, пациента госпитализируют. При хронической болезни и при отсутствии рецидивов госпитализация не требуется, врачи борются с причиной болезни с помощью препаратов.
Острый панкреатит на снимке КТ. Фото: Hellerhoff / (Creative Commons Attribution-Share Alike 3.0 Unported license)
После поступления в стационар с острым панкреатитом пациента не кормят, как правило, в течение первых 48 часов. В желудок вводится зонд, который удаляет его содержимое. Если есть осложнения (кровотечение, острая кишечная непроходимость, нагноение и др.), пациента направляют на операцию.
Далее врач назначает различные лекарственные препараты, чтобы уменьшить нагрузку на железу, снизить боль и предотвратить развитие инфекции.
При панкреатите жизненно необходим контроль выработки поджелудочной пищеварительных ферментов. Отсутствие питания через рот в первую неделю после снятия приступа — самый эффективный способ такого контроля. Поэтому используют парентеральное питание, то есть внутривенное введение инфузий через капельницу, или энтеральное, при котором питательные смеси вводятся через зонд.
Панкреатит может протекать с осложнением в виде отмирания части поджелудочной или органа целиком (панкреонекроз). В этом случае врачи придерживаются консервативного метода лечения с помощью медицинских препаратов. При инфицированном панкреонекрозе обязательно применение антибиотиков. Если же консервативное лечение не помогает и у пациента прогрессирует полиорганная недостаточность, нагноение, панкреонекроз или рак поджелудочной, назначают операцию.
На первом этапе врачи предпочитают минимизировать хирургическое вмешательство в организм. Сначала проводят пункцию и дренирование поджелудочной и забрюшинного пространства. Для этого с помощью небольших надрезов внутрь вводят специальные трубки (дренажи), которые удаляют лишнюю жидкость и промывают полость специальными растворами.
При более тяжелом состоянии пациента и распространенном поражении железы прибегают к альтернативной тактике лечения, которая включает:
- лапаротомию, то есть наружное дренирование, при котором делают разрезы брюшной стенки,
- резекцию железы или удаление ее целиком.
Удаление железы — крайняя мера, к ней прибегают в ситуации, когда орган уже не восстановить. Жить без железы можно, но придется искусственно поддерживать ее функции: принимать инсулин, ферментные препараты и соблюдать очень строгую диету.
Как справиться с приступом панкреатита?
Главная задача при появлении резкой боли — обеспечить железе холод, голод и покой. Нужно ничего не есть и немедленно обратиться к врачу. Для снятия воспаления на живот нужно положить холодный компресс.
Ферменты поджелудочной железы
ПЖ вырабатывает пищеварительный сок, насыщенный ферментами. На клеточном уровне происходит выработка проферментов, которые до определенного момента остаются пассивными. После попадания пищи в желудок они активируются. Дополнительно в 12-перстную кишку поступают гормоны, активирующие ферменты поджелудочной. Выработка ферментов зависит от панкреозимина, секретина, выделяемых слизистой тонкой кишки при проникновении желудочного сока. Раздражающее воздействие оказывает соляная кислота.
Для участия в процессе пищеварения поджелудочная железа вырабатывает:
- Амилазу — выполняет расщепление углеводов.
- Трипсин, химотрипсин — после этапов переваривания белка в желудке выполняет его расщепление.
- Липазу — обеспечивает расщепление жиров.
Синтез амилазы частично проводится слюнными железами, в то время как трипсин продуцируется исключительно клетками ПЖ. Выработка липазы осуществляется не только ПЖ, но и другими органами: кишечником, печенью, легкими. Фермент относится к водорастворимым и участвует в расщеплении нейтральных жиров. Обеспечивает важнейшую роль в процессах энергообеспечения, транспортирует полиненасыщенные жирные кислоты и способствует всасыванию витаминов, отвечающих за растворение жиров. Запускается механизм производства ферментов после поступления пищи в организм.
Симптомы панкреатита
Основной симптомом панкреатита – сильная боль. Вместе с ней могут наблюдаться тошнота, рвота, незначительное повышение температуры, метеоризм, нарушения стула и некоторые другие симптомы.
Боль в животе
Основным симптомом острого панкреатита является сильная боль, которая начинается, как правило, в левом боку, а затем становится опоясывающейся. Боль не снимается ни спазмолитиками («но-шпа» и аналоги), ни обезболивающими препаратами (анальгетиками). В положении лежа на спине может усиливаться. Приступ боли при панкреатите обычно наблюдается после приёма пищи или алкоголя. При приёме пищи на фоне боли, боль усиливается.
Рвота
Начало острого панкреатита может сопровождаться приступами рвоты. В рвотных массах при панкреатите обычно присутствует желчь. В этот период необходимо полностью отказаться от приёма пищи.
Подробнее о симптоме
Температура
При приступе панкреатита возможно повышение температуры до 37,5°C.
Подробнее о симптоме
Метеоризм
Приступ нарушает перистальтику кишечника. Это приводит к вздутию живота.
Подробнее о симптоме
Расстройство стула
Отсутствие необходимых ферментов не позволяет пище как следует перевариваться, что становится причиной расстройства стула.
Роль гормонов
Инсулин и глюкагон обеспечивают контроль за уровнем сахара в крови. Инсулин обеспечивает поступление глюкозы в клетку, стимулирует ее усвоение, снижает количество сахара в крови.
Основной задачей глюкагона является предотвращение гипогликемии Он повышает уровень сахара. За выработку отвечают а-клетки в островках Лангерганса, которые также вырабатывают липокаин, обеспечивающий защиту печени от перерождения.
Панкреатический полипептид, вырабатываемый ПП-клетками, подавляет секрецию желудочного сока. Он состоит из более чем трех десятков аминокислот, выполняющих секреторные функции. Таким образом, нарушения в работе ПЖ могут вызвать сбои и проблемы других органов и систем организма.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
- Общий анализ крови
- Биохимический анализ крови
- Анализ мочи
- Анализ кала
- УЗИ, МРТ или рентгенография органов брюшной полости
- Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Как предотвратить сбои в работе поджелудочной железы?
При болях и неприятных ощущениях в области живота следует незамедлительно обращаться к гастроэнтерологу.
Панкреатит (воспаление ПЖ) сопровождается расстройством, рвотой, болями в районе левого подреберья, слабостью и учащенным пульсом. При хроническом воспалении боли менее интенсивные, в основном после употребления пищи. При появлении тревожных симптомов необходимы обследование и консультация специалиста.
Важно регулярно проверять уровень сахара в крови. Так можно предупредить развитие диабета и возникновение гипергликемической комы – состояния, при котором сахар превышает допустимые нормой значения в несколько раз. Опасность этого состояния – в высоком риске летального исхода. Не менее опасна и гипогликемия, при которой уровень глюкозы снижается относительно допустимых значений. Это состояние даже более опасно, чем гипергликемия, так как повысить уровень сахара гораздо сложнее, чем его снизить. Следовательно, риск развития необратимых последствий во внутренних органах значительно выше, чем при гипергликемии.
Профилактика повреждений поджелудочной железы состоит в правильном питании с низким содержанием быстрых углеводов: рафинированного сахара и продуктов на его основе (кондитерских изделий, фаст-фуда и прочих продуктов). Рацион должен быть сбалансирован и содержать белки, жиры и так называемые «длинные» углеводы: каши, фрукты (умеренном количестве), овощи. Кроме того. Рацион должен быть богат необходимыми микроэлементами, которые способствуют бесперебойной работе поджелудочной железы и других органов.
Причины панкреатита
В большинстве случаев панкреатит развивается вследствие желчнокаменной болезни (камни могут затруднять отток панкреатического секрета), или в результате злоупотребления алкоголем.
В группе риска находятся женщины во время беременности и в раннем послеродовом периоде. Однообразная пища, переедание и употребление некачественных продуктов (в том числе фаст-фуда) также могут вызвать приступ острого панкреатита.
Среди прочих факторов, способствующих развитию панкреатита:
- заболевания желудка и двенадцатиперстной кишки;
- опухоли;
- травмы;
- паразиты (глисты);
- приём некоторых лекарственных препаратов, таких как фуросемид, эстрогены, антибиотики, сульфаниламиды;
- нарушение обмена веществ;
- гормональные изменения;
- сосудистые заболевания.
Наиболее часто заболевание регистрируется в возрасте от 40 до 60 лет.