Этот сайт сделан экспертами: токсикологами, наркологами, гепатологами. Строго научно. Проверено экспериментально.
Автор этой статьи, эксперт: гастроэнтеролог Даниэла Сергеевна Пургина
Эту статью редактировала врач-гастроэнтеролог Даниэла Сергеевна Пургина.
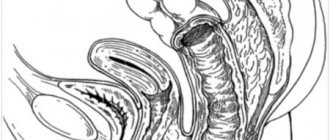
Дисфункция сфинктера Одди (ДСО) — заболевание, при котором нарушается адекватная сократительная деятельность сфинктера, который находится в месте впадения общего желчного и панкреатического протоков в двенадцатиперстную кишку.
Зачем нам нужен сфинктер Одди
Основная часть желчи вырабатывается в печени, а потом по протокам попадает в желчный пузырь. Во время приёма пищи желчный пузырь сокращается и скопившаяся желчь по протокам попадает в двенадцатиперстную кишку, где перемешивается с пищей и далее идёт в тонкую кишку, где и происходят основные процессы пищеварения. Своевременность попадания желчи в двенадцатиперстную кишку контролируется сфинктером Одди.
Находясь постоянно в состоянии повышенного тонуса, сфинктер не даёт желчи и панкреатическому соку попасть в тонкий отдел кишечника (хотя в небольшом количестве сброс наблюдается даже между приёмами пищи). Как только частично переработанная пища начинает поступать из желудка в тонкую кишку, сфинктер Одди расслабляется, направляя небольшими порциями содержимое протоков в просвет двенадцатиперстной кишки.
Эта гладкая мышца может выполнять свою функцию от нескольких секунд до минуты. На длительность работы влияет интенсивность пищеварения. Помимо этого, закрытый проход препятствует попаданию тонкокишечного содержимого в панкреатические и желчные протоки.
Из-за чего возникает дисфункция
При дисфункции Одди ток желчи и секрета поджелудочной железы нарушается, в связи с чем наблюдается расстройство механизма пищеварения. Из-за чего же такое может случиться? По разным причинам. Патология может иметь разную природу:
- Органическую. Нарушение работы органа органического характера происходит в связи с воспалением, а также такими патологиями, как гиперплазия или фиброз слизистой двенадцатиперстной кишки, стриктуры желчевыводящих путей, невыявленные камни общего желчного протока.
- Функциональную.
Причинами функционального характера могут стать:
- гастрит;
- болезни печени и желчевыводящих путей;
- панкреатит;
- язвенная болезнь;
- заболевания кишечника;
- сахарный диабет;
- аутоиммунные болезни;
- лечение заболеваний гормональными препаратами;
- патологии надпочечников;
- заболевания щитовидной железы;
- послеоперационный период после удаления части кишечника, желудка.
Очень часто такое осложнение возникает после холецистэктомии: операции по удалению желчного пузыря. Причина в том, что после такого хирургического вмешательства во всём желчном тракте происходит значительное повышение давления даже при слабом сокращении сфинктера Одди. Может случиться как спазм этой гладкой мышцы, так и наоборот, постоянное расслабление, при котором желчь всё время (а не только когда нужно) поступает в просвет двенадцатиперстной кишки.
Симптомы заболевания
Симптомы данного нарушения могут проявляться по-разному. Чаще всего пациентов беспокоит:
- боль в области желудка (эпигастрия) и правого подреберья. Боль может продолжаться 30 и более минут подряд, чередуясь безболевыми периодами;
- на протяжении 12 месяцев у больного отмечается как минимум один такой болевой приступ (или больше);
- непрекращающаяся боль затрудняет выполнение какой-либо работы и требует обращения к врачу;
- при этом нет никаких структурных изменений органов, которыми можно было бы объяснить развитие болевого синдрома. УЗИ печени, поджелудочной железы, желчного пузыря показывает норму.
Пациенты отмечают, что первые приступы боли появляются спустя 2–3 часа после употребления пищи.
Литература
- МакНелли П.Р. Секреты гастроэнтерологии. Москва. «Издательство БИНОМ». 1999. С. 359.
- Brandstatter G, Schinzel S, Wurzer H. Influence of spasmolytic analgesics on motility of sphincter of Oddi. Dig Dis Sci 1996;41:1814-8.
- Geenen JT, Hogan J, Dodds WJ, et al. The efficacy of endoscopic sphincterotomy in post-cholecystectomy patients with sphincter of Oddi dysfunction: Results of a four year prospective study. N Engl J Med.
- Hogan WJ. Clinical manifestations and diagnosis of sphincter of Oddi dysfunction. UpToDate.com, 1999.
- Hogan WJ, Geenen JE. Biliary dyskinesia. Endoscopy 1988;20(Suppl.1):179-83.
- Khuroo MS, Zargar SA, Yattoo GN. Efficacy of nifedipine therapy in patients with sphincter of Oddi dysfunction: a prospective, double-blind, randomized, placebo-controlled, cross-over trial. Br J Clin Pharmacol 1992;33:477-85.
- Luman W, Williams AJ, Pryde A, et al. Influence of cholecystectomy on sphincter of Oddimotility. Gut 1997;41:371-4.
- Prajapati N.D., Hogan W.J. Sphincter of Oddi dysfunction and other functional biliary disorders: evaluation and treatment. Gastroenterol Clin N Am 32 (2003) 601-618.
- Rolny P, Geenen JE, Hogan WJ. Post-cholecystectomy patients with ‘objective signs’ of partial bile outflow obstruction: clinical characteristics, sphincter of Oddi manometry findings, and results of therapy. Gastrointest Endosc 1993;39:778- 81.
- Rosenblatt ML, Catalano MF, Alcocer E, et al. Comparison of sphincter of Oddi manometry, fatty meal sonography, and hepatobiliary scintigraphy in the diagnosis of sphincter of Oddi dysfunction. Gastrointest Endosc 2001;54:697-704.
- Sherman S, Troiano FP, Hawes RH, et al. Frequency of abnormal sphincter of Oddi manometry compared with the clinical suspicion of sphincter of Oddi dysfunction. Am J Gastroenterol 1991;86:586-90.
- Toouli J, Roberts-Thomson IC, Dent J, et al. Manometric disorders in patients with suspected sphincter of Oddi dysfunction. Gastroenterology 1985;88:1243-50.
- Varadarajulu S., Hawes R. Key issues in sphincter of Oddi dysfunction Gastrointest Endoscopy Clin N Am 13 (2003) 671- 694.
- Wehrmann T, Seifert H, Seipp M, et al. Endoscopic injection of botulinum toxin for biliary sphincter of Oddi dysfunction. Endoscopy 1998;30:702-7.
Формы заболевания
Пациентов с ДСО врачи подразделяют на 2 большие группы:
- С дисфункцией желчного сегмента СО. Такие пациенты составляют большую часть.
- С нарушениями панкреатического сегмента СО.
На протяжении долгого времени врачи выделяли следующие типы дисфункции сфинктера Одди:
- Билиарный I — характерна умеренная или выраженная боль которая распространяется на правое плечо, спину, иногда шею. Продолжительность приступа — не менее 20 минут. При ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография, совместное исследование зондом и рентгенография) диагностируется увеличение времени выхода контраста: более 45 мин. Общий желчный проток становится шире на 12 мм или более, а также повышается уровень трансаминаз и (или) щелочной фосфатазы в 2 раза.
- Билиарный II — дисфункция сфинктера по билиарному типу II характеризуется классическим приступом желчных болей, а также проявлении одного или двух признаков I типа. Отмечается наличие как структурных, так и функциональных нарушений. Согласно манометрическому исследованию, такой вариант ДСО диагностируется в 50–63% случаев.
- Билиарный III — характерные приступы желчных болей без прочих признаков. Нарушены только функции, без каких-то более тяжёлых отклонений. Это самая редкая разновидность.
- Панкреатический — боль, типичная для хронического панкреатита (в области желудка, отдающаяся в спину). При наклонах вперед боль уменьшается. Отмечается высокий показатель ферментов амилазы и липазы в плазме крови. Такая разновидность, согласно данным манометрического исследования, выявляется у 39–90% больных.
В 2021 году состоялся IV пересмотр Римских критериев функциональных расстройств билиарного тракта. В результате из трёх билиарных подтипов ДСО оставили только один: второй, как самый типичный и наиболее поддающийся терапии. Однако некоторые врачи для удобства и большей точности продолжают пользоваться расширенной классификацией.
Панкреатическая ДСО
Клинически может проявляться рецидивирующим хроническим панкреатитом. Для этой формы ДСО так же выделены 3 ее типа [11].
- Первый тип: боль панкреатического характера, амилаза или липаза в 1,5-2 раза превышает норму, расширение панкреатического протока более 6 мм в головке и 5 мм в теле поджелудочной железы.
- Второй тип: боль панкреатического характера и 1 из следующих признаков — амилаза или липаза в 1,5-2 раза превышает норму, расширение панкреатического протока более 6 мм в головке и 5 мм в теле поджелудочной железы.
- Третий тип: только типичный приступ панкреатических болей.
Какие обследования нужно пройти
Дисфункцию сфинктера Одди ставят исключив другие причины, которые могут быть причиной таких симптомов: желчнокаменную болезнь, холедохолитиаз, панкреатит.
К лабораторным методам исследования относятся:
- Биохимический анализ крови: АЛТ, АСТ, ГГТП, ЩФ, билирубин, общая и панкреатическая амилаза.
- Эластаза кала для исключения внешнесекреторной недостаточности поджелудочной железы.
Инструментальные методы исследования:
- Ультразвуковое исследование Возможно проведение УЗИ с пробой, но это технически сложно выполнить, так как часто затруднена такая точная визуализация. С помощью этого метода можно определить размер холедоха и панкреатического протоков. Измерения фиксируют каждые 15 минут, общий временной отрезок — 1 час. Явным признаком дисфункции сфинктера Одди будет расширение более чем на 2 мм.
- Холесцинтиграфия, с помощью которой определяется период движения изотопа с желчью от печени к тонкой кишке. При ДСО диагностируется задержка этого транзита.
- ЭРХПГ (ретроградная холангиопанкреатография). Пациенту вводится контраст с помощью зонда, после чего делают рентгенографию. Если будет обнаружено расширение холедоха более чем на 12 мм, а выход контраста займет больше 45 минут, то диагноз подтверждается.
- Эндоскопическая манометрия сфинктера Одди — наиболее точный метод, позволяющий напрямую измерить тонус сфинктера. Если давление в холедохе на 10 мм рт.ст. выше, чем давление в двенадцатиперстной кишке, то патология не диагностируется, это норма. В случае спастического сокращения сфинктера давление растёт примерно до 110 мм рт.ст. Данный метод технически сложный, после проведения возможны осложнения, также имеется ряд противопоказаний, поэтому применяется нечасто.
- «Золотым стандартом» является МР-холангиография позволяющая детально оценить проходимость желчевыводящих протоков.
Лечение
Подход к лечению таких больных должен быть дифференцирован т.к. группа пациентов весьма гетерогенна. Основным клиническим проявлением синдрома является боль и именно по ее уменьшению можно судить об успехи лечения. Т.к. у ряда пациентов с ДСО возникновение болевого синдрома связанно с приемом жирной пищи и алкоголя рациональным является назначение диеты сходной с таковой при ЖКБ. Медикаментозное лечение заключается в назначении нитратов и блокаторов кальцевых каналов. Например нифидепин доказал свою эффективность в исследовании с плацебо контролем [6]. Нитраты снижают тонус сфинктера Одди у людей и животных [2], однако контролируемые исследования эффективности этой группы препаратов при ДСО мне не встречались. В последнее время мы пытаемся шире применять спазмолитики избирательно действующие на сфинктер Одди — дицетел и дюспаталин в стандартных дозировках. Они решены не желательных кардиоваскулярных эффектов присущих первым двум препаратам, однако сведений о степени их эффективности при ДСО недостаточно. По личному опыту препараты приводят к облегчению симптомов «билиарной» и «панкреатической» боли у ряда пациентов с дискинетической формой ДСО. Положительный эффект этих препаратов возможно связан и с их действием и на гладкую мускулатуру кишечника, учитывая, что сочетание ДСО с другими дисмоторными расстройствами функционального характера весьма вероятно [13]. Кроме того, положительный клинический эффект иногда дает назначение лиолитической терапии препаратами урсодезоксихолевой кислоты в дозировке 10 мг/кг массы тела в день на 3-6 месяцев. Одним из возможных объяснений положительного результата применения данного препарата является растворение микролитов, не выявляемых при УЗИ.
Эндоскопическая сфинктеротомия (ПСТ). Это весьма эффективное вмешательство значительно облегчающее жизнь больных при условии правильного отбора пациентов. Она абсолютно показана больным 1й группы и пациентам 2-3 групп, при условии повышенного базального давления сфинктера Одди. Такой вывод был сделан на основании исследования эффективности ПСТ у больных разных групп. Так у пациентов 1-й группы положительный эффект от сфинктеротомии наблюдается в подавляющем большинстве случаев и, что интересно, наблюдался даже у пациентов этой группы с нормальным базальным давлением в сфинктере [9]. У больных 2-й группы и с повышенным базальным давлением в сфинктере Одди ПСТ приводила к положительному клиническому результату в примерно 90 % наблюдений, при отсутствии этого критерия вмешательство было малоэффективно [3]. Geenen J.T. et al., рандомизировал пациентов с повышенным и нормальным давлением в сфинктере на ПСТ и «ложную» ПСТ. Процент пациентов с улучшением после настоящей и ложной ПСТ в группе с нормальным давлением существенно не различались (42 % и 33 % соответственно), тогда как у больных с давлением выше 40 мм водного столба сфинктеротомия приводила к гораздо более высокому проценту клинического улучшения, чем ее имитация (91 % и 25 % соответственно) [3]. У пациентов 3-й группы наблюдается наименьшая результативность ПСТ, даже при условии повышенного давления в сфинктере [13]. Т.к. мы в своей работе возможности измерения давления решены, то во 2-й группах мы выполняем ПСТ при выявлении на РХПГ стриктур или замедлении опорожнения холедоха, а так же пациентам этой группы с неэффективной медикаментозной терапией и выраженным болевым синдромом. Больным 3-й группы ПСТ мы стараемся не выполнять (учитывая, что в этой группе процент случаев повышенного базального давления в сфинктере Одди мал и, следовательно, лишь небольшая часть пациентов выиграет от выполнения ПСТ, кроме того, у них более высок риск развития панкреатита и меньшая эффективность ПСТ). Что касается панкреатической формы ДСО, то ПСТ мы выполняем только в случае выявления билиарно-панкреатического рефлюкса.
Хирургическую сфинктеротомию, сфинктеропласику и иссечение сфинктера, описанные в качестве лечения ДСО мы в своей практике не применяли. В любом случае, только манометрические данные, точно верифицирующие ДСО и неэффективность всех вышеописанных методов могут оправдывать такие высоко инвазивные вмешательства.
Введение ботулинового токсина в сфинктер может быть результативным у ряда пациентов [14]. Однако вопрос степени и продолжительности положительного эффекта остается пока открытым.