В медицинской сфере рак желчного пузыря причисляется к редким злокачественным опухолям. Часто встречается у пожилых людей и сопровождается наличием желчных камней. Специалистами выделяются новообразования в стенке органа различной гистологической структуры. Характеризуется рак желчного пузыря активным прорастанием в печень. Он быстро поражает лимфоузлы, метастазирует в легкие и кости.
По своему характеру в 80% случаев возникает в форме аденокарциномы. Такая опухоль представлена железистыми клетками. Редко развивается по типу классической карциномы.
Факторы риска возникновения рака желчного пузыря
Как уже говорилось ранее, рак желчного пузыря чаще всего зарождается и развивается у пожилых людей (в среднем возраст составляет 50-60 лет). Но существуют и иные факторы риска:
- наследственность. Если среди родственников подобные случаи уже были, то у человека повышается риск появления онкологии желчного пузыря на 60%;
- достаточно продолжительный контакт с канцерогенами;
- вредные условия труда на протяжении многих лет. Речь идет о работе в местах по производству резиновых изделий, выплавке металлов;
- паразитарные инфекции, которыми переболел человек. Чаще всего рак желчного пузыря развивается на фоне описторхоза;
- всевозможные хронические воспалительные заболевания желудочно-кишечного тракта. В особой группе риска люди с диагнозом болезни Крона, неспецифического язвенного колита;
- алкогольная зависимость и табакокурение также является причиной развития рака желчного пузыря;
- ослабленная иммунная система.
Неправильное питание тоже может вызвать онкологию желчного пузыря. Особенно в том случае, если в рационе преобладает жирная и острая пища, а вот злаковые продукты практически отсутствуют. Консерванты, химические добавки, копченная еда – все это является главным провокатором развития болезни.
Фоновые патологии тоже служат появлению рака желчного пузыря. К ним относится:
- полипы;
- поликистоз желчного пузыря;
- кальциноз (конкременты в желчевыводящих путях);
- билиарный цирроз;
- склерозирующий холангит (катаральный процесс в печени);
- носительство сальмонеллы или перенесенный сальмонеллез
Стадии
Как и любое иное онкологическое заболевание, рак желчного пузыря имеет свои стадии.
- Tis или нулевая стадия рака желчного пузыря. Она стоит на месте, не разрастается и не распространяется на соседние органы, ткани.
- Т1 или первая стадия. Характеризуется увеличением злокачественных клеток. Опухоль начинает разрастаться, но пока незначительно.
- Т2 или вторая стадия рак желчного пузыря. Обуславливается весомыми изменениями в размерах. Опухоль прорастает до серозного слоя.
- Т3 или третья стадия. Опухоль поражает печень, иррадиирует в область органов ЖКТ. Образовываются метастазы.
- Т4 или четвертая стадия. Опухоль увеличивается в размерах до 2 см. Прорастает в желудок, поджелудочную, ДПК.
- N0. Начинается метастатическое поражение.
- N1. В значительной степени поражаются лимфоузлы.
- N2. На этой стадии метастазы достигают головной части поджелудочной, а также ДПК и чревной артерии.
- M0. Характеризуется сильными метастазами на иные органы.
- M1. Выявляются отдаленные метастазы.
Но какие существуют симптомы рака желчного пузыря?
Холецистит (Cholecystitis)
К каким врачам обращаться
После обнаружения симптомов, указывающих на холецистит, необходимо сразу же обратиться к врачу. Обычно в таких случаях обращаются к хирургу, терапевту, гастроэнтерологу, а в острых случаях вызывают скорую помощь. Все больные острым холециститом и подозрением на наличие этого заболевания подлежат направлению в хирургический стационар с круглосуточным дежурством бригады квалифицированных хирургов и анестезиолога. При тяжелом течении требуется участие реаниматолога.
Лечение холецистита
Основные цели лечения хронического бескаменного холецистита — купирование болевого синдрома и воспалительного процесса в желчном пузыре, коррекция пищеварительных, обменных нарушений, лечение осложнений и сопутствующих заболеваний.
- В период обострения больным хроническим холециститом рекомендуется постельный режим, голод в течение 1–3 суток, затем диетотерапия — ограничение жирной пищи и ее калорийности (диета №5, 5А), прием пищи 4–6 раз в день.
- Спазмолитические и обезболивающие средства — основные препараты для лечения обострения холецистита, позволяющие облегчить желчную колику.
- Для купирования болевого синдрома применяют анальгетики.
- Для купирования инфекционного воспалительного процесса назначают антибиотики широкого спектра действия.
- При подтверждении гельминтоза используют противогельминтные препараты.
- Купирование диспептических расстройств проводят с помощью ферментных, противорвотных препаратов, подавляющих желудочную секрецию и пр.
- Нарушение оттока желчи корригируется желчегонными средствами.
- Если камни холестериновые, то есть вероятность их растворения с помощью препаратов на основе урсодезоксихолевой кислоты.
Литотрипсия – ударно-волновой метод, который применяют для измельчения камней, которые впоследствии благополучно выходят из организма или растворяются. Критерий отбора больных для данной процедуры ограничен размером камней — единичные камни не более 2 см, немногочисленные до 1 см. Стандартное решение для лечения хронического калькулезного холецистита — оперативное вмешательство, которое избавляет от новых обострений и возможных осложнений. Лапароскопическая холецистэктомия — основной хирургический метод лечения хронического калькулезного холецистита. Удаление желчного пузыря проводится специальными инструментами через одно или несколько небольших разрезов в брюшной стенке.
Осложнения
Холецистит может повлечь за собой ряд серьезных осложнений.
- Вследствие воспаления желчный пузырь может растягиваться и увеличиваться в размерах (водянка), что повышает риск его разрыва (перфорации) и развития перитонита.
- Застой желчи в желчном пузыре является фактором риска инфицирования желчи бактериями, вследствие чего инфекция может попасть в кровь с развитием сепсиса.
- Нарушение микроциркуляции крови в стенке желчного пузыря с дальнейшим развитием ишемии и очагового или тотального некроза стенки является причиной гангрены желчного пузыря.
Неотложной хирургической помощи требуют следующие осложнения холецистита:
- эмпиема желчного пузыря — скопление гноя в полости желчного пузыря;
- околопузырный инфильтрат и абсцесс — воспалительный процесс, распространяющийся за пределы желчного пузыря;
- перфорация — разрыв стенки желчного пузыря с выходом его содержимого в брюшную полость.
Интраоперационные осложнения включают кровотечения и травмы желчных протоков. К послеоперационным осложнениям относят пневмонию, инфаркт миокарда, тромбоэмболические осложнения, тромбоэмболию легочной артерии.
Профилактика холецистита
Первичная профилактика заключается в исключении факторов риска, приводящих к развитию хронического холецистита, — своевременной санации желчевыводящих путей, устранении их дискинезии, раннем выявлении конкрементов в желчном пузыре и своевременном адекватном лечении, включая оперативное.
Вторичная профилактика подразумевает снижение частоты рецидивов, предупреждение прогрессирования заболевания и развития осложнений. Активное выявление больных с клинически выраженными формами хронического холецистита, частыми обострениями и их адекватная немедикаментозная и лекарственная терапия.
Значимую профилактическую роль играет диета — полезна малокалорийная, преимущественно растительного происхождения пища, применение растительных жиров, содержащих полиненасыщенные жирные кислоты, фосфолипиды, витамин Е, которые способствуют нормализации обмена холестерина, участвуют в синтезе простагландинов, разжижающих желчь, повышают сократительную функцию желчного пузыря. Растительные жиры особенно важны при застое желчи. Овощи, фрукты, отруби способствуют отхождению желчи, уменьшают содержание в желчи холестерина, тем самым снижают вероятность образования камней.
Источники:
- Национальные клинические рекомендации «Острый холецистит». Российское общество хирургов, 2015.
- Бебуришвили А.Г., Панин С.И., Зюбина Е.Н., Быков А.В. Оптимальные сроки хирургического лечения острого холецистита по данным доказательных исследований. Анналы хирургической гепатологии. 2020;25(3):12-19.
- Воротынцев А.С. Современные представления о диагностике и лечении желчнокаменной болезни и хронического калькулезного холецистита. «Лечащий врач». №02, 2012.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Симптомы и признаки рака желчного пузыря
Из клинических проявлений следует выделить:
- в эпигистральной зоне заметно вздутие;
- под ребрами (в правом боку) ощущается тяжесть. Иногда это может проявляться чувством «распирания» данной области. Это один из главных симптомов рака желчного пузыря;
- частые приступы тошноты;
- под ребрами (в правом боку) ощущаются боли тупого характера;
- расстройство стула. Причем при раке желчного пузыря это может проявляться по-разному. У кого-то наблюдается диарея, а у кого-то – запор;
- частая усталость и сильная слабость;
- резкое и необъяснимое похудение.
Все симптомы рака желчного пузыря являются первым сигналом того, что следует пройти медицинский осмотр. Возможны и более серьезные проявления заболевания.
Следует понимать, что по мере прогрессирования первых симптомов рака желчного пузыря они начинают приобретать наибольшую клиническую значимость:
- субфебрильная температура тела (она может повыситься до 38 градусов и держаться на таком уровне довольно долгое время);
- зуд кожи;
- адинамия, вялость (может появиться заторможенность);
- наличие горечи во рту;
- анорексия (это уже весьма серьезный симптом рака желчного пузыря);
- появление желтушности на кожных покровах;
- потемнение урины и обесцвечивание кала.
Симптомы и диагностика заболевания
Желчные протоки имеют небольшой диаметр, поэтому даже при минимальном размере опухоли начинают проявляться признаки закупорки. Они выражаются в ноющих болевых ощущениях в правом подреберье, желтухе, отсутствии аппетита, резкой потере массы тела, кожном зуде. Лабораторная диагностика позволяет выявить рост прямого и общего билирубина, ЩФ сыворотки крови, незначительное изменение концентрации сывороточных трансаминаз. Также информативны инструментальные исследования — эндоскопическая ретроградная холангиопанкреатография и чрескожная чреспеченочная холангиография. Оба метода также предполагают забор пораженных тканей для проведения гистологии.
Когда следует обратиться к врачу
Уже при первых симптомах рака желчного пузыря (даже самых незначительных) следует обратиться за помощью к специалисту. Врач проведет все необходимые исследования и сможет диагностировать заболевание. Это позволит вовремя начать лечение, что даст наиболее благоприятные прогнозы рака желчного пузыря.
Онкологический располагается в центральном округе Москвы (станция метро Маяковская). Здесь работают высококвалифицированные врачи с большим опытом и всеми необходимыми знаниями.
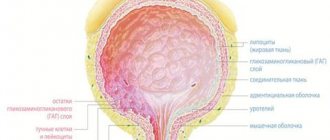
Классификация заболевания
Наибольшее распространение получила международная классификация онкологических заболеваний TNM, происходящая от латинских терминов tumor, nodus и metastasis. Первая буква описывает размеры опухоли и степень ее прорастания в здоровые ткани, вторая — поражение лимфоузлов, третья — наличие метастаз. Внутри каждой характеристики также существует отдельная градация признака, например:
- TIS или карцинома in situ — опухоль не выходит за пределы очага образования;
- Т1 — поражены мышечные слои и слизистая оболочка желчного пузыря;
- Т2 — опухоль прорастает в околомышечную соединительную ткань;
- Т3 — новообразование метастазирует в висцеральную брюшину и региональные органы — например, в печень;
- Т4 — опухоль прорастает в печень более, чем на 2 см, или распространяется минимум на два близрасположенных органа: сальник, желудок, двенадцатиперстную кишку, поджелудочную железу, ободочную кишку, внепеченочные желчные протоки;
- N1 — метастазирование захватывает ворот печени и лимфатические узлы пузырного и общего желчных протоков;
- N2 — метастазы распространяются на лимфоузлы головки поджелудочной железы, воротной вены, верхней брыжеечной и чревной артерий, двенадцатиперстной кишки.
Диагностика рака желчного пузыря в онкоцентре
Не всегда симптомы рака желчного пузыря свидетельствуют о наличии конкретно этого заболевания. Для подтверждения диагноза необходимо пройти комплексное обследование.
Чтобы диагностировать онкологию желчного пузыря, необходимо:
- провести ряд лабораторных анализов;
- сделать УЗИ;
- осуществить холецистографию;
- провести диагностическую лапароскопию.
Также при проявлении рака желчного пузыря прибегают к методу диагностики МРТ и КТ.
Полное обследование можно пройти в онкологическом , который располагается в центре Москвы.
Постановка диагноза
Рекомендован тщательный сбор жалоб и анамнеза у пациентов для определения факторов, оказывающих влияние на выбор лечебной тактики. Обязателен физикальный осмотр для оценки нутритивного статуса с целью определения функциональности.
Диагностика РЖП включает:
- Лабораторные исследования. Проводятся при первичных признаках заболевания и регулярно в процессе лечения для прогноза течения и определения факторов риска. Лабораторная диагностика включает ОАК (общий анализ крови) и биохимическое исследование для проверки функции печени.
- Инструментальная диагностика (УЗИ и КТ). Определяют структуру желчного пузыря, желчных протоков, а также размер и локализацию опухоли.
Дополнительные исследования – эндоскопия (холедохоскопия, ЭГДС). Рекомендованы прямые методы контрастирования, ангиографическое исследование. Для морфологической верификации диагноз показана биопсия опухоли.
Лечение рака желчного пузыря
Если на УЗИ рак желчного пузыря подтвержден или онкология выявлена иным способом, то лечение назначается незамедлительно. Основным способом избавиться от онкологии является хирургическое вмешательство, после чего назначаются дополнительные мероприятия по уничтожению опухоли:
- химиотерапия;
- лучевая терапия;
- радиационная терапия с комплексным приемом сенсибилизаторов.
Метод лечения определяется индивидуально в зависимости от проявления рака желчного пузыря и его стадии. Обязательно проводится реабилитация, которая может занимать определенный период времени (до полного восстановления организма).
TNM-классификация заболевания
В соответствии с международной классификацией стадий развития онкологических заболеваний, выделяют следующие разновидности холангиокарцином:
- TIS или карцинома in situ — опухоль не выходит за пределы пораженного органа;
- Т1 — злокачественное образование распространяется в мышечно-соединительном слое органа или в субэпителиальной соединительной ткани;
- Т2 — отмечается прорастание карциномы в околомышечную соединительную ткань;
- Т3 — карцинома метастазирует в соседние структуры;
- N1 — опухоль метастазирует в лимфоузлы в гепатодуоденальной связке;
- N2 — метастазирование распространяется в лимфоузлы около чревной и брыжеечной артерий, головки поджелудочной железы, двенадцатиперстной кишки и перипанкреатодуоденальные лимфоузлы.
Как записаться к специалисту в онко
Чтобы записаться к специалисту на консультативный прием или с целью осуществления полной диагностики, можно воспользоваться специальной формой, которая имеется на сайте онкологического центра. Попасть к врачу можно, позвонив по телефону: +. Мы находимся в центральном округе Москвы, по адресу: 2-й Тверской-Ямской пер 10 (м. Маяковская, м. Белорусская, м. Новослободская, м. Тверская, м. Чеховская). При выявлении болезни врачами незамедлительно назначается лечение, а также осуществляется дальнейшее наблюдение за пациентом.
Причины заболевания
Существуют определенные факторы, которые увеличивают риск развития РЖП:
- возраст от 65 лет и старше;
- наследственный фактор;
- чрезмерное употребление алкоголя, курение, воздействие вредных химических веществ;
- заболевания, вызывающие воспаление и рубцевание (колит, первичный склерозирующий холангит).
- заражение печеночной двуусткой.
Практически 2/3 случаев РЖП развивается при длительном предшествующем течении хронического холецистита или желчнокаменной болезни. Канцерогенезу способствует травмирование слизистого слоя перемещающимися конкрементами.
Тактика лечения и прогноз выживаемости при раке общего желчного протока
Повысить шанс на выздоровление может только хирургическое удаление опухоли, при этом ее резектабельность составляет не более 10%. Для резекции рака дистальных отделов выполняется так называемая операция Уиппла — панкреатодуоденальная резекция, после чего восстанавливается проходимость желчевыводящих путей и желудочно-кишечного тракта. Если новообразование локализуется в проксимальных отделах, после удаления опухоли требуется восстановление общего желчного потока. Когда удаление опухоли не представляется возможным, производится туннелезирование при помощи дренажа. С одной стороны он открывается в общий желчный проток, с другой — во внутрипеченочные протоки. Наружный дренаж иногда применяется при чрескожной чреспечёночной холангиографии. После операции продолжительность жизни в среднем увеличивается на 23 месяца. Незначительно продлить это срок помогает химиотерапия.
По Прадери производится дренирование U-образной трубкой. Манипуляция проводится в паллиативных целях, при этом ее концы выводятся на кожу. В случаи закупорки дренаж может быть заменен на тканевый детрит. Новая трубка подшивается одним концом к старой, замена производится с помощью подтягивания. Дренирование дает возможность продлить жизнь пациенту на 6-19 месяцев.
Прогнозы при раке общего желчного протока неутешительны. Метастазирование происходит достаточно поздно. Причинами смерти при этом заболевании обычно могут быть общее истощение организма, сепсис, инфицирование печени, абсцессы и билиарный цирроз.