Пирогова Ирина Юрьевна
Заместитель главного врача по организационно-методической работе, заведующая центром гастроэнтерологии и гепатологии, врач-гастроэнтеролог
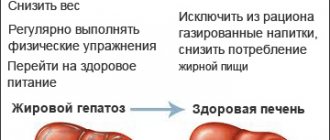
Сейчас, в эру безинтерфероновой терапии гепатита С, проблема лечения этого заболевания считается решенной. Современная жизнь, насыщенная комфортом, привела к тому, что все больше людей сталкиваются с таким заболеванием, как жировой гепатоз печени. При жировом гепатозе ткани печени обрастают излишним жиром, что приводит к нарушению работы этого важного органа, выполняющего функцию фильтра в организме человека. Данное заболевание нередко предшествует сахарному диабету, атеросклерозу, гипертонической болезни, подагре, циррозу печени, может стать причиной возникновения панкреатита. Жировой гепатоз основная составляющая метаболического синдрома, то есть комплекса нарушений, возникающих при ожирении.
Специалисты считают жировой гепатоз новым «ласковым убийцей. Почему?
Во-первых, потому, что жировой гепатоз — это состояние, склонное к прогрессированию и формированию цирроза печени и его осложнений.
Во-вторых, жировой гепатоз-это верхушка айсберга имеющихся метаболических обменных нарушений, являющийся плацдармом для развития сахарного диабета, артериальной гипертензии, синдрома ночного апноэ и других состояний, опасных для жизни.
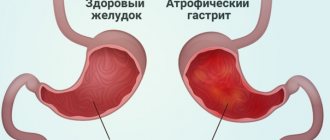
Жировой гепатоз (стеатоз) печени — достаточно коварное заболевание, выявить которое очень сложно. Болезнь протекает практически бессимптомно, лишь по внешним признакам можно заподозрить неладное. Лабораторные анализы, как правило, не дают никакого результата на ранней стадии гепатоза. Поскольку симптомы данного заболевания не доставляют особого дискомфорта человеку, то жировой гепатоз долгое время остается незамеченным.
Общие сведения
Говоря о диффузных изменениях печени, следует, прежде всего, разобраться в том, что значит это понятие. Такое состояние является не заболеванием, а симптомом болезней, проявляющихся вследствие понижения иммунитета, неправильного питания, злоупотребления спиртным, приема токсических лекарств и др. Вследствие негативных воздействий нарушаются связи между молекулами. Изменяются и функции гепатоцитов, вследствие чего увеличивается жировая и соединительная прослойка.
Фактически это одно из проявлений патологий печени, и установить правильный диагноз можно только после всестороннего исследования и консультации гепатолога.
О том, как диагностировать эту патологию и что нужно делать, чтобы улучшить состояние печени, речь пойдет в этой статье.
Причины возникновения диффузных изменений органа
Диффузные изменения печени появляются из-за следующих заболеваний и состояний:
- Сахарный диабет и ожирение. Во время УЗИ можно увидеть увеличение плотности органа и эхогенности.
- Гепатит в хронической форме.
- Цирроз. Во время эхографического обследования выявляется большое количество поврежденных участков паренхимы, эхогенность возрастает в несколько раз.
- Любые новообразования (доброкачественные или злокачественные) приводят к изменениям в структуре тканей в одной из долей печени.
- Вирусные инфекции различной этиологии. После выздоровления орган регенерируется.
- Заражение паразитами — одна из причин возникновения диффузных изменений.
Достаточно тяжело протекает гепатомегалия — значительное увеличение размеров печени. Причинами возникновения такой патологии являются:
- Привычка есть вредную пищу — фастфуд и полуфабрикаты, майонез и острые соусы. При таком питании железа работает в авральном режиме всегда.
- Злоупотребление алкоголем. Ферменты железы расщепляют этиловый спирт на альдегиды, которые крайне губительны для клеток печени. Регулярное употребление алкоголя разрушает печень: здоровые ткани перерождаются в жировые. Несвоевременно начатое лечение алкогольного гепатоза приводит к циррозу печени.
- Неправильный или неконтролируемый прием лекарственных препаратов, в том числе антибиотиков.
Некоторые пациенты предпочитают сами ставить себе диагнозы и назначать терапию. Такие люди не задумываются о побочных эффектах самолечения. Любой медицинский препарат нужно принимать, зная дозировку, учитывая факторы совместимости препаратов (если нужно принимать одновременно несколько медикаментов).
Печень — это большая станция фильтрации в организме. Все токсические вещества попадают в печень. Здесь они накапливаются и постепенно обезвреживаются. Когда количество вредных веществ постоянно превышает допустимые нормы, нарушается работа железы. Она уже не может полноценно справляться со своей задачей. Плохо очищенная кровь поступает в другие органы, отравляя весь организм, а в самой железе возникают различные патологии.
Бывают случаи, когда орган страдает при относительно здоровом образе жизни. Это говорит о том, что человек большую часть времени находится в стрессе или проживает вблизи предприятий, больших автострад и т.п.
Патогенез
Паренхима – это ткань печени, которая состоит из гепатоцитов. Эта ткань задействована в процессе очищения крови, которая, в свою очередь, снабжает необходимыми веществами все жизненно важные органы и обеспечивает нормальный процесс оттока желчи.
Если печень здорова, то структура клеток однородная. Жиры, которые поступают в организм с продуктами, расщепляют ферменты кишечника, после чего они попадают в печень. В свою очередь, там они преобразуются в холестерин, триглицериды и др. Когда количество триглицеридов в тканях повышается, происходит изменение паренхимы печени.
Достаточно часто наблюдаются диффузные изменения печени и поджелудочной железы. Так как органы пищеварительной системы соединяются протоками, то нередко при сбоях одного органа страдает другой. При этом может развиваться гепатомегалия, то есть существенное увеличение печени. Такие изменения паренхимы могут отмечаться при первичных и вторичных метаболических нарушениях, острых или хронических инфекционных процессах.
Степени фиброза печени у взрослых
Специалисты выделяют 5 степеней рубцевания ткани печени.
Нет фиброза.
В этом случае нет признаков гибели клеток печени (некроза) или рубцевания, несмотря на воспаление печени (гепатит).
Портальный (легкий) фиброз.
В этом случае есть участки некроза и рубцевания, затрагивающие малые и средние ветви воротной вены, несущий кровь из тонкой кишки. Структура и функция печени остаются в норме.
Перипортальный (умеренный) фиброз.
Это вариант с увеличением очагов некроза, рубцеванием и нарушением функции печени.
Мостовидный (тяжелый) фиброз.
На этой стадии рубцевание нарушило нормальный кровоток в печени, и функция еще больше нарушилась.
Цирроз.
Это постоянное рубцевание и необратимая потеря функции печени.
Классификация
В зависимости от тяжести протекания патологического процесса выделяют такие типы изменений:
- Ярко выраженные – как правило, развиваются как следствие онкологических процессов, вирусного гепатита, жировой дистрофии, алкогольной болезни. В данном случае лечение предусматривает проведение хирургического вмешательства.
- Умеренные — являются следствием нарушений питания, отравления химическими веществами, метаболических и эндокринных нарушений. Умеренные диффузные изменения паренхимы печени лечат с помощью приема медикаментов, соблюдения режима щадящего питания, очищения крови.
- Незначительные – симптомы могут не проявляться в течение длительного времени или быть слабо выраженными. Как правило, наблюдаются в самом начале патологического процесса.
Локализоваться патологический процесс может в любой части печени:
- ткани;
- паренхиме;
- стенке протока.
С учетом характера диффузных изменений печени выделяют:
- дистрофические;
- неоднородные;
- реактивные.
Также выделяют следующие типы структуры паренхимы:
- По стеатозому типу – образование жировых клеток происходит хаотично, в отдельных участках. Если клетки скапливаются в одном месте, могут образоваться кисты.
- По типу гепатоза – жировые клетки распространяются по всей ткани, нарушая нормальное функционирование печени. Диффузные изменения печени по типу гепатоза проявляются как вследствие заболеваний, так и из-за неправильного питания и злоупотребления алкоголем.
С учетом причин таких проявлений выделяют такие типы изменений в печени:
- склеротические;
- набухающие;
- дистрофические;
- гипертрофические.
4.Лечение
Терапевтическая стратегия разрабатывается исходя из установленных причин и темпов дистрофии. В большинстве случаев лечение начинают с нормализации рациона и назначения гепатопротективных средств, обычно растительного происхождения (эссенциале, гепабене и т.д.). Раннее выявление патологического процесса и своевременно начатое его лечение приводит к хорошим результатам и терапевтическому успеху. В более сложных случаях необходимы регулярные очистительные клизмы, «кишечные» антибиотики, витамины, глюкокортикостероиды, препараты калия, переливания крови, гемодиализ при почечной недостаточности, при присоединении психических нарушений – нейролептики. Быстро нарастающая функциональная несостоятельность печени приводит к общей интоксикации, и единственным способом сохранить пациенту жизнь нередко оказывается немедленная пересадка печени, – что в силу очевидных причин чрезвычайно проблематично, а чаще всего невозможно.
В то же время, жировая инфильтрация печени, т.е. накопление липидных соединений в больших объемах внутри гепатоцитов, – иногда с прорывом последних и образованием жировых кист, – допускает обратное развитие патологического процесса и поддается успешному лечению. Условием является неукоснительное соблюдение диеты и следование всем врачебным предписаниям.
Причины
Развитие диффузных изменений печени могут развиваться вследствие таких болезней и состояний:
- Сахарный диабет и ожирение.
- Хронический гепатит.
- Цирроз печени.
- Появление разнообразных новообразований.
- Вирусные инфекционные заболевания. При этом после выздоровления нормальная структура органа возобновляется.
- Паразитарная инвазия.
- Слишком большое количество жировой прослойки в организме.
- Аутоиммунные процессы в печени.
- Продолжительный прием некоторых медикаментов, в частности антибиотиков.
- Злоупотребление алкоголем.
- Несбалансированный рацион питания.
- Наследственная склонность.
- Постоянные стрессовые ситуации.
- Неблагоприятная экологическая обстановка.
Кроме диффузных изменений у больного может также развиваться гепатомегалия – увеличение печени.
Симптомы фиброза печени у взрослых
Рубцевание при фиброзе печени может повлиять на ее способность эффективно работать. Тем не менее, сам по себе фиброз не вызывает никаких симптомов. Вы можете иметь его и не знать этого.
Если фиброз прогрессирует до цирроза, основные симптомы могут включать:
- постоянные синяки на теле и кровотечения;
- усталость, спутанность сознания и слабость;
- зуд;
- плохой аппетит, тошнота и похудание;
- отек живота (асцит) и ног (пастозность);
- пожелтение кожи и глаз (желтуха).
Цирроз печени – серьезное заболевание, которое может привести к опасным для жизни осложнениям. Немедленно обратитесь за медицинской помощью, если у вас появились выше озвученные симптомы.
Симптомы
Основные признаки диффузных изменений печени являются следующими:
- Сильная потливость и повышенная утомляемость. Если потливость связана именно с поражениями печени и поджелудочной, пот имеет неприятный резкий запах. Человек жалуется на сонливость, слабость, очень сильную усталость даже при небольших нагрузках.
- Ноющая боль и дискомфорт в области правого подреберья. Если боли очень сильные, это может свидетельствовать о воспалительных процессах, злокачественных образованиях.
- Нарушение процесса переваривания пищи. Признаки поражения паренхимы – это частая тошнота и изжога, жидкий и частый стул, изменения цвета кала и мочи.
- Желтый налет и трещины на языке.
- Желтизна глаз, кожных покровов.
- Повышенная температура тела. Как правило, температура повышается несущественно и держится несколько недель.
- Ухудшение состояния кожных покровов. Может появляться сыпь, папилломы, зуд, шелушение.
- Гематомы, кровотечения.
- Головные боли, раздражительность, частая смена настроения.
Симптомы жирового гепатоза:
- Избыточная масса тела- индекс массы тела более 30
- Тошнота в утреннее время.
- Кожный зуд.
- Нарушение работы пищеварительного тракта – вздутие живота, неустойчивый стул
- Усталость, раздражительность.
- Боль или тяжесть в правом подреберье.
Злоупотребление спиртными напитками, жирная, копченая, острая пища, курение, набор массы тела — самые частые причины ожирения печени. Именно образ жизни, а не наследственность играют ведущую роль в формировании жирового гепатоза.
Анализы и диагностика
Чтобы курс лечения был максимально эффективным, необходимо провести все назначенные исследования, которые помогут подтвердить диагноз и определить особенности течения патологического процесса.
Прежде всего, пациентам проводят УЗИ печени. Такое исследование периодически желательно походить и в качестве профилактической меры здоровым людям. Эхография позволяет определить патологии печени и их особенности.
Также в процессе диагностики могут проводиться такие исследования:
- Радионуклидное сканирование – проводят при подозрениях на повреждение печени после травм, для определения метастазов.
- Компьютерная томография – позволяет определить наличие опухолей, очагов паренхиматозных кровотечений и др.
- Биопсия тканей – с помощью такой процедуры берут ткани для гистологического исследования.
- Биохимический анализ крови с печеночными пробами.
- Анализ на антитела к вирусу гепатита.
Неалкогольная жировая болезнь печени (стеатогепатоз)
Неалкогольная жировая болезнь печени ( НАЖБП ) – заболевание или спектр заболеваний, возникающих в результате избыточного накопления жиров в печени.
НАЖБП включает в себя стеатоз, неалкогольный стеатогепатит (НАСГ), фиброз и цирроз печени. Важным критерием, отличающим НАЖБП от алкогольной болезни печени, служит отсутствие употребления пациентами алкоголя в гепатотоксичных дозах, т.е. более 40 граммов чистого этанола в сутки для мужчин и более 20 граммов – для женщин. Большая часть случаев НАЖБП ассоциирована с метаболическим синдромом.
С точки зрения эндокринологии, основная причина жирового гепатоза – невосприимчивость клеток печени к действию гормона инсулина (инсулинорезистентность). Одна из функций инсулина – транспорт глюкозы внутрь клеток из крови и тканевой жидкости. При инсулинорезистентности клетки печени не получают жизненно необходимую им глюкозу и погибают, замещаясь на неприхотливые, но бесполезные, жировые клетки. Исключением являются случаи вторичной, или «специфической», НАЖБП, развитие которой связано с воздействием конкретных токсинов, лекарственных препаратов или осложненным течением заболеваний других органов и систем. Инсулинорезистентность может быть запрограммирована генетически, появиться в результате нарушений обмена веществ, быть вызвана ошибочной иммунной агрессией к инсулину и другими факторами.
Сопутствующие факторы, влияющие на замещение ткани печени жиром: интоксикации (алкогольные, профессиональные и др.), повышенное содержание жира в пище, малоподвижный образ жизни.
Ожирение − наиболее значимый фактор, связанный с стеатогепатозом. Сочетание ожирения и неалкогольной жировой болезни печени представляет научный интерес в ключе понимания патогегенеза метаболического синдрома, поскольку нарушение функции печени усугубляет инсулинорезистентность, замыкая «порочный круг». Как ожирение в целом, так и топографические особенности отложения жировой ткани в организме играют ключевую роль в патогенезе неалкогольной жировой болезни печени не только за счет избыточного образования жировой ткани, но и секреции адипоцитокинов и медиаторов воспаления (лептина, адипонектина, ФНО−α и др.), которые могут способствовать развитию инсулинорезистентности.
Как показали последние научные исследования, стеатогепатоз позиционируется как са- мостоятельный фактор риска сердечно-сосудистых заболеваний. Несомненно, печень играет важнейшую роль в развитии атерогенной дислипидемии, одновременно являясь и органом-мишенью.
Доказана также роль кишечной микрофлоры, которая опосредованно, за счет попадания липополисахаридов Грам-отрицательных бактерий в портальный кровоток, активирует через рецепторы иммуный ответ и приводит к развитию воспаления и активации продукции фиброзного матрикса.
Как показали последние научные исследования, стеатогепатоз позиционируется как са- мостоятельный фактор риска сердечно-сосудистых заболеваний. Несомненно, печень играет важнейшую роль в развитии атерогенной дислипидемии, одновременно являясь и органом-мишенью.
Неалкогольная жировая болезнь печени развивается в четыре этапа:
1. Ожирение печени, при котором наблюдается скопление большого количества липидных капель в гепатоцитах и межклеточном пространстве. Стоит сказать, что у многих пациентов это явление не приводит к серьезным повреждениям печени, но при наличии негативно влияющих факторов недуг может перейти на следующую стадию развития.
2. Неалкогольный стеатогепатит, при котором скопление жира сопровождается появлением воспалительного процесса.
3. Фиброз является результатом длительного воспалительного процесса. Функциональные печеночные клетки постепенно замещаются соединительнотканными элементами. Образуются рубцы, сказывающиеся на функционировании органа.
4. Цирроз — окончательная стадия развития фиброза, при котором большая часть нормальных тканей печени замещена рубцами. Нарушена структура и работа органа, что нередко ведет к печеночной недостаточности.
Диагностика:
При объективном осмотре, как правило, выявляются признаки ожирения. При стеатозе и НАСГ обнаруживается умеренное увеличение печени, край ее закруглен, консистенция тестоватая. При выраженном фиброзе печень становится плотной, на стадии цирроза могут быть обнаружены «печеночные знаки», спленомегалия, асцит.
· В биохимическом анализе крови может быть выявлено повышение активности сывороточных трансаминаз (АЛТ и АСТ), ГГТ, ЩФ и уровня билирубина.
Активность ГГТ повышена у большинства пациентов, как правило, не более чем в два раза, в ряде случаев это может быть единственным отклонением в биохимическом анализе. Повышение активности ЩФ наблюдается у трети больных и также обычно не
превышает норму более чем в два раза. Примерно в 20% случаев выявляется умеренное повышение содержания общего билирубина за счет прямой фракции (в 1,5-2 раза). У пациентов с циррозом печени наряду с описанными выше изменениями при нарушении синтетической функции печени выявляется снижение уровня альбумина и удлинение протромбинового времени, повышение уровня общего билирубина и МНО.
Липидный профиль. Диагностически значимые отклонения, характерные для НАЖБП в рамках МС, — повышение содержания триглицеридов (≥ 1,7 ммоль/л) и снижение уровня ХС-ЛПВП (<0,9 ммоль/л у мужчин и <1,0 ммоль/л у женщин).
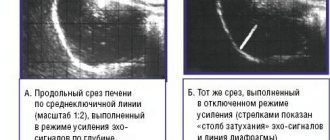
· Ультразвуковое исследование (УЗИ) печени. Ультразвуковыми признаками НАЖБП можно считать: • диффузная гиперэхогенность паренхимы печени и неоднородность ее структуры • нечеткость и/или подчеркнутость сосудистого рисунка • дистальное затухание эхо-сигнала • более высокая эхогенность печени в сравнении с корковым веществом почек. УЗИ имеет преимущества при диагностике НАЖБП на стадии цирроза печени, особенно у пациентов без клинических симптомов поражения печени. В диагностике НАЖБП возможно применение компьютерной и магнитнорезонансной томографии (КТ и МРТ)
· Биопсия печени — современный «золотой стандарт» диагностики стеатоза, воспаления и стадии фиброза при НАЖБП. Данный метод позволяет с высокой степенью достоверности подтвердить наличие НАЖБП, провести дифференциальный диагноз между стеатозом и НАСГ, оценить стадию фиброза и на основании гистологических данных прогнозировать
дальнейшее течение заболевания, а также исключить другие причины поражения печени.
· Неинвазивные методы диагностики НАЖБП: Тест ФиброМакс включает 5 не коррелирующих между собой биохимических показателей: а-2-макроглобулин, гаптоглобин, аполипо-протеин А1, γ-глутамилтранспептидазу (ГГТ) и общий билирубин, которые позволяют оценивать выраженность фиброза. С его помощью можно дифференцировать фиброз (Fl—F3) от цирроза печени (F4) Тест ФиброМетр: включает 5 показателей биохимического и клинического анализов крови — альфа-2-макроглобулин, ГГТ, мочевину, протромбиновый индекс (%), тромбоциты, позволяющие оценивать выраженность фиброза.
ФиброМетр позволяет дифференцировать умеренный фиброз (Fl—F2) от выраженного фиброза (F3) и от цирроза печени (F4)
Лечение:
В настоящее время не разработано строгих алгоритмов ведения пациентов с НАЖБП. Показано, что постепенное, умеренное снижение массы тела на фоне гипокалорийной диеты, снижения потребления жира и увеличение физической активности являются важнейшими составляющими лечения тех из них, кто имеет избыточный вес или ожирение. Существуют эффективные и действенные медикаментозные методы лечения НАЖБП.
Своевременная консультация специалистов нашей клиники и назначенное вовремя лечение предотвращает развитие цирроза и фиброза печени.
Лечение народными средствами
При диффузных изменениях паренхимы печени в легкой и умеренной форме дополнительным методом лечения могут быть некоторые народные методы, которые помогают улучшить состояние. Но перед применением любого из таких средств следует проконсультироваться с врачом и получить его одобрение.
- Отвар трав. Для его приготовления необходимо взять листья расторопши пятнистой и земляники, корни одуванчика, плоды шиповника и кукурузные рыльца в равных пропорциях, измельчить все в блендере. 2 ст. л. Средства залить 500 мл кипятка и настоять несколько часов. Процедить и добавить кипяченой воды, чтобы в итоге получилось 500 мл отвара. Принимать по 100 мл перед едой трижды в день.
- Кисель из овса. Засыпать в трехлитровую банку измельченные зерна овса так, чтобы зерно занимало треть банки, и полностью залить ее водой. Для закваски можно использовать корку ржаного хлеба или половину стакана кефира. Закваска должна перебродить 4 дня. Далее ее процеживают и настаивают еще 12 часов. После этого жидкость сливают, а гущу держат в холодильнике. Для приготовления киселя нужно взять 8 ст. л. гущи, залить их 2 стаканами воды и поварить на медленном огне 5 минут. Употреблять утром натощак.
- Настой шалфея и календулы. Смешать 3 ч. л. календулы и 2 ч. л. шалфея, залить 250 мл кипятка. Через 30 минут процедить, выпить за день в два приема.
- Травяные настои. Их можно готовить из шиповника, расторопши, череды, ромашки, мелиссы. Для приготовления настоя 2 ч. л. выбранного средства или их смеси заливают 250 мл воды.
- Тыквенное, льняное, оливковое масло. Выбранное масло нужно пить натощак по 1 ст. л. на протяжении 1-2 месяцев.
Новые методы лечения
Радиочастотная аблация
Современная хирургия позволяет применить этот метод и при метастатическом поражении печени. Источник (электрод) высокочастотного излучения через кожу, мышцы подводят к опухолевому узлу. Точность расположения электрода контролируют методом электроанатомического картирования. Излучение воздействует непосредственно на метастаз и разрушает опухолевые клетки. При этом воздействие на окружающие ткани, риск кровотечения минимальные. Процедуру можно проводить и при местном обезболивании.
Химиоэмболизация опухоли
Применяется при противопоказаниях к аблации. Обеспечив доступ к сосудам, питающим опухоль, через иглу в них вводят химиопрепарат. Это вещество «спаивает» стенки артерий, по сосудам в метастаз перестает поступать кровь и без питания опухолевый узел погибает. Происходит его асептический некроз, гибель.
Таргетная терапия биопрепаратами
Специфические, полученные в результате высокотехнологичного синтеза препараты (Сорафениб, в частности) избирательно действуют именно на онкологические клетки. Токсичные для опухолевых клеток вещества накапливаются в них и препятствуют дальнейшему росту раковых очагов. Метод применяют в комплексной терапии, как дополнение к другим методам лечения, при наличии противопоказаний к радикальному лечению.
Диета
Диета 5-й стол
- Эффективность: лечебный эффект через 14 дней
- Сроки: от 3 месяцев и более
- Стоимость продуктов: 1200 — 1350 рублей в неделю
В процессе лечения и реабилитации крайне важно придерживаться принципов диетического питания. Ведь правильная диета способствует восстановлению нормального состояния тканей печени и улучшению самочувствия. Если патологические изменения вырождены слабо, то диетическое питание поможет устранить проблему без дополнительного приема медикаментов.
Если пациент проходит лечение такой патологии, врач рекомендует придерживаться диеты Стол №5.
В меню рекомендуется ввести такие продукты и блюда:
- Хлеб вчерашней выпечки, сухарики.
- Нежирное мясо.
- Постные супы, борщи.
- Пюре из фруктов и овощей, отварные овощи.
- Нежирная ряженка, кефир, творог.
- Соки из фруктов и овощей свежие.
- Одно вареное яйцо в день.
- Некрепкий чай, отвар шиповника, компот из сухофруктов.
Есть следует маленькими порциями, 5-6 раз в день. Все блюда нужно готовить на пару, варить, тушить, запекать.
Из рациона следует полностью исключить:
- Сало, жирное мясо, жирные бульоны.
- Рыбу жирных сортов.
- Бобовые.
- Копчености.
- Грибы.
- Консервы.
- Кофе.
- Газировку, алкоголь.
- Кислые ягоды и фрукты.
- Кондитерские изделия.
Прогноз и профилактика
Если причина патологических изменений печени в неправильном образе жизни, злоупотреблении алкоголем, то при условии своевременно начатого лечения выздоровление наступает практически у всех пациентов. При соблюдении рекомендаций врача функции печени восстанавливаются практически полностью.
Опасным для жизни пациентов считается цирроз печени. При этом заболевании прогноз на выздоровление всего 50%. Остальные больные умирают в течение 5 лет. Причина такого исхода в необратимых патологических процессах в железе. Чтобы не допустить этого, нужно своевременно обращаться к врачу, вести здоровый образ жизни, проходить регулярные медицинские осмотры, при необходимости вакцинироваться от гепатита.
Список источников
- Болезни печени и желчевыводящих путей: Руководство для врачей / Под ред. В.Т. Ивашкина. М.: М-Вести, 2002. 416 с.
- Ивашкин В.Т., Ющук Н.Д. Диагностика и лечение диффузных заболеваний печени. Метод, пособие для врачей. М.: 2003. — 49 с
- Мизандари М., Мтвардзе А., Урушадзе О. и др. Комплексная лучевая диагностика диффузной патологии печени // Мед. визуализация. — 2002. — № 1. — С. 60-68.
- Панфилов С.А., Панфилова Е.В. Диагностика заболеваний печени, билиарного тракта с курсом патологической анатомии. — М.: Бином. Лаборатория знаний, 2003. 211 с.
- Степанян И.А., Кобинец Ю.В., Изранов В.А., Овчинников О.И. Диффузные изменения печени: оценка эффективности диагностики методом стандартизованной arfi-эластометрии. Лучевая диагностика и терапия. 2018;(1):30-35.
Лечение
Лечение стеатоза заключается в устранении причин, вызвавших заболевание, с последующей нормализацией процессов метаболизма. При этом врач в любом случае оценивает алиментарный статус и назначает диету. В основе лечебного питания – ограничение употребления жиров животного происхождения и быстрых углеводов. Параллельно с этим пациентам рекомендуют посильные физические нагрузки, благодаря которым происходит ускорение утилизации жирных кислот.
Медикаментозное лечение часто играет вспомогательную роль. Пациентам назначают:
- гепатопротекторы, улучшающие работу печени;
- препараты урсодезоксихолевой кислоты для предупреждения образования конкрементов.
К таким препаратам относится Фосфоглив*. Он может устранять причины повреждений и способствовать восстановлению клеток печени.