Метод выполнения спленэктомии при разрыве селезенки и наличии спаечной болезни брюшной полости
В БСМП внедрен новый метод оперативного лечения при разрыве селезенки.
Разрыв селезенки сопровождается опасным кровотечением, летальность при котором составляет от 5-45% особенно при массивных- разрывах и не своевременной диагностике. Частота разрывов селезенки колеблется от 0,5 до 12, 5%. Сквозь селезенку проходят крупные магистральные кровеносные сосуды. При разрыве селезенки объем кровопотери исчисляется литрами в минуту. Поэтому основная причина летального исхода для пострадавшего – это большая кровопотеря и геморрагический шок, при котором прекращается сердечная деятельность. После лечения разрыва селезенки (спленэктомии), возможны и другие осложнения – это посттравматические псевдокисты, абсцессы, панкреатит, тромбоцитоз. Хотя селезенка не относится к числу жизненно важных органов, однако она является основным источником лимфоцитов, продуцирует антитела, участвует в разрушении старых тромбоцитов и эритроцитов, выполняет функцию депо крови. К числу предрасполагающих факторов, повышающих вероятность повреждения селезенки, относятся недостаточно прочная тонкая капсула, полнокровие органа и его малая подвижность. С другой стороны, эти факторы несколько нивелируются тем, что селезенка защищена от внешних воздействий ребрами. Вероятность разрыва селезенки в результате травмы увеличивается при патологических процессах, сопровождающихся её увеличением и повышением рыхлости паренхимы. Кроме того, прочность селезенки в некоторой степени зависит от степени ее кровенаполнения, положение органа в момент травмы, фазы дыхания, наполнения кишечника и желудка. Чаще всего наблюдаются одномоментные разрывы селезенки с немедленным возникновением кровотечения в брюшную полость. Двухмоментные разрывы составляют около 13% от общего количества закрытых повреждений селезенки, временный период между моментом травмы и началом кровотечения в брюшную полость колеблется от нескольких часов до 1-2,5 недель. Причиной разрыва капсулы при уже имеющейся центральной или подкапсульной гематоме может быть физическое напряжение, чихание, кашель, ходьба, акт дефекации, поворот в постели и другие обстоятельства, вызывающие повышение давления в селезенке. Большинство разрывов селезенки небольшие, сопровождаются стертой симптоматикой и диагностируются лишь через несколько часов, когда состояние больного ухудшается из-за продолжающейся кровопотери и скопления достаточного количества крови в брюшной полости при двухмоментных повреждениях селезенки профузное кровотечение наблюдается чаще и клинические симптомы четче выражены.
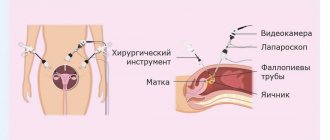
Нами применен модифицирован параректальный доступ слева, который от традиционного параректального и Т-образного разреза отличается тем, что в проксимальном направлении он идет на 5-7 см параллельно левой реберной дуге. Данный доступ менее травматичный чем Т-образный и он позволяет наиболее оптимально выйти на ворота селезенки, произвести спленэктомию и адекватно санировать брюшную полость при имеющейся спаечной болезни брюшной полости. Исход заболевания – выздоровление.
Предложенный авторами оперативный доступ при разрыве селезенки у пациентов с сопутствующим диагнозом спаечная болезнь брюшной полости является оптимальным, так как он позволяет провести наиболее адекватную ревизию и санацию брюшной полости, что является основным во избежание часто возникающих различных тяжелых осложнений после спленэктомии. Поэтому при подобных клинических ситуациях он может быть применен в любом хирургическом отделении, так как не требуется для этого каких либо дополнительных средств.
Разрыв селезенки является опасным осложнением в абдоминальной хирургии, причиной которых могут быть как травма, так и различные заболевания. Летальность при этом осложнении, если не своевременно поставлен диагноз или возникли осложнения, после спленэктомии, особенно гнойные, остается высоким. Поэтому своевременное и адекватное лечение разрыва селезенки позволяет избежать этих осложнений и добиться выздоровления пациента. Учитывая это предлагаемый авторами оперативный доступ при разрыве селезенки у пациентов с сопутствующим диагнозом – спаечная болезнь брюшной полости является оптимальным и может быть применен в любом хирургическом отделении при подобных клинических ситуациях.
Авторы:
Кветко Владимир Владимирович ординатор хирургического отделения УЗ «ГКБСМП г. Гродно»,
Климович Иосиф Иосифович – профессор 2-й кафедры хирургических болезней ГрГМУ.
Распространение заболевания.
Кисты селезенки наблюдаются у 0,5 — 1% населения. При этом у половины пациентов кисты выявляются случайно, в ходе планового обследования. У женщин кисты селезенки встречаются в 3–5 раз чаще, чем у мужчин, и выявляются преимущественно в период между 35 и 55 годами. Аналогично кистам печени, кисты селезенки бывают одиночными, множественными, истинными и ложными.
Пучков К.В., Иванов В.В., Поддубный И.В., Толстов К.Н. Лапароскопическая спленэктомия: хирургическая тактика и технические аспекты: монография. — М.: ИД МЕДПРАКТИКА — М. — 2007. — 88 с
Лечение патологии
Когда у больного возникает тревожная симптоматика, то ему нужно срочно оказать первую помощь.
| Первоочередные действия | Описание |
| Больного укладывают на спину | Если у человека в боку со стороны селезенки ощущается толчок, то его нужно уложить на спину, затем под головой должен быть небольшой валик |
| Надавить посредине грудной клетки | Данное действие поможет приостановить обильное кровотечение, что возникло на фоне разрыва органа |
| Повторять надавливания на грудную клетку | Манипуляции с надавливанием помогают блокировать внутреннее кровотечение до приезда скорой помощи |
| Приложить холодный компресс | Для блокирования кровотечения рекомендуется прикладывать холодные компрессы к области живота |
Стоит отметить, что причины, провоцирующие эту патологию, могут вызвать как единичные крупные разрывы, так и небольшие по площади, но множественные повреждения этого органа. Как правило, крупный разрыв тканей селезенки сразу демонстрирует симптомы, о которых упоминалось в этой статье.
Во втором случае симптомы могут проявляться не сразу и быть отсроченными. Иногда множественные разрывы тканей селезенки диагностируют только тогда, когда кровь, сочащаяся сквозь раны, заполняет собой большую часть брюшной полости. Такие осложнения могут нести большой риск для здоровья человека. Лечение разрыва тканей селезенки производится только в стационарных условиях. Существует два способа избавления от этой проблемы: хирургическое вмешательство, направленное на частичное удаление тканей, либо полная резекция органа.
Важно понимать, что лечение этой патологии хоть и позволит избавиться от основной проблемы, но не сможет полностью вернуть человеку здоровье. Как правило, у людей, пострадавших от разрыва тканей селезенки, при успешно проведенной операции наблюдается тотальное снижение защиты организма, потеря иммунитета и сильное увеличение количества тромбоцитов в крови. Эти последствия являются трудноустранимыми.
Профилактические мероприятия
Чтобы предотвратить возможное повреждение тканей селезенки, следует соблюдать элементарные правила:
- Никогда не нарушать постельный режим при респираторно-вирусных недугах.
- Регулярно выполнять физические упражнения.
- Соблюдать меры предосторожности по травмированию области селезенки.
- Минимизировать подъемы тяжестей.
- Беременным рекомендовано обязательно носить бандаж.
- Своевременно лечить инфекционные и другие недуги, что могут приобрести хронический характер.
Данные профилактические правила помогут минимизировать риски вероятного разрыва селезенки.
Диагностирование
Разрыв селезенки сопровождается интенсивной болью, которую невозможно игнорировать. Именно она заставляет человека обратиться к врачу. Специалист учитывает не только жалобы пострадавшего, но данные физикального обследования, результаты измерения пульса и давления. При осмотре больного врачи обращают внимание на опухшую и жесткую на ощупь брюшную стенку, на наличие ссадин, гематом и прочих признаков травмы. Однако поставить диагноз на основе одной лишь симптоматики довольно сложно. Подобные проявления возникают и при поражении других внутренних органов.
На начальных этапах диагностирование патологии осуществляется с учетом клинической симптоматики, результатов рентгенографии, лапароскопии и прочих методов.
разрыв селезенки, поддиафрагмальная гематомаНа рентгенограмме слева под диафрагмой визуализируется однородное затемнение, смещающее расширенный желудок, почку и часть кишки вправо и вниз. При отсутствии явной симптоматики данные рентгенографии считаются неспецифичными — не позволяющими поставить диагноз.
- Ангиография – рентгеноконтрастное исследование, позволяющее обнаружить повреждение сосудов и определить обширность кровотечения. Данный метод требует много времени, дорогостоящего оборудования и специально обученного персонала. Он применяется крайне редко.
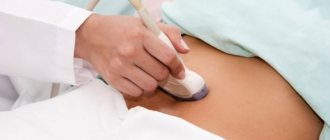
- Ультрасонография — оценка состояния поврежденного органа, выявление свободной жидкости в брюшной полости и неподвижности диафрагмы, определение симптома «плавающих петель» и снижения эхогенности селезенки.
- Лапароскопия — диагностически значимый, информативный и широко распространенный метод обнаружения повреждения. Он позволяет подтвердить предполагаемый диагноз и точно установить локализацию источника кровотечения. Специалисты на хирургическом столе пунктируют брюшную полость и вводят внутрь эндоскоп. С помощью его устанавливают наличие травмы.
- Лапароцентез проводится при отсутствии эндоскопов или при наличии у больного противопоказаний к лапароскопии. Это альтернативная методика, заключающаяся в прокалывании передней брюшной стенки троакаром, введении через него катетера и удалении содержимого из абдоминальной полости. Лапароцентез подтверждает наличие кровотечения, но не определяет его источник.
- Анализы крови на начальном этапе могут давать нормальные результаты. Их малоинформативность обусловлена компенсаторным восстановлением состава периферической крови. В дальнейшем нарастают признаки анемии, гиповолемии, эндотоксикоза.
Обнаружить разрыв селезенки совсем непросто. Диагностика требует тщательного осмотра пострадавшего, изучения клинической картины, правильной трактовки результатов аппаратных исследований. Только при проведении операции специалисты могут со 100%-ной уверенностью подтвердить факт разрыва селезенки.
Причины, что провоцируют повреждение и разрыв селезенки
Существует множество причин, вследствие которых происходит повреждение целостности органа. Также стоит обратить внимание, что повредить селезенку могут не только механические факторы, но еще и патологические процессы, что присутствуют в организме.
Среди самых распространенных причин выделяют следующие:
- Травмы механического характера (силовое воздействие в область расположения органа).
- Инфекционные недуги, что вызывают увеличение селезенки и приводят до критического состояния.
- Чрезмерные физические нагрузки.
- Высокий уровень наполняемости кровью органа.
- Тяжелый процесс родоразрешения.
- Воспалительные процессы, что наблюдаются в соседних органах (вирус гепатита, цирроз и прочее).
- Возникновение доброкачественных или злокачественных новообразований.
- Клональные недуги кроветворной системы.
Порой очень сложно самостоятельно диагностировать разрыв селезенки и предотвратить критическое состояние. Комплексная симптоматика помогает специалистам установить диагноз в минимальные сроки, и своевременно купировать патологию, предотвращая последствия после ее разрыва.
Если рассматривать клиническую картину после разрыва селезенки и компетентной помощи, то прогнозы для жизни больного остаются благоприятными.
Однако, если больной своевременно не вызвал скорую помощь, а применил самолечение в виде болеутоляющих препаратов, то не исключается летальный исход.
Причины
Высокоэнергетические травмы — непосредственная причина разрыва селезенки. Орган повреждается при падении, ранении или ударе в живот, в результате автомобильной, бытовой или производственной катастрофы. Травмы селезенки могут иметь профессиональный или криминальный характер. У детей она повреждается во время драк или подвижных игр. Ребенок падает или получает удары в левую часть груди и живота.
Факторы, способствующие разрыву органа:
- Истонченная капсула, полнокровная и рыхлая паренхима,
- Неподвижность селезенки,
- Дисфункция системы кроветворения,
- Повышенная нагрузка на селезенку при затянувшихся и тяжелых инфекционных процессах,
- Чрезмерное физическое напряжение,
- Тяжелые роды,
- Колоноскопия и прочие инвазивные лечебно-диагностические процедуры,
- Слабость мышц пресса.
Заболевания, при которых развивается спленомегалия, нередко приводят к разрыву органа. К нетравматическим причинам поражения относятся:
- Инфекционный мононуклеоз,
- Увеличение селезенки токсического, аутоиммунного или инфекционного происхождения,
- Гематологические заболевания,
- Онкологические патологии,
- Абсцесс селезенки,
- Малярийная инфекция,
- Метаболические нарушения,
- Врожденные аномалии селезенки,
- Воспаления близлежащих органов – печени, почек.
При наличии у больного перечисленных заболеваний оболочка селезенки постепенно истончается, а чувствительность повышается. Селезенка может разорваться независимо от общего самочувствия человека. Идеальное функционирование внутренних органов минимизирует риск наступления подобного события. При нарушении работоспособности костного мозга, эндокринных желез и иммунной системы вероятность разрыва существенно возрастает.
Существует также спонтанный разрыв селезенки, который происходит без видимой причины. Подобное название считается условным, поскольку в большинстве случаев поражению органа предшествует незначительная травма. При наличии нормальной паренхимы она не приводит к нарушению целостности. Чтобы случился самопроизвольный разрыв патологически измененной селезенки, достаточно сделать неловкое движение или чихнуть.
Какие симптомы патологии?
При появлении свободной внутрибрюшинной крови начинают развиваться устойчивые диффузные боли в животе, раздражение брюшины и сильная чувствительность. Если внутрибрюшное кровотечение превышает 5-10 % от объема крови, могут проявиться клинические признаки раннего шока.
- Симптомы включают в себя тахикардию, тахипноэ, беспокойство и тревогу.
- Бледность кожных покровов — неспецифический симптом и слабо проявляющийся, его могут различить только близкие люди пациента, которые знают его давно.
- Кроме того, клинические признаки включают снижение капиллярного наполнения и пульсового давления.
- С увеличением кровопотери в брюшной полости наблюдается вздутие живота, перитонеальные симптомы и явный шок.
Гипотония у пациента с подозрением на травму селезенки, особенно в молодом и здоровом возрасте, является причиной серьезного необходимого срочного хирургического вмешательства. Такое состояние должно привести к немедленной диагностической оценке и вмешательству либо в условиях операционной, либо интервенционной радиологии, особенно в случае некомпенсированного шока.
Диагностика кисты селезенки.
Кисты селезенки выявляются в большинстве случаев в ходе диспансерного осмотра и планового обследования, а также во время диагностического поиска по поводу желудочно-кишечных заболеваний в ходе ультразвукового исследования и компьютерной томографии с болюсным контрастированием.
В диагностическом алгоритме при выявлении одиночных кист селезенки ключевым вопросом является определение непаразитарного характера обнаруженных кист. Для решения этого вопроса необходимо провести серологические исследования с паразитарными диагностикумами на наличие эхинококкоза (реакция Каццони и гемаглютинации) и альвеококкоза (реакция латекс-агглютинации).