Заболевания слизистой оболочки полости рта очень часто проявляются как воспаления, и в этом смысле они являются бытовыми синонимами воспаления слизистой оболочки полости рта. Если воспаление охватывает всю слизистую рта, то обычно используют обобщенный термин «стоматит». Но при выраженной локализации существуют и дополнительные термины: гингивит и гингивостоматит (для десен), хейлит (при локализации на губах), глоссит (при локализации на языке) и другие обозначения. Более того, часто эти локализованные стоматиты вполне обоснованно рассматривают как отдельные заболевания и, как следствие, как специфические воспаления слизистой рта.
Воспаления слизистой оболочки полости рта могут быть самостоятельным заболеванием (заболевания слизистой оболочки полости рта) или следствием и симптомом других патологий. При этом воспаления полости рта могут иметь хроническую или острую форму.
Профилактические меры
Чтобы десны оставались здоровыми, нужно соблюдать правила:
- чистить зубы регулярно и делать это правильно;
- сбалансированно питаться;
- своевременно лечить имеющиеся аномалии прикуса;
- проходить профилактические осмотры у стоматолога ежегодно;
- раз в год делать профессиональную гигиену зубов.
Также важно отказаться от курения. Табачный дым сужает кровеносные сосуды, из-за чего кровоснабжение десен ухудшается.
Содержание:
- Самые распространенные заболевания десен
- Почему возникают болезни десен
- Как проявляются болезни
- Лечение
- Профилактические меры
4.1. Гигиена ротовой полости 4.2. Физиолечение 4.3. Противовоспалительные средства 4.4. Кюретаж 4.5. Хирургическое лечение
Переживая за белизну зубов и эстетику улыбки, люди часто забывают о здоровье десен. Между тем, в числе прочих стоматологических заболеваний их патологии составляют весомую конкуренцию кариесу. Более того, преждевременное расшатывание и выпадение резцов и моляров очень часто связано с инфицированием удерживающего их аппарата.
Виды патологий
В соответствии с классификацией МКБ-10 для стоматологии, лечение заболеваний слизистой оболочки полости рта проводится по четырем категориям. Выделяют воспалительные, инфекционные, вирусные и грибковые болезни. Лечебный план зависит как от степени выраженности негативной симптоматики, так и от индивидуальных особенностей организма пациента, проявляющихся, в том числе, в реакции на определенные группы медицинских препаратов.
Инфекционно-вирусные процессы
Форма развития напрямую связана с источником возникновения — так, для патологических циклов, спровоцированных занесением вирусной инфекции, характерны следующие разновидности:
- Катаральная – состояние, характеризующееся выраженными отеками и высыпаниями, на поверхности которых формируется налет серого оттенка.
- Афтозная – поражение слизистой оболочки полости рта, сопряженное с образованием болезненных пузырей, оставляющих после себя участки эрозии.
- Язвенная – схожа по симптоматике с первым вариантом, однако отличается более выраженным болевым синдромом.
Рассмотрим основные заболевания, относящиеся к категории инфекционных.
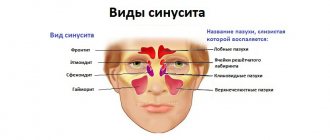
Фарингит
Воспалительный процесс, поражающий область глотки, вызываемый как занесением вируса пневмококка, так и систематическим вдыханием дыма, загрязненного или холодного воздуха. Сопровождается дискомфортом при глотании, обострением восприимчивости и непреходящим чувством першения, а также общим недомоганием и повышением температуры. Диагностируется при визуальном осмотре и с помощью исследования пробы мазка. В сложных случаях лечится антибиотиками, однако в большинстве ситуаций достаточно терапевтического курса, включающего регулярные ингаляции, полоскания и компрессы.
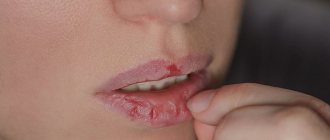
Глоссит
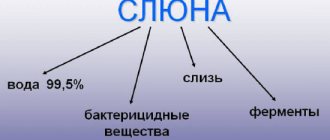
Заболевание слизистой поверхности языка, приводящее к изменению его структуры и оттенка. Вероятность занесения инфекции повышается при систематическом употреблении горячих или спиртных напитков и острой пищи, несоблюдении гигиенических норм, а также ожоговых и механических повреждениях тканей. Первичная симптоматика характеризуется дискомфортом и чувством жжения. По мере развития патологии образуются участки покраснения, усиливается интенсивность выделения слюны, а также ухудшается вкусовое восприятие.
Продолжительное отсутствие врачебного вмешательства ведет к обширному отеку, затрудняющему выполнение привычных функций, а также к формированию наростов. Медикаментозный курс лечения глоссита предусматривает особый диетический режим, исключающий из рациона твердые продукты.
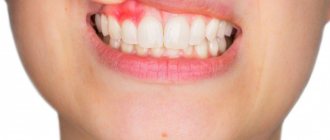
Гингивит
Воспалительное заболевание слизистой оболочки десен, наиболее часто диагностируемое в подростковом периоде, а также у беременных пациенток. Разнообразные формы проявления обусловливают наличие дополнительной классификации:
- Язвенно-некротическая – поражает ткани полости рта, провоцирует увеличение лимфоузлов и характеризуется выраженным болевым синдромом.
- Катаральная и атрофическая – вызывают отечность, зуд, кровотечение, острую реакцию на температурные изменения, а также ослабление структуры.
- Гипертрофическая – проявляется заметным увеличением размеров десневых сосочков, сопровождается кровоточивостью и болезненными ощущениями.
Сроки лечения гингивита зависят от стадии, на которой выявляется патология. Приоритетной задачей стоматолога выступает удаление зубного налета и купирование воспалительных процессов.
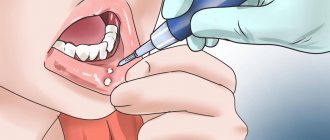
Стоматит
Занесение инфекции осуществляется разными способами, чаще всего – выступает следствием механического повреждения тканей. По мере развития образуются характерные округлые язвы, локализующиеся с внутренней стороны губ и щек, а также в области корня языка.
При диагностировании рекомендуется проводить лечение слизистой оболочки полости рта, предварительно исключив из повседневного обихода средства, содержащие лаурилсульфат натрия, поскольку активный компонент провоцирует дополнительное раздражение. Снятию болевого синдрома способствуют анестетики, а для удаления пленки применяются антисептические и противовоспалительные составы.
Особенности слизистой оболочки полости рта
Отрицательные факторы окружающей среды (температурные, механические, инфицирующие, и другие) чаще всего в первую очередь атакуют полость рта организма человека. И первым барьером для отрицательных факторов обычно является слизистая оболочка, покрывающая полость рта.
Слизистая в полости рта имеет многослойную структуру, но в упрощенном виде ее можно представить в виде внешнего слоя плоского эпителия, собственно слизистой оболочки (соединительной ткани), подслизистого слоя, причем все слои расположены на мышечной оболочке. Собственно слизистая в виде сосочков волнами (ворсинками) внедрена в эпителиальный слой. Соотношение слоев различно для разных участков полости рта. Каждый слой имеет собственные характеристики и свойства, содержит помимо основного вещества множество дополнительных элементов. Например, эпителиальный слой, обращенный непосредственно в полость рта, может слущиваться, ороговевать, но при этом быстро восстанавливаться. Собственно слизистая оболочка содержит многообразные элементы иммунной защиты (макрофаги, тучные клетки – носители биологически-активных веществ, которые являются потенциальными медиаторами воспаления, плазматические клетки и др.). Слои слизистой насыщены капиллярными и лимфатическими сосудами, нервными волокнами и сплетениями.
Результатом такой особой организации оболочки являются ее уникальные свойства (по сравнению со свойствами иных слизистых оболочек человеческого организма): устойчивость к физическо-химическим раздражителям, устойчивость к инфицированию (и к воспалениям полости рта), высокая восстановительная способность (регенерация).
Лечение
Лечить болезни десен нужно под контролем стоматолога. Хороших результатов позволяют добиться такие методики, как:
- профессиональная гигиена;
- физиолечение;
- прием противовоспалительных средств;
- кюретаж;
- хирургическое лечение.
Остановимся на каждой из них более подробно.
Гигиена ротовой полости
По эффективности эта процедура в разы лучше обычной домашней чистки зубов. Используя ультразвуковой скалер, стоматолог убирает мягкие и твердые отложения. В итоге эмаль становится идеально чистой, десны оздоравливаются, начинают более плотно прилегать к зубам.
Такого лечения достаточно, если заболевание только начало развиваться. В идеале проходить гигиеническую чистку нужно каждый год. Тогда риск пародонтита будет в разы ниже.
Физиолечение
Показано при хронических болезнях десен. При патологиях, протекающих в острой форме, оно не используется. Может выступать в качестве основного или дополнительного метода терапии при пародонтозе. Самые популярные варианты физиолечения:
Электрофорез. В ткани пародонта вводят специальные лекарственные составы с помощью постоянного тока. Методика позволяет доставлять важные компоненты прямо в измененные зоны полости рта, за счет чего лечебный эффект отмечается уже после первого сеанса. Электрофорез отлично борется с запущенным пародонтитом. С его помощью можно убрать отечность, воспаление, зуд, заметно снизить кровоточивость.- Массаж. Может проводиться пальцами или с помощью специального вакуумного аппарата. Воздействие на ткани усиливает кровоснабжение, разгоняет лимфу, приводит в норму обмен веществ. С помощью одного массажа нельзя купировать все симптомы пародонтита и пародонтоза, но облегчить течение болезни реально.
- Вакуумное лечение. Предусматривает применение особых наносных установок. Они искусственным путем надрывают поверхностные капилляры, в результате чего появляются небольшие гематомы. В ходе рассасывания последних повышается местный иммунитет. Вновь образовавшиеся кровеносные сосуды являются более плотными и эластичными, чем их предшественники. В итоге местный кровоток нормализуется, процесс атрофии становится едва выраженным или исчезает полностью.
- Дарсонваль. Показан при наличии пародонтальных углублений, заполненных гнойным содержимым. Их обрабатывают слабыми токами высокой частоты, благодаря чему снижается чувствительность и улучшается местное кровоснабжение.
Противовоспалительные средства
Обычно антивоспалительные препараты пациенты принимают параллельно с прохождением физиопроцедур после проведения профессиональной гигиены. Такое лечение является комплексным, а потому оказывается наиболее эффективным.
Лекарства можно наносить на воспаленную область в виде гелей, мазей, растворов или принимать внутрь. Важно не использовать их без назначения врача.
Кюретаж
Необходимость в нем возникает, если визуализируются пародонтальные карманы. При их глубине до 5 мм процедуру проводят под местной анестезией. Надрез при этом не производят. Если болезнь сильно запущена, выполняют рассечение воспаленной десны, чтобы получить доступ к измененному корню и качественно очистить его от твердых отложений.
С помощью кюретажа можно значительно уменьшить большие пародонтальные щели и полностью избавиться от маленьких. В последующем для поддержания удовлетворительного состояния десен пациенту достаточно один-два раза в год удалять камень ультразвуковым скалером или лазером.
Хирургическое лечение
Используется только в том случае, если все описанные выше методики оказались неэффективными. Тогда больному дают направление к челюстно-лицевому хирургу, чтобы тот принял решение, как лечить болезнь дальше.
В запущенных случаях может потребоваться операция по замене пораженных участков искусственным имплантом. Еще между костью челюсти и десной могут установить специальную мембрану, которая ускоряет регенерацию и способствует естественному росту кости. Нередко в хирургической практике используются лоскутные операции. Они напоминают кюретаж, но предусматривают более глубокое проникновение.
Важно понимать, что хирургическое лечение — это крайняя мера. Его используют, только если воспаление развивается стремительно, а остановить или хотя бы замедлить его не удается.