Если у человека появляется болевой синдром в области левой стороны подреберья, первые подозрения сразу же падают на поджелудочную железу или желудок. Однако беспокоить может и другой, соседний орган.
Селезенка — одна из самых загадочных органов, функции которого до конца не изучены. Это важнейший орган, помогающий иммунной системе: именно он справляется с фильтрацией клеток крови, зараженных вирусами. Селезенка — орган-резервуар, депо крови.
Болевой синдром в селезенке без воздействия внешних факторов возникает лишь в одном случае — при ее значительном увеличении. Зачастую больные жалуются просто на дискомфорт, тянущие ощущения в левой половине живота.
Заболевания, которые вызывают боль в селезенке:
- Инфекционные заболевания (брюшной тиф, гепатит, сибирская язва, инфекционный мононуклеоз, сифилис, туберкулез) Многие инфекционные заболевания затрагивают селезенку, вызывая болевой симптом и начиная разрушительный процесс.
- Травматические состояния селезенки Они делятся на два вида: открытого и закрытого типа. К первому относятся колотые, огнестрельные ранения грудной области слева или верхней части брюшной полости. Травмы закрытого типа — ушибы и переломы. В ряде случаев у селезенки могут возникать разрывы, что сопровождается внутренними кровотечениями. Повреждения органа, как правило, характеризуются острой болью, отдающей в любые части тела, а также общим ухудшением состояния.
- Инфаркт органа Случается как результат тромбоэмболии, а также тромбоза. Состояние человека при инфаркте селезенки напрямую связано с величиной патологии. Если он небольшой, то вероятно бессимптомное течение. При крупном инфаркте возникает болевой синдром в левом подреберье с иррадиацией в область спины, реагирующий на дыхание.
- Абсцесс селезенки Картина патологии — лихорадка, боли в животе и груди, мышечное напряжение.
- Паразитные заболевания (чаще всего эхинококкоз)
- Доброкачественные и злокачественные новообразования
- Увеличение селезенки часто сочетается с увеличением печени (гепатолиенальный синдром), что наблюдается при циррозе печени, портальной гипертензии, болезнях крови.
Любая боль в организме — это сигнал о помощи.
Не стоит слепо игнорировать ее, и принимать обезболивающие таблетки без разбора. Болевые ощущения и дискомфорт в области левого подреберья могут свидетельствовать о нескольких проблемах.
Точную причину выявить в силах только врач.
При появлении болей неясного характера в левом подреберье вы можете обратиться в нашу клинику. Для правильной постановки диагноза специалисты произведут осмотр и опрос, а также назначат необходимые исследования. Во время консультации вы можете обсудить все симптомы, чтобы подобрать максимально эффективную и безопасную терапию.
Диагностика и лечение
Диагностика заболеваний селезенки начинается с тщательного осмотра врачом. После проведения пальпации, сбора анамнеза потребуются дополнительные исследования — УЗИ, рентгенография, МРТ или пункция. Также обязательна лабораторная диагностика.
Первичная задача — правильно поставить диагноз, для того чтобы назначить эффективное лечение. Оно должно происходить только под контролем опытного специалиста.
Профилактические мероприятия для поддержания органа в здоровом состоянии очень просты: правильное питание и здоровый образ жизни. Селезенка начинает лучше работать при регулярных физических нагрузках, а также при специальных дыхательных упражнениях.
Боли в селезенке возникают, когда орган значительно увеличился в размерах. Это может свидетельствовать о различных заболеваниях, диагностировать которые может только квалифицированный врач. Крайне не рекомендуется самостоятельно ставить себе диагноз и, тем более, подбирать лечение.
Ведь селезенка является одним из важных органов, отвечающих за поддержку иммунитета человека.
Своевременное обращение к специалистам поможет Вам решить проблему на раннем этапе с минимальными повреждениями.
Для ранней диагностики проблем со здоровьем вы можете пройти в нашем центре комплексную диагностику организма.
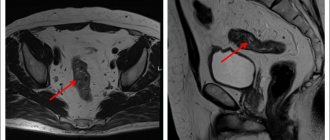
Лучшая диагностика боли в селезенке — МРТ селезенки
Вы можете записаться на консультацию прямо сейчас: онлайн или по номеру телефона
Почему болит селезенка?
Основные функции селезенки в организме – фильтрация крови и выработка антител для борьбы с бактериями и вирусами. При болезнях или травмах селезенка болит, может возникать тяжесть в боку. Дискомфорт ощущается в области левого подреберья – именно здесь расположен орган.
Определить, почему появились болевые ощущения и связаны ли они с патологиями селезенки, поможет врач клиники MedEx.
Характер болей в области селезенки
Боль в селезенке может быть резкой или постоянной. Иногда она ощущается как опоясывающая или отдает в поясницу, лопатку, левое плечо, может становиться интенсивнее при вдохе. В некоторых случаях боль сопровождают другие симптомы: холодный пот, повышенная температура, тошнота.
Обязательно отметьте характер боли и подробно расскажите о своих ощущениях врачу: это важно для точной диагностики.
Какие патологии селезенки сопровождаются болью
Болезненность в области селезенки может появиться в любом возрасте и вне зависимости от пола.
Почему болит селезенка у женщин и мужчин:
- Из-за увеличения органа. Селезенка может увеличиться, к примеру, если есть проблемы с печенью и нарушается нормальный отток крови.
- При абсцессе: острая пульсирующая боль может быть вызвана воспалительным процессом в селезенке.
- При инфаркте селезенки, когда артерия закупоривается тромбом и серьезно нарушается кровоснабжение органа. Это опасное состояние, которое часто сопровождается сильной болью.
- При наличии новообразований различного характера, например, кист.
- При травмах. После ДТП или падения с высоты возможны разрывы селезенки и внутренние кровотечения, поэтому при резкой боли в левом боку в таких случаях срочно вызывают «скорую помощь».
Причиной боли в селезенке могут быть также вирусные заболевания, во время которых селезенка выполняет свою иммунную функцию особенно активно и может немного увеличиться. Такая боль носит временный характер и проходит вместе с инфекционной болезнью.
Другие причины боли в левом подреберье
Даже если кажется, что болит именно селезенка, источником боли с левой стороны могут быть органы пищеварительной системы:
- Желудок;
- Верхние отделы кишечника;
- Поджелудочная железа, которая также находится слева под ребрами.
Отличить боль в селезенке от патологий других органов и назначить корректное лечение может только врач.
Установить причину боли у мужчин и женщин поможет УЗИ селезенки или общее УЗИ органов брюшной полости – безопасное и комфортное ультразвуковое исследование. Чтобы результат был точным, без посторонних шумов и помех, важно делать УЗИ на современном оборудовании премиум класса. Именно с такой аппаратурой работают врачи клиники MedEx: мы используем аппарат Siemens ACUSON S 1000.
Записаться к врачу в Москве с болью в селезенке
Если боль в области селезенки и прилегающих к ней органов возникает часто, важно вовремя получить консультацию врача. Составить план диагностики в клинике персональной медицины MedEx вам поможет врач-терапевт – универсальный специалист, который координирует лечение всех систем и органов в организме человека.
Стоимость
| Наименование услуги | Цена, руб. |
| Прием врача-терапевта первичный (осмотр, консультация кандидата медицинских наук) | 3500 руб. |
| Прием врача-терапевта повторный (осмотр, консультация кандидата медицинских наук) | 3000 руб. |
| УЗИ селезенки | 1500 руб. |
| УЗИ лимфатических узлов (одна анатомическая зона) | 1200 руб. |
| УЗИ слюнных желез | 1200 руб. |
| УЗИ плевральной полости | 1700 руб. |
| УЗИ печени | 1500 руб. |
| УЗИ гепатобиллиарной зоны | 2400 руб. |
| УЗИ желчного пузыря с определением его сократимости | 2000 руб. |
| УЗИ поджелудочной железы | 1500 руб. |
| УЗИ органов брюшной полости (комплексное) | 2700 руб. |
| УЗИ органов брюшной полости, почек и надпочечников | 3700 руб. |
| УЗИ определение жидкости в брюшной полости | 1500 руб. |
Все цены указаны с учетом налогового вычета.
Записаться
Обратитесь к нашему доктору
Записаться на прием
Джгаркава Теа Гочаевна
Терапевт-кардиолог
Стаж: 5 лет
Подробнее
Причины увеличения селезенки у детей
У ребенка увеличение селезенки, причины и лечение имеют свои особенности. Основной причиной спленомегалии у детей являются заболевания крови и инфекции. У грудничков болезнь часто развивается из-за малого наполнения органа кровью, а также на фоне дряблости мышц живота и рахита.
К прочим частым провоцирующим патологию у детей болезням можно отнести:
- брюшной тиф;
- врожденный порок сердца;
- туберкулез;
- корь, краснуха, дифтерия;
- лейкоз;
- токсоплазмоз.
Развитию патологии у детей могут способствовать гельминтозы, в частности шистосомоз и эхинококкоз (редко для стран СНГ).
Что такое спленомегалия
Селезенка является самым большим лимфоузлом в человеческом теле
, располагается она в левой части брюшины, тесно соприкасаясь с толстой кишкой, почкой (левой), поджелудочной железой и диафрагмой.
Спленомегалия
– диагноз, который ставят медики, когда масса селезенки превышает 200г. Увеличенный орган способен захватывать больше кровяных клеток, но при этом ухудшается его фильтрующая функция. Извлечение из крови большого количества клеток снижает число
лейкоцитов, эритроцитов и тромбоцитов
. Такое стремительное и активное разрушение кровяных телец приводит к анемии, частным инфекционным заболеваниям, ухудшению свертываемости крови.
Увеличение селезенки может быть на фоне заболеваний различной природы, от простых инфекций до рака. Если селезенка увеличена не сильно, то болевые ощущения могут отсутствовать, но иногда орган становится настолько большим, что начинает сдавливать располагающиеся рядом внутренности, возникают дискомфорт и болевые ощущения.
Профилактика спленомегалии
Следует понимать, что само по себе увеличение селезенки редко приводит к тяжелым последствиям. Гораздо большую опасность несет первопричина спленомегалии. Важно принимать профилактические меры, предупреждающие развитие болезни:
- отказ от вредных привычек;
- своевременная вакцинация;
- лечение всех заболеваний в анамнезе;
- профилактические осмотры узких специалистов.
Важно делать прививки перед поездками в экзотические страны.
Профилактика спленомегалии заключается в принятии мер против возможного разрыва органа. Это значит, что необходимо всегда использовать ремни безопасности, не прыгать с высоты и избегать сильных ударов в область живота.
Этиология болезни
Причины увеличения селезенки следующие:
- заболевания печени (самая частая причина): цирроз, алкогольный гепатит, гепатоз, гепатит B, C;
- рак крови;
- различные инфекции: микробактерии, бруцеллез, сепсис и т.д.;
- нарушения кровотока и тромбозы;
- вирусы: краснуха, мононуклеоз, корь, СПИД и пр.;
- аутоиммунные болезни: ревматоидный артрит, красная волчанка, периартериит;
- попадание в организм членистоногих и гельминтов;
Повреждение селезенки (при падении) может спровоцировать возникновение гнойников, опухолей, инфарктов или кист селезенки, что также приводит к сбоям в функционировании органа.
Патологии печени
– самая частая причина нарушений работы селезенки. Именно эти два органа наиболее тесно взаимодействуют: отфильтрованная в селезенке кровь из пищеварительной системы, попадает в воротную вену, а оттуда в печень, где происходит ее дальнейшее очищение от токсинов. Таким образом, любое нарушение естественного течения данного процесса, приводит к спленомегалии. Верно и то, что неправильное функционирование селезенки обязательно приводит к нарушениям работы печени.
Как проявляется спленомегалия
Симптомы болезни проявляются интенсивнее по мере роста органа. Иногда заметить патологию удается лишь тогда, когда селезенка увеличена очень сильно. Медики различают 4 стадии спленомегалии:
- 1 стадия
– орган можно прощупать, что невозможно при его нормальных размерах; - 2 стадия
– селезенка занимает область от пупка до подреберья; - 3 стадия
– орган достигает средней линии живота; - 4 стадия
– селезенка выступает в тазовую область и правую часть брюшины.
Осложнения
Злокачественная опухоль может распространяться в головной, спинной мозг и вызывать неврологические осложнения. Сдавление нервов приводит к болям. Очаги в лимфатических узлах, которые находятся внутри грудной клетки, может привести к кашлю, затруднению дыхания, болям за грудиной.
Селезенка не является жизненно важным органом, поэтому после ее удаления человек может жить, как прежде, не испытывая каких-либо симптомов, связанных с ее отсутствием. Однако, в некоторой степени снижается иммунная защита, и пациент становится более уязвим к инфекциям.
Список источников
- В.В. Войцеховский, Н.Д. Гоборов. Спленомегалия в клинической практике /Амурский медицинский журнал. — №2 (26) 2021, с. 62-77.
- Российские клинические рекомендации по диагностике и лечению лимфопролиферативных заболеваний / под. ред. И.В. Поддубной, В.Г. Савченко. М. 2021. 419 с. Файнштейн Ф.Э., Козинец Г.И.,
- Воробьев А.И. Руководство по гематологии. 3-е изд., переработанное, доп. М.: Ньюдиамед, 2005. Т.3. 409 с.
- Л.М. Пасиешвили, Л.Н. Бобро. Синдром спленомегалии в практике семейного врача / Украинский терапевтический журнал. — № 2, 2007, с 112-119.
- С.П. Кривопустов. Спленомегалия в практике педиатрии/ Детский врач. — № 5 (26), 2013. с 5-8.
Обследование сосудов рук и ног
Заболевания сосудов рук и ног редко появляются сами по себе, чаще всего на это есть конкретная причина. Наша задача определить степень повреждения сосудов и выявить причину заболевания.
Основные методы обследования сосудов, которые мы Вам предложим: ультразвуковая доплерография (УЗИ сосудов) рук и ног, консультация сосудистого хирурга. При необходимости мы предложим Вам дополнительные методы обследования и помощь врача соответствующей специальности.
Обследование сосудов рук и ног в нашей клинике строится в двух направлениях:
- Обследование структуры сосудов и качества кровотока, могут быть обследованы и артерии и вены;
- Поиск причины повреждения, заболевания сосудов.
бследование структуры сосудов и качества кровотока
- Ультразвуковое исследование сосудов рук и ног. Во время ультразвукового обследования сосудов рук и ног наша задача определить диаметр сосуда, выяснить наличие сужения сосуда, исключить наличие холестериновых бляшек, тромбов, патологического расширения сосуда (аневризма). Большое значение в диагностике заболеваний сосудов нижних конечностей является определение качества работы клапанного аппарата. УЗДГ нижних конечностей важно при диагностике тромбофлебитов, варикозной болезни, наличии тромбов венах ног. Ультразвуковое обследование сосудов (артерий и вен) верхних конечностей целесообразно при болезни Рейно, нарушении терморегуляции рук (в тех случаях, когда руки постоянно холодные).
1 – Здоровый сосуд, 2- Суженный сосуд с обеднённым кровотоком
Поиск причины повреждения сосудов.
- Биохимическое исследование крови. В первую очередь нас интересуют показатели жирового обмена (в том числе холестерин).
- Коагулограмма и обследование на антифосфолипидный синдром. При нарушении свертываемости крови возникает риск повышенного тромбообразования. В том числе в системе вен нижних конечностей. Такая ситуация опасна отрывом тромба и закупоркой сосудов жизненно-важных органов: легочных артерий, сосудов головного мозга, сердца.
- Иммунологическое обследование имеет значение в поиске иммунных факторов, повреждающих сосуды при болезни Рейно и различных васкулитах. Эти системные заболевания наносят вред не только сосудам рук и ног, но и всему организму в целом т.к. в этом случае агрессия иммунитета направлена не только на сосуды рук и ног, но и на сосуды других органов.
- Определение антител к инфекции. В некоторых случаях васкулитоподобные заболевания с повреждением вен рук и ног возникают при повреждении сосудов вирусами или токсинами. Наша задача – точно определить возбудителя и провести целенаправленное лечение.
В более сложных случаях могут быть использованы различные варианты ангиографии, КТ, МРТ, исследования капилляров (капилляроскопия).
Сосуды ног – это артерии, которые подают кровь к ногам и вены, которые уносят отдавшую кислород кровь обратно в сердце. Артерии и вены ног можно исследовать как вместе, так и раздельно, в зависимости от целей диагностического исследования. Если речь идет, в основном, о варикозном расширении вен, то в исследовании артерий не будет необходимости.
Исследование артерий ног
Ультразвуковое исследование артерий ног, как правило, показано, когда речь идет о недостаточном притоке крови к ногам, что может произойти вследствие атеросклероза, когда атеросклеротические бляшки сужают просвет сосуда или при закупорке артерии тромбом. Другие причины встречаются гораздо реже и требуют более детального обследования.
Исследование вен ног
Исследование вен часто назначают при венозной недостаточности, когда возникает варикозное расширение вен и отеки ног. Но важно знать, что отеки ног могут быть обусловлены проблемами с сердцем (сердечной недостаточностью) и тогда будет целесообразно провести вместе с исследованием сосудов ног и обследование сердца.
Чаще всего при обследовании сосудов ног достаточно сделать несколько шагов:
- Выполнить ультразвуковое исследование артерий и вен;
- Оценить свертываемость крови на предмет риска образования тромбов
- Определить уровень холестерина крови для оценки риска отложения атеросклеротических бляшек и сужения сосудов и уровень глюкозы крови на предмет сахарного диабета.
В случае, если этих исследований недостаточно, мы можем предложить Вам провести более тонкую и объёмную диагностику.
Основные методы исследования вен и артерий нижних конечностей, используемые в нашей клинике:
- УЗИ сосудов ног (дуплексное сканирование) – с помощью прибора ультразвуковой диагностики врач определяет строение сосудов ног, оценивает их состояние, скорость кровотока, наличие тромбов, атеросклеротических бляшек и аневризм. Обычно, УЗИ вен ног бывает достаточно для подтверждения диагноза варикозной болезни.
- Ангиография сосудов ног с помощью рентгена, компьютерной томографии с введением контраста или МРТ. Эти исследования бывают нужны довольно редко – если УЗИ сосудов ног не даст врачу необходимой информации.