Иммуноглобулин типа Е или IgE — специфический класс иммуноглобулинов, который в организме здорового человека почти не синтезируется. Повышение его уровня в крови выступает маркером воспалений, в том числе аллергического происхождения. Сдать кровь на иммуноглобулин Е предлагают пациентам с повторяющимися аллергическими реакциями. Благодаря сложному составу и большому разнообразию тип IgE и связанные с ним антитела дадут врачу понимание того, что конкретно вызвало нетипичную реакцию иммунитета.
Что такое иммуноглобулин Е
IgE впервые был выделен в отдельный класс в конце 60-х годов прошлого века. Уже тогда его рассматривали как основной маркер атопических и злокачественных процессов, связанных с аномальной реакцией иммунитета человека на раздражители. По своей структуре это биоактивное соединение представляет собой пятикомпонентный (состоящий из пяти доменов) полипептид, каждый домен которого состоит из 110 аминокислот.
Среди всех иммуноглобулинов IgE обладает наименее продолжительным сроком «жизни». Период его полного выведения из крови составляет всего 2-3 суток, поэтому для его обнаружения выбирают периоды обострения воспалений и аллергических реакций. В противном случае результат может оказаться ложноотрицательным. В то же время иммуноглобулин Е синтезируется медленнее других иммуноглобулинов.
Единица измерения концентрации иммуноглобулинов Е в крови — МЕ (международная единица) на 1 мл крови или сыворотки. Также в результатах анализов количественный показатель IgE может указываться в килоединицах (кЕ) на 1 литр крови или сыворотки крови.
Участие IgE в аллергической реакции состоит в том, что они концентрируются вокруг тучных и базофильных клеток организма. Они прикрепляются к ним посредством специфических рецепторов. Когда иммуноглобулин Е улавливает антиген раздражителя и соединяется с ним, запускается реакция, которая приводит к резкому выбросу медиаторов воспаления. Результатом этого сложного биохимического процесса становится аллергическая реакция. Именно эта особенность и позволяет выявлять природу аллергической реакции, а также устанавливать ее интенсивность.
Норма для иммуноглобулина G
Для IgG установлены следующие референсные значения:
| Возраст | Пол | IgG, г/л |
| 0 – 1 месяц | Мужской | 3,97 – 17,65 |
| Женский | 3,91 – 17,37 | |
| 1 – 12 месяцев | Мужской | 2,05 – 9,48 |
| Женский | 2,03 – 9,34 | |
| 1 – 2 года | Мужской | 4,75 – 12,1 |
| Женский | 4,83 – 12,26 | |
| 2 – 80 лет | Мужской | 5,4 – 18,22 |
| Женский | 5,52 – 16,31 |
Примечание: следует учитывать, что каждая лаборатория вправе устанавливать собственный диапазон нормальных значений. Сдавать анализы и проходить лечение желательно в одном и том же медицинском учреждении.
Факторы влияния
Существуют факторы, которые могут исказить результаты анализов:
- интенсивные занятия спортом;
- чрезмерный стресс и волнения;
- прием алкоголя или наркотических препаратов, курение;
- длительный прием препаратов для повышения иммунитета;
- прием некоторых лекарственных средств: карбамазепин;
- фенитоин;
- метилпреднизолон;
- гормональные препараты (эстроген, оральные контрацептивы);
- вальпроевая кислота;
- препараты золота;
- цитостатики;
- иммуносупрессоры (препараты для искусственного угнетения иммунитета);
Оценку состояния общего иммунитета и диагностику патологий целесообразно проводить после комплексного изучения иммуноглобулинов всех классов.
Показания к исследованию
Показаниями к проведению анализа крови на иммуноглобулин группы Е являются ассоциированные с этим веществом заболевания и состояния. К ним относятся:
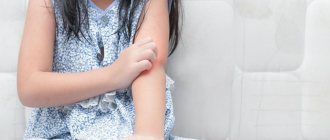
- дерматографизм — специфическая реакция кожи в виде крапивницы или покраснения в местах, которые соприкасались с твердыми тупыми предметами (буквально рисунки на коже), исчезающие самопроизвольно спустя 30-40 минут после возникновения;
- повторно обостряющийся дерматит, распространенный по всему телу;
- повышенная чувствительность кожи к бытовой химии, косметике, пищевым продуктам;
- повышенная чувствительность к продуктам питания, выражающаяся кишечными симптомами или дерматитами;
- длительно обостряющиеся синуситы, риниты, бронхиты и приступы бронхиальной астмы неясного генеза.
Также в число показаний для проведения исследования входят:
- аллергическая реакция, источник которой невозможно установить по анамнезу, в том числе с помощью ежедневного ведения дневника аллергика;
- неясные или сомнительные результаты кожных проб, которые не дали четкой картины по степени сенсибилизации к конкретному аллергену, либо дающие основания предполагать, ложноотрицательный результат;
- невозможность проведения кожных проб — повышенная чувствительность к реактивам в анамнезе, высокий риск анафилактического шока, прием антигистаминных лекарств с невозможностью их отменить даже на короткое время;
- нежелание пациента делать кожные пробы.
Также анализ на иммуноглобулин Е проводят для уточнения диагноза, когда необходимо установить специфичность аллергена и степень чувствительности организма к нему. Эти данные необходимы для создания эффективного плана терапии.
Полезно знать: Обследование не проводят, когда для постановки точного диагноза достаточно кожных проб.
Что это за анализ
Тест на общие иммуноглобулины E в крови используют для диагностики аллергии, однако для поиска причинного аллергена выявляют специфические к нему иммуноглобулины E. IgE, содержащиеся в свободном виде в сыворотке крови, составляю 0,002% от всех антител. При интерпретации показателей общего иммуноглобулина ig e аллергологи Юсуповской больницы учитывают ряд факторов:
- примерно у 1/3 пациентов с атопическими заболеваниями уровень общего IgE не превышает нормы;
- часть больных бронхиальной астмой имеют повышенную чувствительность только к одному антигену, в результате чего уровень общего иммуноглобулина E у них может быть в пределах нормы, в то время как специфические иммуноглобулины E и результаты кожной пробы будут положительными;
- концентрация общего иммуноглобулина E также повышается при глистной инвазии, бронхопульмональном аспергиллёзе и некоторых формах иммунодефицитов и нормализуется после лечения;
- ангионевротический отёк и хроническая рецидивирующая крапивница не являются обязательными показаниями для определения общего иммуноглобулина E, так как в большинстве случаев имеют неаллергическую природу;
- антитела других классов, специфичные для данного аллергена, могут быть причиной ложноотрицательных результатов;
- исключительно высокие концентрации общего ig е иммуноглобулина могут быть обусловлены неспецифическим связыванием с различными антигенами.
Подготовка
Несмотря на высокую специфичность и чувствительность тестов на иммуноглобулин Е, для получения достоверного результата требуется специфичная подготовка. Для дифференцирования аллергии с другими видами воспалений предварительно проводят исследования крови на эозинофилы. Эти специфические клетки также синтезируются в организме на фоне глистных инвазий, аллергических реакций, астмы.
За 2-3 суток до проведения анализа необходимо начать вести дневник, где будут указываться:
- все принимаемые продукты питания, особенно обладающие аллергенными свойствами (орехи, фрукты и т. д.);
- симптомы и проявления, указывающие на аллергию, которые имели место перед исследованием;
- контакты с непищевыми продуктами и веществами, обладающими аллергенными свойствами, в обозначенный период.
Информация из дневника послужит источником ценной информации для выбора панели аллергенов. Это позволит сэкономить средства на диагностике.
Также для получения достоверного результата анализ крови на IgE рекомендовано дождаться обострения реакции: появления сыпи, крапивницы, насморка, ринита, бронхиальной астмы, конъюнктивита и других проявлений. При отсутствии симптомов результаты могут показать неверную картину.
Аллергия у детей: особенности и причины
Еще пару веков назад мир и не знал «что такое аллергия», а сегодня от нее страдает каждый третий ребенок. При этом симптомы недуга часто проходят «под маской» совершенно других заболеваний, что может повести по ложному пути лечения. Так как же не спутать детские болезни и выявить их настоящую причину?
Как возникает
Все аллергические реакции могут развиваться, как минимум, 4 путями, но в этой статье речь пойдет о первом и наиболее частом из них – IgE-зависимом пути.
Особенности детского организма, особенно в 1-й год жизни, в норме защищают ребенка от развития аллергии. Иммунитет устроен таким образом, чтобы «познакомить» малыша с обилием окружающих антигенов, при этом не вызывая патологических состояний.
В некоторых случаях этот механизм дает сбой, что может быть обусловлено:
- наследственностью (один родитель «с аллергией» — 30% риск патологии у ребенка, оба родителя – 60% риск);
- нарушением барьерной функции слизистых;
- врожденными особенностями иммунитета.
В этом случае при первой «встрече» с аллергеном организм только «запоминает неприятный объект» (начинает синтез антител IgE к аллергену), а уже при повторной – «атакует» его.
Механизм защиты реализуется за счет биологически-активных веществ, выбрасываемых клетками «по команде» IgE-антител, и проявляется:
- расширением капилляров и увеличением их проницаемости = покраснение и отек (для ускорения поступления иммунных клеток в очаг),
- раздражением нервных окончаний и спазматическим сокращением «целевых» мышц = зуд, кашель, чихание (как способ механически «избавиться» от аллергена),
- усилением продукции слизи = насморк (для облегчения связывания и выведения «раздражающего» объекта).
Интересно, что аллергия и ОРВИ имеют схожие «точки приложения». Это обуславливает схожесть симптомов, а также склонность аллергиков к острым респираторным заболеваниям.
Симптомы и причины
Условно аллергические заболевания можно разделить на респираторные (вдыхаемые антигены) и пищевые. Симптомы первых варьируют от легкого насморка до тяжелого удушья, а вторые имеют кожные и «пищеварительные» проявления.
«Дыхательная» аллергия у ребенка может проявляться не только классическими симптомами, но и просто «постоянно заложенным носом», а причиной могут быть:
1.клещи (домашней пыли, перинный, мучной и другие)
Такая аллергия появляется при контакте с пылью (домашней, книжной) и ковровыми покрытиями, и чаще всего возникает в определенном помещении.
2.пух и перья птиц
Реакция может быть связана как с живыми птицами (попугаи, канарейки и другие), так и с постельными принадлежностями (подушки и одеяла), в которых пух и перо используется в качестве наполнителя. Во втором случае — аллергия чаще проявляется во время сна и сразу после пробуждения (заложенность носа или кашель, проходящие в течение дня)
3.перхоть и эпителий животных (кошки, собаки, хомячки, морские свинки, лошади и т.д.).
При этом сама по себе шерсть (волоски) безопасна в контексте аллергии. Реакцию вызывают именно кожные элементы, скапливающиеся на шерсти.
4.«домашние» плесневые грибы
Обитают в теплых, влажных и плохо проветриваемых местах помещения: швы между плиткой в ванной комнате и пространство под обоями «сырых» стен. Симптомы часто носят тяжелый характер и проходят только при длительном пребывании вне «аллергенного» помещения.
5.деревья и травы
Аллергия имеет сезонный характер и появляется в период цветения растения: поздней весной, летом или ранней осенью.
Кожные симптомы, в легких случаях, представлены зудящей сыпью, проходящей при устранении аллергена. А более тяжелые реакции сопровождаются развитием дерматита, характеризующегося хроническим течением и плохо поддающегося лечению.
Таким образом, нарушения стула, боль в животе, а также тошнота и снижение аппетита у ребенка вполне могут быть признаками аллергии и требуют всестороннего обследования.
Среди наиболее «значимых» пищевых аллергенов у детей выделяют:
1.белки коровьего молока: β-лактоглобулин, a-лактальбумин, бычий сывороточный альбумин, а также казеин.
В зависимости от реакции на те или другие белки, молочная продукция должна быть исключена частично или полностью.
2.белки куриного яйца: овомукоид, овальбумин, лизоцим.
3.орехи;
4.белки злаков, особенно глиадин (глютен) пшеницы и ржи, ячменя и овса;
5.рыба и морепродукты;
6.какао, цитрусовые и соя.
Диагностика
Отличить аллергию от схожих с ней заболеваний «на глаз» часто не представляется возможным. «Экспериментально» подтвердить аллергенную природу симптомов можно только путем устранения «подозреваемого» аллергена. А в тех случаях, когда такового нет помочь в диагностике могут лабораторные исследования.
Первый этап диагностики служит для подтверждения аллергической природы заболевания и строится на:
1.1 Общем анализе крови с лейкоцитарной формулой, где маркером аллергии в служат эозинофилы.
1.2. Анализе крови на иммуноглобулин Е общий и эозинофильный катионный белок, увеличивающихся при аллергии в десятки и сотни раз.
1.3. Микроскопическом исследования назального секрета (мазок из носа), также нацеленном на выявление эозинофилов.
После установления аллергии, как основного диагноза, можно переходить к определению подгруппы или самого аллергена.
Первый вариант применяют в случае сомнений в отношении источника аллергии, и для сужения «круга поиска» и используют сборные панели. Они содержат сразу несколько представителей аллерго-группы, а результат выдается одной цифрой.
Это могут быть панели аллергенов
- трав,
- деревьев,
- животных,
- клещей,
- плесневых грибов,
- мясные,
- молочные,
- цитрусовые
- и многие другие.
При получении повышенных результатов в какой-либо из панели, можно переходить к третьему этапу диагностики – выявлению самого аллергена. Для этого служит анализ крови на IgE к индивидуальным аллергенам (например, конкретный плесневый гриб или представитель цитрусовых).
Что означают результаты
Уровень иммуноглобулинов в крови зависит от многих факторов, в том числе возраста пациента, генетических особенностей и этнической принадлежности, наличии хронических заболеваний и других. При интерпретации результатов на это в обязательном порядке делают поправку.
Также при проведении анализов нужно учитывать диагностические ограничения IgE:
- иммуноферментный анализ на уровень IgE не должен занимать ведущую диагностическую роль, особенно если диагноз можно поставить другими, более доступными по цене методами;
- наличие специфических IgE к конкретным аллергенам не является основным объяснением возникновения специфической аллергической симптоматики;
- чрезмерно высокие показатели иммуноглобулинов Е могут указывать скорее на ложный положительный результат, чем на сверхчувствительность организма к конкретному аллергену;
- даже при равных значения иммуноглобулинов разной специфики не означает, что они в равной степени оказывают влияние на появление симптомов;
- отсутствие иммуноглобулина типа Е в крови при наличии симптомов аллергической реакции (особенно ринита, синусита) не является доказательством того, что симптомы вызваны не специфической реакцией иммунитета, а инфекциями, так как IgE могут синтезироваться локально, не поступая в кровоток.
Интерпретация результатов исследования проводится на основании сравнения полученных результатов с показателями нормы для здоровых людей с градацией по возрастам. Таковыми считаются:
- до 15 кЕ/л — у детей первого года жизни;
- до 60 кЕ/л — у детей дошкольного возраста (от 1 года до 6 лет);
- до 90 кЕ/л — у детей младшего школьного возраста (от 6 до 10 лет);
- до 200 кЕ/л — у подростков (от 10 до 16 лет);
- до 100 кЕ/л — у взрослых и детей старше 16 лет.
На отклонения в функционировании иммунной системы могут указывать любые изменения показателей иммуноглобулина Е в крови, включая его повышение или понижение. Повышенный уровень IgE свидетельствует о наличии следующих заболеваний:
- аллергического ринита (уровень IgE варьируется в рамках 120-1000 кЕ/л);
- атопического дерматита (от 80 до 14 000 кЕ/л);
- атопической бронхиальной астмы (от 120 до 1200 кЕ/л);
- гастроэнтеропатии аллергического генеза (от 120 до 2000 кЕ/л);
- ангионевротического отека (до 8000 кЕ/л);
- гельминтоза (от 120 до 12 000 кЕ/л);
- миеломы (выше 15 000 кЕ/л);
- генетических заболеваний, затрагивающих иммунную систему — синдромов Джоба, Вискотта-Олдриджа, Ди-Джорджи и других.
Понижение уровня иммуноглобулинов Е может указывать на атаксию. Для постановки окончательного диагноза сравнивают полученные результаты с клинической картиной, учитывают анамнез больного и данные дополнительных исследований.
Иммуноглобулин E (Ig E) общий — диагностика аллергических состояний
Материал для исследования: сыворотка крови.
Метод исследования: ИЭХЛ.
Срок исполнения: 1 рабочий день.
Взятие крови для анализа Иммуноглобулин E (Ig E) общий выполняют все пункты БРайт-Био.
Определение содержания общего Ig E в сыворотке крови используют для диагностики атопических аллергических заболеваний.
Подготовка к исследованию: взятие крови проводят натощак. Между последним приемом пищи и сдачей анализа должно пройти не менее 8 часов (желательно 12 часов). Сок, чай, кофе (тем более с сахаром) не допускаются. Можно пить воду.
Время полужизни иммуноглобулина класса Е (Ig E) – 3 дня в сыворотке крови, и 14 дней – на мембранах тучных клеток и базофилов. С иммуноглобулинами Е тесно связан механизм атопических аллергических реакций. Они обладают способностью к быстрой фиксации на клетках кожи, слизистых оболочек, тучных клетках и базофилах, поэтому в свободном виде Ig E присутствует в плазме крови в малых количествах. Помимо участия в аллергических реакциях 1 типа, Ig E принимает также участие в защитном противогельминтном иммунитете, что обусловлено существованием перекрестного связывания между Ig E и антигеном гельминтов.
Повышенный уровень Ig E у детей с аллергией и гиперчувствительностью к большому количеству аллергенов выявляется чаще, чем у детей с гиперчувствительностью к малому количеству аллергенов, равно как и у детей, у которых органы-мишени не вовлечены в аллергический процесс. Частота обнаружения повышенного уровня Ig E у больных детей с гиперчувствительностью к пищевым и пыльцевым аллергенам выше, чем у детей с гиперчувствительностью к домашней пыли и плесени.
У взрослых определение уровня Ig E имеет меньшее диагностическое значение, чем у детей. Повышенный уровень Ig E выявляется только у 60% больных, страдающих атопической бронхиальной астмой. Наиболее высокие значения Ig E в крови отмечаются при гиперчувствительности к большому числу аллергенов в комбинации с астмой, дерматитом и ринитом. При гиперчувствительности к одному аллергену уровень общего Ig E может быть в пределах нормы.
Аллергический бронхопульмональный аспергиллез сопровождается значительным повышением уровня Ig E в крови. Его концентрация повышена почти у каждого больного с аллергическим аспергиллезом в период легочной инфильтрации.
Нормальный уровень Ig E у больных с активным заболеванием легких позволяет исключить диагноз аспергиллеза.
При оценке результатов определения общего Ig E следует иметь в виду, что примерно у 30% больных с атопическими заболеваниями уровень этого иммуноглобулина может быть в пределах нормы.
При постановке диагноза аллергии недостаточна констатация повышения общего Ig E в крови. Для поиска причинного аллергена необходимо выявлять специфические антитела класса Ig E против него.
С начала 2011 года лаборатория БРайт-Био определяет аллергенспецифические Ig E в сыворотке крови к различным аллергенам, сгруппированным в панели.
- Аллергологическая панель Polycheck Педиатрическая No1 (АППд1)
БРайт-Био прилагает усилия к расширению перечня Аллергологических панелей.
Обнаружение аллергенспецифического Ig E (к какому-либо аллергену или антигену) еще не доказывает, что именно этот аллерген ответственен за клиническую симптоматику. Окончательное заключение и интерпретация результатов должны быть сделаны только после сопоставления с клинической картиной и данными аллергологического анамнеза. Отсутствие специфического Ig E в сыворотке крови не исключает возможности участия в патогенезе заболевания Ig E-зависимого механизма, так как местный синтез Ig E и сенсибилизация тучных клеток могут происходить и в отсутствие специфического Ig E в кровотоке (например, при аллергическом рините).
Чем опасен повышенный уровень иммуноглобулина
Иммуноглобулин IgE является структурной частью естественной иммунной защиты организма. Его первоначальная роль — нейтрализовать патогенные организмы (бактерии, вирусы и гельминты) на поверхностях слизистых оболочек. Они привлекают к области внедрения патогенов иммуноглобулины G, эозинофилы, нейтрофилы и другие биологически активные вещества, избавляясь от угрозы. Поэтому говорить о вреде IgE при нормальном функционировании иммунной системы было бы неверно.
Совсем иная картина разворачивается при атипичном повышении IgE в ответ на их реакцию с аллергенами. В этом случае иммуноглобулин «поднимает войска» на несуществующего врага, и призванные защищать организм клетки атакуют его собственные ткани. Однако даже при его повышении нельзя говорить о том, что именно IgE угрожает здоровью человека. Прежде всего, это маркер, указывающий на имеющиеся нарушения, которые можно исправить под руководством грамотного врача.
Фазы развития аллергии
Я хочу сейчас поговорить с вами просто о сложном. Нужно понимать, что на первичное попадание аллергенов в кровь обычно никогда не бывает аллергических реакций, потому что в этот период начинает формироваться иммунологическая фаза патогенеза. Что это значит? Аллерген попал в кровь, генетические клетки должны распознать «чужака», потом они передают информацию на другие клетки, эти клетки возбуждаются и начинают осуществлять ответную реакцию.
Первая фаза
Во время проявления аллергии, при попадании генетического чужака, у нас в организме идут очень сложные процессы на уровне клеток. И вот в эту первую иммунологическую фазу, как правило, идёт подготовка и Т-клеток и Б-клеток лимфоцитов. Это две основные группы клеток в нашей иммунной системе, которые активируются при встрече с генетическим чужаком. Кроме этого в организме после попадания аллергена начинает вырабатываться иммуноглобулинин-Е. И иммунологическая фаза как бы готовит иммунную систему к тому, что при повторном внедрении генетического чужака она будет во всеоружии. Хорошо, если это, допустим, вирус гриппа. Вчера иммунная система встретилась с этим вирусом в небольшом количестве, а через время она во всеоружии встретилась с этим вирусом и готова дать отпор в период эпидемии или пандемии. А если это какая-нибудь белковая структура пыльцы растения и человеку некуда деться, он живёт в лесу и вокруг него большое количество тех или иных деревьев, на которые вдруг агрессивно сработала его иммунная система.
Вторая фаза
При первичном контакте с аллергеном и антигеном, как правило, ничего в иммунологическую фазу не происходит. Во вторую фазу общего патогенеза выделяют фазу патохимическую. В этой фазе идёт выброс биологически активных веществ, которые могут вызвать те или иные реакции в организме, или воздействовать на те или иные реакции в организме. Именно в патохимическую фазу будет идти выброс так называемых клеточных медиаторов. Что это значит? У нас в клетках иммунной системы есть тучные клетки, в которых заключены как в баллонах, в вакуолях биологически-активные вещества, в частности, гистамин. В тканях органов системы, на коже, на слизистой, в желудочной-кишечном тракте, в сердечно-сосудистой системе — есть рецепторы, которые чувствительны к гистамину. И если по какой-то причине тучная клетка либо разорвалась, либо приоткрылась и гистамин попал в кровь, через долю секунды этот гистамин резко воздействует на те или иные рецепторы, которые у нас есть в тканях и органах. В частности на коже.
Третья фаза
И что мы потом видим уже в третью патофизиологическую фазу, или фазу клинических проявлений? Мы видим проявление самой аллергии. Например, взаимодействовал гистамин с клетками кожи – мы видим крапивницу, аллергические высыпания. Воздействовал гистамин с клетками бронхолёгочного дерева – мы видим бронхоспазм или тяжёлый приступ бронхиальной астмы. При взаимодействии с клетками кишечника – мы видим понос, который очень часто может сопровождать этот процесс, это одно из проявлений аллергии. Воздействует с клетками миокарда – мы видим нарушение ритма биения сердца.
Когда же это случается, почему эта тучная клетка вдруг возмутившись, начинает выбрасывать гистамин в кровь? Такие ситуации случаются тогда, когда выработанный в иммунологическую фазу иммуноглобулин садится сверху на рецепторы тучной клетки и начинает её как-будто сдаивать или дрессировать, чтобы гистамин быстрее выбрасывался кровь. Когда мы видим ситуации, когда повышен иммуноглобулин-Е, он может быть обще повышенный.