Заболевания надпочечников
считаются тяжелыми эндокринными патологиями, т.к. приводят к серьезным нарушениям в работе многих органов и систем организма человека.
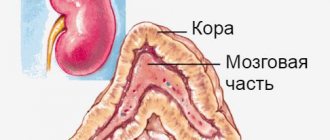
Надпочечники представляют собой небольшие парные органы, расположенные над верхними полюсами почек. Главная задача надпочечников – выработка гормонов, осуществляющих жизненно важные процессы в организме (глюкокортикоидов, минералкортикоидов, эстрогенов, адреналиа и норадреналина и др.)
Основные причины заболеваний надпочечников
связаны, как правило, с чрезмерной выработкой или дефицитом гормонов самих надпочечников или гормонов гипофиза (АКТГ).
О функции надпочечников
Надпочечники – это две железы внутренней секреции, расположенные на вершинах почек. Хоть размер этих желез совсем незначительный и общая масса составляет до 12 грамм, в организме они выполняют очень важные функции. От правильной работы надпочечников зависит функционирование всего организма.
Для чего нужны надпочечники
Надпочечники состоят из наружной оболочки (коры) и внутренней части (мозговое вещество). Кора занимает около 90% объема всей железы, и лишь 10% приходится на мозговое вещество. Вырабатываемые корой и мозговым веществом гормоны абсолютно разные.
Кора синтезирует:
- гормоны, ответственные за водно-солевой обмен
- гормоны, ответственные за обмен углеводов
- половые гормоны.
Мозговое вещество вырабатывает:
- адреналин
- норадреналин
- пептиды.
Каждая из функций надпочечников критически важна для человеческого организма, и сбой при синтезе любого гормона может привести к летальному исходу или к инвалидности.
Как лечат опухоли надпочечников в Лечебно-реабилитационном центре?
Серьезной проблемой при удалении опухоли надпочечника является непредсказуемая реакция организма на изменение гормонального фона. Прямо в процессе операции у больного с феохромацитомой (опухолью мозгового вещества) может развиться тяжелое нарушение кровообращение. Поэтому так важно, чтобы вмешательство проводили хирурги и анестезиологи с большим опытом ведения подобных больных.
В ходе операции, как правило, удаляется весь надпочечник вместе с расположенной там опухолью – это обеспечивает уверенность в полном излечении. Функцию по выработке гормонов берет на себя парный орган. Иногда он не может справиться с нагрузкой – и тогда эндокринолог в послеоперационном периоде назначает пациенту гормональную терапию, позволяющую избежать проблем с самочувствием.
| Специалисты Лечебно-реабилитационного центра Минздрава России накопили уникальный опыт проведения лапороскопических (через 1-3 прокола) операций по удалению доброкачественных и злокачественных опухолей надпочечников размером до 10 см в диаметре. Такое вмешательство не оставляет заметных шрамов и переносится пациентом куда легче, нежели традиционная «открытая» операция. Неслучайно за помощью в ЛРЦ обращаются больные не только из Москвы и Московской области, но и из многих других регионов нашей страны, ведь щадящее лечение является страховкой от послеоперационных осложнений и позволяет пациентам вернуться к нормальной жизни в кратчайшие сроки после операции! |
Заболевания надпочечников
Болезни надпочечников обычно делятся на две подгруппы, в зависимости от строения этого органа:
- заболевания коры
- заболевания мозгового вещества.
Основные группы болезней
- болезни с избыточным синтезом гормонов (гиперфункция), в частности, синдром Иценко-Кушинга, кортикоэстрома, андростерома и др.;
- болезни с недостаточным синтезом гормонов (гипофункция): хроническая и острая надпочечниковая недостаточность;
- дисфункция надпочечников (снижение выработки одних и избыточный синтез других гормонов): различные формы врожденной дисфункции коры надпочечников.
Болезни и их описание
- «Синдром Нельсона» (недостаточность надпочечников, которая образуется после хирургического вмешательства – вырезание при патологии «Иценко-Кушинга»).
Сопровождается:
- частым проявлением болей в голове;
- снижением зрительных функций (притуплением остроты);
- уменьшением вкусовых ощущений (рецепторов);
- гиперпигментацией.
Лечение – это оптимальный подбор медикаментозных средств, где затрагивается гипоталамо-гипофизарная система. Если отсутствует результат от такой терапии, выполняется операция.
- «Синдром Иценко-Кушинга» (повышается синтезирование кортизола).
Характерные сопровождения:
- неравномерное ожирение разных участков;
- лицо становится похожим на луну (красный колер, цианотичный оттенок);
- мускулы атрофируются, тонус и сила понижаются;
- в области бедер, ягодиц, живота уменьшается величина мышечной массы;
- кожа мраморного цвета, становятся заметными сосудистые звездочки и рисунки, она шелушится, имеет сухость, проявляется сильная сыпь;
- зачастую образуется развитие остеопороза (болезненность, деформирование и истончение суставов, костей);
- прочие симптомы (страдает ЦНС, сердечно-сосудистая система, нередко возникает сахарный диабет).
У пациентов появляется заторможенность движений и мышления, преобладают депрессионные состояния, образуется паника в виде атаки.
- «Болезнь Аддисона» (хроническое протекание недостаточности, с развитием двухстороннего поражения, происходит полное, либо частичное прекращение синтезирования гормонов).
Список симптоматики:
- в мускулатуре, суставах, кишечнике возникают болевые синдромы (сильно выраженные);
- сердце начинает функционировать с отклонениями;
- протекают метаморфозы (диффузные) на слизистых и дерме;
- температура понижается, итог – тяжелое лихорадочное состояние.
Основная причина – аутоиммунные расстройства.
- Добро- и злокачественные новообразования (опухоли).
Могут возникать из обоих надпочечниковых структур (мозговая, корковая).
Признаки проявляются:
- мышечным тремором (дрожанием);
- повышением давления;
- развитием тахикардии;
- высокой возбудимостью;
- грудными болями и в животе;
- чрезмерным мочеиспусканием;
- обостренным чувством приближения смерти.
Лечение производится только оперативным вмешательством.
- Гормонально-опухолевое образование (феохромоцитома).
Возникает из определенных клеток (хромаффинные), поскольку катехоламин производится с отклонениями от нормы.
Сопровождается:
- повышением АД;
- сильным гипергидрозом (потоотделением);
- постоянными головокружениями;
- болевыми синдромами;
- затрудненным дыханием.
Зачастую происходит запор либо диарея, рвота и тошнота.
- Воспаления.
Сопутствуют иным патологическим состояниям, которые проявляются различными симптомами (небольшая усталость, нарушения психики, сердечные отклонения).
Симптоматика
Симптомы заболеваний надпочечников появляются постепенно.
Вы можете заметить у себя
- повышенную утомляемость,
- слабость в мышцах,
- снижение массы тела,
- тошноту,
- пониженное артериальное давление.
Признаками нарушения работы надпочечников также могут быть: нарушение сна, половая слабость у мужчин, изменение цикла у женщин, шум в ушах, остеопороз и др.
Одним из признаков недостаточной выработки гормонов надпочечниками является потемнение на некоторых участках кожи (складки на руках, локтях, вокруг сосков и др.).
Эстрома
Опухоль коры надпочечника, продуцирующая в большом количестве женские половые гормоны – эстрогены. Как правило эти опухоли злокачественные.
Симптомы:
Эстромы встречаются очень редко, клинически они проявляются у лиц мужского пола импотенцией, двусторонней гинекомастией, фенимизацией телосложения, иногда гипотрофией яичек. У большинства больных наряду с феминизацией имеются признаки гиперсекрецией глюко- и минералокортикоидов.
Диагностика:
Заключается в исследовании специфических гормонов в крови, выполнение КТ или МРТ органов брюшной полости.
Лечение:
Удаление опухоли надпочечника.
Диагностика и лечение заболеваний надпочечников
Диагностика
1. Для постановки точного диагноза доктор вам обязательно назначит исследование крови на содержание гормонов.
2. Для уточнения структуры надпочечников, их размеров и возможных отклонений следует пройти и УЗИ надпочечников.
3. При недостатке информации назначается томография или рентгенография.
Все эти лабораторные и аппаратные исследования вы можете пройти в нашей клинике в Санкт-Петербурге.
Лечение
Лечение болезней надпочечников назначается после тщательного и всестороннего обследования и определения точного диагноза.
При заболеваниях, характеризующихся недостаточной выработкой гормонов, основным методом лечения является прием гормональных препаратов.
При заболеваниях, сопровождающихся избыточной выработкой гормонов, выяснить причину иногда не удается.
В некоторых случаях причиной избытка гормонов являются новообразования, почти всегда доброкачественные и часто перерастающие в кисту. Лечение новообразований проводят при помощи гамма-облучения, но только после определения точного местоположения при помощи МРТ. В некоторых случаях лечение включает в себя и хирургическое вмешательство.
Заболевания, характеризующиеся избыточной выработкой адреналина, часто вызваны новообразованием в мозговом веществе надпочечников и лечатся удалением опухоли.
Диагностика
Визуализация образования
Очень важно знать характеристики образования, которые помогут понять, доброкачественным оно является или нет. В 2-5% случаев находка оказывается раком, а большее количество опухолей надпочечника, к счастью, носят доброкачественный характер (около 95-97%). При проведении УЗИ, КТ или МРТ следует обращать особое внимание на такие показатели, как размер, форма, структура и рост в динамике образования.
Условные критерии адренокортикального рака:
- размер более 4 см в диаметре;
- форма злокачественных образований в большинстве случаев неправильная, с нечеткими, неровными краями;
- структура злокачественных образований неоднородная, различной плотности;
- рост в динамике злокачественных образований достаточно быстрый: более 2 см в год.
Условные критерии метастаза в надпочечник:
- размер менее 3 см в диаметре;
- форма местастаза в большинстве случаев округлая с нечеткими, неровными краями;
- структура метастаза неоднородная, различной плотности;
- рост в динамике метастаза не отличается закономерностью.
Гормональное обследование
Всем пациентам с опухолью надпочечника необходимо проводить гормональное обследование. Важными являются 4 теста.
Тест №1
Определение альдостерон-рениного соотношения (АРС).
Методика проведения: АРС производится в утренние часы, после пребывания пациента в вертикальном положении не более 2 часов (до 10 часов утра). Перед забором крови пациент должен сидеть (лежать) в течение 5–15 минут. По рекомендациям Международного эндокринологического общества диагностическим критерием для первичного гиперальдостеронизма является величина АРС ≥ 30.
Тест №2
Ночной дексаметазоновый тест.
Методика проведения: в 23 часа пациент принимает 1 мг Дексаметазона, в 8 часов утра следующего дня определяют кортизол в крови. В норме кортизол снижается менее уровня 1,8 мкг/дл (50 нмоль/л).
Тест №3
Определение в суточной моче, а также в плазме крови свободных фракций метанефрина и норметанефрина.
Методика проведения: перед забором крови пациент должен находиться 30 минут в горизонтальном положении, далее, также в положении лежа проводится сам забор крови. При превышении допустимых верхних границ значений метанефринов более чем в 3 раза проведения подтверждающего теста не требуется. При увеличении уровня метанефринов менее, чем в 3 раза требуется дополнительное проведение сцинтиграфии.
Тест №4
Определение уровней стероидных гормонов (андрогенов и эстрогенов).
Биопсия образования
Если у пациента подозревается рак надпочечника, то биопсия образования не рекомендуется — эта довольно трудная манипуляция не показала себя достаточно эффективной с точки зрения дифференциального диагноза между злокачественным и доброкачественным образованием надпочечника. А вот если врачи подозревают метастатическое поражение — то проведение биопсии оправдано и рекомендовано.
Профилактика заболеваний надпочечников
- Основной причиной большинства заболеваний надпочечников являются стрессы и нервное истощение. Исходя из этого, лучшей профилактикой является уменьшение количества стрессовых ситуаций за счет нормализации обстановки в семье и в рабочем коллективе.
- Чрезмерное применение антибиотиков также приводит к нарушениям в работе железы.
- Болезни надпочечников часто возникают как следствие других заболеваний организма.
Внимательно относитесь к своему здоровью, своевременно обращаясь к врачу эндокринологу при появлении любых симптомов, и это позволит вам сохранить здоровье на долгие годы.
Причины развития патологии
Точные причины появления аденомы надпочечника медицине неизвестны. Существуют факторы, провоцирующие развитие патологии. К ним относятся:
- наследственность (редко);
- курение, алкоголизм;
- ожирение;
- частые стрессовые ситуации;
- возраст старше 50 лет;
- воздействие физических и химических канцерогенных факторов;
- паразитирование в организме некоторых видов онкогенных вирусов (папилломавирус, вирус Эпштейна-Барра);
- гиперплазия коры надпочечников;
- эндокринные опухоли других желез (паращитовидных, поджелудочной, гипофиза).
Андростерома
Гормонально активная опухоль надпочечника, вырабатывающая в больших количествах мужские половые гормоны.
Симптомы:
У женщин — расстройство менструального цикла, гипертрофией клитора, оволосением лица и тела, маскулинизацией фигуры, огрубением голоса, иногда облысением головы по мужскому типу. У отдельных больных могут наблюдаться гипертония и расстройства углеводного обмена в виде гипергликемии и умеренно выраженного повышения сахара в моче. У мужчин андростерома встречаются крайне редко и не проявляются какими-либо внешними признаками, поэтому диагноз у них устанавливают в поздней стадии заболевания.
Диагностика:
Заключается в выполнении КТ органов брюшной полости или МРТ органов брюшной полости, содержании высокого титра андрогенов и их метаболитов в суточной моче.
Лечение:
Удаление опухоли надпочечника.