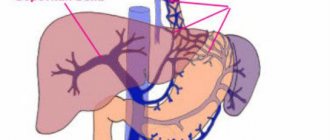
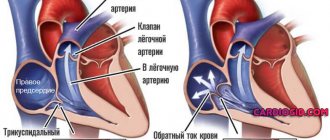
Гипертоническая болезнь (эссенциальная или первичная гипертензия) – хроническое заболевание, связанное с длительным и стойким повышением артериального давления (АД).
Существуют две формы гипертонии (гипертензии): первичная и вторичная. Приблизительно 90-95% пациентов с гипертонией имеют первичную форму. В отличие от вторичной гипертензии, первичная не имеет четко выраженной известной причины возникновения. Поэтому её диагноз ставится после исключения известных причин, которые включают то, что называется вторичной гипертензией. Так, например, АД может симптоматически повышаться при болезни почек и так далее.
Артериальное давление: кровяное давление, возникающее вследствие работы сердца, которое накачивает кровь в сосудистую систему, и сопротивления сосудов.
Показания артериального давления обычно даются как два числа: например, 120 на 80 (пишется как 120/80 мм рт.ст.).
Верхнее число называется систолическим АД (более высокое давление и записанное первое число) — это давление, которое кровь оказывает на стенки артерии, когда сердце сжимается, чтобы прокачать её в периферические органы и ткани. Нижнее число — диастолическое АД (меньшее давление и второе записанное число) — это остаточное давление, оказываемое на артерии, когда сердце расслабляется между ударами.
Нормальное кровяное давление величина относительная, которая зависит от возраста, физических нагрузок, психологического состояния, и даже от приема различных лекарственных препаратов.
Гипертоническая болезнь возникает, когда меньшие кровеносные сосуды тела (артериолы) сужаются, заставляя кровь оказывать чрезмерное давление на стенки сосуда и заставляя сердце работать сильнее, чтобы поддерживать давление. При этом АД достигает или превышает 140/90 мм рт.ст.
Диастолическое давление чаще наблюдается у людей моложе 50 лет. При старении систолическая гипертензия становится более серьезной проблемой. По крайней мере четверть взрослого населения (и более половины из них старше 60 лет) имеют высокое кровяное давление.
Причины и факторы риска
Несмотря на многолетние активные исследования, не существует объединяющей гипотезы для учета патогенеза (механизма возникновения) гипертонической болезни. При хронической давней гипертонии объем крови и сердечный выброс часто являются нормальными, поэтому гипертония поддерживается повышением системного сосудистого сопротивления, а не увеличением сердечного выброса. Имеются также свидетельства увеличения тонуса сосудов. Кроме того, свою роль в развитии болезни имеют нарушения нервной и эндокринной регуляции АД.
Многие факторы могут влиять на кровяное давление, в том числе:
- Генетические, которые играют важную роль в возникновении гипертонической болезни.
- Сколько воды и соли в вашем теле.
- Состояние ваших почек, нервной системы и кровеносных сосудов.
- Уровни различных гормонов тела.
- Возраст. Кровяное давление становится выше, когда Вы становитесь старше. Это связано с тем, что кровеносные сосуды становятся более жесткими, когда человек стареет.
У вас повышенный риск возникновения гипертонической болезни, если Вы:
- Страдаете ожирением;
- Часто испытываете стресс или тревогу;
- Пьете слишком много алкоголя;
- Употребляете слишком много соли;
- Имеете семейную историю заболевания:
- Диабетик;
- Курите;
- Ведёте малоподвижный образ жизни;
- Испытываете стресс.
Мнение практикующего доктора
А.Ю. Шишонину, врачу терапевту с многолетним стажем, приходится часто отвечать на вопрос, чем отличаются между собой гипертония и гипертензия. Так вот, он отмечает, что это просто разные названия одного и того же состояния. Кроме того, эти оба названия неправильные. По его мнению, эти состояния нужно называть гипертоническим синдромом. Почему?
Дело в том, что гипертонический синдром – это состояние, которое возникает из-за того, что в организме еще что-то не так, то есть присутствуют дополнительно какие-то проблемы. Сам по себе подъем давления никогда не возникает. На все есть свои причины. В 5 % случаев гипертонический синдром наблюдается у пациентов при наличии опухолей в железах эндокринной системы (надпочечники, гипофиз, щитовидка и т.д.).
Нужно также отметить, что эти состояния легко диагностируются на ранних стадиях в любой современно оборудованной клинике. В остальных 95 % случаев повышенное давление у людей связано с осложненным остеохондрозом. Это основные факторы, которые провоцируют развитие гипертонического синдрома. Нужно понимать, что давление у человека само по себе подниматься не может.
Примечание.
Более 90 % регистрируемых гипертоний протекает при высоких показателях кровяного давления. В остальных случаях гипертония (на ранних стадиях патогенеза) протекает с нормальным давлением.
Классификация гипертонической болезни
Единой классификации не существует, однако чаще всего используется рекомендованная ВОЗ. Гипертоническая болезнь в зависимости от степени повышения давления делится на три стадии:
Гипертония 1-й стадии. Мягкая или пограничная стадия. Давление составляет 140/90 мм рт.ст. или выше.
Гипертония 2-й стадии. Умеренная стадия. Давление составляет 160/100 мм рт.ст. или выше.
Гипертоническая болезнь 3 стадии. Тяжелая форма гипертонии. Клиническое систолическое артериальное давление составляет 180 мм рт.ст. или выше, а диастолическое составляет 110 мм рт.ст. или выше.
Заболевание также делится на три стадии, в зависимости от степени развития:
1 стадия: незначительное повышение АД. Жалоб нет, работа сердечно-сосудистой системы не нарушена.
2 стадия: постоянное повышение АД и связанное с этим увеличение левого желудочка сердца.
3 стадия: повышение АД влияет на работу сердца, головного мозга и почек.
Общая информация
Гипертония – патологическое состояние, которое влияет на работу всех органов и систем в организме. Полностью избавиться от признаков этого недуга достаточно проблематично. Этиология заболевания в основном сопряжена с нарушением жирового обмена, а также изменениями, связанными со старением организма.
Чаще всего гипертония наблюдается у людей старше 50. К основным факторам, которые провоцируют развитие патологии, можно отнести следующие:
- вредные привычки (спиртные напитки, наркотики, никотин);
- чрезмерное пристрастие к кофеину;
- отсутствие физических нагрузок;
- нерациональное питание.
Интересно. К классическим чертам гипертоника можно отнести: гиперраздражительность, вспыльчивость, повышенная эмоциональность. У жителей больших городов и современных мегаполисов гипертония диагностируется в четыре раза чаще, чем у людей, которые живут в небольших городах, поселках и селах.
На фоне гипертензии часто наблюдаются признаки и других заболеваний:
- патология щитовидки;
- энцефалопатия;
- острая почечная недостаточность;
- дисфункция мозгового кровообращения.
Нередко гипертензия регистрируется у беременных, а также тех пациенток, которые принимают гормональные контрацептивы. В данном случае повышенное кровяное давление возникает на фоне других патологических изменений, которые не связаны с функционированием сердечно-сосудистой системы.
Получить больше информации об этом и многих других аспектах здоровья, связанных с артериальным давлением, остеохондрозом, атеросклерозом, задать свои вопросы доктору Шишонину и просто пообщаться вы сможете, присоединившись к нашему сообществу – Клубу Бывших Гипертоников
.
Течение гипертонической болезни
Риск, связанный с повышением артериального давления, является непрерывным, при каждом повышении систолического артериального давления на 2-3 мм рт. ст.
Гипертоническая болезнь на 7% увеличивает риск смертности от ишемической болезни сердца и на 10% риск смертности от инсульта. Наиболее распространенной непосредственной причиной смерти, связанной с гипертонией, является сердечная болезнь, но также часто случается смерть от почечной недостаточности.
Осложнения возникают непосредственно из-за повышенного давления (церебральное кровоизлияние, ретинопатия, гипертрофия левого желудочка, застойная сердечная недостаточность, артериальная аневризма и разрыв сосудов), от атеросклероза (увеличение коронарного, церебрального и почечного сосудистого сопротивления), а также от снижения кровотока и ишемии (инфаркт миокарда, церебральный тромбоз, инфаркт и почечный нефросклероз).
Если Ваше артериальное давление плохо контролируется, Вы рискуете получить:
- Кровотечение из аорты, самого большого кровеносного сосуда,
- Хроническую болезнь почек,
- Сердечный приступ или сердечную недостаточность,
- Плохое кровоснабжение ног,
- Проблемы со зрением,
- Инсульт,
- Нарушение мозгового кровоснабжения.
Причины
Примерно в 90% случаев причиной стабильного повышения АД становится гипертоническая болезнь. Такой диагноз выставляется пациенту, когда в процессе обследования не найдены другие заболевания, сопровождающиеся гипертензией. В числе последних:
- патологии почек – пиелонефрит, гломерулонефрит, поликистоз, диабетическая нефропатия, стеноз почечных артерий;
- эндокринные нарушения – новообразования надпочечников, поджелудочной железы или гипофиза, гиперфункция щитовидной железы, болезнь или синдром Иценко-Кушинга, феохромоцитома;
- синдром обструктивного апноэ во сне;
- пороки клапана или атеросклеротическое поражение аорты.
Регулярное применение ряда лекарств также способно вызывать повышение кровяного давления. К ним относятся оральные контрацептивы, нестероидные противовоспалительные средства, амфетамины, кортикостероиды, препараты, содержащие эритропоэтин, циклоспорин, кокаин.
Вероятность возникновения сердечно-сосудистых заболеваний, в том числе гипертонической болезни, находится в тесной взаимосвязи со следующими факторами риска:
- неправильное питание, включающее избыточное количество поваренной соли, насыщенных жиров и трансжиров, недостаток листовой зелени, овощей и фруктов в рационе;
- ожирение;
- патологии сердца и сосудов у близких родственников;
- возраст старше 65 лет;
- малоподвижный образ жизни;
- хронический стресс;
- вредные привычки – курение, чрезмерное употребление алкоголя.
Лечение гипертонической болезни в Инновационном сосудистом центре
В наших клиниках работают опытные кардиологи, которые могут точно установить причины повышения артериального давления и назначить терапию, соответствующую причинам и стадии заболевания.
При гипертонической болезни мы всегда проводим тщательный диагностический поиск, выявляя все возможные причины вторичной гипертензии, особенно связанные с поражением сосудов (вазоренальная гипертония, повышение артериального давления на фоне сужения сонных артерий, при наличии опухолей надпочечников).
В Инновационном сосудистом центре возможно проведение коррекции причин артериальной гипертензии с помощью эндоваскулярных методов (стентирование почечных артерий, радочастотная денервация почечных артерий).
Отчего возникает артериальная гипертензия
ВОЗ относит гипертонию к психосоматическим заболеваниям, то есть в основе их возникновения лежат психогенные факторы. Самый главный виновник повышения кровяного давления гормон стресса — кортизол. Он выделяется надпочечниками в стрессовой ситуации. Его основная задача помочь организму справиться с возникшей опасностью, даже если она выдуманная. В результате частота сердечных сокращений увеличивается, что помогает крови быстрее проходить по сосудам. Если человек постоянно находится в стрессе, то это приводит к стабильному повышению артериального давления.
Другие причины развития гипертонии:
- наследственность;
- лишний вес;
- малоактивный образ жизни;
- чрезмерное увлечение алкоголем;
- прием некоторых медицинских препаратов, например, гормональных контрацептивов;
- табакокурение
Артериальная гипертензия не всегда выступает как самостоятельное заболевание. Иногда повышенное кровяное давление может быть симптомом другого заболевания. Это состояние называют вторичной гипертензией. Ее причины:
- заболевания почек, включая травму и почечную инфекцию;
- отравления свинцом;
- эндокринные заболевания;
- врожденные аномалии сосудистой системы;
- повреждения или злокачественные новообразования головного мозга;
- атеросклероз.
Определить точную причину может только врач после осмотра и сдачи необходимых анализов.
Термин «гипертоническая болезнь» либо «эссенциальная гипертензия» означает повышение АД от неизвестных причин. Соответственно последним рекомендациям ВОЗ и Международного общества гипертензий (1999 г.), выделяют несколько уровней АД
Классификация артериальной гипертензии по уровню АД (мм рт. ст.)
| Категории | САД, мм рт.ст. | ДАД, мм рт.ст. |
| Оптимальное | <120 | <80 |
| Нормальное | <130 | <85 |
| Высокое нормальное | 130-139 | 85-89 |
| Гипертензия: 1-я степень (мягкая АГ) | 140-159 | 90-99 |
| Подгруппа: пограничная | 140-149 | 90-94 |
| 2-я степень (умеренная АГ) | 160-179 | 100-109 |
| 3-я степень (тяжелая АГ) | ≥180 | ≥110 |
| Изолированная систолическая гипертензия | ≥140 | <90 |
В соответствии с этой классификацией, артериальной гипертензией считается повышение САД до 140 мм рт.ст. и выше или ДАД до 90 мм рт.ст. и выше, если такое повышение является стабильным, то есть подтверждается при повторных измерениях АД (не менее, чем 2-3 раза в разные дни на протяжении 3-4 недель).
Клиническая картина
На начальных стадиях болезни у больного появляются жалобы на такие невротические нарушения: эпизоды головной боли (она чаще локализируется в области затылка или лба и усиливается при движении и попытке наклона вниз); головокружения; непереносимость яркого света и громкого звука при головных болях; чувство тяжести в голове и пульсации в висках; шум в ушах; вялость; тошнота; сердцебиение и тахикардия; нарушения сна; быстрая утомляемость; парестезии и болезненное покалывание в пальцах рук, которое может сопровождаться побледнением и полной утратой чувствительности в одном из пальцев; перемежающаяся хромота; псевдоревматические боли в мышцах; похолодание в ногах.
При прогрессировании заболевания и стойком повышении артериального давления до 140-160/90-95 мм. рт. ст. у больного отмечаются: боли в области груди; тупые боли в сердце; одышка при быстрой ходьбе, подъеме по лестнице, беге и увеличении физической нагрузки; ознобоподобный тремор; тошнота и рвота; ощущение пелены и мелькания мушек перед глазами; кровотечения из носа; потливость; покраснение лица; одутловатость век; отечность конечностей и лица.
Схема диагностики Артериальной гипертензии
Обязательные исследования: история заболевания, жалобы; обязательное обследование; измерение АД на руках и ногах; кровь: общий анализ крови, креатинин, сахар, холестерин, Na, К; моча: общий анализ мочи, пробы по Зимницкому, Нечипоренко; ЭКГ; Рентген-исследования ОКГ; глазное дно.
Дополнительные исследования (по показаниям): УЗИ почек и надпочечников, ЭхоКС, триглицериды и холестерин ЛПВП, уровень мочевой кислоты, радиоизотопные исследования почек, экскреторная урография, ангиография сосудов почек, компьютерная или МР-томография мозга, биопсия почек с гистологией, моча: адреналин, норадреналин, 17-ОКС, ванилилминдальная кислота, альдостерон
Факторы риска возникновения заболеваний сердечно-сосудистой системы:
І. Основные факторы риска
- Возраст (у мужчин старше 55 лет, у женщин старше 65 лет)
- Курение
- Общий холестерин > 6,5 ммоль/л (250 мг/дл)
- Семейный анамнез ранних сердечно-сосудистых заболеваний
ІІ. Прочие факторы риска, ухудшающие прогноз
- Снижение холестерина ЛВП
- Увеличение холестерина ЛНП
- Микроальбуминурия при сахарном диабете
- Нарушение толерантности к глюкозе
- ОЖИРЕНИЕ
- Малоподвижный образ жизни
- Увеличение фибриногена
- Принадлежность к социо-экономической группе высокого риска
- Принадлежность к этнической группе высокого риска
- Принадлежность к географической группе высокого риска
Лечение Гипертонической болезни
Лечение Гипертонической болезни начинается с модификации стиля жизни. Регулярно выполнять динамические и физические упражнения, упражнения релаксации, проводить психоэмоциональные разгрузки.
Медикаментозное лечение
Медикаментозное лечение необходимо всем больным с умеренной АГ (АД более 160/90 мм рт.ст., а также больным с мягкой АГ, для которых медикаментозное лечение было недостаточным или возник риск развития осложнений). На базе терапевтического отделения стационарного подразделения №2 НУЗ «Дорожная клиническая больница на ст.Воронеж-1 ОАО «РЖД» мы можем предложить самые передовые методы диагностики и схемы лечения Гипертонической болезни.
Будем рады Вас видеть в нашем отделении
Контактный телефон +7(473)265-54-97
Симптомы
Часто повышение АД не сопровождается ухудшением самочувствия и может остаться незамеченным для пациента, поэтому так важно регулярно измерять артериальное давление, особенно лицам среднего и пожилого возраста.
Проявлениями гипертонии могут выступать следующие симптомы:
- головная боль, преимущественно утром после пробуждения;
- кровотечение из носа;
- кровоизлияние под слизистую оболочку глаза;
- нарушение сердечного ритма;
- расплывчатость зрения, мелькание мушек;
- звон в ушах.
Резкий скачок АД до высоких цифр, сопровождающийся выраженным ухудшением самочувствия, называется гипертоническим кризом. Чаще всего он возникает при повышении систолического давления более 180 мм рт. ст. и/или диастолического свыше 120 мм рт. ст. При этом у пациента наблюдаются слабость, тошнота, рвота, не приносящая облегчения, нарушение сознания, тревожность и страх, мышечная дрожь, боль в груди.
Диагностика
Имеется ряд признаков, требующих обследования больного для исключения симтоматических артериальных гипертензий:
- Возраст моложе 20 и старше 60 при возникновении АГ в этом возрасте
- Островозникшее АД
- Высокие цифры АД
- Частые симпатоадреналовые кризы
- АГ в период беременности, заболевание почек в анамнезе
- Минимальные изменения в осадке мочи
Обязательные исследования:
- ОАК и ОАМ
- Глюкоза плазмы крови натощак
- Содержание в плазме крови ОХС, ХС, ЛПВП, ТГ, креатинина
- Клиренс креатинина
- ЭКГ
Дополнительные исследования:
- Мочевая кислота, калий в сыворотке крови
- ЭхоКГ
- Исследование глазного дна
- УЗИ почек и надпочечников
- Рентгенография грудной клетки
- Суточный мониторинг АД
- Определение скорости пульсовой волны
- Тест толерантности к глюкозе (при глюкозе плазмы >5,6 ммоль/л)
- Количественная оценка протеинурии
Углубленные исследования:
- Оценка состояния органов мишеней – мозга, миокарда, почек, магистральных артерий
- Выявление вторичных форм АГ
- Определение катехоламинов и их метаболитов в суточной моче и плазме крови
История
История изучения артериальной гипертензии берет начало в 40-х годах XVIII века. Тогда англичанин С. Хейлс определил высоту столба крови в стеклянной трубке, введенной в сонную артерию животных и человека. Через 100 лет Карл Фридрих Вильгельм Людвиг изобрел ртутный манометр для регистрации АД, а Гольдблат создал модель хронической артериальной гипертензии на собаке. В 1922 году Г. Ф. Ланг создал нейрогенную теорию артериальной гипертензии, 1948 году он же предложил термин «гипертоническая болезнь». Схема манометра Карла Людвига. copyright Farzan Filsoufi. Артериальная гипертензия является социально значимым заболеванием и важнейшим фактором риска возникновения сердечно-сосудистых осложнений. Частота в РФ составляет 39% у мужчин и 46% у женщин. При этом у мужчин артериальная гипертензия чаще наблюдается в возрасте до 40 лет, а у женщин в возрасте старше 50. А. Л. Мясников называл гипертоническую болезнь «болезнью ХХ века», в этом есть доля истины, ведь в районах современного мира, где сохраняются примитивные черты хозяйства, отмечается низкий уровень распространенности АГ.
Клиника
- Часто протекает бессимптомно и оказывается случайной находкой во время посещения врача
- Частым субъективным проявлением являются головные боли в затылочно-теменной и височной областях
- Также возможны цереброваскулярные расстройства — головокружение , шум в ушах, «мушки» перед глазами, снижение памяти и умственной активности
- Невротические нарушения – раздражительность, дискомфорт, утомляемость, подавленность, нарушение сна, неуверенность, беспокойство
- У 20-40% — кардиальный болевой синдром
- Нарушение зрения
- Акцент 2 тона над аортой, твердый пульс, тахикардия
- Изменение границ сердца, высокий верхушечный толчок