Гемолитическая анемия — что это такое, клинические рекомендации и способы лечения
Гемолитическая анемия (ГА) – это ряд редких, но поддающихся диагностике и лечению болезней крови, во время которых начинается усиленное разрушение эритроцитов. ГА, которые обусловлены внутрисосудистой деструкцией, появляются в результате действия токсинов, сильных ожогов, заражении крови, переливании неподходящей по группе и резусу крови. Влияют и иммунопатологические процессы.
ГА со внесосудистой (внутриклеточной) деструкцией, обладает наследственной природой. Разрушение эритроцитов проходит чаще в макрофагах селезенки, реже в костном мозге, печенке и лимфоузлах. Вероятно трио: анемия, воспаление селезенки и желтуха. ГА делятся на эритроцитопатии, эритроцитоферментопатии и гемоглобинопатии.
Немного про эритроциты
Эритроциты, или красные кровяные тельца – это клетки крови, главная функция которых заключается в транспортировке к органам и тканям кислорода.
- Формируются эритроциты в красном костном мозге, откуда зрелые формы их выходят в кровоток и циркулируют по организму. Продолжительность жизни эритроцитов равна 100-120 дням. Каждый день часть их, составляющая примерно 1%, погибает и замещается таким же количеством новых клеток.
- Если продолжительность жизни красных кровяных телец сокращается, в периферической крови или в селезенке их разрушается больше, нежели успевает созревать в костном мозге – равновесие нарушается. Организм реагирует на снижение содержания эритроцитов в крови усиленным синтезом их в костном мозге, активность последнего существенно – в 6-8 раз – возрастает.
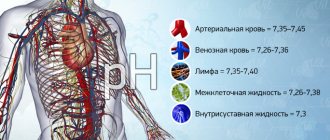
В результате в крови определяется повышенное число молодых клеток-предшественников эритроцитов – ретикулоцитов. Разрушение эритроцитов с выделением гемоглобина в плазму крови называют гемолизом.
ГЕМОЛИЗ
ГЕМОЛИЗ
(греч, haima кровь + lysis разрушение, растворение; син.:
гематолиз, эритроцитолиз
) — процесс разрушения эритроцитов, при к-ром гемоглобин выходит из них в плазму. Однако имеются данные [Пранкерд (Т. A. Prankerd), 1961] о том, что нарушение целости эритроцитов при Гемолизе не обязательно и что процесс может ограничиваться и функциональными изменениями эритроцитов с растяжением мембраны клетки и изменением ее проницаемости.
Кровь после Гемолиза эритроцитов (Гемолизированная кровь) представляет собой прозрачную жидкость красного цвета (лаковая кровь).
Следует различать Гемолиз в условиях организма и in vitro.
В условиях организма Гемолиз имеет место и в норме. Это так наз. физиологический гемолиз, происходящий вследствие естественного старения эритроцитов. Гемолиз как патологическое явление может возникнуть под влиянием ряда факторов: переливания несовместимой крови, инфузии гипотонических р-ров, действия гемолитических ядов (см.), гемотоксинов (см.); вследствие наследственной недостаточности ферментных систем в эритроцитах (см. Энзимопеническая анемия); при наличии в эритроцитах аномальных гемоглобинов (см. Гемоглобинопатии), обусловленных как аномалией первичной структуры молекулы гемоглобина (см. Серповидноклеточная анемия), так и нарушением синтеза полипептидных цепей гемоглобинов (см. Талассемия); при возникновении антител к эритроцитам (см. Гемолитическая анемия, иммунные гемолитические анемии; Гемолитическая болезнь новорожденных; Переливание крови, посттрансфузионная анемия); под влиянием некоторых лекарственных препаратов. При некоторых заболеваниях в сыворотке крови обнаруживают «аутогемолизины», образующиеся в ответ на иммунизирующее действие продуктов денатурации и распада тканей (при лучевой болезни или опухолевых процессах).
Г. как биофиз, процесс изучают in vitro, поскольку in vivo невозможно проследить детально разрушение эритроцита. Кроме того, изучение механизма Г. необходимо и с целью предотвращения его при исследованиях продолжительности жизни эритроцитов, в условиях хранения консервированной крови и эритроцитарной массы, при постановке реакции связывания комплемента и других тестах, проводимых с кровью или эритроцитами.
Мембрана эритроцита состоит из бимолекулярного слоя липидов с монослоями белка с обеих сторон. Липидные молекулы лежат параллельно друг другу, но перпендикулярно плоскости мембраны, причем полярные головки фосфолипидов направлены наружу, а длинные углеводородные цепи — к центру мембраны. На полярных головках адсорбированы белковые цепочки. Предполагают, что взаимодействие белка и фосфолипидов обеспечивается электростатическими силами и силами Ван-дер-Ваальса (см. Молекула). Длина липидных молекул равна примерно 30 А, или 3 нм [Фрик (H. Fricke), 1935], толщина монослоя белка не превышает 1 нм, толщина клеточной мембраны ок. 8 нм [Даниэлли и Давсон (J. F. Danielli, H. Davson), 1952]. По данным О’Брайена (J. S. O’Brien, 1967), в мембране эритроцитов человека содержатся холестерин, фосфатидилсерин, сфингомиелин, цереброзиды и другие липиды. Вода и мелкие ионы диффундируют через мембрану с большой скоростью через специальные поры диам. 0,3—0,4 нм. Эти поры непроходимы для ионов кальция и магния, для сахаров и тем более для крупномолекулярных коллоидов. Время полуобмена воды через мембрану равно 0,004 сек., для аниона хлора — 0,2 сек., а для катионов значительно больше: для катиона калия ок. 30 час., для катиона натрия ок. 20 час. [Джандл (J. Jandl), 1965].
Г. in vitro можно вызвать физ. воздействиями на эритроциты, хим. агентами, гемолитическими ядами растительного, животного и бактериального происхождения, добавлением сыворотки крови животных, не иммунизированных к эритроцитам.
Физическими воздействиями являются нагревание или повторное замораживание и оттаивание взвеси эритроцитов или крови (термический Г.), помещение эритроцитов в гипотонический р-р или в другую среду, способствующую повышению осмотического давления внутренней среды эритроцитов (осмотический Г.), лучистая энергия, ультразвук, электрическая энергия. При этом Г. может быть полным или неполным, с большими или меньшими изменениями и повреждениями эритроцитов.
Нагревание взвеси эритроцитов до t° 49° ведет к набуханию их, а при t° 62—63°— к их распаду с выделением гемоглобина; часть фрагментов эритроцитов сохраняет гемоглобин. Г. при повторном замораживании и оттаивании эритроцитов происходит вследствие механического травмирования их кусочками льда и повышения концентрации веществ внутри эритроцита.
Механизм осмотического Г. заключается в проникновении воды в эритроцит (объем его увеличивается, а оболочка растягивается). При растягивании оболочки эритроцита водой расширяются поры, через которые выходят молекулы гемоглобина. По данным Давсона (1940), выходу гемоглобина предшествует увеличение проницаемости оболочки эритроцита для ионов калия. При полном Г. гемоглобин эритроцитов почти полностью выделяется в плазму. При этом сначала освобождается свободный гемоглобин, а затем расщепляется гемоглобин, лабильно связанный с фосфатидами; часть гемоглобина остается прочно связанной со стромой (С. И. Афонский, 1947); стромы эритроцитов имеют вид так наз. теней.
Объем эритроцита, при к-ром начинается Г., называют критическим объемом эритроцита; у разных видов животных он различен. Для эритроцитов человека критический объем составляет 146% первоначального объема, для эритроцитов барана — 126%, для эритроцитов кролика — 137%.
Аналогичен механизм осмотического Г. при помещении эритроцитов в изотонические р-ры мочевины, глюкозы, глицерина и др. При применении уретанового и алкогольного наркоза уменьшается проницаемость оболочки эритроцита для воды, калия и гемоглобина и происходит замедление осмотического Г.
Осмотический Г. эритроцитов исследуют в клин, практике при различных заболеваниях в виде пробы на устойчивость (резистентность) эритроцитов к гипотоническим р-рам хлорида натрия. Концентрацию хлорида натрия, при к-рой начинается осмотический Г., принимают за показатель минимальной осмотической резистентности эритроцитов. Концентрацию, при к-рой происходит полный Г., считают показателем максимальной резистентности эритроцитов. Эритроциты здорового человека начинают гемолизироваться в 0,44—0, 48% р-ре хлорида натрия и полностью гемолизируются в 0,28— 0,32% р-ре.
Интенсивность Г. под воздействием лучистой энергии зависит от длины волны, причем кривая действия света на процесс Г. параллельна кривой адсорбции гемоглобина. В присутствии небольших количеств фотосенсибилизаторов (эозина, флюоресцеина, эритрозина, гематопорфирина и др.) гемолитическое действие лучистой энергии усиливается. Полагают, что краски-фотосенсибилизаторы адсорбируются только определенными участками поверхности эритроцита, где под влиянием лучистой энергии возникают поры для выхода гемоглобина в плазму.
Ультразвук повреждает эритроциты в результате разности давлений в звуковом поле. При небольшой энергии ультразвука эритроциты деформируются, оболочка их становится пористой; при более сильной энергии — разрушается структура эритроцита.
Под влиянием постоянного электрического тока из эритроцита выделяется гемоглобин, существенно разрушается строма эритроцита (строматолиз). Переменный ток не разрушает эритроциты.
Среди химических агентов гемолитическое действие оказывают нитриты, нитробензол, нитроглицерин, эфир, бензол, олеиновокислый натрий, холево- и дезоксихолевокислый натрий, соединения анилина, сапонин, л изо лецитин и др. Подавляющее большинство хим. гемолитических агентов вызывает прямое повреждение структуры мембран эритроцитов, нарушая расположение молекул липидов в ней, с образованием пор. Хамфри (J. Humphrey) с сотр. (1969) описал гексагонально расположенные поры диам. 8—10 нм при воздействии на эритроциты сапонином; после Г. стрептолизином О, фосфолипазой С были обнаружены дефекты (поры) диаметром до 40— 50 нм. Д. Л. Рубинштейн и Р. А. Рутберг (1948) установили, что под влиянием хим. гемолитических средств сначала распадаются соединения гемоглобина с липопротеидными комплексами эритроцита. Олеиновокислый натрий или желчные к-ты вызывают Г., повреждая мембраны эритроцита, растворяя ее лецитин. Повреждаются и более глубокие части стромы с освобождением связанного с ней гемоглобина. Гемолитическое действие сапонина обусловлено повреждением эритроцита путем соединения его с холестерином эритроцита: прибавление холестерина в среду с сапонином сдерживает гемолитическое действие последнего.
Гемолитическим действием обладают яды глистов, насекомых (пчел, паука каракурта, скорпиона), змей. Механизм гемолитического действия ядов животных связан, по-видимому, с изменением структуры липоидного компонента мембраны эритроцитов и сходен с действием фермента лецитиназы. Лецитиназной активностью обладают гемолизины многих бактериальных токсинов (тетанолизин, стафилолизин, стрептолизин О и S и др.).
Г. под действием нормальных гемолизинов, содержащихся в сыворотке крови неиммунизированных млекопитающих одного вида по отношению к эритроцитам животных другого вида, связан с первичной токсичностью этих сывороток для организма соответствующих видов животных. Однако полного соответствия между гемолитической активностью и токсичностью чужеродных сывороток не выявлено. Существенное место в механизме Г. от воздействия чужеродных сывороток занимают процессы ферментативного разрушения липопротеидных комплексов мембраны эритроцита. В результате растворения части липидов первично повреждается поверхность эритроцита, коллоидно-осмотические силы ведут к разбуханию эритроцита, далее — аналогично помещению эритроцита в гипотоническую среду.
Под влиянием гемолизинов, специфических антител, способных соединяться только с эритроцитами иммунизированного животного, возникает иммунный гемолиз. Иммунный гемолизин (см. Амбоцептор) представляет собой антитело, обнаруживающееся в гамма-глобулиновой фракции сыворотки крови, в IgG- и IgM-фракциях. Гемолизины присоединяют комплемент к эритроциту: для растворения одного эритроцита нужно 30—50 молекул гемолизина и 25 000 молекул комплемента. Действующим агентом в механизме специфического Г. является именно комплемент (см.), а гемолизин играет только роль связующего звена между комплементом и эритроцитом.
Сравнительно небольшое количество гемолизина, потребляемого в процессе специфического иммунного Г., объясняется, по-видимому, локальным повреждением эритроцита комплементом. Бруниус (F. Brunius, 1936) рассчитал, что при специфическом Г. гемолизины покрывают только 0,001% поверхности эритроцита.
При воздействии комплемента на сенсибилизированный эритроцит из клетки через поврежденную клеточную мембрану проходят ионы калия, фосфаты и рибонуклеотиды. Нарушение ионного баланса сопровождается поступлением воды в клетку и разбуханием ее, а также уменьшением клеточной поверхности и достижением критического гемолитического объема. Дальнейшее растяжение мембраны и увеличение ее пор способствуют выходу гемоглобина из эритроцита. Чтобы через мембрану могли проходить белковые молекулы, диаметр пор должен быть не менее 6 нм. Часто образуются множественные поры, которые затем могут сливаться и способствовать разрыву мембраны и разрушению эритроцита. Образование многочисленных пор, по мнению Хамфри, зависит от избытка комплемента.
При иммунизации животного сывороткой крови, содержащей иммунный гемолизин, в организме образуются антитела — антигемолизины, специфически соединяющиеся с гемолизинами и, т. о., препятствующие их соединению с эритроцитом, в результате чего специфический Г. затормаживается.
Различают следующие стадии Г.: прегемолитическую (увеличение проницаемости оболочки эритроцита), гемоглобинолиз (распад гемоглобина), собственно гемолиз (выделение гемоглобина), строматолиз (разрушение стромы). При иммунном Г. различают еще три стадии — сенсибилизации, повреждающего действия комплемента и диффузии гемоглобина из эритроцита.
См. также Эритроциты.
Библиография:
Афонский С. И. К вопросу о химическом составе и свойствах стромы эритроцитов лошади, Учен. зап. Казанск. вет. ин-та, т. 55, с. 20, 1947; Идельсон Л. И., Дидковский Н. А. и Ермильченко Г. В. Гемолитические анемии, М., 1975, библиогр.;
Кэбот Е. и Мейер М. Экспериментальная иммунохимия, пер. с англ., М., 1968;
Лорие Ю. И. Аутоиммунные гемопатии, Тер. арх., т. 39, № 2, с. 10, 1967, библиогр.; Поликар А. Молекулярная цитология мембран животной клетки и ее микроокружение, пер. с франц., Новосибирск, 1975; Рубинштейн Д. Л. и Рутберг Р. А. Отщепление гемоглобина при химическом гемолизе, Биохимия, т. 13, № 2, с. 147, 1948; Blood and its disorders, ed. by R. Ж. Hardisty a. D. J. Weatherall, Oxford, 1974; O’Brien J. S. Cell membra-nes-composition, structure function, J. theor. Biol., v. 15, p. 307, 1967, bibliogr.; The cell surface, ed. by B. D. Kahan a. R. A. Reisfeld, N. Y.—L., 1974; Cooper R. A. a. Shallil S. Y. The red cell mebrane in hemolytic anemia, в кн.: Modern treatment, ed. by L. S. Lessin a. W. F. Rosse, y. 8, p. 329, N. Y., 1971, bibliogr.; Davson H. a. Daniel li J. F. Permeability or natural membranes, L., 1952; Erythrocytes, thrombocytes, leukocytes, ed. by E. Gerlach a. o., Stuttgart, 1973; Humhrey J. H. a. Dourmashkin R. R. The lesions in cell membranes caused by complement, в кн.: Advanc, in immunol., ed. by F. J. Dixon, a. H. G. Kunkel, v, 11, p. 75, N. Y.— L., 1969, bibliogr.; Ponder E. Red cell structure and its breakdown, Wien, 1955, bibliogr.; Red cell shape, physiology, pathology, ultrastructure, ed. by M. Bessis a. o., N. Y. a. o., 1973; Shohet S. B. Hemolysis and changes in erythrocyte membrane lipids, New Engl. J. Med., v. 286, p. 577, p. 638, 1972, bibliogr.
Л. М. Ишимова.
Причины возникновения
Современная наука не предусматривает деление гемолитической анемии в зависимости от места разрушения эритроцитов. В большей степени уделяя внимание этиологии и патогенезу заболевания и, исходя из этих принципов, болезнь делят на 2 основных класса:
- Приобретенные формы ГА, которые классифицируют по фактору, разрушающему эритроциты и вызывающему эту анемию (антитела, гемолитические яды, механическое повреждение).
- Наследственные гемолитические анемии — классифицируются по принципу локализации генетического дефекта красных кровяных телец, из-за которого эритроциты становятся неполноценными, функционально неустойчивыми и не способными жить положенное для них время. В числе наследственных ГА значатся: мембранопатии (микросфероцитоз, овалоцитоз) дефекты ферментов (дефицит Г-6-ФДС), гемоглобинопатии (серповидно-клеточная анемия, талассемия).
Большое количество всех ГА попадает на приобретенные формы, но и среди них существует ряд вариантов, которые, в свою очередь, тоже имеют разновидности, обусловленные отдельными причинами возникновения:
- Развитие гемолитической анемии может запустить дефицит витамина Е;
- ГА развивается по причине соматических мутаций, изменяющих мембранную структуру красных кровяных телец (пароксизмальная холодовая ночная гемоглобинурия);
- Развитие болезни обусловлено влиянием антиэритроцитарных антител, выработанных на собственные антигенные структуры эритроцитов (аутоиммунные – аутоиммунная гемолитическая анемия) или изоантител, попавших в кровь извне (изоиммунная – гемолитическая болезнь новорожденных);
- Негативное влияние на мембранные структуры нередко оказывают различные химические вещества, чужеродные для человеческого организма (органические кислоты, гемолитические яды, соли тяжелых металлов и др.);
- К повреждению мембраны красных клеток крови может привести механическое воздействие искусственных сердечных клапанов или травмирование эритроцитов в капиллярных сосудах стоп при ходьбе и беге (маршевая гемоглобинурия);
- Такой паразит, как малярийный плазмодий, проникающий в кровь человека при укусе комара (самки) рода Anopheles (малярийный комар), опасен в плане возникновения гемолитической анемии, как симптома «болотной лихорадки».
Самой распространенной формой среди приобретенных ГА является аутоиммунная гемолитическая анемия (АИГА).
Типы гемолиза
{banner_banstat0}
Как говорилось выше, эритроцит имеет свой жизненный цикл, которых обычно доходит до 125 дней, после его мембрана разрушается, и клетка погибает. Весь указанный процесс происходит в селезенке человека под воздействием иммунной системы. В зависимости от того, где происходит гемолиз, его подразделяют на несколько типов.
Большинство специалистов в области изучения болезней крови делят гемолиз эритроцитов на следующие подвиды:
- гемолиз, происходящий внутри человеческого организма, называют биологическим. Он развивается в селезенке, «старые» красные кровяные тельца распадаются под действием макрофагов иммунной системы, гемоглобин практически не попадает в плазму. В особых случаях гибель эритроцитов наблюдается в сосудистом русле (при нападении ядовитых змей, либо насекомых, чей укус представляет опасность для человека, или при процедуре переливания крови от донора, у которого разная с реципиентом группа крови), этот процесс сопровождается выбросом гемоглобина в кровяной плазме и выходом его с уриной;
- химический гемолиз эритроцитов представляет собой распад кровяных клеток под воздействием каких-либо химических веществ (кислот, щелочи, токсинов, а также ядов змей и насекомых);
- термический тип возникает в случае, когда кровь подвергается воздействию высоких температур, либо, наоборот, чрезмерно низких;
- механический тип обуславливается травмированием мембраны красных кровяных телец при прохождении ее через аппарат при процедуре гемодиализа, либо при сильной тряске пробирки с материалом для анализа;
- осмотический гемолиз наблюдается в лабораторных условиях, травмирование мембраны эритроцита наблюдается в гипотонических жидкостях. Вода поступает внутрь клетки крови, она растягивается, вследствие чего мембрана лопается.
Классификация
Все гемолитические анемии классифицируются по такому принципу.
Приобретенные формы – развиваются под определенным влиянием каких-либо внешних факторов, которые оказывают разрушающее воздействие на эритроциты.
- Аутоиммунная гемолитическая анемия;
- Анемии, вызванные механическими эритроцитарными повреждениями или провоцирующим паразитическим, токсическим воздействием веществ.
Наследственные или врожденные формы – являются результатом воздействия на жизнедеятельность эритроцитов генетически детерминированных отклонений.
- Мембранопатии;
- Гемоглобинопатии (серповидно-клеточная анемия, талассемия и пр.);
- Эритроцитопатии (анемия Минковского-Шоффара);
- Ферментопатии.
Симптомы
Гемолитические анемии выражено проявляются в период кризисов. При вялотекущих процессах симптомы смазаны. Определить конкретный вид патологии можно только при помощи дополнительной диагностики.
К основным симптомам относятся:
| Синдром анемии | проявляется в бледности кожи, слизистых. Сопровождается симптомами нехватки кислорода в виде одышки, головокружения, слабости, усиленного сердцебиения. |
| Синдром желтухи | возрастание концентрации билирубина как продукта распада эритроцитов, выражается желтизной кожных покровов, изменением цвета мочи. |
| Гепатоспленомегалия | увеличение селезенки происходит за счет интенсивного гемолиза, может достигать значительных размеров. Печень менее подвержена изменениям. Но в некоторых случаях наблюдается и ее увеличение, сопровождающееся тяжестью в подреберье. |
Гемолитическая анемия может проявляться дополнительными симптомами в виде:
- болей в животе;
- послабления стула;
- болезненности костей;
- повышенной температуры;
- болей в груди и области почек.
Даже если есть только 2 или 3 из перечисленных симптомов, то это должно послужить поводом для врачебного обследования. Ведь токсичный билирубин при длительном воздействии на ткани и органы может нарушить их функции.
Симптоматика
{banner_banstat2}
В зависимости от тяжести заболевания симптомы гемолиза могут различаться, например, при легкой форме пациентов беспокоит слабость, иногда наблюдается озноб, чувство тошноты, нередко отмечается желтушность глазных яблок.
В случае обширного гемолиза, после 8-9 часов от начала развития больных беспокоит:
- нарастающая головная боль и быстрая утомляемость;
- иногда открывается рвота;
- в области правого подреберья отмечается сильная боль, которая может отдавать в поясницу;
- к основной симптоматике гемолиза относится изменение цвета мочи в коричневый или темно-бордовый цвет;
- в анализе крови отмечается низкий уровень эритроцитов;
- наблюдается высокое содержание «молодых» эритроцитов;
- часто у пациента отмечается высокая температура до 39 градусов;
- из-за того, что в печени происходит распад кровяных клеток, орган увеличивается, вследствие чего наступает печеночная недостаточность;
- через несколько дней от начала развития гемолиза у больных диагностируется желтуха;
- в крови отмечается высокий уровень билирубина;
- ввиду распада гемоглобина в почках купируются канальца, что ведет к развитию почечной недостаточности, вплоть до полной задержки мочи.
Стоит отметить, что гемолиз эритроцитов наблюдают не только в организме человека, например, в лабораторных условиях при исследовании анализа крови человека.
В случае распада клеток крови в ходе лабораторных анализ, результаты исследования могут быть недостоверными.
К основным причинам, по которым произошло быстро свертывание крови, относят:
- отсутствие консервантов в пробирке либо их недостаточное количество;
- нарушены методические указания при заборе материала для исследования;
- нарушение стерильности при заборе крови;
- употребление пациентом слишком жирной пищи перед исследованием крови;
- нарушение методических рекомендаций перед началом исследования;
- нарушения правил транспортировки анализов крови;
- нарушение правил хранения пробирок с кровью;
- воздействие высоких температур на пробирки с кровью.
К сожалению, вышеперечисленные причины ведут к повторному забору крови и проведению исследование, что нежелательно, особенно для маленьких детей, поэтому медицинский персонал должен строго следовать инструкциям при проведении процедуры.
Клинические формы
В клиническом проявлении можно выделить несколько распространенных форм гемолитической анемии:
- Аутоиммунная анемия. Это приобретенное заболевание, сопровождается обширным поражением клеток крови. Основная причина патологии – формирование антител в эритроцитах, которые провоцируют гемолиз. Аутоиммунные гемолитические анемии наблюдаются, если клетки иммунитета воспринимают красные кровяные тельца организма, как чужеродных агентов и стремятся их истребить. Прогноз такого заболевания неблагоприятный, требуется переливание крови или пересадка костного мозга.
- Анемия Минковского-Шоффара (наследственный микросфероцитоз) характеризуется аномальной проницаемостью эритроцитной мембраны, через которую проходят ионы натрия. Заболевание имеет аутосомно-доминантный наследственный характер. Развитие волнообразное: чередование стабильных периодов и гемолитических кризов. Основные признаки: уменьшение осмотической сопротивляемости эритроцитов, преобладание измененных эритроцитов – микросфероцитов, ретикулоцитоз. При сложном течении болезни необходимо хирургическое вмешательство (удаление селезенки).
- Талассемия. Если лечащий врач определяет врожденное заболевание крови талассемия, это следствие нарушенного продуцирования гемоглобина в химическом составе крови. Анемия при отсутствии своевременной терапии только прогрессирует, симптомы нарастают, превращают пациента в инвалида. Такая болезнь по происхождению является врожденной, требует сдачи комплекса анализов, подробного обследования клинического больного, лечения для поддержания периода ремиссии.
- Порфирии относятся к наследственной форме заболевания и обусловлены нарушением формирования порфиринов – составляющих гемоглобина. Первый признак – гипохромия, постепенно проявляется отложение железа, изменяется форма эритроцитов, в костном мозге появляются сидеробласты. Порфирии могут иметь и приобретенный характер при токсическом отравлении. Лечение осуществляется введением глюкозы и гематита.
- Серповидно-клеточная анемия является наиболее распространенным вариантом гемоглобинопатии. Характерный признак: эритроциты принимают серповидную форму, что приводит к застреванию их в капиллярах, вызывающему тромбоз. Гемолитические кризы сопровождаются выделением мочи черного цвета со следами крови, значительным снижением гемоглобина в крови, лихорадкой. В костном мозге обнаруживается большое содержание эритрокариоцитов. При лечении больному вводится повышенное количество жидкости, проводится оксигенотерапия и назначаются антибиотики.
Три врага биохимии
06.05.2021
1 — норма и иктеричность 2 — норма и хилез3 — норма и гемолиз
1) Гемолиз
Гемолиз может возникать:
— По причине нарушения преаналитического этапа забора крови.
— При определенных патологиях (болезнях) происходит патологический гемолиз. То есть клетки разрушаются гораздо быстрее, чем нужно. Такие процессы происходят при инфекционных заболеваниях, отравлениях растительными или синтетическими ядами, гемолитических анемиях, аутоиммунных заболеваниях, после переливания неподходящей донорской крови.
Отличительным признаком гемолиза является прозрачная сыворотка красного цвета после центрифугирования крови. Эта окраска сыворотки ведет к искажению истинных значений биохимических показателей. Поэтому необходимо повторить отбор материала, чтобы удостовериться в истинном патологическом гемолизе.
2) Хилез/липемия
Хилез – это физическое помутнение сыворотки из-за присутствия большого количества жиров (триглицеридов и хиломикронов).
С такой ситуацией можно столкнутся:
Если кровь взяли не натощак. В этом случае, хилез обусловлен «гастрономическими» причинами: употребление в пищу жирных, острых, копченых блюд, молочных (кисломолочных) продуктов, а также алкогольных напитков, яйцо, шоколада, бананов и др. накануне сдачи крови (плазмы).
Во всех других случаях хилез указывает на нарушение обмена веществ.Если в рационе много жирной пищи и животных белков, происходит нарушение липидного обмена, следовательно, сыворотка крови будет жирная.
В первую очередь при выявлении хилёза необходимо повторно сдать анализ крови, придерживаясь вышеперечисленных рекомендаций перед этой процедурой и при подтверждении хилёза обратиться к врачу.
3) Иктеричность
Иктеричность обусловлена:
Чаще всего различными заболеваниями печени, при которых резко повышается в крови уровень билирубина.
Иногда повышение уровня билирубина в крови может быть связано с длительным голоданием пациента накануне анализа, хотя даже очень длительное отсутствие приема пищи у совершенно здорового человека редко приводит к иктеричности полученной сыворотки крови.
Высокая концентрация билирубина в крови может исказить значение лабораторного показателя. Однако следует учитывать, что не всегда возможно скорректировать повышенный уровень билирубина в крови, в этом случае нужно оповестить лабораторию об особенностях состояния здоровья пациента и это будет учтено при выполнении исследований.
Врач лабораторной диагностики (заведующий)
клинико-диагностической лаборатории городской поликлиники №4 г.Гродно Нефёдова Л.И.
Диагностика
В диагностике гемолитических анемий применяют общий клинический анализ крови (обнаруживается анемия и изменения размеров и формы эритроцитов), биохимический анализ крови (в том числе сывороточный билирубин, АлТ, ЛДГ), сывороточный гаптоглобин, гемосидерин и гемоглобин мочи. Для подтверждения диагноза могут применять пункцию костного мозга (в биоптате определяются активные процессы эритропоэза).
Наиболее характерным для активного интраваскулярного гемолиза является сфероцитоз эритроцитов (при трансфузионных реакциях, наследственном сфероцитозе, при гемолитической анемии с тепловыми антителами). Могут наблюдаться также шистоцитоз (при интраваскулярном протезировании, микроангиопатиях), серповидные эритроциты (при серповидноклеточной анемии), мишеневидные эритроциты (при патологиях печени, гемоглобинопатиях), ядросодержащие эритроциты и базофилия (при большой бета-талласемии).
Тельца Гейнца обнаруживаются при нестабильном гемоглобине, активации перекисного окисления, акантоциты – при анемии со шпоровидными эритроцитами, агглютинированные клетки – при болезни холодовых агглютининов.
Изменения в анализе крови при анемии
Для диагностики анемии и установления ее разновидности сдаётся кровь из пальца и вены. При некоторых видах анемий проводится анализ мочи на желчные пигменты, образующиеся в результате распада эритроцитов и сопутствующего поражения печени.
В крови определяют:
- Содержание эритроцитов и гематокрита;
- Концентрацию ретикулоцитов;
- Наличие эритроцитов неправильной формы, состава и размера;
- Цветовой показатель (ЦП), по этому признаку анемии делятся на три типа: гипохромные – ЦП понижен; нормохромные – ЦП не изменен; гиперхромные – ЦП увеличен.
- Концентрацию сывороточного железа. По этому признаку анемии делят на три типа: нормосидеремические – показатель в норме; гипосидеремические –концентрация железа меньше нормы; гиперсидеремические – содержание железа увеличено.
- Насыщение кровяной сыворотки трансферином – белком, транспортирующим железо, для образования эритроцитов;
- Содержание лейкоцитов. При анемии может изменяться как общий показатель, так и содержание лейкоцитов какого-либо типа (лимфоцитов, моноцитов, эозинофилов, базофилов);
- Концентрацию билирубина и гаптоглобина;
- Средний диаметр эритроцитов (СДЭ). Анемии бывают: нормоцитарными, красные тельца нормальны; микроцитарными – размер эритроцитов уменьшен; макроцитарными и мегалобластными – обнаруживаются неестественно большие красные кровяные клетки.
Лечение гемолитической анемии
При развитти гемолитической анемии эффективное лечение намного сложнее, чем любых других ее видов. Это связано с тем, что повлиять на механизм запуска гемолиза не всегда возможно. Общий план лечебных мероприятий может включать в себя:
- Гемотрансфузии отмытых эритроцитов. Показано при снижении показателей красной крови до критических цифр;
- Применение препаратов фолиевой кислоты и витамина В12;
- Трансфузии свежезамороженной плазмы и человеческого иммуноглобулина;
- Введение глюкокортикоидных гормонов (дексаметазон, преднизолон, метилпреднизолон, кортинеф);
- Применение цитостатиков. Показано исключительно при аутоиммунной гемолитической анемии;
- Профилактика инфекционных осложнений и обострений имеющейся хронической патологии;
- Оперативное лечение в виде спленэктомии (удаления селезенки). Метод обеспечивает относительно неплохой прогноз на выздоровление. Не эффективен при анемии Минковского-Шоффара и других типах наследственного гемолиза.
Любая гемолитическая анемия, борьба с которой начата несвоевременно – сложная проблема. Недопустимо пытаться справиться с ней самостоятельно. Ее лечение должно быть комплексным и назначается исключительно квалифицированным специалистом на основании тщательного обследования пациента.
Приобретенная гемолитическая анемия
Основной группой препаратов, успешно применяемых в лечении приобретенного малокровия, являются глюкокортикоиды (преднизолон), которые способны полностью блокировать процесс гемолиза. Но лечение такими гормонами является довольно длительным. Для полной его эффективности требуется безошибочно рассчитанная дозировка препарата. При неэффективности стероидных гормонов применяются цитостатики.
Если же причину развития гемолитической анемии выявить не удается, то врачи приступают к симптоматическому лечению. Обычно оно заключается в переливании эритроцитарными взвеси пациенту. Особо эффективен этот метод при низком показателе гемоглобина (менее 50) и в периоды гемолитического прогрессирования.
Врожденная или наследственная анемия
Обычно медикаментозное лечение такой анемии дает только временные улучшения общего состояния больного, но рецидивы гемолитических кризов, к сожалению, не предупреждает. Здесь более эффективным будет оперативное вмешательство.
Оно подразумевает проведение спленэктомии – удаление селезенки. Данная операция показала 100%-ную эффективность, пациенты практически полностью излечиваются, хотя патологические свойства эритроцитов и сохраняются. Обычно показанием к операции являются приступы почечных колик, инфаркты селезенки, резкая форма анемии или часто повторяющиеся кризы.