Нефросклероз
(
nephrosclerosis
; греч. nephros почка + склероз) — замещение паренхимы почки соединительной тканью, приводящее к их уплотнению, сморщиванию и нарушению функций.
«Нефросклероз» — понятие клинико-анатомическое. Процесс может развиться вследствие различных заболеваний почек и их сосудов. В 1872 г. Галл и Саттон (W. W. Gull, H. G. Sutton) впервые высказали мысль о том, что причиной Н. является поражение сосудов почек, и назвали его артериолокапиллярным фиброзом. В 1914 г. Фольгард и Фар (F. Volhard, Th. Fahr) выделили артериолосклеротические изменения почек в самостоятельную нозологическую форму диффузного двустороннего заболевания почек и связали их с гипертонической болезнью; они предложили также различать простой склероз почек — при доброкачественной форме гипертонической болезни и его комбинированную форму — при гипертонической болезни со злокачественным течением.
Общие сведения, что такое нефросклероз
Почка – парный орган, отвечающий за фильтрацию и выведение лишней жидкости, шлаков из организма. Почечная система отвечает за уровень эритропоэтина и ренина, синтез урокиназы – фермента, под действием которого происходит растворение тромбов.
Нефросклероз — это заболевание с хроническим течением, для которого характерно замещение почечной ткани (паренхимы) соединительной тканью, неспособной выполнять все основные функции.
При нефросклерозе утолщаются стенки артериол и артерий, что негативно сказывается на кровоснабжении почек. При длительной нехватке питания начинается гибель канальцев и клубочков, ответственных за образование мочи, что ведёт к формированию почечной недостаточности.
Исход заболевания может быть самым разным и напрямую зависит от того, как вовремя была проведена диагностика и насколько своевременно и правильно начато лечение. При активной терапии на ранних стадиях наступает выздоровление. В запущенных случаях встречаются и летальные исходы. Синоним нефросклероза – сморщенная почка.
Механизм развития нефросклероза почек
| GreenFlames09 Flickr |
Нефросклероз не является самостоятельным заболеванием и, как правило, его провоцируют другие патологии. Но, несмотря на причину развития, нефросклероз имеет общий патогенез.
Под воздействием провоцирующих факторов происходит разрушение почечного эпителия с поражением части нефронов. Так как клетки органа не способы к регенерации, поврежденные участки заменяются соединительными волокнами, происходит постепенное уплотнение органа.
На непораженных участках усиливается фильтрация и кровообращение, вследствие чего увеличивается объем выделяемой мочи, но при этом уменьшается ее плотность. Из-за нарушения кровотока, регулирующего клубочковую фильтрацию, развивается или усугубляется артериальная гипертензия.
Патогенез
Длительное воздействие негативных факторов приводит к стойкому спазму сосудов и нарушению трофики. Это приводит к раздражению гистоцитарных элементов, и как следствие, к локальному или диффузному разрастанию соединительной ткани, которая не может выполнять функции почечной системы.
Поражённые почки сначала уплотняются, а потом сморщиваются и уменьшаются в объёме. Разрастаясь, соединительная ткань сдавливает канальцы и клубочки, вызывая их атрофию. Часть клубочкового аппарата выходит из большого круга кровообращения, в поражённых участках перестают функционировать капилляры. В результате нарушенного кровотока повышается образование и выделение ангиотензина и ренина в кровь, что ведёт сначала к гипертонической болезни, а потом и к гипертрофии камер сердца. При прогрессировании процесса отмечается гибель канальцев и клубочков.
Причины
Нефросклероз является осложнением таких заболеваний, как артериальная гипертония, гломерулонефрит, сахарный диабет, постепенно приводя к развитию хронической болезни почек.
Принято выделять:
- первичный (гипертонический) нефросклероз;
- вторичный нефросклероз.
Первичная форма (первично сморщенная почка) развивается на фоне патологии, не связанной с работой почечной системы, но нарушающей нормальное кровообращение в почке. К первично сморщенной почке могут привести:
- гипертоническая болезнь;
- тромбоз;
- атеросклероз.
Виды первичного нефросклероза
- Атеросклеротический нефросклероз. При формировании атеросклеротических бляшек на стенках почечных сосудов, снижается кровоток, что приводит к гибели почечной ткани. Характерная локализация атеросклеротических бляшек – разветвление почечной артерии. Данный вид нефросклероза считается самым безопасным по сравнению с другими, т.к. для него характерно только частичное поражение почки. Чаще всего поражается левая почка, крайне редко встречается двусторонний нефросклероз.
- Гипертонический нефросклероз. При постоянно повышенном кровяном давлении сосуды теряют свою эластичность, отмечается склонность к спазму. При недостаточном поступлении кислорода и питания происходит гибель клеток. Разновидности гипертонического нефросклероза: артериолонекротический – отмечается при злокачественной гипертонии и приводит к гибели капилляров и артериол; артерилосклеротический – отмечается чрезмерное разрастание соединительной ткани на сосудистой стенке.
- Инволютивный нефросклероз. Изменения формируются в результате инволютивных, возрастных изменений по достижении определённого возраста. После 45-50 лет на стенках вен и артерий откладывается больше кальция, увеличивается количество мышечных волокон, что негативно сказывается на кровообращении. Причиной патологии может стать атрофия элементов мочевых канальцев, что также проявляется с возрастом.
- Диабетический нефросклероз. Осложнением сахарного диабета является некротизирование почечной ткани, что не даёт органу полноценно функционировать и выполнять свою работу. Пациенты отмечают отёчность, повышенное кровяное давление. Регистрируются отклонения в показателях общего анализа крови.
- Инфарктный нефросклероз. Формируется в результате закупорки почечной артерии эмболом либо тромбом, что вызывает некроз питающего участка почечной ткани.
- Венозный нефросклероз. При венозном полнокровии почек затрудняется кровоотток, формируется венозный застой, который создаёт оптимальные условия для роста числа молекул тропоколлагена.
Вторичный нефросклероз (вторично сморщенная почка) формируется в результате прогрессирования патологии почечной системы.
Заболевания, которые провоцируют развитие вторично сморщенной почки:
- Гломерулонефрит. При воспалительных заболеваниях горла (фарингит, ангина, ларингит) гиалин откладывается на сосудах почек, ухудшая их эластичность.
- Нефрит, пиелит, пиелонефрит. Воспалительное заболевание почечной ткани или частей почки. Инфекционные агенты проникают в канальцы и клубочки, поражая паренхиму и формируя тромбы.
- Системная красная волчанка. Заболевание, при котором организм вырабатывает антитела против собственных органов и систем, повреждая структуру и нарушая их работу.
- Нефропатия беременных. Специфическое изменение гормонального фона приводит к нестабильности кровяного давления, спазму сосудов, задержке жидкости в организме.
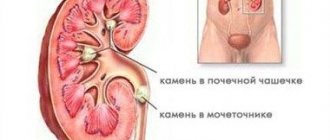
- Нефролитиаз. Конкременты и камни чаще всего встречаются в правой почке.
- Туберкулез. Туберкулёзная палочка, циркулируя по организму, поражает почечную систему.
- Сахарный диабет. Высокий уровень сахара при неконтролируемом диабете негативно сказывается на состоянии сосудистой стенки.
- Травматическое повреждение почечной ткани. Закупорка сосудов происходит в результате отрыва частичек паренхимы, что отрицательно сказывается на кровообращении органа и ведёт к гибели нефронов и канальцев.
- Ионизирующее излучение. Негативно сказывается на работе всего организма, в том числе и почечной системы.
Патологическая анатомия
Рис. 3. Микропрепараты почки при злокачественной форме нефросклероза: а — в центре виден почечный клубочек с фибриноидным некрозом приводящего сосуда (1) и клубочковых кровеносных капилляров (2); окраска гематоксилин-эозином; х 310; б— почечный клубочек с резким склерозом петель кровеносных капилляров и уменьшением числа эндотелиоцитов; окраска гематоксилин-эозином; х 525. Рис. 4. Макропрепарат почки при злокачественной форме нефросклероза: слева — общий вид (капсула почки снята, поверхность почки неровная, мелкозернистая, пестрая за счет многочисленных кровоизлияний); справа — сагиттальный разрез почки (рисунок строения нарушен, видны многочисленные кровоизлияния различной величины).
Из первичных Нефросклерозов наиболее распространен гипертонический, или артериоло-склеротический, нефросклероз. Фар (Th. Fahr) в зависимости от характера, распространенности, степени плазморрагию (см.) и гиалиноз (см.), и выключения новых групп нефронов развивается почечная недостаточность (см.).
Злокачественной форме свойственны фибриноидный некроз артериол (артериолонекроз) и капиллярных петель клубочков (рис. 3, а), отек стромы, кровоизлияния, белковая дистрофия эпителия канальцев.Очень быстро в ответ на некротические изменения развивается склероз почек (рис. 3, б). Подобные изменения могут возникать и при эклампсии (злокачественный постэкламптический Нефросклероз).
Макроскопически поверхность почек пестрая, мелкозернистая (рис. 4); почки при этом мало чем отличаются от «большой пестрой почки» при гломерулонефрите (см.). Артериолонекроз почек ведет к почечной недостаточности.
По Лелейну (М. Lohlein), доброкачественная форма артериолоскле-ротического Н. соответствует первой стадии Н. (начальный Н.), протекающей клинически без проявлений со стороны почек, а злокачественная форма — второй стадии Н. (прогрессирующий Н.), для которой характерно быстрое течение с развитием почечной недостаточности.
Однако такая последовательность процесса признается далеко не всеми.
По мнению H. Н. Аничкова, К. Г. Волковой, М. А. Захарьев-ской, морфология артериолосклероз тического нефросклероза отражает особенности течения гипертонической болезни.
Атеросклеротический Н. возникает при сужении (вызванном атеросклеротической бляшкой) почечной артерии у места ее отхождения или деления на ветви первого и второго порядка.
Чаще этот процесс односторонний, реже двусторонний. В почке развиваются клиновидные участки атрофии паренхимы с коллапсом стромы и замещением этих участков соединительной тканью или инфаркты с последующей их организацией и формированием рубцов (атеросклеротическая сморщенная почка, атеросклеротический нефроцирроз). Макроскопически при этом ночка становится крупнобугристой, нередко ее трудно отличить от почки при иостинфарктном Н. Функция такой почки (почек) страдает мало, т. к. большая часть ее паренхимы остается сохранной. В результате ишемии почечной ткани в ряде случаев при стенозирующем атеросклерозе почечных артерий развивается симптоматическая (почечная) гипертензия.
Вторичный Н., наиболее часто развивающийся при хрон, гломерулонефрите, связан не только с гломерулонефритом как таковым (фибропластическая трансформация гломерулярных изменений), но и с теми изменениями сосудов почек, к-рые постоянно встречаются при этом заболевании, отражая состояние почечной аллергии (пролиферативный эндартериит), артериальную гипертензию (артериолосклероз, артериолонекроз), приспособление сосудистой системы к выключению «периферического русла» почек (прогрессирующий эластофиброз артерий с вторичным липоидозом). Т. о., вторичный Н. всегда имеет черты ангио-генного.
Поэтому морфологические критерии дифференциальной диагностики первичного (гипертонического) и вторичного (нефритического) сморщивания почек, как правило, нечеткие.
Инволютивные изменения в почках выявляются начиная с 40—50 лет и к 70 годам приводят к сокращению массы действующих нефронов примерно на 40% .
Возрастная атрофия почек сопровождается постепенным истончением коркового слоя обеих почек, атрофией канальцевого эпителия вплоть до гибели и замещения канальцев рубцовой тканью. Клубочки подвергаются гиалинозу, и их число постепенно уменьшается. Увеличивающаяся с возрастом резистентность сосудов приводит к запустеванию капилляров клубочков, формированию анастомозов между приводящей и отводящей артериями в обход клубочков.
Нефросклероз в старческом возрасте связан прежде всего с возрастными изменениями сосудов почек, поэтому он приближается по механизму развития к первичному.
Основные клинические признаки. Клин, проявления первичного Н. возникают обычно в поздних стадиях гипертонической болезни как при доброкачественном, так и злокачественном ее течении. Одним из ранних признаков поражения почек могут быть полиурия (см.) и никтурия (см.), однако никтурия не всегда является следствием полиурии и может свидетельствовать о нарушении суточного ритма работы почек. Протеинурия (см.), наблюдаемая при Н., обычно небольшая и непостоянная.
Нередко при Н. наблюдается микрогематурия, в ряде случаев может быть макрогематурия (см. Гематурия). Уменьшение почечного клиренса (см.) при относительном увеличении фильтрационной фракции проявляется уменьшением концентрационной способности почек (гипостенурия), что выявляется с помощью пробы Зимницкого. Соответственно падает удельный вес мочи и ее осмолярность. В случае выраженного сосудистого поражения почек, приводящего к значительному уменьшению почечного кровотока, возрастает их прессорное влияние на уровень АД, к-рое стабилизируется на высоком уровне и трудно поддается медикаментозной коррекции (см. Гипертензия артериальная).
Особенно характерно повышение диастолического артериального давления, к-рое бывает всегда выше 120—130 мм рт. ст.
В связи с этим могут возникать явления перегрузки и недостаточности миокарда левого желудочка, коронарная недостаточность, церебральные геморрагии, отек сосочка зрительного нерва, отслойка сетчатки, а в ряде случаев и прогрессирующая почечная недостаточность.
На обзорных снимках выявляется уменьшение пораженной почки (всей или части), неровность ее контуров.
При урографии (см.) отмечается уменьшение объема почки и величины коркового слоя. На ангиограммах (см. Почечная ангиография) наблюдается сближение и деформация мелких артериальных сосудов (в фазе нефрограммы отчетливо видны уменьшение коркового слоя и неровность очертаний пораженной лочки).
При радиоизотопной ренографии (см. Ренография радиоизотопная) отмечается замедленное накопление, а также замедленное выведение радиофармацевтического препарата из почек.
При сцинтиграфии (см.) определяется неравномерное распределение радионуклида в ткани пораженной почки, в ряде случаев ее изображение может отсутствовать или сохраняются отдельные участки паренхимы.
Проявления вторичного Н. могут варьировать от незначительных нарушений функций почек (клинически не выраженных) до состояний, сопровождающихся тяжелой артериальной гипертензией, отеками, нефротическим синдромом, существенным снижением функции почек, развитием тяжелой почечной недостаточности.
Общие принципы лечения и профилактики. При Н. без признаков почечной недостаточности и неустойчивом повышении АД лечение состоит гл. обр. в ограничении употребления в пищу поваренной соли (до 0,5 г в сутки) и применении гипотензивных средств (производных раувольфии, ганглиоблокаторов, до-пегита, салуретиков).
При развитии почечной недостаточности при нефросклерозе также показано применение гипотензивных средств, однако интенсивная гипотензивная терапия может привести к падению почечного кровотока и нарастанию азотемии; применяют диету с ограничением соли и белков, анаболические средства, леспене-фрил, салуретики.
При злокачественном течении гипертонической болезни с быстрым развитием нефросклероза и прогрессированием почечной недостаточности, в целях выключения ренин-ангиотензивного механизма прибегают к эмболизации почечных артерий или нефрэктомии (см.), больных переводят на гемодиализ (см.) или производят трансплантацию почки (см. Пересадка почки).
Профилактика
нефросклероза заключается в своевременном лечении заболеваний, приводящих к его развитию.
Симптомы нефросклероза
На начальных стадиях заболевания специфическая симптоматика может полностью отсутствовать. Патология часто является случайной находкой при проведении плановой диагностики или диспансеризации по результатам анализов мочи и крови. По мере прогрессирования патологии гибель нефронов начинает отражаться на работе почечной системы, что проявляется определённой, специфической симптоматикой. Интенсивность и выраженность клинической картины зависит от степени некроза в почечной ткани.
Основные симптомы:
- приступы боли в области поясничного отдела позвоночника;
- повышение уровня кровяного давления;
- отёчность лица и нижних конечностей;
- нарушения аппетита;
- выраженная, необоснованная слабость;
- отвращение к мясным блюдам;
- снижение объёма суточной мочи;
- частые позывы к мочеиспусканию;
- выраженные головные боли, не поддающиеся действию анальгетиков;
- частое ночное мочеиспускание;
- снижение веса;
- постоянное присутствие чувства жажды;
- изменение цвета мочи (появление мутного осадка или крови);
- приступы стенокардии;
- нарушение зрительного восприятия;
- ломкость костей.
Прогноз при раке почки
Точного прогноза выживаемости не существует, она сильно зависит от сопутствующих факторов: другие заболевания, окружающая среда, размеры и форма опухоли, психологическое состояние пациента. Самое важное — своевременная квалифицированная врачебная помощь, которую вам могут оказать в нашем медицинском центре.
Каковы цифры?
90% раковых опухолей почек, выявленных на первой стадии, поддаются излечению. Выживаемость пациента с раком на 4-ой стадии с метастазами обычно менее 1 года.
Шанс прожить 5 лет после диагноза на первой и второй стадиях 76% и 54% соответственно, на третьей уже 42%, на четвертой — около 10%.
Что будет, если не делать операцию?
Если не делать операцию при раке почек начальных стадий, то прогноз выживаемости будет неутешительным. Эту агрессивную форму рака удаляют хирургически. Другие методы лечения используют для поддержания состояния уже обреченного пациента, облегчения его симптоматики.
Что самое важное, если у вас подозревают рак почки?
Медицина не стоит на месте, появляются всё новые способы борьбы с раком почек на разных стадиях. Наши органосохраняющие лапароскопические методы – одни из самых передовых в этой области. Сколько вы будете жить после рака почки, зависит от вашего организма и от того, насколько грамотно вы выбрали врача. Обращайтесь в нашу клинику, и мы поможем вам пережить эту болезнь.
Анализы и диагностика
При первых признаках ухудшения работы почечной системы необходимо обратиться к нефрологу. Врач поможет правильно собрать анамнез, сдать анализы и оценить выраженность клинической симптоматики.
Лабораторные анализы:
- Биохимический анализ крови. При нефросклерозе отмечается повышение уровня мочевины и креатинина, а также снижение белка. В более запущенных стадиях повышается уровень магния, фосфора, калия и натрия.
- Общий анализ мочи. Регистрируется снижение удельного веса, выявляются цилиндры, эритроциты и белок.
- Общий анализ крови. Отмечается снижение количества тромбоцитов и уровня гемоглобина.
Аппаратная диагностика нефросклероза:
- ультразвуковое исследование почек;
- экскреторная урография;
- сцинтиграфия;
- биопсия тканей почек;
- допплерография почечных сосудов.
Виды заболевания
Выделяют:
- Односторонний гидронефроз
- Двусторонний гидронефроз
В первом случае чашечно-лоханочный комплекс поражается только с одной стороны, во втором – с двух. Одностороннее поражение обычно возникает на фоне врожденного сужения, конфликта с аномальными сосудами почек, а также мочекаменной болезни. Причиной двустороннего процесса могут стать камни, опухоли или аденома простаты.
Как лечить гидронефроз почки на той или иной стадии, знает врач. Пациенту важно лишь как можно скорее обратиться к специалисту.
Процедуры и операции
При отсутствии эффекта от проводимой медикаментозной терапии, прогрессировании нефросклеротического процесса и отсутствии возможности восстановить функциональную работу почечной системы прибегают к гемодиализу либо пересадке почки.
Суть гемодиализа заключается в фильтрации крови пациента через специальный аппарат искусственной почки, благодаря которому происходит очистка организма от продуктов распада, нормализуется водно-солевой баланс. Параллельно рекомендуется принимать гипотензивные медикаменты и витаминные комплексы.
В самых крайних случаях прибегают к трансплантации почки. После проведённого оперативного вмешательства назначаются препараты, которые подавляют работу собственной иммунной системы, чтобы предотвратить отторжение пересаженного донорского органа.
Профилактика
Специфических профилактических мер, которые гарантированно предотвращают развитие нефросклероза, нет. Если придерживаться определённых рекомендаций, то можно значительно снизить риск развития нефросклероза:
- употреблять ежедневно не меньше 1,5-2 литров воды;
- мясные блюда и соль употреблять в умеренном количестве;
- полностью исключить консервированную продукцию;
- заниматься физической культурой;
- следить за весом;
- полный отказ от вредных привычек;
- регулярный контроль уровня кровяного давления;
- проходить диспансеризацию с обследованием почечной системы;
- не принимать медикаменты без назначения лечащего доктора.
Диета при нефросклерозе
Диета при почечной недостаточности
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1200 — 1300 рублей в неделю
Диета после пересадки почки
- Эффективность: лечебный эффект
- Сроки: постоянно
- Стоимость продуктов: 1450-1550 руб. в неделю
Для достижения максимального результата помимо лечебных мероприятий рекомендуется по возможности придерживаться сбалансированного и рационального питания. Диета при почечной патологии предполагает снижение нагрузки на почечную систему в зависимости от степени нефросклероза. Основные рекомендации:
- Ограничение в рационе белка, т.к. он влияет на уровень мочевины в крови. Допускается употребление мяса птицы, кролика, рыбы и нежирной говядины.
- Уменьшение употребления соли. На ранних стадиях заболевания можно употреблять небольшое количество соли (до 15 г в сутки) под контролем появления отёчности на нижних конечностях. В более запущенных случаях объём потребляемой соли уменьшают до 7 г. Полностью исключать из рациона соль нельзя, т.к. это может спровоцировать обезвоживание.
- В рационе обязательно должны присутствовать бобовые, изюм, бананы, зелёные овощи и изделия из цельнозерновой муки, богатые кальцием, калием, фосфором.
- Потребляемая пища должна быть калорийной, т.к. организм во время болезни расходует собственные белки, что может спровоцировать рост уровня мочевины. В рационе обязательно должны присутствовать фрукты, картофель, сливочное масло.
Прогноз
Сморщенная почка — это хроническое заболевание, которое протекает длительно и характеризуется периодическим чередованием стадий ремиссии и обострения. Количество обострений напрямую зависит от правильного питания и тактики лечения в борьбе с основным заболеванием.
Прогноз считается благоприятным, если патология выявлена на ранней стадии. Функциональное состояние почечной системы ухудшается, а прогноз считается неблагоприятным при злокачественном течении нефросклероза. Заболевание может привести к развитию хронической почечной недостаточности.
В самых тяжёлых случаях работу почечной системы заменяет гемодиализ либо пересадка почки. Отсутствие адекватной терапии и непринятие мер по поддержанию работы жизненно важных органов и систем может привести к летальному исходу.
Методы лечения
Терапию следует начинать как можно раньше. Осуществляться она может двумя основными методами: медикаментозным и хирургическим. Выбор методики делается исключительно врачом. При этом специалист учитывает целый ряд факторов, в числе которых: степень развития заболевания, функциональность органа, возраст и другие индивидуальные особенности пациента, причина гидронефроза и др.
Позвоните сейчас
(495) 7 800 500
Оставьте заявку
Вам будет совершен обратный автоматический звонок, дождитесь ответа оператора.
Политика в отношении обработки персональных данных Согласие на обработку персональных данных
Запишитесь на прием
Консервативная терапия
Такое лечение направлено на устранение болевых ощущений, а также на борьбу с инфекцией и предотвращение осложнений. Очень важно не допустить развития мочекаменной болезни и почечной недостаточности.
Врачи могут назначать препараты следующих групп:
- антибактериальные
- уросептические
- противовоспалительные
Важно! Следует понимать, что в большинстве случаев консервативная терапия не позволяет избавиться от причины заболевания. Она направлена только на устранение симптомов и не допускает хронизации патологии.
Терапию следует начинать как можно раньше. Осуществляться она может двумя основными методами: медикаментозным и хирургическим.
Хирургические вмешательства
Операции проводятся с целью обеспечения нормального оттока мочи и функционирования почки.
При серьезных нарушениях, спровоцированных затрудненным оттоком мочи, проводят:
- Стентирование.
В мочеточник устанавливают стент, который представляет собой гибкую и тонкую трубку. Она обеспечивает свободный отток мочи из почки в мочевой пузырь. Трубочка начинается в зоне лоханки и заканчивается в пузыре. Показанием для установки стента является необходимость в обеспечении оттока мочи при закупоривании мочевыводящих путей. Снимается стент сразу же после того, как устраняется причина закупоривания - Нефростомию.
Данное вмешательство подразумевает целый комплекс хирургических методик. Процедура является временной и предшествует полноценной хирургической операции по устранению гидронефроза. При вмешательстве в область почечной лоханки вводится дренаж в виде катетера. Наружный конец катетера соединяется с мочеприемником
Важно! Обе эти меры являются временными. Они только обеспечивают нормальный отток мочи, но не справляются с причиной гидронефроза.
Патология устраняется исключительно оперативным путем.
Операции проводятся с целью обеспечения нормального оттока мочи и функционирования почки.
Сегодня могут проводиться:
- Лапароскопические вмешательства
- Манипуляции с применением робота да Винчи
Опытные врачи, владеющие современными методиками работы, стараются проводить вмешательства малоинвазивными способами. Это позволяет снизить риски возникновения различных осложнений и сократить период реабилитации пациента. Особое внимание уделяется органосохраняющим технологиям.
Вмешательства направлены на пластику лоханки или мочеточника, удаление новообразований, дробление камней или их изъятие из органов и полостей. Если во время обследования выясняют, что работа почки частично или полностью нарушена, могут проводить операции, направленные на ее удаление.
Важно! Даже после удаления почки пациент может вернуться к привычной жизни (с некоторыми ограничениями в физической активности и питании).
Перед началом лечения гидронефроза почки у взрослых и детей проводится обследование, оценивающее причину возникновения симптомов, определяющее степень поражения и другие особенности течения заболевания.