Рак пищевода встречается нечасто, ежегодно поражает чуть более 7,5 тысяч россиян или 8–9 человек из 100 тысяч населения, преимущественно пожилого возраста. Самые высокие показатели, двадцатикратно превышающие российские, отмечены в Китае, Корее, Японии, Монголии, Иране и Бразилии.
В структуре мужской онкологической заболеваемости рак пищевода взял 2, 5%, тогда как среди женских раков — только 0,5%. Это совсем не женское заболевание, мужчины болеют почти в четыре раза чаще и начинают болеть раньше. В мужской когорте средний возраст выявления онкологического поражения пищевода 64 года, то в женской — после 70 лет.
- Факторы риска
- Клиническая картина
- Диагностика
- Лечение рака пищевода
- Паллиативное лечение распространённого рака пищевода
Причины и факторы риска заболевания
Злокачественное перерождение клеток слизистой оболочки пищевода могут спровоцировать многие факторы. Условно их можно разделить на несколько групп.
- Алиментарные (пищевые)
. Это привычка есть слишком горячую или слишком холодную пищу, избыток в меню острых блюд, солений, маринадов, продуктов с плесневыми грибами, недостаток фруктов и овощей, авитаминоз, особенно недостаток витаминов A, B, E. - Вредные привычки
– курение и алкоголь. - Профессиональные вредности и воздействие химических веществ
. Сюда относятся как случайные ожоги пищевода едкими веществами, так и постоянное воздействие вредных веществ на производстве (работа в плохо проветриваемых помещениях, вдыхание токсических газов, производственной пыли) либо в быту (проживание в местностях с загрязненным воздухом, частыми задымлениями из-за пожаров). - Различные заболевания
. Спровоцировать развитие новообразования могут ожирение, гастроэзофагеальный рефлюкс, грыжи пищеводного отверстия диафрагмы, ахалазия пищевода, болезнь Баретта. Две последних патологии многократно повышают риск возникновения опухоли. - Наследственная предрасположенность
.
Симптоматика
На скрытом этапе течения заболевания симптоматика отсутствует.
Первые симптомы появляются из-за разрастания опухоли:
- Боль в той зоне, где локализуется новообразование;
- Наличие сгустков крови;
- Появление запоров;
- Рост лимфатических узлов;
- Потеря в весе;
- Снижение гемоглобина;
- Утомляемость;
- Низкая трудоспособность;
- Плохой сон.
На стадии интенсивного роста раковых клеток и появления метастазов выраженность симптомов усиливается.
Разберем симптоматику при формировании аденокарциномы в различных органах.
Кишечник
- Болезненный живот;
- Неприятные ощущения после приема пищи;
- Плохая проходимость кишечника;
- Жидкий стул, чередующийся с запорами;
- Кровь и слизистые выделения в кале.
Пищевод
- Боль при осуществлении глотания;
- Дисгафия;
- Активное слюнотечение.
Полость носа
- Отек миндалин;
- Не проходящее воспаление миндалин;
- Боли в гортани, глотке, носу;
- Неприятные ощущения при глотании;
- Боль в ушах;
- Нарушение речи;
- Увеличение лимфоузлов.
Печень
- Болезненность в области правого ребра и подреберья;
- Глаза и кожа желтоватого цвета.
Симптомы рака пищевода
Нередко больные обращаются за медицинской помощью, когда у них затрудняется проглатывание пищи. К этому моменту опухоль уже достигает значительных размеров, что существенно ухудшает прогноз выживаемости. Однако существуют и ранние признаки заболевания, которые свойственны и другим патологиям. Важно обратиться к врачу уже при их появлении для своевременной постановки диагноза и начала лечения.
Если новообразование располагается в верхнем или среднем отделе пищевода, первыми симптомами будут поперхивание и неприятные ощущения (жжение, саднение, незначительная боль) при проглатывании твердой пищи. При развитии опухоли в нижнем отделе, в месте соединения пищевода с желудком, ранним признаком является постоянное срыгивание воздуха. К ранним признакам рака пищевода, характерным для опухолей всех его отделов, относятся диспепсические явления – отрыжка, изжога, тошнота.
Поздние признаки злокачественного новообразования пищевода – это симптомы дисфагии, или нарушения акта глотания.
Они разделяются на степени со II по V (I относится к ранним признакам).
- II – затрудненное глотание твердой пищи, для проглатывания пищу необходимо запивать водой. Для облегчения прохождения пищи возникает обильное слюноотделение. Могут наблюдаться срыгивания слюной и слизью, пищеводная рвота вследствие задержки пищи выше места сужения.
- III – невозможность проглотить твердую пищу, срыгивание при попытке глотания. Больные могут питаться только жидкой и полужидкой пищей.
- IV – возможно глотание только жидкости.
- V – полная непроходимость пищевода. Больные не могут проглотить воду, слюну.
По мере развития симптомов дисфагии, из-за застоя пищи в месте сужений, происходит ее разложение, сопровождающееся местными воспалительными изменениями, появляются гнилостный запах изо рта, боли, вначале периодические, потом постоянные. Может возникнуть как незначительное, так и обильное кровотечение. Скопление пищи может привести к ее забросу в дыхательные пути (в основном это случается в ночное время) и аспирационной пневмонии. На поздних стадиях есть риск возникновения свищей между пищеводом и трахеей, средостением. Из-за затруднения глотания больные ограничивают себя в еде, теряют вес, вплоть до истощения.
Реабилитация
В первые несколько суток после операции больному, как правило, назначают внутривенное питание, либо вводятся в желудок питательные смеси через тонкий зонд. Проводится плановое обезболивание, чтобы облегчить процесс восстановления. Важным элементом клинических рекомендаций после рака пищевода является лечебная и дыхательная гимнастика, которая вначале выполняется в постели, а затем в сидячем и вертикальном положении. Кровать с приподнятым изголовьем препятствует развитию рефлюкса. По мере выздоровления пациенту разрешают обычное питание с соблюдением специальной диеты.
Виды рака пищевода
Классификацию патологии проводят по разным критериям.
По месту расположения опухоли и метастазов:
- Рак шейного (верхнего) отдела пищевода
. Диагностируется реже остальных видов, не более чем в 10% случаев. Дает ранние метастазы в средостение, шейную клетчатку и надключичное пространство. Метастазы также распространяются в лимфоузлы шеи, подключичные, медиастинальные и паратрахеальные. - Рак грудного (среднего) отдела
. Самый распространенный, занимает долю в 60% от всех злокачественных новообразований пищевода. Ранние метастазы определяются в окружающей клетчатке, лимфоузлах средостения, малого сальника. Поздние – в бронхах, легких, печени. - Рак брюшного (нижнего) отдела
. Составляет 30% всех случаев рака пищевода. Ранние метастазы обнаруживаются в поддиафрагмальных, параэзофагеальных, околокардиальных лимфоузлах, в узлах, находящихся вдоль левой желудочной артерии и малой кривизны желудка. Поздние метастазы выявляются в костях, печени.
Для всех видов характерны метастазы Вирхова
– поздние метастазы в лимфоузлы левой надключичной области.
По направлению роста и внешнему строению:
- Эндофитная (язвенная) форма
. Ее доля – около 30% всех случаев рака пищевода. Растет вглубь органа, провоцируя его спазм и стеноз. Эндофитная форма делится на: блюдцеобразный рак – опухолевое образование в форме кольца с приподнятыми, хорошо определяемыми краями и изъязвлением в середине; - язвенный рак – новообразование не отграничено валиком от прилежащей ткани, распространяется на нее в виде «языков» или «кинжалов».
. На ее долю приходится около 60% случаев. Новообразование разрастается в просвет пищевода. Может вызвать стеноз, но он будет связан с заполнением просвета органа тканью опухоли. Подразделяется на:
- полипозный рак – образование растет в виде множества узлов неправильной формы, напоминающих цветную капусту, держится на хорошо различимой ножке;
. Составляет около 10% случаев рака пищевода. Выглядит как огрубевший участок слизистой оболочки. Разрастается по кругу, сужая просвет трубки пищевода.
Смешанный рак пищевода
– одна из форм переходит в другую. Так, полипозная опухоль может изъязвляться и приобретать блюдцеобразное очертание.
Классификацию язвенная, склерозирующая и узловая также используют для макроскопического описания строения новообразования.
По гистологическому строению:
- Плоскоклеточный рак (карцинома)
. Развивается из многослойного плоского эпителия в верхнем слое слизистой оболочки пищевода. Самый распространенный – 98 % случаев злокачественных образований пищевода. Бывает ороговевающим и неороговевающим (более агрессивный). - Цилиндроклеточный рак (аденокарцинома)
. Развивается из цилиндрических клеток желез пищевода, находящихся в подслизистом слое. Часто бывает вторичным, распространяющимся из желудка. Часто и быстро дает метастазы. - Саркома пищевода
. Возникает из стромальной (соединительной или мышечной) ткани. Бывает смешанной с другими видами, крайне злокачественная, часто рецидивирует. - Редкие опухоли – мукоэпидермоидный, мелкоклеточный рак, меланома
. Характеризуются высокой злокачественностью. - Недифференцированный рак
– гистологический вид опухоли определить невозможно из-за низкой дифференциации клеток.
По дифференциации клеток:
- Высокодифференцированный рак
– клетки максимально схожи со здоровыми, но имеют признаки атипии. Течение – медленное, больше вероятность благополучного исхода. Дает единичные метастазы, хорошо реагирует на терапию. Умеренно дифференцированный. Промежуточная форма, отличается умеренной злокачественностью. Относительно благоприятный прогноз при своевременной диагностике. - Низкодифференцированный
– аномальная неодинаковая структура клеток (полиморфизм), которые быстро делятся и растут. Отличается сильной злокачественностью. - Недифференцированный рак
– наиболее агрессивный, часто бывает вторичным. В этой ситуации тяжесть состояния обусловлена имеющимся первичным очагом.
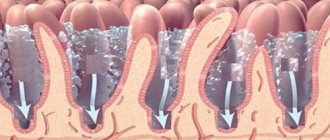
Что такое
Аденокарцинома — это развивающаяся из клеток секреторного железистого эпителия опухоль злокачественного характера. Локализуется она на разных внутренних органах, на внутренних оболочках полых органов, а также коже человека.
Отличительной особенностью аденокарциномы является возможность выработки секрета.
Такие опухоли могут иметь самые разные размеры и формы, которые имеют прямую зависимость от клеточных и тканевых функций, клеточной и тканевой структуры органа, который был поражен.
Степени рака пищевода
Стадирование учитывает глубину проникновения опухоли, наличие регионарных и отдаленных очагов метастазирования.
| I | новообразование в слизистой оболочке и подслизистом слое. Просвет пищевода в норме. Метастазы отсутствуют. |
| II | опухоль помимо слизистого и подслизистого слоев, затрагивает мышечную ткань. Просвет пищевода незначительно уменьшен. Возможны отдельные метастазы в регионарные лимфоузлы. |
| III | опухоль переходит на внешнюю оболочку, не затрагивая соседние органы. Просвет пищевода сильно стенозирован. В регионарных лимфоузлах – многочисленные метастазы. |
| IV | новообразование проникает во все слои пищевода, переходит на близлежащие органы. Выявляются регионарные и отдаленные метастазы. |
В международной классификации используется обозначение TNM, где T (x, 0, Is, 1, 1a, 1b, 2, 3, 4a, 4b) – первичная опухоль, N (x, 0, 1, 2, 3) – регионарные лимфоузлы, M (0,1) – отдаленные метастазы.
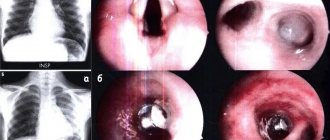
Диагностика рака пищевода
При первичном обращении врач соберет анамнез жизни и болезни пациента (вредные привычки, профессиональные вредности, жалобы, когда появились первые симптомы), проведет визуальный осмотр, пальпацию лимфоузлов, даст направление на общие анализы крови, мочи, биохимический анализ крови.
Дополнительно назначаются следующие исследования:
- эндоскопическое ультразвуковое исследование
пищевода, как правило, совмещается со взятием биопсии; - рентгенография
с контрастом – для выявления сужений пищевода; - компьютерная томография
с контрастным усилением – для выявления метастазов в регионарных лимфоузлах, отдаленных метастазов; - позитронно-эмиссионная томография
– для подтверждения метастатической природы увеличенных лимфоузлов; - бронхоскопия
– для исключения проникновения процесса в бронхи; - торакоскопия, УЗИ брюшной полости
– для оценки вовлеченности в процесс органов грудной полости и желудочно-кишечного тракта, обнаружения метастазов; - анализ крови на онкомаркеры
.
Наблюдение
Активное наблюдение показано больным для раннего выявления рецидива в пищеводе с целью выполнения хирургического вмешательства либо рецидива в средостении с целью проведения химиолучевой терапии. Объем обследования зависит от стадии болезни и предшествующего лечения:
Стадия I (после эндоскопических резекций слизистого/подслизистого слоя) и стадии II–III (после химиолучевой терапии, имеется перспектива для эзофагэктомии в случае рецидива):
- ЭГДС – каждые 3–4 мес. в течение первых двух лет, каждые 6 мес. – в течение третьего года, далее ежегодно до общей продолжительности наблюдения 5 лет.
- КТ органов грудной клетки и органов брюшной полости – каждые 6 мес. в течение первых 2 лет, далее – ежегодно до общей продолжительности наблюдения 5 лет;
Стадия I–III (после хирургического лечения):
- КТ органов грудной клетки и органов брюшной полости – каждые 6 мес. в течение первых 2 лет, далее – ежегодно до общей продолжительности 5 лет.
Другие методы обследований у остальных категорий пациентов рекомендуется выполнять при наличии клинических показаний. Выполнение ПЭТ/КТ и определение маркеров в сыворотке крови для наблюдения за пациентами не рекомендуется.
Лечение рака пищевода
Лечебные мероприятия подбираются онкологом, хирургом, радиологом и другими специалистами в зависимости от времени выявления злокачественного новообразования, локализации опухоли, ее стадии, отсутствия или наличия метастазов, общего состояния больного.
При возможности оперативного лечения
оно, как правило, сочетается с лучевой терапией. Во время операции может проводиться как полное иссечение опухоли с прилежащими тканями и расположенными рядом лимфоузлами, так и ее частичная резекция для освобождения просвета пищевода. Для замещения части удаленного пищевода используется ткань тонкого или толстого кишечника.
При невозможности хирургического лечения рака пищевода методикой выбора становится лучевая терапия
. Также, в качестве паллиативного лечения, может применяться фотодинамическая терапия – в опухолевую ткань вводится светочувствительный элемент, и она разрушается лазером. Процедура проводится для облегчения глотания, полностью уничтожить с ее помощью опухоль нельзя.
Химиотерапия
при этом виде рака обычно применяется как вспомогательный метод, для подавления активности малигнизированных клеток.
После лечения все пациенты состоят на учете у онколога, регулярно проходят обследование.
Хирургическое лечение в отделении торакоабдоминальной хирургии и онкологии РНЦХ
Лечение в отделении проводится по программам ОМС, ДМС, ВМП, а также на коммерческой основе. Читайте, как попасть на лечение в отделение торакоабдоминальной хирургии и онкологии РНЦХ.
Для записи на консультацию позвоните по телефонам:
+7 (499) 248 13 91 +7 (903) 728 24 52 +7 (499) 248 15 55
Отправьте заявку на консультацию, заполнив форму на нашем сайте и прикрепив необходимые документы.
Прогноз заболевания
Как и при других онкопатологиях, выживаемость и возможность излечения зависят от времени обнаружения опухоли. Рак пищевода – один из наиболее трудно поддающихся лечению. В целом, при поздней диагностике и отсутствии терапии продолжительность жизни с момента постановки диагноза составляет не более 5-7 месяцев. При раннем выявлении – до 6-7 лет.
Прогноз выживаемости зависит от локализации опухоли и наличия метастазов. При проведении комплексной терапии (оперативное лечение и лучевая/химиотерапия) выживаемость более 5 лет составляет:
- при выявлении рака на I стадии – 80-90%;
- на II – 40-50%;
- на III – 5-10%.
Новые методики лечения помогают повысить продолжительность жизни пациентов. Применение стереотаксической радиохирургии (кибернож) в комплексе с лучевой терапией на линейном ускорителе увеличивает выживаемость на 25 %. Радикальная программа лучевой терапии с дифференцированным облучением первичной опухоли, зон перифокальной инфильтрации, а также путей регионарного метастазирования, повышает выживаемость при всех стадиях рака пищевода на 15%.
При неоперабельной опухоли применяется лучевая терапия, которая позволяет увеличить продолжительность жизни до 12 месяцев у 10% больных.
Статистика
Это одно из самых агрессивных злокачественных заболеваний. Рак пищевода занимает 8-е место по смертности во всем мире. В соответствии с данными Международного агентства по изучению рака, в 2018 году заболеваемость – 7,49 случая на 100 000 человек в год, а смертность – 6,62. Расчеты же Росстата Минздрава России говорят, что заболеваемость составляет 5,6 случая на 100 000 человек. Среди мужчин – 9,43 на 100 000, среди женщин – 2,29 на 100 000. Наиболее часто заболевание диагностируется в так называемом «азиатском поясе», то есть от северной части Ирана, через Среднюю Азию и до центральных регионов Японии и Китая, также захватывая Сибирь. Во много это объясняется особенностями рациона людей, проживающих в этих районах.
Чаще всего (до 80% случаев) новообразование находится в нижне- и среднегрудном отделах пищевода. С частотой 10-15% случаев диагностируется рак шейного отдела пищевода.
Профилактика рака пищевода
Специфической профилактики заболевания не существует. Снизить риск развития рака помогут отказ от алкоголя и курения, нормализация питания и веса, регулярное обследование органов желудочно-кишечного тракта, обращение к врачу при первых признаках заболевания. Больным с гастроэзофагеальной болезнью показано ежегодное эндоскопическое обследование, с пищеводом Барретта – биопсия.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Химиотерапия
Химиотерапия, то есть прием препаратов, оказывающих тормозящее и разрушающее влияние на клетки новообразования, может быть адъювантной, неоадъювантной и самостоятельной.
Предоперационная химиотерапия особенно эффективна при аденокарциноме, при которой назначается 2-3 курса лечения. Послеоперационная химиотерапия обычно показана в связке с неоадъювантной и не рекомендована без неё при аденокарциноме и плоскоклеточном раке. Полностью самостоятельно химиотерапия рекомендована только неоперабельным больным при противопоказаниях к радиологическим методам лечения.