Запись по телефону: +7 (343) 355-56-57
+7
- О заболевании
- Стоимость услуг
- Записаться
- О заболевании
- Цены
- Записаться
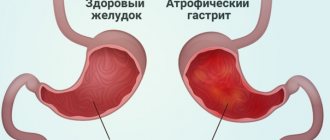
Синдром Барретта – патологическое изменение слизистых оболочек пищевода, способное привести к развитию онкологического заболевания. Проблема связана с постоянным воздействием на эпителий соляной кислоты, повреждением стенок органа при гастроэзофагеальном рефлюксе. Требует комплексной диагностики и лечения под наблюдением врача-гастроэнтеролога.
Основные причины болезни
Пищевод Барретта – распространенное осложнение гастроэзофагеальной рефлюксной болезни (ГЭРБ). По наблюдениям врачей изжога увеличивает риск синдрома до 80%. Патология чаще развивается у мужчин в возрасте от 45 до 65 лет, при отсутствии лечения приводит к образованию аденокарциномы.
Основная причина – регулярный заброс желудочного сока в проксимальные отделы пищевода. Кислоты разрушают тонкий эпителиальный слой, стимулируют рост метапластических клеток. При благоприятных условиях значительно повышается риск их малигнизации, развития рака в течение 2−4 лет.
Заболевание развивается в течение продолжительного времени. Основные факторы риска:
- недостаточность сфинктера пищевода;
- рефлюксная болезнь;
- ослабление сократительной функции;
- повышенная выработка желудочного сока;
- курение.
Повышает вероятность пищевода Барретта – неправильное питание, частое употребление алкоголя, лишний вес. Иногда патология развивается на фоне постоянного приема препаратов для лечения панкреатита, ферментативных лекарств на основе натуральной желчи.
Реабилитация
Уже с первого дня прооперированный пациент встает с постели, на следующий день разрешается принимать жидкую пищу. Выписка из клиники возможна через 1-3 дня, к работе человек приступает, как правило, спустя 2-3 недели. Соблюдение строгой диеты необходимо в течение двух месяцев, затем можно переходить на более мягкую, которой следует придерживаться не менее полугода.
После РЧА пациент находится под наблюдением врача в течение нескольких месяцев, в этот период ему назначается гастроскопия. Если после операции по поводу грыжи (ГПОД) обследование покажет уменьшение зоны поражения слизистой, то пациент продолжает наблюдаться, ему каждые полгода рекомендовано проведение ФГС. Получить заключение о наличии или отсутствии пищевода Барретта можно через год. Если метаплазия по-прежнему присутствует, назначается РЧА. В дальнейшем пациент находится под наблюдением врача, проходя регулярные обследования.
Стадии и формы патологических изменений
Скорость развития болезни зависит от основной причины. Вне зависимости от факторов риска перерождение клеток протекает поэтапно:
1.
Метаплазия – здоровый эпителий пищевода замещается клетками, по структуре идентичными клеткам слизистых желудка или кишечника. Это естественная реакция организма, который защищает стенки пищевода от повреждения кислой и щелочной средой. Если метаплазия достигает 3−4 см, риск аденокарциномы повышается в 2−3 раза. Наличие бокаловидных клеток, называемое кишечной метаплазией, необходимо для подтверждения диагноза пищевод Барретта.
2.
Дисплазия – уже является предстадией аденокарциномы желудка. Выделяют различные степени выраженности предраковых диспластических изменений: слабая и тяжёлая дисплазия.
Возможно развитие эрозивной формы заболевания – в области нижней части пищевода, у сфинктера образуются воспаленные участки, открытые раны. Язвы могут кровоточить, давать сильные боли за грудиной, травмируются при прохождении твердой пищи.
Аргон-плазменная коагуляция
Наиболее эффективным методом лечения ПБ без очагов тяжелой дисплазии считается аргон-плазменная коагуляция (АПК) [38]. Устройство для проведения данного вида абляции состоит из источника газа аргона, источника высокочастотного электрического тока и специального катетера, который подводит газ и ток непосредственно к патологически измененной ткани [30]. Принцип основан на том, что при выходе из катетера газ ионизируется электродом и обеспечивает подачу тока высокой частоты к метаплазированному эпителию пищевода [30, 38]. Глубина коагуляции, как правило, составляет 1–3 мм, однако глубина повреждения зависит от мощности генератора (30–90 Вт), скорости потока газа аргона (1–2 л/мин), расстояния от катетера до ткани (2–5 мм) и времени воздействия на саму ткань [39]. Благодаря возможности регулировки формы, размера и энергии плазменной дуги АПК обеспечивает абляцию даже небольших участков метаплазированного эпителия в пищеводе без значительного повреждающего действия на окружающие ткани [26]. Последовательную АПК с перекрывающими полями возможно применять и при достаточно протяженных сегментах метаплазии [38, 39]. В работе С.С. Пирогова показано, что при ПБ с длиной сегмента 3–4 см АПК оказывается эффективной у 80–90% больных [39]. Осложнения (одинофагия, стеноз, перфорация) после АПК возникают статистически значимо реже, чем при ФДТ [40, 41]. Результаты длительных проспективных наблюдений за пациентами, которым была проведена АПК, показали, что эффективность данного метода оказывается выше при применении электрического тока более высокого напряжения или при комбинации АПК с приемом ИПП в больших дозах [38–41]. Сравнительный анализ проспективных клинических исследований по наблюдению за пациентами с ПБ без очагов дисплазии, у которых применялась АПК, представлен в таблице 2.
Симптомы и признаки пищевода Барретта
Первые проявления патологической метаплазии остаются незамеченными из-за симптомов гастроэзофагеальной рефлюксной болезни. Зачастую измененные клетки выявляются только при исследовании эпителия. Чтобы не столкнуться с опасными осложнениями, необходимо обращаться к гастроэнтерологу при следующих симптомах пищевода Барретта:
- болезненные ощущения при глотании пищевого комка (дисфагия);
- отрыжка после еды;
- неприятное першение в горле, которое усиливается при наклоне туловища;
- осиплый голос;
- появление сухого непродуктивного кашля;
- боль в груди;
- повышение чувствительности зубной эмали.
При запущенном состоянии и метапластических изменениях эпителия возникают незаживающие эрозии на стенке пищевода. Характерные признаки – внутреннее кровотечение, хроническая анемия, значительная потеря веса.
Патогенез
Болезнь Баррета развивается в результате процесса метаплазии клеток, расположенных внизу пищевода перед желудком под влиянием хронического кислотного повреждения и эзофагита, вызывающего воспаление и эрозивно-язвенные изменения. Метаплазия пищевода сводится к замене плоскоклеточного на цилиндрический эпителий, характерный для желудка, как структуру более способную выдерживать воздействие желудочной кислоты. При этом в результате репарации обнаруживаются бокаловидные и другие столбчатые клетки, характерные для метапластического превращения.
Метаплазия в результате ГЭРБ
В дальнейшем патология может привести к слабовыраженной либо тяжелой дисплазии в виде укрупнения ядер, изменений ядерного и цитоплазматического соотношения, увеличения митотической активности, цитологического и ядерного полиморфизма. Это происходит под воздействием соляной кислоты, увеличивающей активность ферментов – протеинкиназ, которые инициируют мутагенные и пролиферативные процессы в клетках на фоне одновременного угнетения апоптоза в области пораженного эпителия.
Особенности диагностики
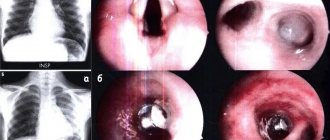
Определить причину и подобрать правильное лечение пищевода Барретта помогает комплексная диагностика с применением современных методик. Эзофагогастроскопия – наиболее информативный способ раннего выявления метапластических изменений на стенке органа. Во время процедуры врач делает забор биоматериала для гистологии, проводит хромоскопию абдоминального отдела, желудка пациента.
В клинических рекомендациях указаны следующие методы обследования больного:
- рентгенография желудка и пищевода;
- манометрия;
- внутрипищеводная рН-метрия.
При изменении эпителия и анемии обязательно проводят анализ кала на скрытую кровь. Пациентам с наследственными факторами риска рекомендуется исследование маркеров дисплазии пищевода.
Методы лечения синдрома Барретта
При легкой степени поражения слизистых пищевода терапия направлена на восстановления здорового эпителия, снижение риска перерождения клеток. Клинические рекомендации на этом этапе лечения: прием препаратов, нормализующих кислотность, улучшающих продвижение пищи к желудку (прокинетиков и ингибиторов протонной помпы).
При разрастании дисплазии необходимо купировать пораженный участок. Основные методы, применяемые в гастроэнтерологии:
- абляция пищевода биполярным электродом;
- криодеструкция;
- лазерная терапия;
- резекция поврежденных слизистых.
В сложных ситуациях проводится операция по Ниссену: формируется специальная перепонка, препятствующая забросу желудочного сока в пищевод. При образовании эрозий или опухоли часть органа приходится удалить.
Операция
При обнаружении метаплазии, а также дисплазии легкой и средней тяжести речь идет о доброкачественном процессе, в этом случае возможно проведение органосохраняющей операции. Если же диагностирована дисплазия тяжелой степени или плоскоклеточный рак — злокачественных заболеваниях, проводится операция Льюиса. Если на участке метаплазии обнаружены зоны неоплазии высокой степени с вероятностью инвазии, то может быть проведена РЧА. При глубоком поражении показано радикальное удаление участка слизистой пищевода эндоскопическим методом.
В нашей клинике выполняется лапароскопия по уникальной методике профессора Пучкова. В ходе операции устраняется грыжа пищеводного отдела диафрагмы, между пищеводом и желудком создается физиологический клапан, устраняется патологический рефлюкс. Восстановление происходит в короткие сроки, уже через полгода после операции нет необходимости в приеме лекарств, не нужно придерживаться каких-либо строгих диет, причем до конца жизни. Количество рецидивов снижено до 2%. Благодаря использованию современных материалов во время хирургического вмешательства, после заживления на коже живота нет никаких шрамов, лишь 3-4 разреза длиной 5-10 мм, которые со временем становятся незаметными. Кстати, в клинике существует возможность одновременного выполнения операций на органах брюшной полости и малого таза в ходе одной анестезии. За одну операцию специалисты клиники могут избавить пациентов сразу от нескольких патологий.
Профилактика пищевода Барретта: клинические рекомендации
Избежать осложнений и развития болезни помогают советы врачей-гастроэнтерологов:
- ранняя диагностика и лечение ГЭРБ;
- отказ от сигарет и алкоголя;
- правильное питание, употребление свежих овощей, фруктов, уменьшение жирной и жареной пищи в рационе.
Важно полностью изменить образ жизни и пищевые привычки: не переедать, уменьшать количество специй, сладостей, углеводистых продуктов, снизить вес при ожирении. При выявленной дисплазии посещать врача не реже 2 раз в год.
Пищевод Барретта – хроническое заболевание, способное привести к опасным последствиям. Современные методы диагностики и лечения позволяют предотвратить тяжелые осложнения, вернуть больному возможность вести активный образ жизни с минимальными ограничениями.
Осложнения
Главным осложнением пищевода Барретта является злокачественная трансформация в аденокарциному на фоне дисплазии.
В среднем, тяжелая дисплазия диагностируется у 20-25% больных в течение 20-23 лет после постановки диагноза. Вероятность ее развития коррелирует с длиной пораженного участка и степенью дисплазии:
- При дисплазии низкой степени риски малигнизации составляют 0.8-1.9% в год.
- При тяжелой дисплазии — 6-12.2% в год.
Кроме того, имеет значение количество очагов дисплазии. При множественных очагах вероятность малигнизации в три раза выше, чем при одиночных.