Миеломная болезнь – это разновидность рака крови, хотя основные проявления данной болезни и связаны с повреждением костей. Основа болезни – это повреждение определенной разновидности лейкоцитов (плазмоцитов). Как и все остальные кровяные клетки, плазмоциты образуются из стволовых клеток в костном мозге. Процесс образования представляет собой ряд последовательных делений, при которых сперва формируются лимфоидные стволовые клетки, а после них – В-лимфоциты.
В-лимфоциты – это клетки иммунитета, осуществляющие борьбу с бактериями и вирусами, которые чужеродны для организма. Окончательно эти клетки созревают уже за пределами костного мозга: в тимусе, селезенке и лимфатических узлах. Для этого им необходим антиген, который является белком чужеродного микроорганизма. Контактируя с таким антигеном, В-лимфоцит становится плазмоцитом, принимаясь секретировать антитела – особые белки, способные разрушать чужеродные клетки. Каждый плазмоцит способен секретировать конкретный вид антител, направленных на то, чтобы бороться с определенным микроорганизмом. При нормальном функционировании организма у человека образуется определенное и строго контролируемое количество плазмоцитов.
Причины миеломной болезни
При миеломной болезни ДНК плазмоцитов повреждается. Из-за этого в организме скапливается чрезмерное количество измененных и бесполезных плазмоцитов (их еще называют миелоцитами). Такие клетки копятся в костях, провоцируя появление опухолей, разрушая кости и вырабатывая дефектные белки (их еще называют белками Бенс-Джонса, моноклональными). Такие белки, в отличие от нормальных антител, не могут бороться с чужеродными клетками; они выводятся из организма почками.
При разрушении костей уровень кальция в крови больного повышается: об этом свидетельствуют частые запоры, тошнота и жажда. Если количество белка и кальция в организме повышено, это приводит к повреждению почек. Более того, нормальное кроветворение в организме нарушается, из-за чего уменьшается число нормальных лейкоцитов и эритроцитов. В результате этого у человека развивается анемия, а устойчивость его организма к инфекциям снижается.
Хотя точная причина начала патологических изменений в плазмоцитах неизвестна до сих пор, существуют определенные факторы, способные повысить вероятность развития миеломной болезни.
У детей
Случаи множественной миеломы у детей считаются редкостью, поскольку в детском возрасте она встречается в 140 раз реже. Диагностика этого заболевания у детей затруднена из-за редкой встречаемости в этом возрасте и сниженной настороженности врачей. Диагноз устанавливается при обнаружении миеломных клеток в костном мозге и типичной рентгенологической картине. Клиническая картина не отличается от таковой у взрослых, но у детей чаще вовлекаются лимфатические узлы, что связано с генерализацией процесса. Течение заболевания у детей неуклонно прогрессирующее. Средняя длительность жизни 2-3 года.
Симптомы миеломной болезни
Симптомы миеломы напрямую зависят от активности процесса; нередко на начальных стадиях болезни они отсутствуют полностью. Сами признаки неспецифичны – то есть, появление тех или иных симптомов может быть спровоцировано совершенно другим заболеванием. Именно поэтому только врач способен установить точную причину их появления.
Основные симптомы миеломы – это:
- жажда;
- запоры;
- частые инфекции;
- частые переломы;
- боли в костях (обычно в позвонках, ребрах);
- недомогание и слабость;
- боли, онемение конечностей;
- увеличение или же уменьшение объема мочи;
- частое мочеиспускание.
Список источников
- Менделеева Л. П., Вотякова О.М., Рехтина И.Г. Множественная миелома. Российские клинические рекомендации по диагностике и лечению злокачественных лимфопролиферативных заболеваний. Под ред. И.В. Поддубной, В. Г. Савченко. М., 2021. P.: 213–41.
- Бессмельцев С.С. Множественная миелома (патогенез, клиника, диагностика, дифференциальный диагноз) // Клиническая онкогематология. — 2013.— Т6, №3.— С. 237-257.
- Бессмельцев С.С., Абдукадыров К.М. Множественная миелома. Современный взгляд на проблему. Алматы, 2007.
- Моисеев С. И., Салогуб Г.Н., Степанова Н. В. Современные принципы диагностики и лечения множественной миеломы. – СПб.: Издательство СПбГМУ, 2006. – 39 с.
- Вотякова О.М. Множественная миелома: достижения лекарственного лечения XXXXI веков // Онкогематология. – 2004. – Т. 6, № 4 – С. 1925.
Кто в группе риска миеломной болезни?
- Люди возрастом от 60 лет;
- Люди, страдающие от ожирения;
- Люди, которые подвергались облучению;
- Люди, которые работали с пестицидами, инсектицидами, продуктами нефтепереработки, а также другими токсичными веществами;
- Люди, чьи родственники страдали от миеломной болезни;
- Пациенты, страдающие от ВИЧ-инфекции;
- Пациенты, страдающие от моноклональной гаммопатии (группы заболеваний, при которых организм человека начинает вырабатывать
- аномальные антитела);
- Пациенты, страдающие от аутоиммунных заболеваний (к примеру, от системной красной волчанки или ревматоидного артрита).
Диета
Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Питание при данном заболевании должно быть полноценным по основным нутриентам и иметь достаточную энергетическую ценность. В рационе важен полноценный белок в достаточном количестве (говядина, птица, кролик, индейка, печень, рыба, творог). Больной должен получать ежедневно 2 грамма белка на килограмм веса.
Из мясных продуктов готовят паровые биточки, тефтели или котлеты. Источниками кальция становятся кисломолочные продукты, творог, семена подсолнечника и кунжута. Ежедневный рацион должен включать продукты, содержащие витамины и B и C, а с учетом анемии — богатые железом (говядина, говяжья печень, гранат). Питание должно быть дробным — порции небольшие для лучшего переваривания и исключения перегруза пищеварения.
Простые углеводы исключаются, поскольку на фоне приема дексаметазона и преднизолона может повыситься уровень сахара. Не стоит употреблять жирую, жареную и острую пищу, жирное молоко и сливки, наваристые супы, копчености, консервы и соленья. В период ремиссии питание может быть более разнообразным и строгих ограничений не предусматривается. В рационе по прежнему важны витамины и микроэлементы, источниками которых являются зеленые овощи, фрукты, масло льняное и оливковое, рыбий жир, разнообразные орехи.
Диагностика миеломной болезни
Во многих случаях миеломную болезнь определяют еще до проявления ее основных симптомов, при стандартном профилактическом обследовании. Заподозрить у пациента данную болезнь на начальной стадии специалистам позволяют изменения, наблюдаемые в результатах лабораторных анализов. Дальнейшее обследование напрямую зависит от проявлений болезни.
Лабораторные исследования, необходимые для диагностики миеломной болезни:
- Клинический анализ крови. Как правило, при миеломной болезни уровень лейкоцитов в организме понижен. Точно так же может быть снижен уровень гемоглобина, тромбоцитов и эритроцитов;
- Протеинурия (выделение белка Бенс-Джонса с мочой);
- Общий белок сыворотки: из-за большого количества моноклональных белков его уровень повышается;
- Альбумин сыворотки. Альбумином называется синтезируемый в печени белок, который отвечает за перенос разнообразных веществ – скажем, определенных гормонов, жирных кислот и билирубина. Его уровень может снижаться даже при высоком общем белке, поскольку обычный белок повышается именно из-за наличия патологических компонентов – моноклональных белков, схожих по структуре с альбумином;
- Креатинин в сыворотке — это побочный продукт обмена веществ, который выводится посредством почек. При миеломной болезни почки повреждаются, из-за чего креатинин может быть повышен.
Множественная миелома – это злокачественное заболевание крови, при котором образуется избыточное количество дефектных плазмоцитов (одного из видов лейкоцитов), что приводит к повреждению костного мозга, костей, почек, к нарушению работы иммунной системы.
Поврежденные плазмоциты могут образовывать опухоли, которые обычно располагаются в костях. Если опухоль одна, то ее называют единичная плазмоцитома. В случае если опухолей несколько, речь идет о множественной миеломе.
Миелома – достаточно редкое заболевание, которым чаще страдают люди старше 60 лет. Пациенты моложе 40 лет встречаются крайне редко. Эта болезнь неизлечима, однако современные методы лечения позволяют приостановить развитие процесса на несколько лет. Прогноз заболевания во многом зависит от стадии, на которой начато лечение.
Синонимы русские
Болезнь Рустицкого, миелома, миеломатоз, ретикулоплазмоцитоз, генерализованная плазмоцитома, болезнь Рустицкого – Калера.
Синонимы английские
Plasma cell myeloma, Kahler’s disease, myeloma.
Симптомы
Проявления миеломы зависят от активности процесса, и на начальной стадии заболевания могут полностью отсутствовать. Признаки миеломы неспецифичны, то есть такие же симптомы могут быть вызваны другим заболеванием, поэтому точную причину их появления может установить только врач. Основными симптомами являются:
- боли в костях, чаще в ребрах, позвонках,
- частые переломы,
- частые инфекционные заболевания,
- слабость, недомогание,
- жажда,
- запоры,
- учащенное мочеиспускание,
- увеличение или уменьшение объема мочи,
- онемение, боли в конечностях.
Общая информация о заболевании
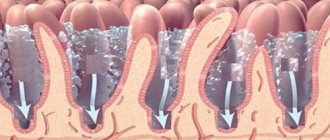
Несмотря на то что основные проявления заболевания связаны с повреждением костей, миеломная болезнь – разновидность рака крови. В основе болезни лежит повреждение плазмоцитов, разновидности лейкоцитов. Они, как и все остальные клетки крови, образуются в костном мозге из стволовых клеток. Этот процесс заключается в ряде последовательных, запрограммированных на уровне ДНК клетки делений, в результате которых сначала формируются лимфоидные стволовые клетки, а затем В-лимфоциты. В-лимфоциты являются клетками иммунитета, то есть осуществляют борьбу с чужеродными для организма вирусами и бактериями. Окончательное созревание В-лимфоцитов происходит вне костного мозга – в лимфатических узлах, селезенке, тимусе. Для этого необходим антиген – белок чужеродного микроорганизма. При контакте с антигеном В-лимфоцит превращается в плазмоцит и начинает секретировать антитела – специфические белки, которые разрушают чужеродные клетки. Каждый плазмоцит секретирует определенный вид антител, направленных на борьбу с конкретным микроорганизмом. В норме у человека образуется необходимое, строго контролируемое количество плазмоцитов.
При миеломной болезни повреждается ДНК плазмоцитов. В организме накапливается избыточное количество бесполезных, измененных плазмоцитов, которых еще называют миелоцитами. Эти клетки накапливаются в костях, образуя опухоли и разрушая кости, а также вырабатывают дефектные – моноклональные белки, или белки Бенс-Джонса. Эти белки не способны бороться с чужеродными клетками, как нормальные антитела, и выводятся из организма почками. Разрушение костей приводит к повышению уровня кальция в крови, что проявляется жаждой, запорами, тошнотой. Повышенное количество кальция и белка вызывает повреждение почек. Происходит угнетение нормального кроветворения и, как следствие, уменьшается количество эритроцитов и нормальных лейкоцитов. В итоге развивается анемия и снижается устойчивость организма к инфекциям.
Точная причина патологических изменений в плазмоцитах неизвестна, однако существуют факторы, повышающие вероятность миеломной болезни.
Кто в группе риска?
- Люди старше 60 лет.
- Страдающие ожирением.
- Подвергавшиеся облучению.
- Работающие с инсектицидами, пестицидами, продуктами нефтепереработки и другими токсическими веществами.
- ВИЧ-инфицированные.
- Пациенты с аутоиммунными заболеваниями, например ревматоидным артритом, системной красной волчанкой.
- Пациенты с моноклональной гаммопатией (это группа заболеваний, при которых в организме вырабатываются аномальные антитела).
- Люди, у родственников которых была миеломная болезнь.
Диагностика
Часто миеломная болезнь определяется еще до проявления симптомов, в ходе стандартного профилактического обследования. Заподозрить заболевание на начальной стадии позволяют изменения в результатах лабораторных анализов. Дальнейшее обследование зависит от проявлений болезни.
Лабораторная диагностика
- Общий анализ крови (без лейкоцитарной формулы и СОЭ). При миеломной болезни уровень лейкоцитов чаще всего снижен. Также могут быть понижены концентрации эритроцитов, тромбоцитов и гемоглобина.
- Определяется протеинурия, то есть выделение с мочой белка Бенс-Джонса.
- Общий белок сыворотки. Его уровень повышается за счет большого количества моноклональных белков.
- Альбумин сыворотки. Альбумин – это белок, который синтезируется в печени и отвечает за перенос различных веществ, например билирубина, жирных кислот, некоторых гормонов. Уровень альбумина бывает снижен даже при высоком общем белке, так как белок повышен именно из-за патологических компонентов – моноклональных белков, которые по структуре отличаются от альбумина.
- Креатинин в сыворотке. Является побочным продуктом обмена веществ, который выводится почками. При миеломной болезни может быть повышен вследствие повреждения почек.
- Кальций в сыворотке. Уровень кальция повышается из-за разрушения костей.
Другие методы исследования
- Электрофорез белков мочи и крови. Метод необходим для выявления моноклональных белков и белков Бенс-Джонса. Основан на том, что разные виды белков, помещенных на специальную бумагу, гель или мембрану, под действием постоянного электрического поля движутся с разной скоростью.
- Биопсия костного мозга – взятие образца костного мозга из грудины или костей таза с помощью тонкой иглы. Проводится после предварительного обезболивания. Затем под микроскопом обнаруживают изменения в структуре костного мозга. Процедура необходима для выявления плазмоцитов в костном мозге.
- Рентгенография, компьютерная томография и магнитно-резонансная томография. Эти методы позволяют сделать снимки костей, на которых определяются четко очерченные, округлой или овальной формы участки разрушения костей, а также патологические переломы.
- Позитронно-эмиссионная томография. В организм вводят дезоксифлюороглюкозу – препарат, помеченный радионуклидом, который поглощается клетками опухоли. Затем с помощью позитронной камеры исследуют участки накопления этого вещества. Дезоксифлюороглюкоза находится в организме очень короткое время, большая часть ее распадается уже во время исследования, что позволяет уменьшить лучевую нагрузку на пациента. Информативность метода заключается в том, что можно оценить не только внешние характеристики опухоли, как при КТ или МРТ, но и активность обмена веществ в тканях опухоли.
Лечение
Лечение зависит от стадии заболевания, вида миеломы, общего состояния пациента. На начальной стадии, до появления внешних признаков и при медленном прогрессировании болезни лечение может быть отложено. Однако пациент должен регулярно проходить обследование для контроля за развитием болезни. При первых симптомах следует начинать лечение.
- Химиотерапия – использование специальных препаратов, которые разрушают злокачественные клетки или препятствуют их делению.
- Иммунотерапия. При терапии множественной миеломы используют препараты, активизирующие иммунную систему. Структура этих препаратов идентична веществам, которые вырабатываются лейкоцитами и участвуют в борьбе с инфекциями, раковыми клетками. Чаще всего используют синтетический альфа-интерферон – специфический белок, идентичный по строению интерферону человека и обладающий противовирусной активностью.
- Лучевая терапия – разрушение злокачественных клеток с помощью ионизирующего излучения.
- Трансплантация стволовых клеток. У пациента с миеломной болезнью или подходящего донора забирают часть стволовых клеток с помощью специального аппарата, после чего их замораживают. Затем пациент подвергается химиотерапии или лучевой терапии, которые разрушают большинство клеток костного мозга, как больных, так и здоровых. После этого пациенту пересаживают его собственные или донорские стволовые клетки. Трансплантация стволовых клеток не излечивает пациента, но увеличивает продолжительность его жизни.
- Симптоматическая терапия – терапия, направленная на конкретные симптомы. Например, антибиотики при инфекции и введение эритропоэтина (вещества, стимулирующего деление эритроцитов) при анемии.
Профилактика
Специфической профилактики миеломной болезни нет.
Рекомендуемые анализы
- Общий анализ крови
- Общий анализ мочи с микроскопией
- Кальций в сыворотке
- Креатинин в сыворотке
- Белок общий в сыворотке
- Альбумин в сыворотке
- Цитологическое исследование пунктатов, соскобов других органов и тканей
Отзывы больных множественной миеломой, вылечившихся в Израиле
Евгения, 54 года, Москва
«Появилась боль в тазобедренном суставе. Местные врачи назначили препараты, операцию не проводили, так как не были уверены в диагнозе. Мое состояние стало ухудшаться, поэтому пришлось рассматривать вариант заграничного лечения. Выбрала Израиль, по цене мне подошла клиника Сорока. Приехала в клинику, прошла обследование. Врачи диагностировали миелому в тазобедренной кости и еще несколько поражений других костей. Для меня сразу была разработана программа лечения, которую я успешно прошла. Сейчас заболевание находится в состоянии ремиссии. Что будет дальше, посмотрим, но на данный момент я полностью довольна результатом лечения и внимательным отношением израильских врачей».
Чтобы миелома не сломала
Врачи-онкогематологи и психологи советуют пациентам относиться к своему заболеванию не как к неизлечимому, а как к хроническому. Миелома требует постоянного контроля и лечения, но жить с этой болезнью можно. В принципе, в этом плане эта грозная патология мало чем отличается от гипертонии, ишемической болезни сердца, сахарного диабета, ревматологических заболеваний и других хронических болезней, характеризующихся постоянными периодами обострения и ремиссии. И еще, не надо ставить свою болезнь на первое место, где по праву у каждого человека должна быть его собственная жизнь с ее интересами и радостями, целями и достижениями. Такой настрой обязательно поможет справиться с любыми трудностями!
Стадии и прогноз при множественной миеломе
Стадирование множественной миеломы определяется на основании 4-х параметров: количество М-компонента, уровень гемоглобина, уровень кальция, степень поражения костей. Стадии:
- 1 стадия миеломы – легкая анемия (гемоглобин более 100 г/л), кальций в норме, низкий М-белок, менее 5 очагов поражения костей. Средняя продолжительность жизни таких пациентов составляет 6,5 лет.
- 2 стадия миеломы – анемия средней степени тяжести, кальций повышен до 3 ммоль/л, количество очагов остеолизиса не превышает 20, уровень М-компонента: 35 IgG< 35-70г/л IgМ 30-50, протеинурия Бенс-Джонса 4-12 г/сутки.
- Третью стадию миеломы выставляют при наличии хотя бы одного из следующих признаков – тяжелая анемия (гемоглобина ниже 85 г/л), кальций выше 3 ммоль/л, высокий уровень М-белка, выраженная остеодеструкция (более 30 очагов остеолизиса – разрушения костей). Средняя продолжительность жизни составляет 2 года.
Помимо этого, существует система стадирования миеломы, основанная на уровне В2-микроглобулина и альбумина в крови:
- 1 стадия множественной миеломы — В2-микроглобулин ниже 3,5 мг/л, альбумин выше 35 г/л.
- 2 стадия миеломы — В2-микроглобулин повышается до 5,5 мг/л, альбумин снижается ниже 35 г/л.
- 3 стадия миеломы — значения В2-микроглобулина превышают 5,5 мг/л.
Лечение
Подбор препаратов при миеломе и методика лечения выбираются в зависимости от стадии заболевания. Активная терапия назначается, когда болезнь развивается интенсивно, а опухоли увеличиваются в размерах. Назначают:
- пересадку костного мозга. Это наиболее эффективный способ вылечить данное заболевание;
- химиотерапию – прием препаратов, которые быстро избавляют организм от аномальных клеток. Результат этого метода оценивается не ранее, чем через 3 месяца;
- локальную лучевую терапию. При этом облучаются определенные части тела пациента. Метод эффективен, когда опухолевые узлы ограничены. Следует понимать, что в облученной зоне вероятность рецидива заболевания возрастает в 5 раз;
- восстановление нормального минерального и белкового обмена. Для этого применяются препараты кальция, витамина Д, стероиды;
- коррекция почечной недостаточности, восстановление нормальной функции почек;
- хирургические методики (по показаниям);
- экстракорпоральные методики, суть которых состоит в очистке крови специальными приборами (гемодиализ, плазмафарез, гемосорбция);
- переливание массы эритроцитов (необходимо при анемии, в том числе сопровождающейся коматозным состоянием);
- лечебная физкультура;
- прием иммуномодулирующих препаратов.
Смена парадигмы
Ежегодно в России миеломная болезнь диагностируется у 4,5 тысячи человек (считая только новые случаи заболевания). Столкновение с диагнозом для большинства пациентов становится огромным шоком, потому что скоро выясняется, что это неизлечимое заболевание. И что даже несмотря на самое современное и своевременное лечение рано или поздно неизбежно придется столкнуться с рецидивом болезни. Поэтому, по наблюдению психологов, 30-35% людей с таким диагнозом страдают от депрессии и тревожных расстройств. Со временем это число становится еще больше, поскольку сами принимаемые препараты для терапии ММ могут повышать риск депрессии. Поэтому в лечении помимо онкогематологов часто принимают участие и психотерапевты.
Какие таблетки повышают риск развития рака? Подробнее
Однако сегодня в онкогематологии произошёл беспрецедентный прорыв. И в частности, люди, больные множественной миеломой, которые еще недавно были обречены на скорую гибель (даже при обнаруженной на ранней стадии болезни пациенты жили всего несколько лет), сегодня благодаря инновационной таргетной лекарственной терапии биологически направленного действия могут жить достаточно долго и качественно. Еще всего каких-то 7 лет назад 5-летняя безрецидивная выживаемость при ММ составляла 36%, а сегодня достигает 50%.
Виды множественной миеломы
Существует несколько классификаций миеломной болезни. По степени распространенности опухолевых поражений выделяют:
- Диффузная форма множественной миеломы. Происходит инфильтрация костного мозга без костных разрушений (остеодеструкции).
- Диффузно-очаговая форма миеломы. Помимо инфильтрации костного мозга имеются очаги деструкции костей.
- Множественно-очаговая форма миеломы. Есть очаги остеодеструкции, но нет диффузного поражения костного мозга. В этом случае при исследовании пунктата возможно получение нормальной миелограммы.
- Редкие формы миеломы — склеротическая, висцеральная и др.
Также множественная миелома классифицируется на основе иммунохимического типа опухоли. Основным фактором здесь является вид патологического иммуноглобулина, определяемого в крови и моче. Выделяют G, A, D, E, M-миелому, миелому Бенс-джонса, биклональную и несекретирующую.
Как лечится множественная миелома
Множественная миелома сегодня считается неизлечимым заболеванием. Усилия медицины направлены на то, чтобы сдержать рост опухоли, продлить и улучшить качество жизни таких больных.
После того, как диагноз установлен, необходимо решить вопрос, необходимо ли пациенту специфическое лечение, или можно ограничиться наблюдением, поскольку при «тлеющей миеломе» (нет симптомов, но есть лабораторные изменения) возможна выжидательная тактика.
Выделяют следующие виды лечения миеломы:
- Стандартная химиотерапия. Назначается пациентам, которым противопоказана высокодозная полихимиотерапия. Средняя продолжительность жизни после нее 29 месяцев. В стандартную схему первой линии входит мелфалан и преднизолон. Более эффективные схемы включают талидомид, леналидомид или бортезомиб (относительно новые противоопухолевые препараты).
- Высокодозная полихимиотерапия (ВПХТ) с последующей пересадкой кроветворных стволовых клеток ТГСК (как аутологичных, так и донорских). Данное лечение позволяет достичь полной ремиссии у большинства пациентов (до 75%), но к сожалению, в течение 2-5 лет отмечается прогрессирование заболевания. Более эффективным является проведение двойного курса ВПХТ с ТГСК (тандемная ВПХТ). Она позволяет добиться пятилетней безрецидивной выживаемости у 90% пациентов. Но такое тяжелое лечение могут перенести не все пациенты, поэтому показания к нему ограничены.
- Поддерживающая терапия. Даже ВПХ не может предотвратить развитие рецидива, назначается лечение, которое призвано подавлять клон злокачественных клеток. С этой целью используются интерфероны. Они помогают продлить медиану безрецидивной выживаемости до 42 месяцев.
- Борьба с осложнениями. Лечение боли — назначение сильных аналгезирующих препаратов, лучевая терапия. Хирургические операции проводятся при компрессионных переломах позвонков. Коррекция осложнений, вызванных угнетением кроветворения — переливание эритромассы и назначение эритропоэтина, применение антибиотиков при повышении температуры. Проведение гемодиализа, плазмофереза, назначение бисфосфонатов для контроля гиперкальциемии.