Пернициозная анемия (Болезнь Аддисона-Бирмера, В12-дефицитная анемия)
Ежесуточная потребность человека в витамине B12 равняется 1-5 мкг. Она удовлетворяется за счет поступления витамина с пищей (мясом, кисломолочными продуктами). В желудке под действием ферментов витамин В12 отделяется от пищевого белка, однако для усвоения и всасывания в кровь он должен соединиться с гликопротеином (фактором Касла) или другими связывающими факторами. Всасывание цианокобаламина в кровоток происходит в средней и нижней части подвздошной кишки. Последующий транспорт витамина В12 к тканям и гемопоэтическим клеткам осуществляется белками плазмы крови — транскобаламинами 1, 2, 3.
Развитие В12-дефицитной анемии может быть связано с двумя группами факторов: алиментарными и эндогенными. Алиментарные причины обусловлены недостаточным поступлением витамина В12 с пищей. Это может происходить при голодании, вегетарианстве и диетах с исключением животного белка.
Под эндогенными причинами подразумевается нарушение усвоения цианокобаламина вследствие дефицита внутреннего фактора Касла при его достаточном поступлении из вне. Такой механизм развития пернициозной анемии встречается при атрофическом гастрите, состоянии после гастрэктомии, образовании антител к внутреннему фактору Касла или париетальным клеткам желудка, врожденном отсутствии фактора.
Нарушение абсорбции цианокобаламина в кишечнике может отмечаться при энтерите, хроническом панкреатите, целиакии, болезни Крона, дивертикулах тонкого кишечника, опухолях тощей кишки (карциноме, лимфоме). Повышенное расходование цианокобаламина может быть связано с гельминтозами, в частности, дифиллоботриозом. Существуют генетические формы пернициозной анемии.
Всасывание витамина В12 нарушено у пациентов, перенесших резекцию тонкой кишки с наложением желудочно-кишечного анастомоза. Пернициозная анемия может быть ассоциирована с хроническим алкоголизмом, применением некоторых лекарственных средств (колхицина, неомицина, пероральных контрацептивов и др.). Поскольку в печени содержится достаточный резерв цианкобаламина (2,0-5,0 мг), пернициозная анемия развивается, как правило, только лишь спустя 4-6 лет после нарушения поступления или усвоения витамина В12.
В условиях недостаточности витамина В12 возникает дефицит его коферментных форм – метилкобаламина (участвует в нормальном протекании процессов эритропоэза) и 5-дезоксиаденозилкобаламина (участвует в метаболических процессах, протекающих в ЦНС и периферической нервной системе). Недостаток метилкобаламина нарушает синтез незаменимых аминокислот и нуклеиновых кислот, что приводит к расстройству образования и созревания эритроцитов (мегалобластному типу кроветворения). Они принимают форму мегалобластов и мегалоцитов, которые не выполняют кислородтранспортную функцию и быстро разрушаются. В связи с этим количество эритроцитов в периферической крови существенно сокращается, что приводит к развитию анемического синдрома.
С другой стороны, при дефиците кофермента 5-дезоксиаденозилкобаламина нарушается обмен жирных кислот, в результате чего накапливаются токсичные метилмалоновая и пропионовая кислоты, оказывающие непосредственное повреждающее действие на нейроны головного и спинного мозга. Кроме этого, нарушается синтез миелина, что сопровождается дегенерацией миелинового слоя нервных волокон – этим обусловлено поражение нервной системы при пернициозной анемии.
Симптомы анемии
Симптомы В12-дефицитной анемии
На начальной стадии развития симптомы могут быть стертыми или не беспокоить вовсе. По мере развития синдрома могут появляться следующие признаки:
- снижение веса, не связанное с объективными причинами;
- жжение языка и изменение вкусовых ощущений;
- увеличение размеров языка, сглаживание сосочков, краснота слизистых;
- чередование запоров и диареи;
- тошнота;
- покалывания в руках и ногах, онемения;
- нарушение походки;
- нарушения мочеиспускания;
- снижение полового влечения;
- снижение тонуса мышц;
- нарушения зрения;
- бледность, желтушность кожных покровов;
- поседение волос;
- учащенное сердцебиение;
- одышка;
- витилиго (пятна на коже) и др.
Стоит отметить, что нередки нарушения со стороны психоэмоциональной и познавательной сфер: ухудшение памяти, внимания и мышления, переменчивость настроения, плаксивость, раздражительность, депрессивные тенденции. У пожилого человека может развиться слабоумие. Тяжесть психоневрологических симптомов не зависит от выраженности анемии, а определяется тем, насколько долго она протекает и как быстро человек получит медицинскую помощь.
Патологическая анатомия
Смертельные случаи в связи с успешным лечением П. а. встречаются крайне редко. При вскрытии умерших в остром периоде болезни выявляется общее малокровие, желтушность кожи, серозных и слизистых оболочек, жировая дистрофия миокарда, печени, почек. Кровь в сердце и крупных сосудах жидкая, водянистая. Вследствие выраженной гиперплазии кроветворных элементов и исчезновения жира костный мозг плоских костей, а также диафизов и эпифизов трубчатых костей очень сочный, малиново-красного цвета. Характерны атрофические изменения в жел.-киш. тракте.
Сосочки языка, особенно в области корня, атрофичны, сглажены. Слизистая оболочка языка содержит красноватые участки воспаления, располагающиеся чаще по краям и на кончике, иногда афтозные высыпания, трещины (картина так наз. гунтеровского глоссита). Сходные изменения могут наблюдаться в слизистой оболочке десен, щек, мягкого неба, глотки, пищевода. Постоянно выявляется атрофия слизистой оболочки желудка, наиболее выраженная в области дна; складки слизистой оболочки сглажены или не определяются, стенка желудка истончена, в некоторых случаях имеются полипозные разрастания. Атрофические изменения могут наблюдаться также в слизистой оболочке кишечника. Размеры селезенки — в пределах или несколько больше нормы. Печень увеличена незначительно, плотновата. Вследствие отложения гемосидерина ткань селезенки, печени, иногда почек на разрезе имеет ржавый оттенок. Лимф, узлы небольшие, мягкие. В некоторых: случаях макроскопически в спинном мозге выявляются мелкие очаги некроза с размягчением. Иногда находят мелкоточечные кровоизлияния в. серозных и слизистых оболочках, в коже.
Микропрепарат слизистой оболочки желудка при пернициозной анемии: 1 — атрофия желез, 2 — инфильтрация и склероз собственной пластинки слизистой оболочки; окраска гематоксилин-эозином; X 70.
Микроскопически в красном костном мозге отмечается выраженная гиперплазия клеток эритроидного ряда с наличием среди них большого количества мегалобластов — крупных клеток, имеющих нежноячеистую структуру ядра с отчетливо видимыми ядрышками и широкую зону базофильной или полихроматофильной цитоплазмы. Число клеток лейкоцитопоэза несколько снижено. Мегакариоциты содержатся в достаточном или уменьшенном количестве. Наблюдаются выраженные дистрофические изменения и распад клеток, особенно эритроидного ряда, обилие эритро-и сидерофагов. В слизистой оболочке желудка выявляется картина атрофического гастрита, имеется значительное уменьшение количества желез и железистых клеток, особенно обкладочных. Клетки уменьшены в размерах, пикнотичны, уплощены, вследствие чего просвет желез расширен. Возрастает количество слизеобразующих железистых клеток, встречаются участки кишечной метаплазии поверхностного эпителия. Строма слизистой оболочки склерозирована, инфильтрирована лимфоцитами, плазматическими клетками, единичными сегментоядерными нейтрофильными гранулоцитами (рис.). Изменения наиболее выражены в дне желудка, однако интенсивность их может варьировать в различных участках слизистой оболочки. Атрофические изменения не подвергаются обратному развитию при лечении витамином B12 и сохраняются в период ремиссии заболевания.
При биопсии слизистой оболочки тонкой кишки выявляются укорочение кишечных ворсинок, дистрофические изменения железистых клеток со снижением в них фигур митозов в криптах, лимфоидно-плазмоцитарная инфильтрация стромы. После лечения витамином B12 эти изменения могут исчезнуть. Наряду с атрофическими изменениями наблюдается дистрофия нервных волокон языка, нервных клеток подслизистого сплетения (plexus submucosus, s. Meissneri) и мышечно-кишечного сплетения (plexus myen-tericus, s. Auerbachi).
Характерны дистрофические изменения в задних и боковых столбах спинного мозга, преимущественно в шейном отделе, выражающиеся в очаговом набухании с последующим распадом миелиновых нервных волокон. Слияние мелких очагов приводит к образованию больших участков поражения. В некоторых случаях наблюдаются дистрофические изменения черепно-мозговых (черепных, Т.) и периферических нервов. Имеет место гемосидероз костного мозга, селезенки, печени, лимф, узлов, почек, выраженный в различной степени. В селезенке, лимфатических узлах нередко встречаются очаги экстрамедуллярного кроветворения.
Роль витамина B12 для здоровья человека
Важнейшая задача кобаламина — участвовать в синтезе нуклеиновых кислот в клетках, например, в костном мозге, который отвечает за производство клеток крови. Другая его важная задача — участвовать в производстве и правильном развитии эритроцитов, то есть красных кровяных телец. Эти процессы важны для здоровья, потому что от их правильного протекания зависит наша жизнь и правильное функционирование организма.
Витамин B12 оказывает огромное влияние на функционирование нервной системы: он участвует в образовании нейротрансмиттеров, от которых зависит, например, способность учиться и запоминать, а также контроль аппетита, хорошее настроение и гормональная регуляция.
Таким образом, витамин B12 косвенно влияет на наше настроение, гормональный фон, способность концентрироваться и умственное равновесие. Другими задачами кобаламина являются: укрепление иммунитета организма, повышение уровня энергии, поддержка работы скелета и мышц, а также благотворное влияние на течение беременности. Кроме того, он поддерживает лечение психических заболеваний и некоторых неопластических заболеваний, СПИДа, артрита и рассеянного склероза.
Рекомендуемая суточная доза B12 для взрослых составляет 2 мкг; 2,2 мкг для беременных; 2,6 мкг для кормящих женщин; 0,3 мкг для младенцев и 0,05 мкг на каждый килограмм массы тела для детей, при этом суточная доза не должна превышать 2 мкг.
B12 анемия: диагностика
Перед тем, как приступить к лечению, гематологи ЦЭЛТ назначают пациенту всесторонние исследования, которые позволяют точно поставить диагноз «В12- дефицитная анемия» и выявить причины её развития. Помимо гематолога, в процессе принимают участие специалисты по неврологии и гастроэнтерологии. Диагностика заключается в следующем:
- Дефицит витамина выявляют посредством биохимического анализа;
- Общий анализ определяет дефицит эритроцитов, лейкоцитов и тромбоцитов;
- Анализ кала может обнаружить избыточное содержание жира, фрагменты гельминтов;
- Тест Шиллинга выявляет сбои при всасывании витамина;
- Гистология костного мозга и миелограмма определяют рост количества мегалобластов.
Для того чтобы выявить инициирующие факторы нарушения всасывания дефицитной анемии витамина В12 в желудочно-кишечном тракте, пациенту назначают гастроскопию и рентгенографию желудка, а также обследование толстого кишечника с применением рентгенконтрастного вещества. Получить необходимые сведения помогут и другие инструментальные методы:
- УЗ-сканирование органов брюшной полости;
- магнитно-резонансная томография мозга;
- энцефалография.
Устранение дефицита В12 и лечение анемии
Для восполнения дефицита витамина В12 назначают внутримышечные инъекции. Лечение длится не менее шести недель. Дозировку препарата определяют по результатам анализов. Обязательно контролируют эффективность лечения анализами крови 2-3 раза в неделю.
Выявленные причины анемии устраняют, если заболевания поддаются медикаментозному или хирургическому лечению. Если к дефициту привели причины алиментарного характера (неправильное питание) разрабатывают диету с повышенным содержанием животных белков.
Если хроническое заболевание пациента не поддается лечению для предупреждения развития анемии проводят поддерживающую терапию инъекциями на постоянной основе. Контролируя уровень В12, люди живут до глубокой старости. При угрозе жизни (тяжелая анемия или анемическая кома) прибегают к переливанию крови.
Ни в коем случае нельзя самостоятельно лечиться и принимать В12 – переизбыток в организме может привести к тромбозу, нарушению работы ЖКТ, потере зрения, повышенной возбудимости, сердечной недостаточности.
За консультацией, для обследования с подозрением на В12 дефицитную анемию, недостаток кобаламина или для профилактического осмотра обратитесь в медицинский в Анапе. Записаться к специалистам можно по телефону.
Диагноз
Диагноз устанавливают на основании клин, данных, характерной картины крови и результатов исследования костномозгового пунктата.
Дифференциальный диагноз
П. а. с другими мегалобластными, в частности фолиево-дефицитными, анемиями проводят на основе теста Шиллинга, заключающегося в том, что у больного П. а. введенный внутрь радиоактивный витамин B12 и одновременно парентерально не радиоактивный витамин B12 (1000 мкг) определяются в моче лишь в минимальных количествах, что указывает на нарушенную абсорбцию витамина B12, которая связана либо с нарушением секреции внутреннего желудочного фактора, либо с нарушением кишечного всасывания витамина B12; в последнем случае прием концентрата внутреннего желудочного фактора не улучшает абсорбцию витамина B12. П. а. дифференцируют с симптоматическими мегалобластными (пернициозноподобными) анемиями, возникающими при опухолях желудка, дивертикулах и опухолях тонкой и слепой кишок, а также с агастральной, анентеральной и глистной B12-дефицитной анемиями (см. Анемия), при которых мегалобластная анемия развивается в результате нарушения секреции внутреннего желудочного фактора или абсорбции витамина B12 в кишечнике. П. а. дифференцируют также с системными заболеваниями, напр, эритромиелозом (см. Лейкозы), для которого характерны мегалобластоз костного мозга при повышенном содержании витамина B12 в крови (до 1000 нг/мл и выше) и отсутствие терапевтического эффекта от введения витамина B12 (так наз. B12-ахрестическая анемия).
Клиническая картина
Клиническая картина проявляется симптомами поражения жел.-киш. тракта, нервной системы и кроветворной ткани. Постепенно появляются слабость, утомляемость, сердцебиение, одышка при физической нагрузке. Многие из больных в течение ряда лет жалуются на диспептические расстройства, возникшие в результате желудочной ахилии, которая может быть обнаружена за несколько лет до развития малокровия, при этом желудочный сок не содержит внутреннего желудочного фактора. В 1 — 2% случаев П. а. начинается с явлений стенокардии.
Как правило, заболевание протекает с обострениями, за которыми следуют ремиссии. Внешний вид больного при обострении процесса характеризуется бледностью с лимонно-желтым оттенком кожи и субиктеричностыо склер. Больные склонны к ожирению. Печень, как правило, увеличена, мягкая. Иногда пальпируется плотная селезенка. Температура изредка субфебрильная. Выслушиваются функциональные (анемические) сердечные шумы; на ЭКГ — снижение зубца T во всех отведениях, уширение желудочного комплекса.
У некоторых больных обнаруживается гунтеровский глоссит: вначале преобладают воспалительные явления («ошпаренный» язык), в дальнейшем — атрофические («лакированный» язык). Воспалительно-атрофические изменения могут распространиться на десны, слизистую оболочку щек, мягкого неба, глотки и пищевода; в последнем случае возникает дисфагия (синдром Плахммера — Винсона). Эти явления, кроме ахилии, исчезают в период ремиссии. При гастроскопии (см.) выявляется гнездная, реже тотальная атрофия слизистой оболочки желудка.
Поражение ц. н. с. клинически проявляется симптомами спинального паралича (спастический парапарез с повышенными рефлексами и клонусами) и табетическими симптомами (парестезии, опоясывающие боли, снижение рефлексов вплоть до полной арефлексии, нарушение вибрационной и глубокой чувствительности, сенсорная атаксия, расстройство функций тазовых органов). Реже наблюдаются поражения черепно-мозговых нервов, гл. обр. зрительного, слухового, обонятельного. Типична центральная скотома (см.) с потерей зрения, быстро восстанавливающегося под влиянием лечения витамином B12.
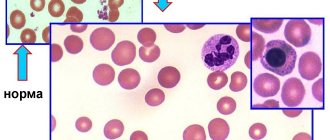
При обострении П. а. в крови отмечается Гиперхромная анемия; для нее характерно уменьшение количества эритроцитов, к-рые отличаются насыщенностью гемоглобином, достигают в диам. 12—15 мкм; цветной показатель равен 1,4—1,8. Встречаются эритроциты с остатками ядер (тельца Жолли), митотического веретена (кольца Кебота), с базофильной пунктацией, поли-хроматофилы, пойкилоциты, шизоциты, а также ядерные формы эритроидных клеток — мегалобласты. Количество лейкоцитов уменьшено за счет гранулоцитопении; обнаруживаются миело- и метамиелоциты, гигантские палочко- и сегментоядерные нейтрофилы, содержащие до 12 и более сегментов. Обмечается тромбоцитопения, встречаются гигантские пластинки (мегатромбоциты). Содержание витамина B12 в крови снижено при нормальном или повышенном уровне фолатов в эритроидных клетках (так наз. метилтетрагидрофо-латный блок) и при повышенном содержании сывороточного железа. В период ремиссии картина крови постепенно нормализуется.
В случаях легкого течения П. а. у 80—90% больных, по данным М. П. Невского, наблюдаются астенические нарушения (см. Астенический синдром).
У одних больных преобладают эмоционально-гиперестетическая слабость, утомляемость, рассеянность, неустойчивость внимания, чувство разбитости, подавленно-слезливое настроение, гиперестезия; у других — раздражительность, недовольство, легкая возбудимость, повышенная требовательность. Ипохондрические высказывания у больных с П. а. (см. Ипохондрический синдром) часто связаны с реальными соматическими расстройствами. В случаях ирогредиентно текущей П. а., особенно сопровождаемой симптомами фуникулярного миелоза (см.), возникают острые и затяжные психозы, частота которых, по данным ряда исследователей, колеблется от 4 до 10%. Психозы чаще встречаются у женщин в возрасте от 40 до 60 лет. Начальные расстройства определяются астенией, продолжительность которой в случаях острого течения составляет недели, а в затяжных — месяцы. В последующем при остром течении чаще всего развивается делирий (см. Делириозный синдром), реже — сумеречное помрачение сознания (см.) или аменция (см. Аментивный синдром). Утяжеление психических нарушений приводит к развитию сопора и комы (см.).
При психозах с затяжным течением вслед за астенией возникают аффективные расстройства, чаще всего в форме депрессии (см. Депрессивные синдромы). Преобладают тревожно-ажитированные состояния с отрывочным бредом преследования и обвинения, вербальными иллюзиями (см.) и галлюцинациями (см.). В ряде случаев возникает депрессия со страхом. Реже встречаются маниакальные состояния с эйфорией и сниженной критикой (см. Маниакальные синдромы). При утяжелении клин, картины развивается галлюцинаторно-параноидное состояние (см. Параноидный синдром), при к-ром могут возникать выраженные тактильные галлюцинации. Особенность психических расстройств при П. а. заключается в изменчивости их интенсивности и смене одних расстройств другими на протяжении коротких отрезков времени. В тех случаях, когда такое «мерцание» психических расстройств отсутствует, затянувшийся психоз исчерпывается одним каким-либо состоянием, напоминая шизофрению (см.) или маниакально-депрессивный психоз (см.). На отдаленных этапах затяжных психозов могут возникать делириозные состояния. В ряде случаев их появление — признак возможного смертельного исхода, связанного с основным заболеванием. Психозы в случаях легкого течения П. а. могут смениться преходящими симптомами снижения уровня личности, а в случаях тяжелого течения наблюдается возникновение различного по тяжести и проявлениям психоорганического синдрома (см.).
Тяжелым осложнением П. а. является Пернициозная кома (coma perniciosum), возникающая вследствие быстрой анемизации, приводящей к гипоксии и ишемии головного мозга (в частности, области III желудочка). При этом наблюдается потеря сознания, арефлексия, падение температуры тела и АД, одышка, рвота, непроизвольное мочеиспускание.