Быстрый переход Лечение болезни Аддисона
Болезнь Аддисона (гипокортицизм, хроническая надпочечниковая недостаточность) — это редкое заболевание, характеризующееся недостаточной выработкой надпочечниками глюкокортикоидного гормона кортизола и минералокортикоидного гормона альдостерона.
Чаще всего гипокортизицм, которому подвержены как мужчины, так и женщины, возникает в 30-50 лет, однако дебют (первое клиническое проявление) заболевания может наблюдаться в любом возрасте.
Распространенность болезни Аддисона во всем мире составляет 40-60 пациентов с установленным диагнозом БА на 1 миллион человек.
Общие сведения
Аддисонова болезнь представляет собой хроническую недостаточность функционирования коры надпочечников, проявляющуюся в снижении или прекращении секреции гормонов – минералокортикоидов и глюкокортикоидов (альдостерона, кортизола, кортизона, кортикостерона, дезоксикортикостерона и прочих кортикостероидов).
Недостаток гормонов минералокортикоидов приводит к повышению экскреции натрия и снижению экскреции калия, преимущественно с мочой, а также с потом и слюной, при этом электролитный дисбаланс вызывает тяжелую дегидратацию, гипертоничность плазмы, ацидоз, снижение объема циркулирующей крови, гипотензию и даже циркуляторный коллапс. Однако, если патология вызвана пониженной продукцией АКТГ, уровень электролитов остается нормальным или умеренно измененным. Тогда как недостаток глюкокортикоидов вызывает такие симптомы болезни Аддисона: изменения чувствительности к инсулину и нарушение углеводного, белкового и жирового метаболизма. В результате необходимые для жизнедеятельности углеводы образуются из белков, снижается уровень сахара в крови, истощаются запасы гликогена, откладываемые в печени, что выражается в общей, мышечной и в том числе миокардиальной слабости. У больных ухудшается сопротивляемость к вирусам и инфекциям, травмам и различным видам стресса. В процессе развития недостаточности снижается сердечный выброс, возникает циркуляторная недостаточность.
Если уровень плазменного кортизола понижен, то происходит стимуляция синтеза АКТГ и повышение уровня β-липотропного гормона, обладающего меланоцитостимулирующей активностью, которая вместе с тропином дает гиперпигментацию. У людей не только бронзовая кожа, но и слизистые. Это значит, что вторичная недостаточность, возникшая вследствие функциональных нарушений гипофиза, не проявляется в виде гиперпигментации.
Встречается это эндокринное расстройство достаточно редко – 4-6 человек на 100 тыс. в статистике разных стран. Оно впервые было описано английским врачом, отцом эндокринологии Томасом Аддисоном еще в 1855 году в книге «О конституциональных и местных последствиях заболеваний коры надпочечников».
Томас Аддисон и его книга
ОЦЕНКА СОСТОЯНИЯ
Диагностика в любых ситуациях, связанных с дисфункцией надпочечников, затруднена сложной структурой их коры и глубоким расположением органа. Стандартное УЗИ проводится, но не является достаточно информативным. Для констатации болезни Аддисона и разработки программы лечения обязательно дополнительное изучение:
- состава крови (на гормоны);
- состава мочи (суточный объем);
- структуры брюшины на рентгенограмме;
- выводимого потока через катетеризацию вен;
- структуры коры желез на КТ.
Дополнительно может проводиться сцинтиграфия, ПЭТ, МРТ. На фоне выраженной клиники болезни Аддисона, перечисленные манипуляции несут не столько распознавательную функцию, сколько помогают определить комплекс нарушений, которые спровоцировала патология и активность ее развития, чтобы грамотно выстроить лечение. Для определения графика ремиссий и рецидивов ведут регулярное наблюдение.
Патогенез
Существует множество механизмов поражения коры надпочечников, вызывающих недостаточность выработки гормонов – гипокортицизм, или полное их отсутствие – акортицизм. К ним относят:
- аутоиммунные реакции (в 85 % случаев) – в организме синтезируются антитела к коре надпочечников — иммуноглобулины М, происходит лимфоидная инфильтрация, фиброз и атрофия функционирующих железистых клеток;
- инфекции – заносятся в надпочечники гематогенно, чаще всего провоцируют казеозный некроз и кальцификацию;
- недоразвитие (гипоплазия);
- онкология;
- генетические дефекты и заболевания, например, гемохроматоз;
- травмы;
- отравления;
- нарушение чувствительности или синтеза адренокортикотропного гормона (АКТГ) в результате ишемии, облучения и пр.
Строение надпочечников
Гормоны коркового вещества надпочечников и их значение
Гормоны, продуцируемые в морфофункциональном корковом слое надпочечников являются кортикостероидами. Среди них наибольшую активность и значение имеют:
- Кортизол – глюкокортикоид, синтезируемый в пучковой зоне коркового слоя. Его главная функция – регуляция углеводного обмена, стимуляция глюконеогенеза и участие в развитие реакций стресса. Сохранение энергетических ресурсов реализуется по пути связывания кортизола с рецепторами печени и другими клетками-мишенями, что вызывает активацию синтеза глюкозы, запасание её в виде гликогена на фоне снижение катаболических процессов в мышцах.
- Кортизон – глюкокортикоид, второй по значению после кортизола, который способен стимулировать синтез углеводов и белков, угнетать органы иммунной системы, повышать устойчивость организма к стрессовым ситуациям.
- Альдостерон – главный минералокортикоид человека, синтезируется в клубочковой зоне корковой толщи, под его действием ткани способны удерживать воду, хлориды, усиливается реабсорбция натрия, экскреция калия, происходит сдвиг в сторону алкалоза, увеличивается кровяное давление и объемы циркулирующей крови.
- Кортикостерон – менее значимый минералокортикоидный гормон, имеет к тому же и глюкокортикоидную активность, хоть и в два раза меньшую, чем у кортизола, которая реализуется преимущественно в стимуляции глюконеогенеза печени.
- Дезоксикортикостерон является второстепенным малоактивным минералокортикостероидным гормоном, способным регулировать водно-солевой обмен, повышать силу и выносливость поперечно-полосатой мускулатуры.
Этиология
Аддисонова болезнь возникает в результате деструктивных процессов различного происхождения в коре надпочечников. Наиболее частой причиной первичного поражения коры надпочечников является туберкулез (50—85% случаев), который развивается в результате гематогенного диссеминирования; у больных Аддисоновой болезнью обычно обнаруживают специфические изменения в легких и других органах. Иногда наблюдаются случаи изолированного поражения надпочечников.
Причиной Аддисоновой болезни также могут быть кровоизлияния в надпочечники, тромбоз сосудов, сифилис, двусторонние опухоли или метастазы рака в надпочечники, амилоидов, гнойное воспаление надпочечников, лимфогранулематоз, гистоплазмоз. Аддисонова болезнь может развиться и в результате аутоиммунного поражения надпочечников, что подтверждается повышением титра циркулирующих аутоантител к ткани надпочечников. В отдельных случаях заболевание может быть обусловлено нарушениями в гипоталамо-гипофизарной системе, приводящими к уменьшению секреции АКТГ или кортикотропин-рилизинг-фактора. Редко встречающиеся семейные формы Аддисоновой болезни, связанные с атрофией коры надпочечников, имеют наследственный характер и выявляются у гомозиготов в результате аутосомно-рецессивной мутации.
Классификация
В зависимости от механизма развития Аддисоновой или по-другому бронзовой болезни выделяют:
- первичную недостаточность коры надпочечников – в основе патологии поражение непосредственно железистых структур;
- вторичную недостаточность – в результате нарушения гипоталомо-гипофизарной системы, которая в норме должна стимулировать кору надпочечников.
Острая недостаточность надпочечниковых желез называется гипоадреналовым или Аддисоновым кризом.
Особенности аддисонического криза
Развивается Аддисонический криз внезапно и может угрожать жизни человека. Низкие концентрации гормонов (кортизола, альдостерона) в кровотоке приводят к потере сознания или психозу, спутанности сознания, делирию, лихорадке, сильной рвоте и диареи, нарушениям минерального и водного баланса, болям в ногах, пояснице, животе, снижению АД и даже вызвать шок.
Лечение
Как лечить синдром Аддисона? Больные с Аддисоновым синдромом нуждаются в постоянном приеме кортикостероидов. В большинстве случаев для полной компенсации достаточно введения только глюкокортикоидов; иногда требуется дополнительное назначение и минералокортикоидов. Гидрокортизон (кортизол) является препаратом выбора и назначается по 30 мг в день (15-20 мг рано утром и 5-10 мг в полдень). Кортизон обычно применяется в суточной дозе 40-50 мг. Другие синтетические глюкокортикоиды (преднизолон, дексаметазон, триамцинолон и др.) менее желательны, так как они не оказывают минералокортикоидного действия. При выраженной минералокортикоидной недостаточности дополнительно рекомендуются ДОКСА (по 5 мг 1 раз в сутки внутримышечно), триметилацетат дезоксикортикостерона (по 1 мл 2,5%-ного раствора парентерально 1 раз в 2-3 недели) или фторгидрокортизон/кортинеф (0,05-0,1 мг в сутки).
Избыток минералокортикоидов чреват отеками, головной болью, повышенным АД, гипокалиемическим алкалозом и мышечной слабостью. В этих случаях необходимо отменить минералокортикоиды и назначить хлорид калия.
Кроме того, больным рекомендуется прием повышенного количества поваренной соли и аскорбиновой кислоты.
У женщин, страдающих ХНН, возможны беременность и нормальные роды. Как правило, во время беременности необходимость в минералокортикоидах уменьшается вследствие повышения секреции прогестерона. Однако прием глюкокортикоидов необходимо увеличивать, а в некоторых случаях требуется парентеральное введение гидрокортизона. В период родов глюкокортикоиды вводят внутривенно.
При инфекционных заболеваниях легкой или средней тяжести дозу глюкокортикоидов удваивают или утраивают. Если заболевание протекает с рвотой, а также при появлении симптомов адреналового криза, необходима интенсивная терапия пациента в стационаре. Хирургические вмешательства у больных с ХНН производят при условии внутривенного введения гидрокортизона (100-200 мг в зависимости от вида операции). В послеоперационном периоде ударные дозы глюкокортикоидов снижают быстро — через 2-3 дня после ликвидации стрессовой ситуации.
Причины
Аддисонова болезнь и гипофункция надпочечников может развиться в результате таких процессов и патологий как:
- туберкулезное, сифилитическое, бруцеллезное поражение;
- гнойное воспаление;
- снижение чувствительности или недостаточность АКТГ;
- прием экзогенных кортикостероидов, провоцирующий атрофию надпочечников;
- развитие негормонопродуцирующих опухолей;
- врожденная дисфункция;
- саркоидоз;
- амилоидоз;
- медикаментозная терапия, например, хлодатином, этомидатом, спиронолактоном, кетоконазолом, а также барбитуратами, блокаторами стероидогенеза.
Возможные осложнения и последствия
Наиболее опасным осложнением болезни Аддисона является развитие аддисонического криза – состояния, угрожающего жизни.
Причинами его возникновения могут быть:
- стресс (хирургическое вмешательство, эмоциональное перенапряжение, травмы, острые инфекционные заболевания);
- удаление обоих надпочечников без проведения адекватной заместительной гормональной терапии;
- двусторонний тромбоз надпочечниковых вен;
- двусторонняя эмболия надпочечниковых артерий;
- двустороннее кровоизлияние в ткани надпочечников.
Симптомы болезни Аддисона
Наиболее остро проявляется симптоматика Аддисоновой болезни в условиях стресса, когда происходит истощение симпатико-адреналовой системы и организм испытывает повышенную потребность в глюкокортикоидах. Патология развивается медленно и может быть не замечена в течение нескольких месяцев и даже лет, при этом она прогрессирует, и больной испытывает:
- хроническую усталость;
- мышечную слабость;
- повышенную раздражительность, тревожность, беспокойство, напряжение и вспыльчивость;
- депрессивное расстройство;
- жажду и необходимость в обильном питье;
- сильное сердцебиение и развитие тахикардии;
- изменения вкуса в пользу соленого и кислого;
- приливы тошноты, дисфагию (нарушения акта глотания), расстройства пищеварительной системы – рвоту, диарею, абдоминальные боли;
- теряет вес и утрачивает аппетит;
- обезвоживание организма и чрезмерное выделение мочи (полиурию);
- тетанию, паралич, тремор и судороги, особенно после употребления молочной продукции и накапливающихся в результате фосфатов;
- парестезии и ухудшение чувствительности конечностей;
- понижение уровня глюкозы в кровотоке (гипогликемию);
- уменьшение количества циркулирующей крови (гиповолемию).
Кроме того, развивается артериальная и достаточно часто — ортостатическая гипотензия. У женщин со стороны половой системы истощение надпочечников вызывает сбои менструального цикла, у мужчин – наблюдается эректильная дисфункция.
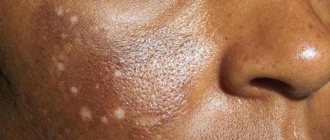
Важно! Одно из самых специфических проявлений заболевания, описанного Аддисоном – гиперпигментация кожных покровов тех областей, которые подвергаются солнечному облучению или большему трению. Темные пятна – мелазмы возникают по всему телу и даже на деснах, поэтому патология еще известная, как бронзовая болезнь. Лишь у 10% больных нет этого симптома и такую патологию называют «Белый Аддисон».
Известна и другая патология, описанная Аддисоном и проявляющаяся в виде желтушности покровов — анемия Аддисона-Бирмера, развивается при дефиците витамина В12 и называется еще по-другому пернициозная анемия или злокачественное малокровие.
Болезнь Аддисона-Бирмера: симптомы и особенности
В основе патологии атрофия слизистых желудка и прекращение секреции фактора Касла. Чаще всего встречается у пожилых особ и людей старше 40 лет. Помимо аутоиммуного механизма, причиной может быть строгое вегетарианство, рак, гельминтоз, резекция желудка и энтерит.
Симптомы болезни Аддисона-Бирмера сводятся к жжению языка, чувствительности, сухости и воспалению слизистых, быстрой утомляемости, головокружению, мигрени, одышке, усиленному сердцебиению, сонливости днем и ночной бессоннице. При этом присоединяются диспепсические расстройства — анорексия, диарея. Очень часто больные обращаются за медицинской помощью со значительной анемизацией.
Анемия Аддисона-Бирмера лечиться введением инъекционно витамина В12, а также направлена на нормализацию уровня гемоглобина.
Публикации в СМИ
Болезнь Аддисона (бронзовая болезнь, хроническая недостаточность коры надпочечников) — хроническая недостаточность коры надпочечников, возникающая при их двустороннем поражении, приводящем к уменьшению (или полному прекращению) секреции ГК и минералокортикоидов. Болезнь Аддисона возникает при поражении более 90% ткани надпочечников. В 80% случаев причина заболевания — аутоиммунный процесс, за ним по частоте следует туберкулёз. Как синдром хроническая недостаточность коры надпочечников присутствует при множестве наследуемых заболеваний. Статистические данные. В США составляет приблизительно 4–6:100 000. При идиопатической аутоиммунной болезни Аддисона женщины страдают чаще мужчин.
Этиология и патогенез. 80% случаев — аутоиммунное поражение коры надпочечников, 10% — туберкулёз надпочечников. Другие, более редкие причины: • Ятрогенные причины (двусторонняя адреналэктомия, последствия длительной терапии ГК) • Грибковые заболевания (гистоплазмоз, бластомикоз, кокцидиоидомикоз) • Саркоидоз • Кровоизлияния в надпочечники • Опухоли • Амилоидоз • Синдром приобретённого иммунодефицита (СПИД) — за счёт ЦМВ и других инфекционных поражений надпочечников • Сифилис • Адренолейкодистрофия. Сопровождается повышением уровня АКТГ, вместе с a-меланоцитостимулирующим гормоном обусловливающим гиперпигментацию кожных покровов и слизистых оболочек — отличительный признак болезни Аддисона, в связи с чем её также называют бронзовой.
Вторичная недостаточность коры надпочечников обусловлена недостаточностью гипофиза (дефицит АКТГ); в отличие от первичной, никогда не сопровождается гиперпигментацией.
Генетические аспекты. Проявления болезни Аддисона наблюдают при ряде наследуемых состояний • Адренолейкодистрофия • Врождённая болезнь Аддисона (103230, Â): гиперпигментация кожи, гипернатриурия, гипокалиурия • Гипоадренокортицизм семейный (*240200, r): рвота, пигментация кожи, судорожные припадки, сосудистый коллапс, гипогликемия, гипонатриемия, гиперкалиемия • Гипоплазия коры надпочечников семейная (*300200, Xp21.3–p21.2, дефекты гена DAX1, r) • Дефекты ГК-рецепторов (*138040, 5q31, ген GRL, Â; также *202200 [дефект гена MC2R, 18p11.2, r]): нет ответа на АКТГ, артериальная гипертензия; тяжёлая артериальная гипертензия и гипокалиемический алкалоз у гомозигот • Недостаточность глицерол киназы (307030) • Синдром Оллгрова (синдром 3А [от: Adrenal insufficiency, Achalasia, Alacrimia], *231550, r): болезнь Аддисона, ахалазия, алакримия; в надпочечниках отсутствует сетчатая зона • Аутоиммунный полигландулярный синдром.
Факторы риска • Недостаточность надпочечников аутоиммунной природы у родственников (первой или второй степени родства) • Лечение ГК в течение длительного времени, а также тяжёлые инфекции, травмы или хирургические вмешательства.
Клинические проявления. Клиническая картина складывается из признаков недостаточности ГК и минералокортикоидов. Преобладание тех или иных проявлений определяется длительностью заболевания.
• Гиперпигментация кожи и слизистых оболочек (при первичной недостаточности) часто на месяцы или годы опережает остальные клинические проявления. Возможно одновременное наличие витилиго вследствие аутоиммунной деструкции меланоцитов.
• Общие симптомы: выраженная слабость (в первую очередь мышечная), утомляемость, снижение массы тела, плохой аппетит.
• Артериальная гипотензия, особенно ортостатическая, сопровождается головокружением и иногда синкопальными эпизодами. Также в связи с гипотензией пациенты отмечают плохую переносимость холода.
• Признаки поражения ЖКТ: тошнота, рвота, эпизодическая диарея.
• Возможны психические расстройства (депрессия, психоз).
• Усиление вкусовой, обонятельной, слуховой чувствительности; возможно появление непреодолимого желания солёной пищи.
Адреналовые (надпочечниковые) кризы. В их основе лежит внезапный дефицит ГК и минералокортикоидов вследствие повышения потребности в них или внезапного снижения их выработки на фоне уже существующей хронической надпочечниковой недостаточности. Причины • Стресс (25% случаев): острое инфекционное заболевание, травмы, оперативное вмешательство, эмоциональное перенапряжение и другие стрессовые воздействия; адреналовые кризы в этих ситуациях провоцирует отсутствие адекватного повышения доз гормональной заместительной терапии. Кроме того, следует иметь ввиду, что при назначении индукторов микросомальных ферментов печени (например, рифампицина) дозу гормонов необходимо корригировать • Двустороннее кровоизлияние в надпочечники — см. Синдром Уотерхауса–Фридерихсена • Двусторонняя эмболия надпочечниковых артерий или тромбоз надпочечниковых вен (например, при проведении рентгеноконтрастных исследований) • Двусторонняя адреналэктомия без адекватной заместительной терапии.
Проявления: артериальная гипотензия, боли в животе, рвота и нарушения сознания. Лабораторные изменения — гипогликемия, гипонатриемия, гиперкалиемия, метаболический ацидоз.
Сопутствующая патология • СД • Тиреотоксикоз • Тиреоидит • Гипопаратиреоз • B12-дефицитная анемия • Нарушение функции яичников • Гиперкальциемия • Хронический кандидоз.
Лабораторные данные. Диагностика хронической надпочечниковой недостаточности сводится к выявлению недостаточных функциональных возможностей коры надпочечников (увеличивать синтез кортизола в ответ на стимулирующие влияния).
• Короткая проба с АКТГ. Определяют содержание кортизола в сыворотке крови до и через 30 мин после в/в введения кортикотропина (0,25 мг). Если пациент не страдает болезнью Аддисона, концентрация кортизола в сыворотке крови увеличивается по меньшей мере на 7 мкг% (достигает 18 мкг% или более), а через 30–60 мин достигает 20 мкг% и более. При болезни Аддисона концентрация повышается незначительно или не изменяется.
• Стандартная проба с АКТГ (более точная). АКТГ (25–40 ЕД) вводят в/в в течение 8 ч. За день до исследования и в день исследования проводят определение содержания свободного кортизола (или 17-гидроксикортикостероидов) в суточной моче. Также определяют концентрацию кортизола в сыворотке крови непосредственно перед введением АКТГ и через 6–8 ч. Для предупреждения развития у больного надпочечниковой недостаточности во время проведения пробы вводят дексаметазон (0,5 мг каждые 6 ч). В норме экскреция кортикостероидов с мочой увеличивается в 3–5 раз, а концентрация кортизола в сыворотке крови — до 15–40 мкг%. При болезни Аддисона увеличение незначительно (или его нет)
Дополнительно: • Гипонатриемия (менее 130 ммоль/л) • Гиперкалиемия (более 5 ммоль/л) • Увеличение содержания азота мочевины крови • Гипогликемия • Уменьшение содержания кортизола, повышение уровня ренина (радиоиммунологическое исследование) • Увеличение содержания АКТГ (при вторичной недостаточности — снижение) • Уменьшение концентрации 17-гидроксикортикостероидов в моче • Умеренные нейтропения и эозинофилия.
Инструментальные данные • КТ органов брюшной полости •• Небольшой размер надпочечников (атрофия или следствие длительно протекающего туберкулёза) •• Увеличение надпочечников (ранняя стадия туберкулёза или другие потенциально излечимые заболевания) • Рентгенография органов брюшной полости: возможно выявление кальцификации надпочечников • Рентгенография органов грудной клетки: выявление возможной кальцификации надпочечников и уменьшения размеров сердца • ЭКГ: низковольтажный комплекс QRS с неспецифическими изменениями зубца T и сегмента ST; иногда изменения, характерные для гиперкалиемии.
Диагностическая тактика. Характерные клинические проявления (гиперпигментация в сочетании с артериальной гипотензией и другими признаками) позволяют предположить диагноз. Для его подтверждения необходимо последовательно проведение лабораторного и инструментального обследования.
Дифференциальная диагностика • Миопатии • Гипогликемия, обусловленная другими причинами • Синдром неадекватной секреции антидиуретического гормона (АДГ) • Сольтеряющая форма адреногенитального синдрома • Отравление тяжёлыми металлами • Гемохроматоз • Нейрогенная анорексия • Спру • Гиперпаратиреоз.
ЛЕЧЕНИЕ
Тактика ведения. Лечение недостаточности коры надпочечников с помощью заместительной терапии глюко- и минералокортикоидами. Соответствующее лечение основного заболевания (например, туберкулёза). Неотложная терапия адреналового криза.
Режим амбулаторный, при адреналовом кризе — экстренная госпитализация.
Диета. Достаточное количество белков, жиров, углеводов и витаминов, особенно С и В1 (рекомендуют отвар шиповника, чёрную смородину, дрожжи). Поваренную соль потребляют в повышенном количестве (20 г/сут). Содержание солей калия уменьшают до 1,5–2 г/сут. В рационе снижают содержание картофеля, гороха, фасоли, бобов, сухофруктов, кофе, какао, шоколада, орехов, грибов. Овощи, мясо, рыбу необходимо употреблять в варёном виде. Режим питания дробный, перед сном рекомендуют лёгкий ужин (стакан молока) для предотвращения гипогликемического состояния утром.
Лекарственная терапия. Цель фармакотерапии — снижение частоты осложнений и уменьшение смертности.
• Лечение хронической недостаточности коры надпочечников — заместительная терапия ГК и минералокортикоидами. Применяют гидрокортизон и флудрокортизон •• Гидрокортизон по 10 мг утром и 5 мг внутрь ежедневно после обеда (взрослым до 20–30 мг/сут) •• Флудрокортизон по 0,1–0,2 мг внутрь 1 р/сут. При развитии артериальной гипертензии его дозу следует снизить. При остром заболевании или после незначительной травмы дозу стероидных гормонов удваивают вплоть до улучшения самочувствия. При оперативном лечении перед и (при необходимости) после операции дозу стероидных гормонов корригируют. При заболеваниях печени, а также больным пожилого возраста дозы препаратов следует снизить.
• Лечение адреналового криза 1) Экстренное обеспечение венозного доступа с в/в инфузией 0,9% р-ра натрия хлорида до устранения дегидратации и гипонатриемии. 2) Гидрокортизон — 100 мг немедленно в/в в течение 5 мин, затем инфузия 300 мг в течение 24 ч (100 мг в первые 2 ч); на вторые сутки обычно вводят 150 мг, на третьи — 75 мг. Клиническое улучшение (оцениваемое в первую очередь по восстановлению АД) обычно наступает через 4–6 ч инфузии. При отсутствии улучшения следует пересмотреть диагноз. 3) Выявление и устранение провоцирующего фактора. 4) При регидратации часто развиваются гипертермия и психотические реакции • При гипертермии (на фоне нормального АД) назначают жаропонижающие средства, например ацетилсалициловую кислоту по 500 мг каждые 30 мин до снижения температуры тела • При развитии психотических реакций после первых 12 ч лечения следует снизить дозу гидрокортизона до минимальной эффективной.
Длительное наблюдение. Показано пожизненное врачебное наблюдение для постоянного контроля адекватности проводимой терапии и исключения передозировки принимаемых гормонов. Оценку адекватности терапии проводят по следующим параметрам: АД, ЧСС, концентрация электролитов в плазме крови, содержание ренина плазмы, аппетит, физическая активность, концентрация глюкозы крови натощак.
Пациенту необходимо предоставить полную информацию о клинических проявлениях адреналового криза, в т.ч. и ранних, для того, чтобы суметь вовремя увеличить дозу принимаемых гормонов и предотвратить развитие серьёзной симптоматики • Если тошнота и рвота препятствуют приёму препаратов внутрь, больной должен обратиться за медицинской помощью для проведения парентеральной терапии • При хирургических вмешательствах необходимо корригировать дозу стероидных гормонов • Следует избегать инфекционных заболеваний.
Осложнения • Адреналовый (надпочечниковый) криз • Гиперкалиемический периодический паралич (редко) • Реактивные психозы.
Прогноз. При адекватной терапии благоприятный. Ожидаемая продолжительность жизни близка к обычной.
Возрастные особенности • Дети: •• Диагностика сложнее •• Развивается у сибсов (родных братьев и сестёр) •• Дозы гидрокортизона и флудрокортизона должны быть ниже, чем у взрослых • Пожилые. Чаще возникает надпочечниковый криз.
МКБ-10 • E27.2 Аддисонов криз • E27.1 Первичная недостаточность коры надпочечников • A18.7+ Туберкулез надпочечников (E35.1*)
Примечание. Аддисонизм — симптомы аддисоновой болезни без поражения коры надпочечников.
Приложение. Алакримия — отсутствие слёзоотделения, неприятные ощущения в области глаз; приводит к развитию ксерофтальмии, помутнению роговицы. Известна врождённая форма (*103420), результат гипоплазии слёзной железы. Алакримия сопровождает также синдром Леша–Найена и эктодермальную ангидротическую дисплазию. МКБ-10. H04.1 Другие болезни слезной железы.
Анализы и диагностика
Чтобы подтвердить Аддисонову болезнь нужно провести:
- ультразвуковое исследование надпочечников для выявления очагов поражения, например при туберкулезе;
- анализ крови для определения уровня гормонов надпочечников (кортизола), АКТГ, глюкозы, калия, натрия, ренина;
- КТ надпочечников, которое позволяет обнаружить инфаркт надпочечников, уменьшение размеров, опухолевые метастазы, амилоидоз;
- МРТ головного мозга для изучения гипоталамо-гипофизарной области и обнаружения деструктивных, опухолевых или гранулематозных процессов.
Основанием для диагностирования Аддисонического криза является:
- понижение концентрации натрия в кровотоке ниже 130 ммоль/л, выделение с мочой – меньше 10 г в сутки;
- повышение концентрации калия в кровяном русле свыше 5 ммоль/л;
- падение соотношения ионов натрия к калию до 20 единиц (в норме 32);
- низкий уровень глюкозы;
- развитие ацидоза;
- высокие концентрации мочевины, остаточного азота в анализах плазмы крови.
Течение
Течение болезни Аддисона хроническое, прогрессирующее, с обострениями во время привходящих заболеваний (инфекций), вынужденных оперативных вмешательств, травм и пр. Иногда наблюдаются довольно длительные периоды некоторого улучшения.
В среднем болезнь длится 2-3 года, а иногда затягивается на более длительный срок (до 10 лет). Однако известны и быстро текущие, острые формы.
Нелеченые больные обычно погибают от кахексии. Нередко смертельный исход связан с каким-либо инфекционным заболеванием, которое протекает ареактивно (без температуры, без сдвигов в картине крови) и которое больные бронзовой болезнью обычно переносят очень тяжело. Наряду с тяжелыми формами, известны и более легкие, когда симптомы болезни Аддисона выражены гораздо слабее. В этих случаях говорят не об аддисоновой болезни, а об аддисонизме.
Диета при недостаточности надпочечников
Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Помимо того, что больному нужно избегать переохлаждений, стрессовых ситуаций, рекомендована диета, богатая углеводами. В рацион нужно добавить продукты с повышенным количеством аскорбиновой кислоты (черную смородину, цитрусовые, отвар шиповника) и дополнительные 15-20 г поваренной соли в день.
Чтобы предупредить гиперкалиемию, лучше ограничить потребление богатой калием кураги, изюма, бобовых, картофеля.
Диагноз
Диагноз основывается на характерной клинической картине и лабораторных тестах. Пигментацию кожи при Аддисоновой болезни необходимо дифференцировать с солнечным загаром, сочетающимся с гипотоническим синдромом, с пигментацией кожи при токсическом диффузном зобе, при гемохроматозе, пеллагре, акантозе, зудящих дерматозах, хронической малярии, склеродермии, сольтеряющей форме нефрита. Пигментация слизистой оболочки полости рта наблюдается также при хронических отравлениях мышьяком, азотнокислым серебром, ртутью, свинцом.
Профилактика
Профилактика Аддисоновой болезни заключается главным образом в правильно и своевременно проводимом лечении туберкулеза (см.) и других заболеваний, являющихся этиологическими факторами Аддисоновой болезни.
Библиография:
Баранов В. Г. Болезни эндокринной системы и обмена веществ, Л., 1955; Зефирова Г. С. Аддисонова болезнь, М., 1963, библиогр.; Соффер Л., Дорфман Р. и Гебрилав А. Надпочечные железы человека, пер. с англ., с. 207, М., 1966; Шерешевский Н. А. Клиническая эндокринология, с. 185, М., 1946; Addison Т. On the constitutional and local effects of disease of the suprarenal capsules, L., 1855; Brenner O. Addison’s disease with atrophy of the cortex of the suprarenale, Quart. J. Med., v. 22, p. 121, 1928—1929; Guttman P. H. Addison’s disease, Arch. Path., v. 10, p. 742, 895, 1930; Hall R., Anderson J. a. Smart G. A. Fundamentals of clinical endocrinology, L., 1969; Human adrenal cortex, ed. by A. R. Currie a. o., Baltimore, 1062; К & d a s I. Die latente Addisonische Krankheit, Z. gee. inn. Med., S. 140, 1970; Paschkis К. E.. Ra-koff A.E. a. Gantarow A. Clinical endocrinology, N. Y., 1958; Textbook of endocrinology, ed. by R. Ы. Williams, Philadelphia — L., 1963.
Г. С. Зефирова; В. Б. Зайратъянц (пат. ан.).