Прогестерон — это гормон, который активизируется в женском организме во время вынашивания плода и 3 фазы менструального цикла. Его биологическая роль достаточно велика поэтому он обладает диагностической ценностью.
Уровень гормона постоянно меняется, но его высокие значения могут быть следствием патологии или обычного физиологического процесса.
Почему у женщин может быть повышен прогестерон и что это значит?
Не занимайтесь самолечением! Обязательно проконсультируйтесь с квалифицированным врачом. Информация носит ознакомительный характер и не заменяет медицинскую помощь.
За что отвечает, как узнать его уровень
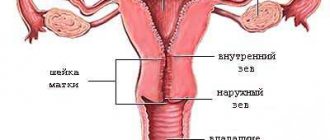
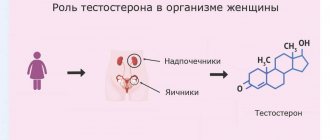
Прогестерон изначально формируется в надпочечниках и в желтом теле яичников, подготавливая эндометрий женщины к зачатию или менструации.
Его активность повышается в лютеиновой фазе менструального цикла, когда в яичниках начинает образовываться желтое тело, усиленно продуцирующее гормон.
В этот период матка готовится к беременности, а если этого не происходит, то начинается кровотечение (менструация). Желтое тело исчезает, а гормон резко снижается.
Если яйцеклетка оплодотворена, то прогестерон начинает увеличиваться, формируется плацента, которая тоже его вырабатывает.
Действие прогестерона отвечает за полноценное вынашивание плода и наступление менструации. Это незаменимый гормон беременности, так как он содействует внутриутробному развитию малыша.
Основные функции прогестерона:
- изменение эндометрия матки для дальнейшего оплодотворения;
- увеличение слизистого слоя фаллопиевых труб, необходимого для деления яйцеклетки;
- подготовка организма матери к беременности;
- содействие наступлению периода лактации;
- изменение размеров молочных желез;
- влияние на развитие необходимых органов и тканей плода;
- подавление иммунитета матери в целях недопущения биологического отторжения ребенка.
Прогестерон важен не только во время беременности, но и в период покоя матки. Он обеспечивает правильное функционирование молочных желез, предотвращает развитие мастопатии.
Его второстепенная роль заключается в развитии, формировании органов малого таза, нормализации вязкости крови и т.д.
Уровень прогестерона очень просто проверить. Для этого нужно сдать венозную кровь на 22-23 день менструального цикла. Именно в 3 фазе цикла происходит его активация.
Лабораторное исследование проводится методом иммуноанализа (ИФА), которое с точностью позволяет рассчитать концентрацию гормона.
Такие диагностику можно осуществить в любой государственной или частной клинике.
Уровень прогестерона на протяжении менструального цикла меняется, поэтому врач обычно проводит несколько исследований.
Это позволяет точно выявить патологию, так как концентрация прогестерона постоянно физиологически меняется.
А какой должна быть норма эстрадиола у женщин и за что отвечает этот гормон в женском организме, узнаете у нас на сайте.
В нашей статье есть информация о том, каким должен быть индекс свободного тестостерона у женщин и что делать в случае, если он понижен.
А почему у женщин может быть повышен андростендион? О причинах и лечении повышенного показателя читайте тут: .
Пониженный прогестерон
Если прогестерона вырабатывается недостаточно, нарушается менструальный цикл, а женщины, которые хотят забеременеть, часто сталкиваются с проблемами с зачатием или выкидышами на раннем сроке. При этом низкая концентрация этого гормона может выявляться даже у внешне здоровых женщин.
Понижение уровня прогестерона происходит по ряду причин:
Также пониженный уровень прогестерона может оказаться из-за того, что вы неверно определили день цикла.
Однако у низкой концентрации могут быть и более серьезные причины:
Признаки пониженного уровня прогестерона:
Если женщина планирует ребенка, она должна понимать, что при сниженном прогестероне беременность в подавляющем большинстве случаев не наступит или риск самопроизвольного прерывания беременности будет очень высоким.
Низкий уровень прогестерона можно скорректировать. Врачи рекомендуют начинать лечение за 2–3 месяца до планируемого зачатия. Это гормональная заместительная терапия, то есть женщине рекомендуют прием гормонов. При этом такое лечение возможно и на протяжении беременности, чтобы снизить риск выкидыша. Кроме того, необходимо пересмотреть питание, чтобы стимулировать естественный синтез гормонов. В рацион следует добавить молочные продукты, белок, орехи.
Чтобы нормализовать уровень прогестерона, в первую очередь следует обнаружить и устранить причину снижения его концентрации. Если женщина уже ждет ребенка, поиск причины переносят на период после родов.
Причины повышения
Повышение гормона в сыворотке крови врачи называют гиперпрогестеронемией. Это может быть, как нормой, так и патологией. Нужно сразу уяснить, в какой день менструального цикла сдавался анализ. В таблице представлена примерная норма согласно фазам менструального цикла.
| Фаза или день менструального цикла | Уровень, нмоль/л |
| 1 фаза (фолликулярная) | 0,30 — 2,27 |
| 2 фаза (овуляция) | 0,50 — 9,43 |
| 3 фаза (лютеиновая) | 6,94-56,65 |
Самые низкие значения прогестерона регистрируются в период постменопаузы (не более 0,65 нмоль/л) поэтому болезнь в таком возрасте очень опасна.
Приём оральных контрацептивов незначительно повышает гормон. Но обычно небольшое увеличение цифр не является патологией, а всего лишь физиологическим процессом.
Говорить о существующих заболеваниях можно только, если гиперпрогестеронемия фиксируется в 3-ей или во всех фазах цикла.
Причиной подобной клинической картины могут быть следующие состояния и/или заболевания:
- беременность;
- патологические кровотечения из матки;
- длительное отсутствие менструации;
- кисты органов малого таза или желтого тела;
- злокачественные новообразования яичников, матки;
- почечная или печеночная недостаточность;
- отклонения в работе надпочечников;
- патологии в формировании плаценты.
Врач при обнаружении гиперпрогестеронемии обязательно назначает дополнительную диагностику. Она подбирается на основе симптомов и жалоб пациентки. Чаще всего повышение гормона означает наступившую беременность. Но, если женщина уверена в обратном, то врачу необходимо найти медицинское объяснение такому состоянию.
Некоторые гормональные, противоопухолевые препараты (Кортикотропин) вызывают временное повышение прогестерона. Отмена их приёма восстанавливает гормональный фон, но чаще они необходимы для лечения других заболеваний.
Список литературы[править | править код]
- John R. Lee, M.D. Hormone Balance for Men.
- Allen WM (1935). «The isolation of crystalline progestin». Science
- John R. Lee, M.D. What Your Doctor May Not Tell You About Menopause: The Breakthrough Book on Natural Progesterone.
- Johnson WS, Gravestock MB, McCarry BE (August 1971). «Acetylenic bond participation in biogenetic-like olefinic cyclizations. II. Synthesis of dl-progesterone». J. Am. Chem.
- Uzzi Reiss, M.D., O.B.-GYN. Natural Hormone Balance for Women: Look Younger, Feel Stronger and Live Life with Exuberance.
Содержание во время беременности и после родов
Во время вынашивания плода прогестерон физиологически повышается, начиная с первого триместра беременности. Это нормальное явление, которое говорит о том, что никаких внутриутробных отклонений нет.
Гиперпрогестеронемия постепенно увеличивается согласно установленным срокам.
Если в 1 триместр цифры прогестерона могут доходить до отметки в 470 нмоль/л, то в 3 триместр показатели увеличиваются до 770 нмоль/л. Это не патология, а созревание плаценты, которая вырабатывает прогестерон.
Гораздо опаснее низкие цифры показателя, а особенно в начале беременности, так как это может привести к выкидышу. Однако, крайне значимая гиперпрогестеронемия в период вынашивания ребенка, тоже не является нормой.
Это свидетельствует о патологических изменениях в плаценте, которые могут увеличить матку в размерах или вызывать осложнения плода (пузырный занос). Такое состояние можно медикаментозно скорректировать препаратами, для этого нужно немедленно обратиться к врачу.
Никто не исключает индивидуальную особенность организма, так как гормональный фон в период беременности постоянно меняется. Совсем необязательно, что все показатели будут с точностью соответствовать референсным значениям.
Соотношение гонадотропинов
ЛГ и ФСГ находятся в тесной сложной «обратной» взаимосвязи с гонадостероидами – половыми гормонами, вырабатываемыми яичниками. Снижение концентрации эстрогенов стимулирует гипофиз к продуцированию ФСГ и ЛГ. Следовательно, при низкой выработке гонадостероидов уровень гонадотропинов повышается.
Для продуктивной деятельности репродуктивной системы женщины важна не только норма гонадотропинов, но также соотношение ЛГ и ФСГ которое изменяется в зависимости от фазы цикла. В фолликулярную фазу выше концентрация ФСГ, в лютеиновую – ЛГ. Соотношение ЛГ к ФСГ в норме составляет 1,5-2. Если коэффициент соотношения гонадотропных гормонов превышает 2,5, это расценивается как патологическое отклонение.
Если соотношение ЛГ и ФСГ не соответствует норме, то это может свидетельствовать о таких нарушениях:
- гипофизарные доброкачественные опухоли;
- СПКЯ;
- эндометриоз;
- нарушения функции гипоталамо-гипофизарного комплекса;
- преждевременное истощение яичников;
- ожирение.
Если соотношение ЛГ к ФСГ нарушено продолжительное время при высоких цифрах лютеотропина, то активизация работы яичников приводит к усиленной продукции андрогенов.
Это нарушает овуляторный процесс, негативно влияет на менструальный цикл который становится нерегулярным. В конечном итоге неправильное соотношение ЛГ с ФСГ может привести к нарушению фертильности и бесплодию. При соотношении гонадотропных гормонов с коэффициентом меньше 0,5 нарушается созревание яйцеклетки и примордиальных фолликулов. Соотношение ЛГ в сторону стабильного повышения гормона ФСГ может быть признаком менопаузы.
Симптомы и признаки
Симптомы повышенного прогестерона у женщин бывают самыми различными.
Иногда женщина чувствует себя здоровой или не обращает внимание на клинические проявления заболевания.
Симптоматика косвенно зависит от причин и провоцирующих факторов, вызвавших повышение гормона.
В медицинской практике обычно встречаются следующие проявления гиперпрогестеронемии:
- депрессия или невроз;
- подавленное состояние;
- хроническая усталость и утомляемость;
- понижение артериального давления;
- боли внизу живота;
- отсутствие менструации или нерегулярный цикл;
- мигрень;
- появление угревой сыпи на лице и теле (акне);
- болевые ощущения в груди;
- резкий набор веса;
- проблемы с кишечником.
Все симптомы могут наблюдаться и при других отклонениях. Поэтому врачу сложно сразу установить причину плохого самочувствия. В таких ситуациях требуется тщательная диагностика и обследование.
При беременности такие клинические проявления считаются нормой, но иногда это указывает на наличие заболевания. Обычно симптомы гиперпрогестеронемии проявляются в совокупности, а в редких случаях возможно их отсутствие.
Проще распознать такую патологию, когда имеются гинекологические признаки заболевания. Обычно женщина при высоком уровне прогестерона не может забеременеть или у неё бывают сбои менструального цикла.
Нормальные показатели гонадотропинов
Для секреции ФСГ и ЛГ характерен не столько циркадный ритм (суточный), сколько почасовой (цирхоральный). Их уровень зависит от времени суток, фазы цикла, возраста женщины, выработки эстрогенов.
| Возрастной период, фазы цикла | Референтные (средние) значения ФСГ, МЕ/мл | Референтные значения ЛГ, МЕ/мл | Референтные значения эстрадиола |
| Девочки до полового созревания (до 9 лет) | 0,11-1,6 | 0,7-1,3 | |
| Девочки-подростки (12-16 лет) | До 3,5 | ||
| Женщины репродуктивного возраста (до 40 лет), фолликулярная фаза | 2,8-11,3 | 1,1-11,6 | 57-226 пг/мл |
| Овуляторная фаза | 5,8-21 | 17-77, овуляторный пик – до 150 | 127-476 пг/мл |
| Лютеиновая фаза | 1,7-9,0 | 2-17 | 77-226 пг/мл |
| Менопауза | До 150 | 0,03-3,9 | |
| Постменопауза | 21,7-153 | 11,3-40 |
Стабильными остаются ТТГ – 0,4-4,0 мкМЕ/мл, пролактин – 400-1000 МЕД/л.
Чем опасны высокие значения
Длительно существующий гормональный дисбаланс может нанести существенный вред. Повышение прогестерона не является исключением.
Гиперпрогестеронемия вызывает осложнения и другие заболевания, которые потом достаточно тяжело лечить. Самое опасное — опухоли и кисты органов малого таза.
При таком запущенном гормональном нарушении обычно диагностируют кисту желтого тела яичников.
Это доброкачественное новообразование, которое формируется в результате накопления жидкости в ткани яичника. Киста начинает усиленно продуцировать гормон, поэтому в сыворотке крови обнаруживают его высокую концентрацию.
Такая патология успешно поддается лечению препаратами, а в редких случаях возможна операция. При худшем сценарии возможен её разрыв, но это нечастое явление в клинической практике.
Опасные последствия — это злокачественные опухоли, но они возникают очень редко. К таким можно отнести липидоклеточные новообразования или хорионэпителиому, которая формируется в период вынашивания ребенка или после родов.
Однако, такие серьезные патологии составляют всего 1-3% от всех гинекологических заболеваний.
Гиперпрогестеронемия может заявить о себе и в урологической сфере. Дисфункция надпочечников или почечная недостаточность — возможные последствия позднего обращения к врачу. У каждого человека индивидуальный организм, поэтому нельзя точно утверждать, какие будут последствия.
Механизм появления некоторых заболеваний до сих пор не изучен. При запущенных случаях гиперпрогестеронемии возможны следующие клинические проявления:
- киста желтого тела яичника;
- злокачественные и доброкачественные опухоли;
- заболевания надпочечников, включая и онкологию;
- почечная недостаточность;
- бесплодие;
- цирроз печени;
- ожирение.
Все эти заболевания поддаются медикаментозному и хирургическому лечению. Но главное для пациентки не запустить патологический процесс. Раннее обращение к врачу позволит избежать многих осложнений и симптомов.
Симптомы гормонального нарушения
О дефиците у мужчин тестостерона свидетельствуют следующие симптомы:
- Нарушены функции половой системы. Снижено либидо, диагностирована аденома простаты и другие заболевания мочеполовой сферы.
- Усиливается ломкость костей, развивается остеопороз.
- Появляется ожирение, характерно появление лишних килограммов в зоне живота.
- Нарушается работа сердца, поднимается артериальное давление, ухудшается кровообращение.
- Нервозность, высокая утомляемость, общая разбитость, низкая выносливость.
- Низкая концентрация внимания.
- Бледность и дряблость кожи, повышенное выпадение волос, алопеция.
- Высокий уровень холестерина, формирование сахарного диабета.
- Общее ухудшение здоровье, появление мышечных болей.
К какому врачу обратиться, если гормон повышен
Гормональными проблемами традиционно занимаются врачи- эндокринологи, которые могут точно диагностировать эндокринные патологии и состояния.
Гормональным дисбалансом женской репродуктивной системы занимаются обычные гинекологи и гинекологи-эндокринологи.
Это узкие специалисты, которые могут лечить одновременно и репродуктивные, и эндокринные заболевания.
Они работают в любой государственной и частной клинике поэтому нет никаких проблем найти подобного врача. При обнаружении гиперпрогестеронемии проводится тщательная диагностика в целях выяснения причин подобного состояния.
Ни один доктор не будет выписывать вслепую медикаменты, потому что иначе лечение будет неэффективным. В перечень диагностических процедур входят следующие исследования:
- анализ венозной крови на другие гормоны репродуктивной системы (пролактин, тестостерон, ЛГ, эстрадиол, ФСГ, кортизол, АКТГ, альдостерон и т.д.);
- биохимия крови;
- клинический анализ крови;
- общий анализ мочи;
- УЗИ органов малого таза, почек, надпочечников, брюшной полости;
- кольпоскопия;
- МРТ или КТ-исследование органов малого таза, почек, надпочечников.
Результаты всех проведенных обследований и процедур позволяют составить полную клиническую картину.
Врачу будет легче ориентироваться в подборе нужных медикаментов и методик лечения, так как у каждой женщины имеются свои причины увеличения гормонального показателя.
В такой ситуации необходим индивидуальный подход и лечение, так как не существует никаких уникальных лекарств, направленных только на устранение патологии.
У нас на вебсайте вы также найдете подробную таблицу с нормами пролактина у женщин по возрасту, а также узнаете, какие функции он выполняет в организме.
А вы знаете, что повышенное количество лимфоцитов в крови женщины может сигнализировать о различного рода сбоях в организме? Подробности узнаете здесь: .
О причинах гормонального дисбаланса
У молодых мужчин причины гормонального расстройства связаны со следующими факторами:
- Нарушена работа щитовидной железы, гипофиза, яичек или других желез, ответственных за выработку гормонов. Сбои могут быть обусловлены врожденными патологиями либо приобретенными аномалиями.
- Половые железы перестали нормально вырабатывать гормоны из-за ушибов, опухолевых процессов, воздействия инфекционных возбудителей.
- Токсическое воздействие агрессивных жидкостей, бытовой химии и косметики.
- Асоциальный образ жизни, наличие алкогольной или наркотической зависимости, злостное табакокурение.
У возрастных мужчин главные причины андрогенной недостаточности кроются в том, что снижается функция половых желез, как следствие этого – меньше вырабатывается тестостерона. При этом увеличивается количество эстрогенов (женских гормонов), развивается ожирение. Образуется порочный круг, когда уменьшение андрогенов приводит к ожирению, что усиливает синтез лептина (гормона жировой ткани), еще больше угнетающий синтез тестостерона.
Обратите внимание! Употребление большого количества пива часто приводит к гормональным сбоям.
Вне зависимости от возраста, нарушение выработки гормонов может быть связано со следующими факторами:
- слабая физическая активность;
- сердечно-сосудистые заболевания;
- патологии почек;
- повышенный уровень холестерина и глюкозы;
- нерациональное питание;
- ожирение;
- частые стрессы, бессонница, хроническое утомление;
- перегрев яичек (в том числе – при крипторхизме).
Лечение и его особенности
Значимая гиперпрогестеронемия у небеременных женщин требует врачебной корректировки.
Если у женщины прогестерон выше нормы, гинеколог индивидуально, опираясь на результаты анализов, подбирает схему лечения.
Изначально все зависит от того, как проявляет себя повышенный гормон и какие имеются осложнения. Если причина в имеющемся заболевании, то основные силы должно быть направлены на его лечение.
Для уменьшения уровня прогестерона используют следующие методы:
- медикаментозная терапия;
- оперативное вмешательство;
- диета;
- физиотерапия.
Препараты, которые способны понизить гормон, относятся к самым разным фармакологическим группам. Чаще всего используются пероральные контрацептивы, которые содержат определенную комбинацию гормонов. Они подавляют действие прогестерона и понижают его уровень.
Контрацептивы Ярина, Жанин, Диане-35, Антеовин могут применяться в качестве лечения гиперпрогестеронемии. Неплохо себя зарекомендовали и синтетические аналоги гормона эстриола, которые не менее эффективны при коррекции гормона.
Эпостан (ингибитор прогестерона) значимо устраняет проявления гиперпрогестеронемии. Поэтому он часто назначается врачами для коррекции гормонального уровня. В некоторых случаях гинекологи выписывают такие лекарства, как Мифепристон, Тамоксифен, Кломифен и т.д.
Все эти препараты нельзя принимать во время беременности, потому что они могут вызвать самопроизвольный аборт и внутриутробные осложнения.
Обычно женщине приходится лечить основное заболевание, которое вызвало повышение прогестерона.
Если была обнаружена киста желтого тела яичника, то основой лечения будет обычное диагностическое наблюдение или противовоспалительная терапия.
Во многих клинических случаях также используются пероральные контрацептивы, которые выписывает врач. При тяжелых стадиях заболевания проводится оперативное удаление кисты или резекция яичника, если имеются дополнительные патологии.
Злокачественные опухоли, усиленно продуцирующие гормон, подлежат хирургическому удалению вместе с яичником. Затем женщина проходит лечение противоопухолевыми препаратами и химиотерапией.
Если патология вызвана нефротическими заболеваниями (дисфункция надпочечников, почечная недостаточность), то применяются специальные лекарства, которые восстанавливают функцию почек, надпочечников. При надпочечниковой патологии назначают гормоны-кортикостероиды, дозировку которых назначает врач.
При почечных заболеваниях доктор выписывает противовоспалительную терапию. В любом случае врач сначала диагностирует пациентку, назначает дополнительное обследование и анализы, а потом индивидуально подбирает схему лечения.
Народные средства
Предложенные средства, как понизить прогестерон, перечислены в ознакомительных целях. Их можно использовать в качестве дополнения к рецепту, назначенному врачом, но не основного метода лечения.
Популярные рецепты при симптомах переизбытка прогестерона:
- Мятно-рябиновая настойка. Для настойки используют цветы рябины и листья мяты, можно сушеные. По 1 ст. л. растений заливают 1-м стаканом крутого кипятка. В течение 30 мин. Средство настаивается. 1 стакан принимают 3-мя равными порциями за день, можно после еды.
- Рябиновая настойка. 2 ст. л. ягод (мороженных или свежих) заливают 0,5 л кипятка. Когда напиток остынет, его выпивают в течение 1-го часа.
- Семена моркови. На 40 гр. семян понадобится 3 стакана горячей воды, лучше только что вскипевшей. Средство настаивают в темном месте 24 часа. Одну порцию принимают в течение дня по 1-му стакану.
- Сушеная гвоздика. На 10 гр. пряности используют 1 стакан кипятка. Настаивают 30 минут. Потом настой процеживают, пьют равными порциями 4 раза за день.
- Цветы рябины, 1-й способ. Две чайных ложки цветков заливают 1,5 стаканами кипящей воды. Настаивают 1 час. Процеживают, принимают в течение дня 3-мя равными порциями.
- Цветы рябины, 2-й способ. Как и в прошлом рецепте, понадобится 2 чайных ложки цветков. Их кладут в кастрюльку, добавляют 1 стакан воды. Доводят до кипения, вываривают 15 минут. Принимать отвар за 1 день, поделив его 2-3 порции.
Курс терапии народными средствами дольше медикаментозного. Кроме того, нет гарантий, что это поможет, если повышен прогестерон. Женщины, предпочитающие народные методы лечения, ориентируются на собственное самочувствие, определяя, когда пора закончить прием настоек или отваров. К сожалению, такой метод малоэффективный. Ожидая улучшения самочувствия, женщина может столкнуться с плацебо. При нормальном лечении состояние здоровья оценивается при повторном анализе крови.
Диета
Клиническим проявлением болезни является резкий набор веса. Поэтому диетическое питание играет важную роль в лечении и восстановлении гормонального фона. Необходимо строго ограничить употребление белковой пищи, которая немного повышает гормон.
К белковой пище относят:
- творог;
- молоко;
- сыр;
- мясо говядины;
- семечки;
- бобовые;
- орехи;
- мучные изделия;
- рис.
Употребление этих продуктов не увеличит сразу же концентрацию прогестерона, так как это не оказывает прямого влияния на его выработку. Но существует косвенное воздействие на гормональный синтез.
Пища, богатая белком и холестерином, активизирует процессы в организме, которые стимулируют гормональное увеличение. Желательно в таком случае употреблять углеводы (горох, картофель, морковь, петрушка, свекла, репчатый лук).
Фрукты и сухофрукты также полезны при гиперпрогестеронемии. Они содержат много витаминов и питательных веществ. Отвары красной рябины, мяты, гвоздики эффективны при восстановлении гормонального фона.
При беременности не обязательно придерживаться такой диеты, кроме строгих рекомендаций врача, который знает клиническую картину будущей роженицы.
Но диетотерапия является вспомогательным средством коррекции заболевания. Это никак не заменяет основное лечение, которое должно играть главную роль при нормализации гормонального уровня.
Лечение гормональных нарушений у мужчин
В каждом конкретном случае лечение подбирается персонально. Основные методы терапии:
- Стимулирующие методы, способствующие усиленной выработке гормонов. Терапия проводится до тех пор, пока уровень андрогенов не поднимется до определенной концентрации. Для этого пациенту назначают лекарства, улучшающие работу яичек и других половых желез, а также органов, участвующих в обмене мужских гормонов (это предстательная железа и печень). Нарушение выработки гормонов помогает исправить гонадотропин хорионический. Этот гонадотропный гормон активизирует синтез половых стероидов. Для стимуляции используются витамины, экстракты из растений и синтетические препараты.
- Заместительное гормональное лечение. В течение определенного срока пациенты принимают препараты, содержащие тестостерон. Существует множество наследственных заболеваний эндокринных желез, при которых нормализация мужских гормонов возможна только за счет систематического приема препаратов. Существуют гормональные сбои, при которых мужчины начинают пожизненно принимать препараты тестостерона.
- Оперативное вмешательство. В ряде случаев устранить гормональный дефицит помогает удаление провоцирующих факторов – кист, опухолей и пр.
На выбор метода лечения влияет целый ряд факторов:
- причины, вызвавшие гормональный сбой;
- уровень тестостерона и персональные особенности мужчины;
- возраст пациента и общее состояние здоровья;
- наличие хронических недугов и сопутствующих заболеваний.
Для молодых мужчин оптимально подходит лечение стимулирующими препаратами. После восстановительного курса исчезают гормональные сбои, а половые железы начинают работать в полную силу. При генетических патологиях мочеполовой системы и у мужчин постарше устранить дефицит андрогенов способна только заместительная терапия. Возрастным мужчинам, у которых нарушен гормональный фон, препараты тестостерона назначают пожизненно. Не стоит бояться, что регулярный прием андрогенов принесет вред здоровью. Доказано, что это небольшие риски по сравнению с теми недугами, которые развиваются при низком уровне тестостерона.
Для устранения андрогенной недостаточности используют не только лекарства, но и фитопрепараты, и рецепты народной медицины. Такие средства могут быть назначены только как дополнение к основному лечению. Дозировки препаратов и продолжительность терапии должны соответствовать возрасту мужчины.
Важно! Прежде чем использовать народные методы, необходимо получить консультацию у врача-андролога или эндокринолога об имеющихся противопоказаниях и нежелательных реакциях.
Нормализация уровня тестостерона благотворна для всего организма:
- появляется жизненная энергия, улучшается самочувствие;
- пропадает нервозность и раздражительность, мужчина становится более уверенным;
- восстанавливается концентрация внимания и работоспособность;
- снижается вес;
- повышается мышечная масса, костная ткань становится более плотной;
- улучшается сон;
- гормональное лечение снижает риск развития сердечно-сосудистых осложнений, сахарного диабета и артериальной гипертензии.
Сочетание гормональной коррекции и правильного образа жизни творит чудеса. У мужчин не только восстанавливается уровень андрогенов, но и замедляются процессы старения. Оценить эффективность лечения позволяет сравнение динамики клинических симптомов через 1, 2 и 3 месяца после лечения. В большинстве случаев исчезают гормональные нарушения, пропадают клинические проявления.
Рекомендации на период лечения
- Исключить чрезмерные физические и психоэмоциональные нагрузки.
- Сбалансировано питаться, убрать из меню мучные изделия, крепкий алкоголь, жареные и жирные блюда.
- Необходимо соблюдать все рекомендации врача.
- Ускорить лечение помогает курсы физиотерапии и массажа.
- Своевременно обращаться к врачу при появлении тревожных симптомов.
Если гормональные сбои не лечить, то существует высокий риск развития мужского бесплодия, атеросклероза, инфаркта миокарда, сахарного диабета и других серьезных осложнений.
Есть тревожные симптомы гормональных нарушений? Для начала обратитесь к эндокринологу, тщательно обследуйтесь и сдайте анализы. Приходите в клинику ЦЭЛТ, здесь работают грамотные врачи и есть необходимое оборудование для точной диагностики. Нет очередей и доступные цены.
Обратиться за диагностикой и лечением можно в клинику ЦЭЛТ. Современное оборудование, квалифицированные доктора, передовые методики лечения. В одном месте можно сдать все анализы и сразу же записаться на прием к эндокринологу. Очень просто быть здоровым вместе с врачами многофункциональной клиники ЦЭЛТ.
Запишитесь на прием через заявку или по телефону +7 +7 Мы работаем каждый день:
- Понедельник—пятница: 8.00—20.00
- Суббота: 8.00—18.00
- Воскресенье: выходной
Ближайшие к клинике станции метро и МЦК:
- Шоссе энтузиастов или Перово
- Партизанская
- Шоссе энтузиастов
Схема проезда