Неприятная на вид и горькая на вкус, желчь многими народами в прошлом воспринималась как причина дурного характера человека. Некоторая доля правды в этом действительно имеется: заболевания желчного пузыря вполне могут отравить жизнь человеку и всем окружающим заодно. Но в нормальных условиях желчь выполняет в организме целый ряд важных функций, большая часть которых связана с пищеварением.
Именно она создает в кишечнике среду, благоприятную для ферментов поджелудочной железы. С ее помощью из организма выводятся холестерин, билирубин и ряд других веществ, которые не фильтруются почками. Она активирует ферменты, необходимые для переваривания белков. Входящие в ее состав кислоты расщепляют жиры…
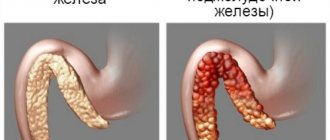
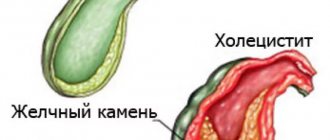
Желчь образуется в печени, часть ее накапливается в желчном пузыре. Когда человек есть, желчь из печени и желчного пузыря по протокам поступает в тонкую кишку. Но иногда с эвакуацией желчи возникают проблемы – она застаивается в желчном пузыре. В результате в этом органе развивается воспалительный процесс – холецистит.
Причины воспаления могут быть различны, но самая распространенная – наличие в желчном пузыре камней. Такую форму заболевания медики именуют калькулезным холециститом. Это один из видов желчнокаменной болезни.
Хронический калькулезный холецистит
Камни в желчном пузыре являются постоянным источником его воспаления. Но в хронической стадии этот процесс выражен слабо, болезнь лишь периодически дает о себе знать.
Проявления хронического калькулезного холецистита:часто возникающая ноющая боль в правом подреберье;
- приступообразные боли, возникающие после употребления жирной, соленой или жареной пищи;
- тошнота и отрыжка с горьким привкусом;
- отдельные приступы рвоты с желчью.
Впрочем, на этой стадии заболевания симптомы могут быть настолько слабо выражены, что не воспринимаются как признаки тяжелой патологии. Пациент может регулярно испытывать «всего лишь» чувство тяжести в правом боку, страдать от метеоризма, поносов, изжоги, отрыжки, ощущать горечь во рту…
Временами хронический калькулезный холецистит проявляется приступами печеночной колики. При этом наблюдается сильная колющая боль в правом подреберье, которая иногда сопровождается рвотой. В момент приступа язык становится сухим, живот напряжен. При этом анализ крови не выявляет нарушений, а желчный пузырь и печень не увеличены.
Приступ колики может продолжаться от нескольких минут до нескольких часов.
Диагностика
Диагностика желчнокаменной болезни основана на клинической картине, а также данных, полученных во время инструментального обследования. Чтобы с достаточной точностью поставить диагноз, достаточно выполнить УЗИ верхних отделов брюшной полости. С его помощью можно выявить конкременты в протоках, желчном пузыре, определить размеры пузыря, его стенок, состояние поджелудочной железы и печени. Также проводят гастродуоденоскопию, чтобы определить состояние слизистой желудка, пищевода и двенадцатиперстной кишки. Если имеются осложнения, назначается выполнение ретроградной холангиографии или трансгастрального УЗИ желчных протоков, чтобы выявить холедохолитиаз.
Острый калькулезный холецистит
Причиной острой формы калькулезного холецистита становятся камни, обтурирующие (закупоривающие) шейку желчного пузыря. При этом прекращается отток желчи, а в самом пузыре развивается инфекция. Проявляется заболевание резкой болью в правом подреберье, тошнотой, многократной рвотой, слабостью.
Приступ острого калькулезного холецистита имеет некоторые различия с «обычной» печеночной колики. Прежде всего, это повышение температуры, признаки воспаления в анализе крови – нейтрофильный лейкоцитоз, увеличенная скорость оседания эритроцитов, изменения на УЗИ.
Если не удается добиться эффекта от консервативной терапии в первые сутки-двое, пациента приходится оперировать. Экстренная операция более сложная и имеет больший риск развития осложнений.
Этиология (причины)
Конкременты, которые формируются в просвете желчного пузыря, являются нерастворимыми соединениями. Они представляют собой соли минералов, бактериальные клетки, соли желчных кислот, они склеены между собой посредством густой слизи. Процесс их формирования провоцируют различные причины, а также провоцирующие факторы, к ним относятся:
- Наследственная предрасположенность.
- Пол – у женщин обменные процессы печени имеют отличия, поэтому продуцируемая желчь имеет более густую консистенцию, склонность к появлению осадка.
- Нерациональное питание – прием пищи в разное время, увлечение жирными, жареными продуктами питания, алкоголем провоцируют изменения химического состава желчи.
- Повышенный вес тела, влияющий на интенсивность обменных процессов печени, а также состояние желчи.
- Хронический воспалительный процесс слизистой оболочки гепатобилиарной системы, приводящий к нарушению процессов выделения, концентрации желчи.
ЖКБ, калькулезный холецистит может развиваться длительное время, камни увеличиваются в размерах. Также их количество может быть различным.
Лечение острого калькулезного холецистита
В первые часы после начала приступа острого калькулезного холецистита проводятся консервативные мероприятия:
- голодание;
- холод на живот;
- обезболивание;
- внутривенное введение спазмолитических препаратов, антибиотиков;
- дезинтоксикационная терапия для нормализации функции печени и почек.
Все эти действия способны снять симптомы обострения, но ни в коем случае не помогают ликвидировать причину – само заболевание. Единственный надежный метод лечения калькулезного холецистита, как и желчнокаменной болезни в целом – хирургическое удаление желчного пузыря.
Желчнокаменная болезнь (калькулёзный холецистит) — симптомы и лечение
В середине ХХ века в эксперименте на животных исследовался следующий метод лечения ЖКБ: желчный пузырь разрезали, доставали конкременты, и зашивали обратно. Однако с течением времени конкременты образовывались вновь, что вполне объяснимо, так как камни желчного пузыря являются лишь проявлением болезни, а не самой болезнью. Хроническое воспаление желчного пузыря никуда не исчезало, что приводило к рецидиву заболевания.
Следующей попыткой вылечить ЖКБ без операции была ударно-волновая литотрипсия (по аналогии с лечением мочекаменной болезни). Но такой вид лечения вызывал разрыв ткани печени или стенки желчного пузыря с формированием абсцессов, гематом и перитонита. Обломки конкрементов, если их и удавалось раздробить, мигрировали в протоки, вызывая холедохолитиаз и механическую желтуху. Метод пришлось оставить в прошлом.
Некоторые врачи-гастроэнтерологи рекомендуют своим пациентам приём различных желчегонных препаратов, а также разные виды «дюбажей» с целью консервативного лечения ЖКБ. Под действием этой терапии конкременты могут легко мигрировать из желчного пузыря во внепечёночные желчные протоки, вызвав холедохолитиаз и механическую желтуху, что в свою очередь потребует экстренного хирургического вмешательства.
Таким образом, единственным методом радикального излечения желчнокаменной болезни является его удаление — холецистэктомия.[3]
Вначале эту операцию выполняли через традиционный (лапаротомный) доступ, что приводило к большому количеству осложнений как в раннем, так и в позднем послеоперационном периоде. С развитием новых технологий операцию стали выполнять лапароскопически.[7]
Холецистэктомия выполняется следующим образом:
- через сантиметровый разрез над пупком в брюшную полость вводится трубка (троакар) и лапароскоп, брюшную полость наполняют углекислым газом, формируя, таким образом, пространство для операции;
- дополнительно устанавливают ещё один сантиметровый и 25-миллиметровый троакары;
- при помощи специальных инструментов желчный пузырь мобилизуется, отделяется от ложа, пузырный проток и артерия клипируется титановым клипсами;
- желчный пузырь извлекают через околопупочный или эпигастральный доступ.
Операция проходит под общим наркозом и продолжается в среднем в течение часа. Благодаря малотравматичному лапароскопическому доступу послеоперационный болевой синдром минимален, и уже вечером в день операции пациент может вставать и ходить, не испытывая сильной боли.
При гладком течении послеоперационного периода пациент может быть выписан на следующий день после операции, что особенно важно для людей работоспособного возраста. Косметический дефект операции минимален, уже спустя месяц после операции рубцы становятся практически незаметными.[6]
Параллельно с лапароскопической холецистэктомией возникла холецистэктомия из минилапаротомного доступа. Однако в связи со сложностью визуализации элементов печёночно-двенадцатиперстной связки и высоким риском травматизации соседних органов этот доступ практически не используется.
Относительно недавно лапароскопическую холецистэктомию стали выполнять из одного доступа. При выполнении данной операции над пупком делается единственный разрез длиной 3-4 см. Такой доступ особенно актуален при наличии у пациента пупочной грыжи, так как позволяет решить две проблемы через один разрез.
Всё большую популярность набирает NOTES хирургия — операции через естественные отверстия. Так, лапароскопическую холецистэктомию можно провести через разрез во влагалище или прямой кишке, что не оставляет шрамов на животе, однако чревато инфекционными и другими осложнениями.
Лечение заболевания
Общие принципы терапии:
- прием антибиотиков;
- соблюдение диеты;
- физиотерапия;
- симптоматическая терапия для облегчения общего состояния.
При хронической форме холецистита лечение может быть не только медикаментозным, но и хирургическим. Комплексная медикаментозная терапия включает следующие группы препаратов:
- желчегонные;
- антибиотики;
- пищеварительные фременты;
- прокинетики;
- нестероидные противовоспалительные;
- спазмолитики;
- лакто- и бифидобактерии.
Хирургическое лечение применяется, когда нельзя снять острое воспаление лекарствами. В этом случае удаляется пораженная часть желчного пузыря.
Причины заболевания
Основная причина патологии – инфекционное поражение и нарушение оттока желчи. В роли патогенного возбудителя выступают стафилококк, стрептококк, кишечная палочка, вирусы гепатита, лямблии и даже круглые черви. Они проникают в область желчного пузыря через кровь и лимфу, провоцируя воспаление.
Нарушения желчного оттока могут вызвать:
- желчнокаменная болезнь (у взрослых сопровождает холецистит в 80-95% случаев);
- дискинезия желчевыводящих путей – ослабление эвакуаторной функции желчного пузыря;
- дислипидемии (нарушения жирового обмена);
- аномалии строения и различные новообразования, которые затрудняют дренаж желчи – кисты, опухоли, рубцы, сужения и искривления протоков;
- дисфункция клапанов;
- дисхолия – изменение состава желчи с увеличением ее вязкости;
- злоупотребление алкоголем и курением — провоцируют спазм и дискинезию ЖВП;
- гормональные изменения — снижают тонус гладкой мускулатуры.
Среди факторов воспаления отдельно стоит упомянуть аллергические реакции и хронические заболевания пищеварительной и эндокринной систем – диабет, гастрит, панкреатит. В частности, панкреатобилиарный рефлюкс – заброс ферментов поджелудочной железы в желчный пузырь – провоцирует развитие ферментативного холецистита.
Симптомы заболевания проявляются на фоне психологических нагрузок, неправильного питания, гиподинамии.
Внимание!
В мегаполисах развитых стран диагноз «холецистит» имеет тенденцию к омоложению. Это вызвано нездоровым образом жизни и высоким уровнем постоянного стресса среди работающего населения.
Методы диагностики
Диагностика начинается с посещения гастроэнтеролога, который собирает анамнез заболевания и жизни, осматривает пациента. Далее назначаются лабораторные исследования:
- общий анализ мочи;
- несколько анализов крови:
- биохимический;
- на сахар;
- на холестерин;
- на панкреатическую амилазу;
- на антитела к паразитам;
- клинический.
- анализы кала – копрограмма, на антитела к паразитам.
Чтобы уточнить диагноз и выявить возможные сопутствующие патологии, гастроэнтеролог может назначить дополнительные обследования:
- УЗИ брюшной полости;
- ЭКГ;
- ЭРПХГ (эндоскопическая методика);
- МРТ или КТ с контрастом;
- билиосцинтиграфия;
- эндоскопическое УЗИ;
- дуоденальное зондирование;
- посев желчи;
- рентгенография органов брюшной полости.
Лечение
- Диетотерапия (исключение продуктов, провоцирующих симптомы заболевания: газированных напитков, жирной пищи, алкоголя)
- Медикаментозные препараты:
- Спазмалитические препараты: бускопан, дицител, атропин, платифиллин, но-шпа
- Сорбенты (активированный уголь, энтеросгель, смекта)
- Препараты дезоксихолевой кислоты (урсофальк, урсосан)
- Гастроэнтерологические сборы трав
- Антибиотики: метронидазол, цефалоспорины, фторхинолоны
При остром холецистите требуется оперативное вмешательство -экстренная холецистэктомия.