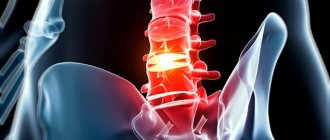
На поясницу человека, даже если он не обладает избыточным весом, всегда приходится весьма большая нагрузка. Ведь прямохождение — это единственный способ передвижения человека. Наиболее часто острая боль в поясничном отделе позвоночника и проблемы ее лечения связаны с патологией глубоких мышц спины и при грыжах и протрузиях дисков.
Однако когда впервые возникает острая боль в спине, неясно, по какой причине она появилась. Боль в спине может возникнуть по поводу:
- остеохондроза и его осложнений, то есть при протрузиях и грыжах поясничного отдела позвоночника;
- стеноза позвоночного канала;
- воспаления нервных корешков, или при радикулите;
- спондилолистеза и сколиоза, когда между собой позвонки соединены под аномальными углами;
- воспалительных состояний, таких как ревматоидный артрит, туберкулез, бруцеллёз.
Наконец, причиной острой боли в пояснице может быть паравертебрально расположенная опухоль, или метастазы в область позвоночника. А если известно, что причиной является грыжа, то как болит поясница?
Механизм образования межпозвоночной грыжи
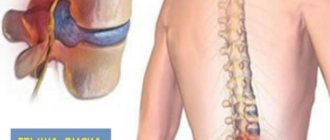
Позвоночник рассчитан на нагрузки. Он поддерживает и стабилизирует тело в стоячем положении, обеспечивает полноценную свободу движений. При поднятии тяжестей, неудобном расположении тела, сильных и стрессовых нагрузках он принимает на себя основное усилие. Особенно сильно проявляется нагрузка при поднятии тяжелых предметов на вытянутых руках. Самая сильная нагрузка и, соответственно, износ, приходится именно на область поясницы. Когда в организме начинаются возрастные или патологические изменения, ткани меняют структуру и больше не могут выполнять функции амортизации полноценно. Под силовым воздействием они могут деформироваться, крошиться, что нарушает функции позвоночника и может нарушать работу всего организма.
Особенности анатомии
Весь позвоночник образован более чем 30-ю позвонками разного размера и делится на 5 отделов:
- шейный – образован 7-ю позвонками (С1–С2), которые являются наименьшими и наиболее подвижными в организме;
- грудной – формируется 12-ю позвонками (Th1–Th12), реже всего поддающихся дегенеративно-дистрофическим изменениям;
- поясничный – состоит из 5-ти самых крупных позвонков (L1–L5), на которые приходится наибольшая нагрузка во время физической работы;
- крестцовый – имеет 3 позвонка (S1–S3);
- копчик – сформирован 1–3 срощенными позвонками.
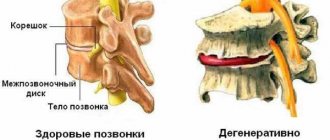
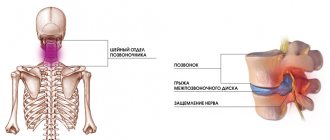
Между всеми позвонками располагаются хрящевые структуры, обеспечивающие смягчение ударов при ходьбе и естественную гибкость позвоночника. Они и называются межпозвоночными дисками. Каждый диск имеет студенистое пульпозное ядро и прочную наружную оболочку, называемую фиброзной. По сторонам он защищен замыкательными (концевыми) пластинками.
Как появляется грыжа
Образование выпячивания проходит в несколько этапов:
- Протрузия. Начало патологических изменений. Фиброзное кольцо становится менее упругим, может смещаться и деформироваться.
- Частично выпадение участка диска. Это второй этап, на котором может происходить разрушение тканей. За этим процессом неизбежно следует смещение гелеобразного ядра диска.
- Пролапс. Ядро выходит из кольца диска и начинает воздействовать на нервные окончания, расположенные рядом.
- Секвестрация. Процесс, при котором полужидкая субстанция из ядра проникает в полость позвоночного столба. Это сопровождается аллергическими реакциями, нервные соединения и кровоток в тканях нарушаются. Из-за постоянного давления в той зоне, которая на это не рассчитана, возникает потеря чувствительности и угроза паралича.
Если обращение за помощью происходит вовремя, когда в процесс не вовлечены нервы и спинной мозг, применяется консервативное лечение и пациент может полностью излечиться.
Стадии заболевания
Позвоночная грыжа поясничного отдела характеризируется разными признаками на определенных этапах прогрессирования болезни. В настоящее время у каждого пациента имеется возможность остановить развитие недуга и предотвратить риск серьезных последствий, а также провести лечение грыжи поясничного отдела позвоночника без операции, для этого необходимо своевременного посетить грамотного специалиста. Ниже мы расскажем об основных стадиях, характерных для этой патологии:
- Пролапс. В данном случае наблюдается незначительное изменение положение диска. Имеется возможность его возвращения на привычное место, при условии прекращения негативного воздействия;
- Протрузия. Имеет место сильное смещение месторасположения диска, однако он не выступает за границы позвонков;
- Экструзия. Происходит смещение ядра за границы позвонков;
- Секвестрация. Характеризуется возникновением трещин в области фиброзного кольца. При этом отмечается смещение пульпы за линию, отмеченную позвонками.
Как проявляется грыжа
В самом начале развития патологического процесса пациент не ощущает серьезных болей, симптомы немногочисленны. Чем больше выпячиваются ткани – тем сильнее это ощущает пациент. Есть три группы симптомов при межпозвоночной грыже:
- Главным признаком межпозвоночной грыжи является боль. Поначалу не резкая, может быть ноющей, проходить при смене положения тела. Чем серьезнее стадия процесса – тем сильнее боль. Появляются прострелы, пациенту больно поворачивать корпус, ощущения усиливаются при физических нагрузках.
- Позвоночный синдром. Постоянная боль вызывает спазмы мышц поясницы. Пациент не может двигаться полноценно, вынужден наклонять корпус для того, чтобы снять часть нагрузки и уменьшить боль.
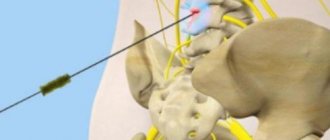
- Повреждение и отмирание корешков нервов из-за постоянного сдавливания. Компрессия, которая возникает из-за выпячивания тканей, постоянно воздействует на нервные волокна. От этого нарушается кровоток, их функции, а позже и вовсе происходит отмирание. Появлениями такого процесса становятся: слабость, пониженный тонус, потеря чувствительности, появление асимметрии тела, снижение чувствительности и тонуса кожи.
Если выпячивание произошло в заднюю сторону, любая физическая работа с высокой вероятностью вызывает сильное сдавливание и паралич.
Реабилитация
После любого хирургического вмешательства каждый пациент проходит восстановительный период. Но его продолжительность и сложность зависят от вида проведенной операции и ее объема. Поэтому после нуклеопластики или гидпропластики послеоперационные боли отсутствуют полностью или пациентов беспокоит незначительный дискомфорт, а выписка осуществляется в тот же день.
При выполнении эндоскопической операции срок госпитализации составляет в среднем 5 дней. А после микродискэктомии только подниматься с постели будет разрешено через 5–7 дней. При этом наиболее тяжелый восстановительный период ждет пациентов, переживших микродискэктомию, так как это наиболее травматичная операция. Но и после нее боли наиболее выражены только в первое время, а затем состояние пациента прогрессивно улучшается.
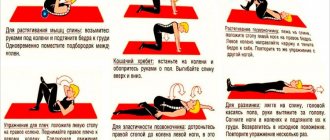
В рамках реабилитации могут назначаться на разный срок:
- медикаментозная терапия;
- ЛФК;
- ортопедический корсет;
- физиотерапия;
- массаж.
Таким образом, грыжи пояснично-крестцового отдела – широко распространенная проблема, с которой легче всего бороться на самых ранних стадиях образования. Тогда можно решить проблему консервативными методами или с помощью максимальной щадящей операции – нуклеопластики.
Проявления в зависимости от расположения грыжи
Особенности грыжи определяются местом ее расположения. В этой зоне ущемляются корешки нервов и возникает характерная клиническая картина. Нерв, защимляемый при образовании поясничного выпячивания позвоночника, проходит по внутренней поверхности ноги от бедра до лодыжки. Боль не обязательно локализуется по всей длине, может отражаться в ногу, стопу, ягодицу, внешнюю сторону бедра. Болеть может и поясница в одной точке. С развитием ситуации боль может перемещаться ниже – к голени, пятке и пальцам ног. По интенсивности это может быть постоянная ноющая боль или прострелы, возникающие при движении.
В основном болевые ощущения становятся интенсивнее при длительной ходьбе, стоянии, поворотах корпуса, наклонах. Также больно поднимать ногу, делать ряд упражнений, а также ездить в транспорте по неровной дороге.
В начале развития грыжи боль можно снять в положении лежа, согнув одну ногу у грудной клетке. Это поможет снять напряжение и давление на нервные окончания. В более сложной ситуации такой метод не поможет. Движения сковываются, их амплитуда сильно сокращается, нога устает.
В основном сдавливание спинного мозга пациент ощущает как покалывание, жжение, онемение. Это притупляет боль. Основной симптом, на который специалист обратит внимание при осмотре, это напряженность мышц с боковой стороны спины, болезненная при надавливании.
Первая помощь при болевом синдроме без лекарств
Рассмотрим принципы первой помощи, которую можно осуществить без приема медикаментов и постараться избавиться от боли, а затем — лекарственные препараты, используемые в первые дни, и даже в первые часы после возникновения такой острой боли.
Внимание! Следует предостеречь от одной очень распространённой ошибки. В первый день, и тем более в первые часы, категорически запрещено любое прогревание, и особенно с применением грелок и физиотерапевтических приборов, создающих избыточное тепло. В первые сутки отёк нервных корешков и мышечной ткани только нарастает, и попытка снятия боли добавлением тепла, по законам физиологии только лишь усилить приток крови в зону воспаления, дополняя и увеличивая объем гиперемии. Лечение острой боли в пояснице в первые сутки теплом приведет только к усилению боли.
Поэтому вместо интенсивного прогревания можно наоборот, использовать охлаждение. В том случае, если у пациента нет хронических воспалительных заболеваний почек, женских половых органов, то к пояснице на короткое время (5-10 минут) несколько раз в день через плотную ткань можно приложить пузырь со льдом или какой-либо холодный предмет. Это приведет к уменьшению отёка и ослаблению болей.
Второе что следует сделать, — это попытаться иммобилизовать пациента, надев на него полужесткий корсет. Он сохранит необходимое расстояние между поясничными позвонками, и уменьшит риск возникновения острой боли.
Третий нелекарственный способ первой помощи — это применение домашних физиотерапевтических приборов, которые не греют, а отвлекают и раздражают. Это иппликаторы Ляпко и Кузнецова. Иголки и колючки, на которые ложится пациент, наоборот, позволяют перетекать объему крови из зоны воспаления в подкожную клетчатку и глубокие слои кожи. Таким образом, уменьшается болевой синдром, и пациент, во всяком случае, пока он лежит неподвижно, испытывает меньше дискомфорта. Эти простые средства позволяют облегчить до применения лекарств состояние больного.
Все остальные способы лечения острой боли в пояснице при возникновении или обострении протрузии и грыжи связаны с применением соответствующих лекарственных препаратов. Рассмотрим их подробнее.
Постановка диагноза
Диагноз ставится после осмотра, обследования пациента. В первую очередь проводится инструментальная диагностика, помогающая определить в норме ли рефлексы сухожилий. Пациенту предлагают поднять выпрямленную ногу. Также проводятся тесты на чувствительность к вибрации, способность чувствовать температуру и боль. Если грыжа есть, будут определенные проявления:
- Врач определит нарушение чувствительности.
- У пациента будет изменена биомеханика движений.
- Рефлексы сухожилий будут отклоняться от нормальных.
Также для диагностики выпячивания проводится КТ или МРТ диагностика позвоночника. Эти исследования помогут не только визуализировать грыжу, но и определить состояние окружающих тканей, диагностировать сужение позвоночного канала, если оно имеется. При наличии показаний может быть назначена контрастная миелография. После обследования можно определить степень патологических изменений и назначить адекватное лечение. Если нервы не задеты, пациент жалуется только на боль, применяется консервативная терапия.
К какому врачу обратиться?
Лечением заболеваний позвоночника занимаются вертебрологи, неврологи, которые нередко также работают мануальными терапевтами. К ним следует обращаться при возникновении малейших из вышеописанных отклонений. Также именно они занимаются расшифровкой МРТ, КТ и рентгеновских снимков.
Но в силу собственной загруженности, а часто и лени, люди при возникновении симптомов грыж и в частности болей в спине затягивают с обращением к врачу. Часто самостоятельно начинают использоваться обезболивающие препараты в форме таблеток или мазей. Но они лишь на короткое время устраняют симптом, являющийся ключевым для данного заболевания.
Это позволяет продолжать вести привычный образ жизни, но отрицательно сказывается на прогнозе, так как выпячивание продолжает увеличиваться. Поэтому со временем болевой синдром усиливается, затем к нему присоединяются неврологические нарушения в виде онемения конечностей или даже паралича, а также страдают соответствующие уровню поражения внутренние органы.
Нередко в таких ситуациях люди говорят, что они «разваливаются». А причина кроется в межпозвоночной грыже. Поэтому, чтобы не допустить подобного, следует при появлении малейших проявлений заболевания обращаться врачу. Этот специалист сможет правильно подобрать тактику лечения и оценить перспективы консервативной терапии. Ведь в запущенных случаях исправить ситуацию можно только хирургическим путем.
Продолжительное игнорирование проблемы способно привести к развитию тяжелейших осложнений, в том числе:
- стенозу позвоночного канала;
- нарушениям работы органов малого таза, вплоть до потери контроля над мочеиспусканием и дефекацией, а также стойкой эректильной дисфункции;
- полному параличу конечностей.
Поэтому рекомендуем не затягивать и обращаться к вертебрологу, мануальному терапевту или неврологу как можно раньше. В противном случае консервативная терапия не принесет результатов и пациенту придется набраться смелости, а также материальных ресурсов для проведения нейрохирургической операции. Причем 100% гарантий, что она окажется эффективной не даст ни один нейрохирург.
Специалист назначит необходимые исследования, на основании результатов которых он подберет правильную тактику лечения с учетом характера имеющихся изменений, размеров грыжи, ее расположения и клинической картины.
Чем опасна грыжа поясничного отдела
Любая грыжа приносит не только боль, но и серьезный риск нарушения работы организма и паралича. Позвоночное выпячивание в области поясницы имеет целый ряд опасных сопутствующих проявлений:
- Нарушается кровообращение в малом тазу, за счет чего органы не получают должного питания. Это провоцирует проблемы с выделительной системой, нарушения работы внутренних половых органов.
- Искривляется позвоночник за счет тонуса мышц. Это вызывает сдавливание внутренних органов и может провоцировать другие патологии, не связанные с позвоночником напрямую.
- Снижается чувствительность, наблюдается онемение, ограничение подвижности тела.
- Появляются прострелы – сильная резкая боль при физической нагрузке или движении.
- Могут исчезнуть коленные рефлексы, измениться подвижность щиколотки и стопы.
- Самое тяжелое последствие – паралич.
Виды
Все грыжи можно разделить на передние и задние (дорсальные). Первые встречаются редко и имеют весьма благоприятный прогноз, вторые же представляют опасность для физических возможностей человека, поскольку выпадают в просвет позвоночного канала. В зависимости от расположения их делят на:
- центральные (медианные) – располагаются в центральной части позвоночного канала, поэтому они могут провоцировать появление болевых ощущений, как с правой стороны тела, так и слева;
- парамедианные – образуются с левой или правой стороны относительно центральной оси позвоночника, поэтому вызывают возникновение характерной симптоматики с соответствующей стороны тела;
- циркулярные – выпячивается вся задняя поверхность диска, что приводит к заполнению всего позвоночного канала и развитию выраженной неврологической симптоматики, а также сильнейшей боли;
- фораминальные – грыжа формируется в области очень узких отверстий позвоночника, образованных телом позвонка и суставными отростками, и вызывает жгучие, мучительные боли.
В зависимости от размеров грыжи делят на:
- небольшие – размеры выпячивания не превосходят 5 мм;
- средние – грыжа достигает 5–7 мм;
- большие – образование увеличивается до 8 мм и более.
Но, в отличие от распространенного мнения, размеры межпозвонковой грыжи не находятся в строгой взаимосвязи с выраженностью наблюдающихся симптомов. Даже очень большие грыжи могут долго существовать абсолютно бессимптомно и обнаруживаться случайно, в то время как маленькие способны настолько ущемлять спинномозговой корешок, что возникнет не только выраженный болевой синдром, но и серьезные нарушения работы в иннервируемом им органе. Поэтому и тактика лечения для каждого пациента выбирается в большей степени в соответствии с выраженностью жалоб, а не размеров образования.
Операция
Радикальное вмешательство используется в случае, когда необходимо освободить спинной мозг и нервы от давления выпяченных тканей. Наиболее популярными являются методы:
- Эндоскопия – операция через надрез в области позвоночника с использованием зонда. Через небольшое отверстие вводится камера и инструменты, смещенные ткани удаляются.
- Эндопротезирование диска. Поврежденные элементы удаляются. На их место устанавливается протезирующая конструкция.
- Чрескожная дискэктомия. Доступ осуществляется через прокол, деформированное ядро удаляется, и заменяется специальным составом.
- Лазерная реконструкция – грыжа удаляется путем выпаривания влаги из тканей.
Возможные осложнения
К числу наиболее серьезных опасностей, которые таит в себе поясничная грыжа, относится нарушение снабжения нервами тазовой области и нижних конечностей. При этом у пациента могут наблюдаться следующие симптомы:
- Значительное ухудшение чувствительности в области ног и промежности;
- Боли приобретают слишком интенсивный характер;
- Мышечная слабость в нижних конечностях и заметное изменение походки;
- Тяжелые нарушения в работе мочевыделительной системы;
- Развитие импотенции у мужчин, отсутствие сексуальной активности – у женщин.
При наличии одного или нескольких вышеуказанных признаков, необходимо как можно быстрее обратиться за помощью к специалисту по нейрохирургии. В данном случае эффективность консервативных методик считается нулевой. От того, насколько серьезно вы отнесетесь к этой проблеме и насколько своевременно посетите медицинскую клинику, зависит возможность восстановления здоровья позвоночника в поясничном отделе.
Профилактические меры
Грыжу позвоночника можно предотвратить. Для этого есть несколько простых правил:
- Контроль питания и веса. Лишний вес повышает нагрузку на позвоночник.
- Отказ от вредных привычек.
- Регулярные физически нагрузки – утренняя зарядка, разминка при сидячей работе.
- Сон на жестком матрасе, правильный выбор подушки.
- Профилактические осмотры у врача, своевременное обращение за медицинской помощью при появлении тревожных симптомов.
Обратившись вовремя к невропатологу ЦКБ РАН, можно избежать осложнений и вернуться к нормальному образу жизни в кратчайший срок.
Диагностика
Сегодня единственным методом исследования, который способен предоставить исчерпывающую информацию о состоянии межпозвонковых дисков, является магнитно-резонансная томография или МРТ. Оно безопасно для пациента и при этом позволяет выявить малейшие отклонения в «амортизаторах» позвоночника, включая незначительные протрузии.
Исследование может проводиться на аппаратах двух типов:
- Закрытых – классические МРТ аппараты с выдвижной кушеткой и полой трубой, в которой создается магнитное поле мощностью от 1,5 до 3 Тл. Они не подходят для пациентов, страдающих клаустрофобией.
- Открытых – аппарат не имеет цельной трубы, что повышает уровень комфорта для пациентов, боящихся закрытых пространств, но при этом снижает информативность исследования, так как в таких устройствах мощность магнитного поля не превышает 0,2–1,2 Тл.
Во время процедуры важно сохранять полную неподвижность, в противном случае не удастся получить четкое изображение, а информативность исследования будет снижена. В среднем МРТ занимает 20 минут, но метод не может использоваться для обследования людей с металлическими конструкциями или элементами в организме (за исключением титановых).
Иногда для качественной оценки состояния костных структур пациентам также назначаются рентген или КТ позвоночника. Также к ним прибегают при невозможности провести по тем или иным причинам МРТ. С помощью КТ и рентгена удается оценить высоту дисков, обнаружить признаки остеопороза, остеофиты, переломы позвоночника, в том числе сросшиеся, нестабильность позвоночно-двигательных сегментов и аномалии.
В нашей клинике вы также можете узнать более подробно о составе своего тела и состоянии сосудистой системы, которая участвует в кровоснабжении внутренних органов, скелетно- мышечной мускулатуры, головного мозга.. Наши опытные доктора подробно разъяснят Вам полученные данные. Биоимпендансометрия высчитывает соотношение жира, мышечной , костной и скелетной массы, общей жидкости в организме, скорости основного обмена. От состояния мышечной массы зависит интенсивность рекомендуемой физической нагрузки. Обменные процессы в свою очередь влияют на способность организма восстанавливаться. По показателям активной клеточной массы можно судить об уровне физической активности и сбалансированности питания. Это простое и быстрое в проведении исследование помогает нам увидеть нарушения в эндокринной системе и принять необходимые меры. Помимо этого нам также очень важно знать состояние сосудов для профилактики таких заболеваний как инфаркты, гипертоническая болезнь, сердечная недостаточность, сахарный диабет и многое другое. Ангиоскан позволяет определить такие важные показатели как биологический возраст сосудов, их жесткость, индекс стресса (что говорит о сердечном ритме), насыщение крови кислородом. Такой скрининг будет полезен мужчинам и женщинам после 30, спортсменам, тем, кто проходит длительное и тяжелое лечение, а также всем, кто следит за своим здоровьем.
В данном случае анализ состава тела дает нам информацию о том, что в организме преобладает жировая ткань, а костно – мышечный компонент находится в относительном дефиците. Эти данные помогут врачу-реабилитологу грамотно составить план физических нагрузок с учетом индивидуальных особенностей пациента.
Медикаментозное лечение
Врач вероятнее всего назначит медикаментозное лечение. Препараты позволяют устранить неприятные признаки, поэтому требуется приём противовоспалительных или обезболивающих средств. Например, врач может прописать Диклофенак или Ибупрофен. С помощью данных препаратов удастся снять болевой синдром, а также предупредить атрофию мышечной ткани.
Если пациент чувствует скованность движений, страдает от спазмов, тогда врач пропишет Мидокалм и Сирдалуд. Это расслабляющие средства, которые позволят быстро улучшить самочувствие пациента.
Есть и другие ответы на вопрос, как вылечить грыжу позвоночника поясничного отдела. Нужно не только принимать медикаменты, но и проходить некоторые другие процедуры.