Эпилепсия – хроническое заболевание головного мозга, которое проявляется неконтролируемыми приступами судорог. Они возникают вследствие патологически усиленного импульса в коре головного мозга. Заболевание характеризуется волнообразным течением – после приступа наступает период ремиссии. Клинические проявления заболевания зависят от локализации очага, степени тяжести и разновидности припадков. В Юсуповской больнице неврологи проводят диагностику эпилепсии с помощью новейших методов. Для комплексной терапии используют современные лекарственные препараты, которые оказывают эффективное действие и обладают минимальным спектром побочных эффектов.
Причины возникновения
Одной из основных причин возникновения эпилепсии считается наследственная предрасположенность: если у родителей в анамнезе имеются судорожные симптомы, то большая вероятность их развития и у ребенка. Эпилепсия развивается также под воздействием следующих причин:
- Черепно-мозговой травмы;
- Нарушения мозгового кровообращения;
- Дисплазии церебральных сосудов;
- Объёмных образований в коре головного мозга;
- Нейрохирургического вмешательства;
- Инфекционных заболеваний центральной нервной системы;
- Перенесенного ишемического или геморрагического инсульта.
Возникновение приступов эпилепсии обусловлено наличием в коре головного мозга стабильного очага с эпилептической активностью. Судорожная активность из первичного очага может распространяться через комиссуральные волокна, корковые нейронные комплексы, центрэнцефалическую систему мозга. При наличии повышенной судорожной активности в течение длительного времени возникают вторичные очаги. Они могут под воздействием определенных факторов стать независимыми, самостоятельными. В результате этого приступ в первичном очаге затухает, а во вторичном – нет. Такая картина наблюдается у пациентов после двух лет болезни. В течение некоторого времени в коре головного мозга могут развиться и третичные очаги судорожной активности.
Эпилепсия может развиться под воздействием следующих провоцирующих факторов:
- Гормональных сбоев;
- Алкоголизма и наркотической зависимости;
- Хронического стресса;
- Чрезмерного эмоционального напряжения;
- Хронического переутомления.
Вторичные приступы эпилепсии возникают у пациентов, страдающих опухолями головного мозга, церебральной сосудистой патологией, после кровоизлияния в области головы, вследствие отравления токсическими веществами.
Очень важно выявить заболевание на ранних сроках, чтобы снизить вероятность развития осложнений. Какой врач лечит эпилепсию? Для качественной терапии необходимо наблюдаться у невролога, эпилептолога, психотерапевта. По мере прогрессирования клинической симптоматики может потребоваться помощь физиотерапевта, фармаколога.
Лечение судорог
Помощь до постановки диагноза
Независимо от причин, судороги являются острым состоянием, требующим квалифицированной медицинской помощи. Локальные болезненные спазмы можно устранить самомассажем, пощипыванием, растяжением мышцы. При развитии генерализованного приступа важно оказать пострадавшему первую помощь: подложить под голову валик или подушку, повернув ее на бок, очистить полость рта от пены и слизи, обеспечить доступ свежего воздуха. Бригада скорой помощи купирует пароксизм противосудорожными препаратами, при высокой лихорадке у детей вводят жаропонижающие средства.
Консервативная терапия
Госпитализация необходима всем, у кого припадок развился впервые, при тяжелых и длительных пароксизмах, наличии отягощающей патологии. После верификации диагноза, наряду с симптоматической коррекцией, лечение судорог предполагает устранение причин, воздействие на основные патогенетические моменты их развития. Исходя из клинической ситуации, для купирования приступов и терапии основного заболевания, могут использоваться такие группы медикаментов:
- Антиконвульсанты
. Лечение парциальных и генерализованных эпилептических припадков проводится ламотриджином, карбамазепином – в монотерапии или комбинации с другими препаратами. Судорожный синдром при органической патологии ЦНС могут лечить вальпроатами, клоназепамом, в неонатальном периоде препаратами выбора являются фенобарбитал, дифенин. Рефрактерный эпистатус требует введения средств для наркоза (тиопентала натрия, пропофола). - Электролиты
. Купирование спазмофилии и гиперкалиемии осуществляется препаратами кальция. Хлоропривную тетанию и гипонатриемию лечат инфузиями натрия хлорида, коррекцию гипомагниемии проводят сульфатом магния. Для устранения метаболического алкалоза применяют физиологический раствор, калия хлорид. - Гипотензивные
. Для коррекции артериального давления при эклампсии, включая почечную, гипертонических кризах используются периферические вазодилататоры (нитропруссид натрия), бета-блокаторы (эсмолол), ганглиоблокаторы (пентамин, арфонад). Устранить сопутствующий отек мозга помогают диуретики – осмотические (маннит, мочевина), петлевые (фуросемид).
При отравлениях осуществляют антидотную, дезинтоксикационную, инфузионную терапию, абстинентные формы эпистатуса лечат комбинацией антиконвульсантов и нейролептиков. Выявление нейроинфекций требует проведения соответствующей противомикробной (антибактериальной, противовирусной) коррекции, гипогликемию купируют введением глюкозы, пиридоксин-зависимые судороги – витамином B6. В ряде случаев для ослабления судорожной симптоматики рекомендуют кетогенную диету с повышенным содержанием жиров.
Хирургическое лечение
Фармакорезистентные варианты эпилепсии являются показанием для более радикального лечения. Среди нейрохирургических вмешательств практикуют резекции (темпоральную и экстратемпоральную, гемисферэктомию), операции разобщения (субпиальные транссекции, каллозотомию), транскраниальные стимулирующие методы. В результате можно добиться полного прекращения приступов в течение года или существенного снижения их частоты с достижением адекватного контроля.
Хирургическим путем лечат и некоторые симптоматические судорожные приступы. При черепно-мозговых травмах и инсультах необходимо раннее вмешательство, направленное на эвакуацию внутричерепной гематомы, декомпрессию церебральных структур. Абсцессы и опухоли мозга также подлежат удалению. Операции внутрисосудистой реканализации – интраартериальный тромболизис, тромбэктомия, ангиопластика со стентированием – призваны восстановить кровоток в ишемизированных участках мозговой ткани.
Частота эпилептических припадков
Частота приступов может варьироваться от одного в 2-3 месяца до ежедневных однократных или множественных. Спровоцировать припадок может нарушение режима сна, стресс, чрезмерное употребление алкоголя, долгое пребывание в душном помещении, резкие вспышки света и т.п. На данный момент еще не известен конкретный фактор, влияющий на увеличение частоты эпиприпадков.
Мнение эксперта
Автор: Дарья Олеговна Громова
Врач-невролог
Эпилепсия на протяжении многих лет считается одной из наиболее опасных и распространенных болезней. Согласно статистике ВОЗ, 4-10 человек на 1000 населения страдают судорожными припадками. Врачи отмечают ежегодный прирост случаев дебюта эпилепсии. Благодаря многочисленным клиническим исследованиям доказано, что заболевание регистрируется в 2-3 раза чаще в странах с низким и средним уровнем развития. Это связано с наличием большего количества провоцирующих факторов, таких как инфекции, высокий уровень травматизма. По статистике, 80% больных эпилепсией проживают в подобных условиях.
Точные причины возникновения судорожных припадков до сих пор неизвестны. Врачи выделяют несколько видов судорог, а также вызывающих их факторов. При подборе терапии неврологи и эпилептологи Юсуповской больницы учитывают все данные. При соблюдении правил профилактики и приеме противосудорожных препаратов около 70% больных могут длительное время прожить без припадков. Для каждого пациента Юсуповской больницы разрабатывается индивидуальный план лечения эпилепсии. Используемые препараты отвечают европейским стандартам качества и безопасности. Помимо этого, пациентам предоставляются персональные профилактические рекомендации, которые минимизируют риск рецидива эпилепсии.
СУДОРОГИ И СУДОРОЖНЫЙ СИНДРОМ У ДЕТЕЙ
Судороги — самое частое проявление поражения ЦНС в детском возрасте. Считается, что до 2/3 судорожных припадков у детей приходятся на первые 3 года жизни. Этапы развития (созревания) ЦНС оказывают выраженное влияние на электроэнцефалографические и клинические особенности проявлений судорог у детей. Если у новорожденного ребенка, перенесшего гипоксически-ишемическое поражение нервной системы, могут изначально манифестировать многоочаговые клонические судороги, то к полугодовалому возрасту они могут трансформироваться в инфантильные спазмы (с характерным ЭЭГ-паттерном по типу так называемой гипсаритмии), а к 2 годам приобрести вид миоклонических приступов, атипичных абсансов и/или генерализованных тоникоклонических судорог.
Подобная эволюция судорожного синдрома не является редкостью в практике детских неврологов. В этой связи целесообразно отдельно рассматривать судороги у детей в различные периоды жизни:
* новорожденности;
* 1-го года;
* раннего возраста;
* последующей жизни.
Не имея возможности в формате одной работы коснуться всех аспектов многообразия проявлений судорожных синдромов в детском возрасте, а также отразить особенности терапии в различных клинических ситуациях, ниже мы представим их основные возрастные отличия.. При описании терапевтических подходов мы коснемся в первую очередь некоторых особенностей лечения пароксизмальных приступов у детей неонатального периода развития, грудного и раннего возраста.
Этиология и патогенез
К возникновению судорог может приводить ряд многочисленных эндогенных и экзогенных факторов. К ним относятся:
* инфекции;
* интоксикации;
* травмы;
* заболевания ЦНС;
* метаболические дефекты;
* генетическая предрасположенность и т.д.
Судороги являются типичным проявлением эпилепсии, но их наличие далеко не всегда свидетельствует об этом заболевании. Поэтому в данной статье мы остановимся преимущественно на описании судорог и эпилептического, и неэпилептического генеза. Причиной развития судорожных состояний могут служить гипоксия, нарушения микроциркуляции, а также геморрагические проявления.
Патогенез судорожных состояний определяется их этиологией (которая, как указывалось выше, мультифакториальна), поэтому он достаточно сложен и неоднозначен у детей любого возраста. В ряде случаев в патогенезе судорог задействован целый комплекс патофизиологических механизмов.
Точные патогенетические механизмы судорог неизвестны. Тем не менее в их развитии имеет значение ряд нейрофизиологических факторов. Во-первых, для инициации судорожного приступа требуется наличие группы нейронов, способных к генерации выраженного взрывного разряда, а также ГАМКергическая система ингибиторов. Передача судорожного разряда находится в зависимости от эксайтоторных (возбуждающих) глутаматергических синапсов. Имеется подтверждение тому обстоятельству, что эксайтоторные аминокислотные нейтротрансмиттеры (глутамат, аспартат) вызывают раздражение нейронов, воздействуя на специфические клеточные рецепторы. Судороги могут исходить из регионов смерти нейронов, а сами эти регионы — способствовать развитию новых сверхвозбудимых синапсов, вызывающих пароксизмы. В частности, повреждения в височных долях (при медленно растущих глиомах, гамартомах, глиозе и артериовенозных мальформациях) вызывают судорожную активность, а при хирургическом удалении аномальной ткани судороги прекращаются.
В настоящее время рассматривается также гипотеза о существовании так называемого кайндлинг-феномена (от англ. «kindling» — возгорание) и его роли в формировании (или стабилизации) очага патологической активности при постоянной стимуляции дофаминергических центров лимбической системы под воздействием психоактивных веществ и иных факторов.
Предполагается, что рецидивирующая судорожная активность с поражением височных долей головного мозга может вызывать судороги в контрлатеральной интактной височной доле посредством передачи стимула через мозолистое тело.
Черное вещество мозга (substantia nigra) играет интегральную роль в развитии генерализованных судорожных припадков. Предполагается, что функциональная незрелость черного вещества может обладать существенной значимостью в повышенной подверженности судорогам недостаточно зрелого головного мозга. Кроме того, нейроны ГАМК-чувствительных субстратов черного вещества могут и предотвращать судорожную активность, модулируя и регулируя диссеминацию, но не инициацию судорожных пароксизмов.
Судороги у новорожденных
По своим проявлениям в неонатальном периоде судороги у новорожденных бывают следующими:
* малые (или минимальные) судороги (отмечается судорожная активность при отсутствии тонических и клонических движений конечностей: апноэ (диспноэ), тоническое закатывание глаз, подергивание и дрожание век, слюнотечение, судорожное сосание и «пожевывание»);
* многоочаговые (мультифокальные) клонические судороги (мигрирующие);
* очаговые (фокальные) клонические;
* тонические;
* миоклонические.
При неонатальных судорогах значение придается фактическому возрасту ребенка. Так, в 1-2-й день жизни судороги чаще бывают обусловлены перинатальными нарушениями (родовая травма, перенесенная гипоксия, внутричерепные кровоизлияния). Менее частыми состояниями в первые 48 часов жизни являются: синдром отмены наркотиков, так называемая пиридоксиновая зависимость, врожденные нарушения обмена веществ. Иногда имеет место случайное введение в скальп ребенку анестетика, назначаемого его матери во время схваток с целью обезболивания родов.
На 3-й день жизни наиболее частой причиной судорог у новорожденных является гипогликемия, а на 4-й день и далее (на протяжении неонатального периода) — инфекции. Чаще речь идет о генерализованных вариантах инфекций, например сепсисе и/или менингите, а также таких врожденных инфекциях, как краснуха, токсоплазмоз, цитомегалия, герпес и т.д. Другими причинами судорог в этом возрасте служат гипокальциемия, гипо- или гипернатриемия, гипомагниемия. Значительно реже встречаются ядерная желтуха и столбняк, а также врожденные нарушения развития (например, артериовенозная фистула и др.) или порэнцефалия.
Судороги при перинатальных нарушениях — следствие аноксии с отеком головного мозга при родовой травме. Недоношенным новорожденным больше свойственны микрокровоизлияния, а доношенным — массивные. При микрокровоизлияниях (внутричерепных) судороги в виде тонических спазмов (которым предшествуют клонические подергивания), развиваются в 1-й день жизни. При массивных кровоизлияниях они обычно регистрируются между 2-м и 7-м днями. Такие судороги чаще носят односторонний характер.
Первые проявления гипокальциемии могут отмечаться с 1-го дня жизни вследствие следующих причин: вскармливание малоадаптированными смесями с избыточным содержанием фосфора, длительный прием фенобарбитала и др. Кроме судорог, проявления гипокальциемии могут включать трепетания, ларингоспазм, тремор, мышечные подергивания, карпопедальный спазм. Между приступами состояние новорожденных не нарушено. Судороги купируют внутривенным введением 5-10 мл 10%-го раствора глюконата кальция.
Гипогликемические судороги отмечаются при респираторном дистресс-синдроме, ядерной желтухе (kernicterus), гликогенозах, гиперплазии надпочечников, задержке внутриутробного развития, синдроме Беквита — Видемана, а также при рождении от матерей с сахарным диабетом. Помимо судорог гипогликемия у новорожденных выражается в треморе, цианозе, мышечных подергиваниях (миоклония), приступах апноэ.
Судороги генерализованные и нейроинфекции отмечаются у новорожденных с гнойным менингитом, сепсисом, при внутричерепных кровоизлияниях (следствие ДВС-синдрома, ишемии-гипоксии головного мозга, при сердечно-сосудистом коллапсе, нарушениях терморегуляции, электролитного баланса, гипогликемии и т.д.).
Столбнячные судороги — редкость в наше время. Появляются на 5-6-й день после рождения, при отсечении пуповины без соблюдения правил антисептики или при инфицировании пупочной ранки и проявляются генерализованной спастичностью (спонтанной или индуцированной внешними раздражителями), а также затрудненным сосанием, напряженностью мышц лица, так называемой сардонической улыбкой.
Судороги при энцефалитах являются результатом внутриутробного инфицирования плода вирусом краснухи, цитомегалии или возбудителем токсоплазмоза, развиваются сразу после рождения. Если инфекционный процесс угас к наступлению родов, судороги могут начаться значительно позже (на 1-м году жизни). При внутриутробном инфицировании вирусом герпеса судорожные проявления энцефалита возникают к концу 1-й недели жизни.
Пиридоксинзависимые судороги развиваются у новорожденных, матери которых длительно получали пиридоксин во время беременности, а также при наследственном дефекте метаболизма (с повышенной потребностью в витамине В6). Между приступами дети беспокойны, реагируют мышечными подергиваниями на внешние раздражения. Эти судороги не поддаются обычному противосудорожному лечению, но назначение пиридоксина в высоких дозах (25 мг/кг/день) быстро приводит к нормализации состояния.
Судороги при синдроме отмены наркотиков могут развиться у новорожденных от матерей-наркоманов, употребляющих тяжелые наркотики (морфин, героин и т.д.). Помимо судорог характерны гиперсаливация и повышенная возбудимость.
Судороги при электролитных нарушениях гипо- и гипернатриемия по причине дегидратации (или ее неправильной коррекции) вызывают манифестные судороги со стойкими неврологическими нарушениями. Гипомагниемию можно заподозрить, если при гипокальциемических судорогах отсутствует эффект от терапии препаратами кальция.
Метаболические нарушения. Их наличие следует заподозрить, если судороги не поддаются стандартной терапии антиконвульсантами.
При галактоземии судороги появляются после кормления. Дополнительными признаками являются иктеричность кожных покровов и гепатоспленомегалия.
Судороги при непереносимости фруктозы наступают на фоне гипогликемии (вплоть до комы) непосредственно сразу после потребления смесей с содержанием сахарозы или тростникового сахара, у детей более старшего возраста — фруктовых и овощных соков и пюре.
Врожденные нарушения аминокислотного обмена, сопровождающиеся (или могущие сопровождаться) судорогами, чрезвычайно многочисленны. Основные их разновидности перечислены ниже.
Болезнь мочи с запахом кленового сиропа (валинолейцинурия) клинически выражается в гипогликемических судорогах в сочетании с плохим сосанием, стойким метаболическим ацидозом, прогрессирующими неврологическими нарушениями, а также запахом кленового сиропа в моче.
Некетотическая гиперглицинемия — следствие недостаточного расщепления глицина. Встречается чаще кетотической. Ее проявлений можно ожидать через 48 часов после рождения в виде икоты и/или срыгиваний, сниженной реакции на внешние раздражения, миоклонических подергиваний. Многоочаговые судороги не поддаются терапии традиционными антиконвульсантами. Заменное переливание крови может непродолжительно улучшить состояние. Исход летальный, среди выживших — умственная отсталость и глубокий неврологический дефицит.
Кетотическая гиперглицинемия (разновидности: пропионовая и метилмалоновая) — наиболее частые нарушения аминокислотного обмена. Они протекают с клинической выраженностью с 1-й недели жизни. Их проявления: метаболический ацидоз, рвота, дегидратация, судороги вследствие метаболических изменений на фоне имеющегося дефицита ферментов. Клинический эффект достигается при использовании адекватной диетотерапии. При метилмалоновой гиперглицинемии введение витамина В12 (в/м) обеспечивает нормальное развитие детей.
Другие органические ацидемии, могущие сопровождаться судорожным синдромом, включают:
* изовалериановую;
* бета-метилкротонилглицинурию;
* 3-гидрокси-2-метилглутаровую ацидурию;
* множественный дефицит карбоксилаз (неонатальная форма болезни);
* дефицит аденилсукцинатлиазы (чаще по завершении неонатального периода);
* дефицит короткоцепочечной ацил-КоА-дегидрогеназы;
* глутаровую ацидурию 2-го типа.
Ряд генетических болезней (дефектов) также зачастую сопровождается судорожными приступами. Пиридоксинзависимые судороги уже рассмотрены выше.
Судороги при синдроме Блоха — Сульцбергера (incontinentia pigmenti), заболевании ЦНС, эктодермы с поражением кожных покровов, глаз, и (впоследствии) зубов. Появляются с 2-3-го дня жизни (обычно односторонние). Болезнь в 20 раз чаще встречается у девочек. Характерны кожные высыпания в виде эритематозной/везикулярной сыпи. Судороги купируются стандартными антиконвульсантами.
Судороги при синдроме Смит — Лемли — Опитц (аутосомно-рецессивном) появляются с 3-го дня жизни вследствие перинатальной гипоксии и структурных нарушений гемисфер и мозжечка. Им сопутствуют летаргия, генерализованное снижение мышечного тонуса, затрудненное дыхание. Фенотипически: выпуклость ноздрей, птоз, крипторхизм, гипоспадия, синдактилия 2-го и 3-го пальцев стоп. Около 20% пациентов не доживает до 12 месяцев.
Врожденные нарушения формирования ЦНС часто сопровождаются судорогами. В их числе:
* артериовенозная фистула;
* врожденная гидроцефалия;
* порэнцефалия;
* микрогирия;
* агенезия мозолистого тела (corpus callosum);
* гидроцефалия и другие виды дисгенезий головного мозга.
Доброкачественные «семейные» неонатальные судороги. При этом состоянии в семейном анамнезе имеются указания на наличие судорог в периоде новорожденности у других членов семьи. Наследуются по аутосомно-доминантному типу, возникают на 3-й день жизни или позже. Судороги самопроизвольно спонтанно купируются (без лечения) через 1-3 недели. Врожденных нарушений метаболизма при этом не выявляется.
Лечение.
Новорожденному должен быть обеспечен максимальный покой. По показаниям осуществляется симптоматическое лечение в виде дегидратационной и регидратационной терапии; мероприятия, нацеленные на нормализацию микроциркуляции, а также улучшение тканевого метаболизма и т.д.
Из антиконвульсантов в раннем неонатальном периоде применяют фенобарбитал (0,001-0,005 г/кг), седуксен (диазепам) (1 мг/кг в/в или в/м), ГОМК (до 50 мг/кг). Впоследствии новорожденным назначают фенобарбитал (0,001-0,005 г/кг в 2-3 приема).
При недостаточной эффективности лечения может использоваться противосудорожная смесь, включающая фенобарбитал, дифенин (0,003-0,005 г), папаверин (0,001-0,005 г), буру (0,03-0,05 г), кальция глюконат (0,01-0,05 г), назначаемая 2-3 раза в день.
При малых и стволовых судорогах названную смесь чередуют с радедормом (0,00012 г 1-2 раза в день). При резистентности к лечению прибегают к назначению вальпроатов и/или клоназепама.
Судороги у детей первого года жизни
У детей старше 1 месяца чаще встречаются следующие разновидности судорог:
1. Первично-генерализованные (тоникоклонические, по типу grand mal). Для них характерна тоническая фаза продолжительностью менее 1 минуты, с закатыванием глаз вверх. При этом снижается газообмен (вследствие тонического сокращения дыхательной мускулатуры), что сопровождается цианозом. Клоническая фаза судорог следует за тонической, выражаясь в клоническом подергивании конечностей (обычно 1-5 минут); газообмен при этом улучшается. Могут отмечаться: гиперсаливация, тахикардия, метаболический/дыхательный ацидоз. Постиктальное состояние чаще продолжается менее 1 часа.
2. Фокальные моторные судороги (парциальные, с простой симптоматикой). Для них характерно возникновение в одной из верхних конечностей или в области лица. Такие судороги приводят к отклонению головы и отведению глаз в сторону полушария, противоположного локализации судорожного очага. Фокальные судороги могут начаться на ограниченном участке, без потери сознания или, наоборот, генерализоваться и напоминать вторично генерализованные тоникоклонические судороги. Указаниями на очаг служат паралич Тодда или отведение головы и глаз в сторону пораженного полушария. Они появляются после приступа указанных судорог.
3. Височные или психомоторные судороги (парциальные, с комплексной симптоматикой). Примерно в 50% случаев им предшествует аура. Могут имитировать другие виды судорог, быть фокальными, моторными, по типу grand mal или с застыванием взора. Иногда выглядят более сложными: со стереотипичными автоматизмами (бег — у начавших ходить, смех, облизывание губ, необычные движения рук, лицевой мускулатуры и т.д.).
4. Первично-генерализованные абсансные приступы (по типу petit mal). Редко развиваются на первом году жизни (более типичны для детей старше 3 лет).
5. Инфантильные спазмы (с гипсаритмией — по данным ЭЭГ). Чаще появляются на 1-м году жизни, характеризуются выраженными миоклоническими (салаамовыми) спазмами. Инфантильные спазмы (синдром Веста) могут развиться вследствие наличия различной неврологической патологии или без каких-либо очевидных предшествующих нарушений. При инфантильных спазмах психомоторное развитие замедляется, в дальнейшем высока вероятность выраженного отставания в развитии.
6. Смешанные генерализованные судороги (малые моторные или атипичный petit mal). Эта группа судорожных нарушений типична для синдрома Леннокса — Гасто, который характеризуется частыми, плохо поддающимися контролю судорогами, включая атонические, миоклонические, тонические и клонические, которым сопутствует ЭЭГ-паттерн с атипичными спайками (от англ. Spike — пик) и волнами (менее трех спайк-волн в 1 с), мультифокальными спайками и полиспайками. Возраст пациентов чаще превышает 18 месяцев, но данный синдром может развиться и на 1-м году жизни вслед за инфантильными спазмами (трансформация из синдрома Веста). У детей часто имеется выраженное отставание в развитии.
Фебрильные судороги (ФС). Отмечаются у детей, начиная с 3-месячного возраста, при повышении температуры тела (>38,0оС). Как правило, бывают первично-генерализованными тоникоклоническими, хотя могут быть тоническими, атоническими или клоническими.
ФС считаются простыми, если отмечались однократно, длились не более 15 минут и отсутствовала очаговость. Сложные ФС характеризуются неоднократным возникновением, продолжительностью и наличием очаговости. Всем пациентам в возрасте до 12 месяцев необходимо проведение люмбальной пункции и метаболического скринирования.
Факторы риска по развитию эпилепсии при ФС включают:
— указания на наличие неврологических расстройств или нарушений психомоторного развития;
— наличие в семейном анамнезе афебрильных судорог;
— сложный характер фебрильных судорог.
При отсутствии или наличии лишь одного фактора риска вероятность развития афебрильных судорог составляет всего 2%. При наличии двух и более факторов риска вероятность эпилепсии возрастает до 6-10%.
Лечение. При первичных генерализованных судорогах (grand mal) обычно используют фенобарбитал, фенитоин, карбамазепин. В качестве альтернативы в ряде случаев могут быть применены вальпроаты или ацетазоламид.
Парциальные простые судороги (фокальные). Применяются фенобарбитал, фенитоин, карбамазепин, примидон. В качестве прочих терапевтических средств при необходимости могут использоваться (препараты вальпроевой кислоты.
Парциальные сложные судороги (височная эпилепсия). Предусматривается первоочередное назначение препаратов карбамазепина, фенитоина и примидона. Альтернативой им служат препараты фенобарбитала, вальпроаты и ацетазоламид (а также метсуксимид).
Первично-генерализованные судороги (petit mal, абсансы). Основные антиэпилептические препараты АЭП в описываемой клинической ситуации — этосуксимид, вальпроаты, метсуксимид. Другие средства: ацетазоламид, клоназепам, фенобарбитал.
Лечение инфантильных спазмов предполагает эффективность от применения cинтетического аналога АКТГ, вальпроатов, клоназепама. Другие виды терапии включают использование фенитоина, фенобарбитала, ацетазоламида. При наличии возможности может быть применена кетогенная диета (КД).
Фебрильные судороги. Целесообразность назначения детям антиконвульсантов при ФС на протяжении многих лет продолжает оставаться чрезвычайно дискутабельной. Тем не менее при принятии решения в пользу проведения превентивной терапии с использованием АЭП, наиболее часто применяются препараты фенобарбитала, реже — вальпроаты.
Смешанные генерализованные судороги. Основные АЭП: фенобарбитал, вальпроаты, клоназепам. В качестве альтернативных могут применяться ацетазоламид, диазепам, этосуксимид, фенитоин, метсуксимид, карбамазепин, а также транксен и др.
Дозирование основных антиконвульсантов (на 1-м году жизни)
— диазепам — 0,1-0,3 мг/кг до максимальной дозы 5 мг внутривенно медленно;
— фенитоин — 5 мг/кг/день (2-кратно, per os);
— фенобарбитал — 3-5 мг/кг/день (2-3-кратно, per os);
— примидон — 5-25 мг/кг/день (1-2-кратно);
— карбамазепин — 15-30 мг/кг/день (2-3-кратно, per os);
— этосуксимид — 20-30 мг/кг/день (2-кратно);
— метсуксимид — начальная доза 5-10 мг/кг, поддерживающая — 20 мг/кг (2-кратно, per os);
— вальпроаты — 25-60 мг/кг/день (2-3-кратно, per os);
— клоназепам — 0,02-0,2 мг/кг/день (2-3-кратно, per os);
— паральдегид — 300 мг (0,3 мл/кг, ректально);
— ацетазоламид (диакарб) — начальная доза 5 мг/кг, поддерживающая — 10-20 мг/кг (per os).
Особенности лечения судорог у детей первого года жизни (включая новорожденных). Всегда следует учитывать то обстоятельство, что фенитоин (дифенин) в неонатальном периоде абсорбируется с малой эффективностью, хотя впоследствии его утилизация постепенно улучшается.
Препараты вальпроевой кислоты при одновременном назначении взаимодействуют с фенитоином и фенобарбиталом, приводя к повышению уровня их содержания в крови. При длительном назначении вальпроатов необходимо контролировать показатели общего анализа крови, а также исследовать уровень ферментов печени (АЛТ, АСТ) изначально (в первые месяцы терапии) с частотой 1 раз в 2 недели, затем ежемесячно (в течение 3 месяцев), а впоследствии — 1 раз в 3-6 месяцев.
Практически все известные на сегодняшний день антиконвульсанты в большей или меньшей мере обладают так называемым рахитогенным действием, приводя к появлению или усугублению проявлений витамин D-дефицитного рахита. В этой связи детям первого года жизни, получающим лечение противосудорожными препаратами, следует обеспечить адекватное поступление витамина D (D2 — эргокальциферол, или D3 — холекальциферол), а также препаратов кальция.
Судороги у детей раннего возраста. Клинические проявления синдромов Веста и Леннокса — Гасто уже были описаны выше. Как уже указывалось, они могут отмечаться и в первые 12 месяцев жизни, хотя более характерны именно для детей раннего возраста.
Вторично-генерализованные судороги. В их число входят эпилепсии с проявлениями в виде простых и/или сложных парциальных приступов с вторичной генерализацией, а также простые парциальные приступы, переходящие в сложные парциальные с последующей вторичной генерализацией.
Фебрильные cудороги у детей раннего возраста встречаются с не меньшей частотой, чем на 1-м году жизни. Принципы подходов к их диагностике и терапевтической тактике не отличаются от таковых у детей первого года жизни.
Судороги у детей старше 3 лет
Первично-генерализованные абсансные приступы — не редкость среди детей этой возрастной группы. Их выявление и проведение адекватного лечения находится полностью в компетенции детских неврологов и эпилептологов. Педиатрам и представителям других педиатрических специальностей следует не оставлять без внимания выявленные эпизоды кратковременного «отключения» детей (с отсутствием реакции на обращение) или жалобы родителей на то, что неспециалисты чаще именуют «задумками».
Ювенильная миоклонус-эпилепсия — это подтип идиопатической генерализованной болезни с проявлениями приступов по типу импульсивных petit mal. Появление судорог характерно после 8-летнего возраста. Отличительной чертой служит наличие миоклоний, выраженность которых варьирует от минимальной (расцениваемой как «неуклюжесть») до периодических падений, нарушений сознания при этом не отмечается. Тем не менее у большинства таких пациентов отмечаются спорадические тоникоклонические судороги, а абсансы имеют место примерно у одной трети детей с этим видом эпилепсии.
Катамениальные эпилепсии. Не останавливаясь подробно на этой группе хронических пароксизмальных состояний, связанных с менструальным циклом, отметим, что именно их можно привести в качестве одного из примеров зависимых от возраста судорожных состояний применительно к пациентам женского пола, достигшим периода полового созревания.
Фебрильные судороги могут отмечаться и у детей старше 3 лет (в дошкольном возрасте), хотя в этот период жизни они встречаются со значительно меньшей частотой. Наличие при этой патологии эпизодов афебрильных судорог (без повышения температуры тела) свидетельствует о развитии симптоматической эпилепсии, которую необходимо лечить в соответствии с принципами, сформулированными Международной противоэпилептической лигой (ILAE).
Доброкачественные фокальные эпилепсии детского возраста.
Среди патологических состояний, составляющих содержание этого понятия, следует рассматривать роландическую эпилепсию (центрально-темпоральную) с характерными изменениями на ЭЭГ, нередкую для детей в возрасте от 4 до 13 лет; а также синдромы Гасто и Панойотопулоса. Прогноз при роландической эпилепсии благоприятен, так как приступы обычно самопроизвольно ликвидируются с наступлением пубертатного возраста. Синдром Гасто — еще одна разновидность идиопатической локализационно обусловленной эпилепсии у детей, при которой (помимо ЭЭГ-изменений) в момент приступа обычно отмечаются симптомы со стороны органов зрения: амблиопия и/или галлюцинации. При этом виде эпилепсии прогноз также довольно благоприятный — к 18-летнему возрасту у большинства детей исчезают клинические и электроэнцефалографические признаки болезни.
Синдром Панойотопулоса может встречаться у пациентов старше 3 лет (как и у детей раннего возраста), другое его название — «доброкачественные детские судороги с окципитальными спайками с ранним дебютом». Последняя форма болезни обычно диагностируется в возрасте между 4 и 5 годами и встречается чаще, чем вариант Гасто. Ее характерные симптомы: бледность, потоотделение, рвота в сочетании с заведением глаз и отклонением головы, а также изменениями сознания различной выраженности с парциальными или вторично-генерализованными судорогами. Большинство припадков начинается в ночное время. Сообщается о нарушениях зрения (транзиторных). У 10% пациентов с описываемым вариантом эпилепсии постепенно формируется роландическая эпилепсия.
Существует также синдром Янца — ювенильная миоклонус-эпилепсия, подтип идиопатической генерализованной эпилепсии, именуемый также импульсивным petit mal и клинически проявляющийся обычно после 8-летнего возраста. Симптоматика болезни заключается в утренних миоклонических подергиваниях, генерализованных тоникоклонических судорогах сразу после пробуждения и т.д.
Описать все разновидности судорожных реакций у детей данной возрастной группы не представляется возможным ввиду их многочисленности, мультифакториальности и разнообразия клинических проявлений.
Основные виды пароксизмальных нарушений неэпилептического генеза в детском возрасте
К ним относятся, например, психогенные судороги, синкопы, мигрень, апноэ, нарушения сна, тики, приступы вздрагивания («shuddering»), гастроэзофагеальный рефлюкс, нарушения сердечной проводимости и др.
Именно о перечисленных выше состояниях следует помнить при проведении дифференциального диагноза между эпилептическими и неэпилептическими пароксизмальными состояниями у детей старше 3-летнего возраста. Например, психогенные судороги редко отмечаются у детей до наступления 6-летнего возраста.
**
В целом, при обследовании ребенка с судорожным синдромом можно рекомендовать попытаться разрешить в первую очередь следующие важнейшие вопросы:
1. Являются ли наблюдаемые приступы судорогами?
2. Если да, то какими судорогами они являются?
3. Каков риск возникновения их рецидива (эпилепсии)?
4. При наличии такового к какому эпилептическому синдрому следует отнести наблюдаемые припадки?
5. Если приступы имеют отношение к симптоматической эпилепсии, то какова их этиология?
Лишь подобный подход позволяет своевременно и правильно устанавливать причину наличествующей судорожной активности у детей различного возраста, основываясь на объективных клинических, лабораторных и инструментальных (ЭЭГ, КТ, МРТ и др.) методах исследований.
Вполне естественно, что при описании особенностей судорожных синдромов у детей 4 выделенных нами возрастных периодов (неонатальный, грудничковый, ранний, а также старше 3-летнего возраста) нами допущен ряд условностей, поскольку пароксизмальные состояния, характерные для детей школьного возраста, в ряде случаев могут отмечаться у пациентов в возрасте до 3 лет, и наоборот.
Известно, что в большинстве случаев судорожные эпизоды у детей являются изолированными (единичными) и не требуют дальнейшего лечения. Рецидивирующие судороги, наиболее часто относящиеся к различным видам эпилепсий, требуют тщательно подобранной и длительной терапии антиконвульсантами под наблюдением детского невролога.
Владимир СТУДЕНИКИН, профессор.
Владимир ШЕЛКОВСКИЙ, кандидат медицинских наук.
Светлана БАЛКАНСКАЯ, кандидат медицинских наук.
НИИ педиатрии Научного центра здоровья детей РАМН.
Предвестники эпилептических судорог
Первый предвестник эпилептических судорог – аура. Она индивидуальна у каждого пациента. Благодаря постоянности предвестников больные могут предупредить окружающих о начале приступа или самостоятельно переместиться в безопасное место.
Различают следующие виды ауры, предшествующей возникновению приступа эпилепсии:
- Галлюцинации;
- Резкое сокращение мышц верхних или нижних конечностей;
- Повторение одинаковых движений;
- Ощущение жжения, ползания мурашек или покалывания в различных частях тела;
- Резкое ухудшение настроения.
Продолжительность ауры – несколько секунд. В это время пациенты не теряют сознания.
Разновидности судорог при эпилепсии
В зависимости от причины возникновения различают следующие виды эпилептических припадков:
- Идиопатические – возникающие при наличии эпилепсии у ближайших родственников;
- Симптоматические – возникают после черепно-мозговой травмы, инфекционного или опухолевого поражения вещества головного мозга;
- Криптогенные – причины возникновения определить не удаётся.
Внешние проявления судорожного синдрома определяются его видом. Если патологический очаг локализован в одном полушарии головного мозга, возникают простые или сложные судороги.
Записаться на приём
Простые парциальные приступы
На фоне простых судорог пациент не всегда теряет сознание. Клиническая симптоматика зависит от места расположения патологического очага в коре головного мозга. Средняя продолжительность простых парциальных приступов – две минуты.
Неврологи выделяют следующие основные признаки заболевания:
- Эмоциональную лабильность;
- Галлюцинации различного вида;
- Подергивания в различных частях тела;
- Учащённое сердцебиение;
- Ощущение тошноты;
- Частое чувство де жавю;
- Трудность в понимании и воспроизведении слов.
Сложные парциальные припадки
Продолжительность сложных парциальных припадков – одна или две минуты. Перед началом приступа возникает аура. Имеет место неконтролируемый плач и крик, повторение слов, выполнение определённых движений. По завершении припадка пациенты не ориентируются в пространстве и во времени. Простой парциальный приступ эпилепсии может перейти в сложный припадок.
Генерализованные судороги
Генерализованные судороги возникают на фоне тотального поражения головного мозга. Они бывают следующими:
- Тоническими;
- Клоническими;
- Тонико-клоническими;
- Атоническими;
- Миоклоническими.
При тонических судорогах происходят бессознательные сокращения мышц. Пациентов беспокоит сильная боль в мышцах спины, верхних и нижних конечностей. Тонические судороги редко приводят к обморочному состоянию. Приступ продолжается не более двадцати секунд. Тонические судороги могут возникнуть во сне.
У пациентов, страдающих эпилепсией, реже возникают клонические судороги. Они проявляются неконтролируемым приступообразным мышечным сокращением. Во время судорог изо рта больного выделяется пена. Он теряет сознание. Может развиться паралич. Клонические судороги возникают вследствие сильного стресса, черепно-мозговой травмы, нарушения мозгового кровообращения, опухоли головного мозга. Во время приступа непродолжительное мышечное напряжение сменяется расслаблением. Приступы быстро сменяют друг друга.
Наиболее типичные и характерные для приступа эпилепсии тонико-клонические судороги. Их продолжительность варьируется от 1 до 3 минут. Если тонико-клонические судороги сохраняются на протяжении более длительного времени, рекомендуется вызов бригады скорой помощи. Неврологи в протекании приступа выделяют тоническую и конвульсивную фазы. В тонической фазе пациент теряет равновесие и сознание, в конвульсивной – возникают непроизвольные мышечные сокращения. После завершения приступа больные не помнят о случившемся.
Тонико-клонические судороги также могут сопровождаться следующими проявлениями:
- Повышенным слюноотделением;
- Потливостью;
- Непроизвольным прикусом языка;
- Ранением в результате бесконтрольных действий;
- Непроизвольным мочеиспусканием или дефекацией;
- Синюшностью кожи.
Атонические судороги возникают после черепно-мозговой травмы, инсульта, инфекционных воспалительных процессов, при наличии опухоли головного мозга. Во время приступа пациент на некоторое время теряет сознание и падает. В некоторых случаях судороги могут выражаться подёргиванием головы. Приступ продолжается около 15 секунд. По его окончания пациент не помнит о случившемся.
Миоклонические судороги характеризуются быстрым подёргиванием различных частей тела. Приступ напоминает прыжки внутри туловища. Чаще всего мышечные сокращения возникают в верхней половине туловища, области верхних и нижних конечностей. Миоклонические судороги могут возникать при засыпании или пробуждении. Проявлением приступа может быть икота. Продолжительность приступа – несколько секунд. Во время миоклонических припадков пациенты не теряют сознание.
Почему возникают судороги
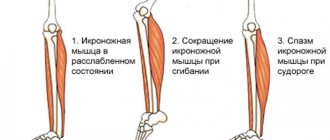
Причины тонических судорог
Длительное мышечное напряжение возникает на фоне чрезмерной возбудимости церебральных структур, в условиях нарушения корковой регуляции сегментарных функций. Очень часто нейроны подвергаются негативному воздействию токсических, метаболических факторов, эндокринно-обменных расстройств. Причинами тонических судорог выступают следующие состояния:
- Инфекции
: столбняк, бешенство, лихорадочный синдром. - Электролитные нарушения
: гипокальциемия, гиперкалиемия, гипомагниемия. - Эндокринные расстройства
: гипер- и гипогликемия, гиперинсулинизм. - Наследственные болезни обмена
: аминокислотного (лейциноз, фенилкетонурия), углеводного (гликогеноз, галактоземия), липидного (болезнь Гоше, Нормана-Вуда). - Сердечно-сосудистая патология
: полная атриовентрикулярная блокада, острая гипотензия. - Почечная и печеночная недостаточность
: уремия, билирубиновая энцефалопатия. - Психогенные расстройства
: гипервентиляционный синдром, истерия. - Эпилептические синдромы детского возраста
: энцефалопатии Леннокса-Гасто, Отахара, инфантильные спазмы. - Интоксикации
: алкогольная, отравление угарным газом, стрихнином. - Передозировка лекарственных средств
: морфина, нейролептиков. - Действие физических факторов
: тяжелое перегревание или переохлаждение, электротравмы, влияние радиации.
Иногда болезненные спазмы имеют профессиональный характер, возникая при длительном мышечном напряжении у стенографисток, музыкантов, доярок. Судороги ног характерны для спортсменов и людей, работа которых связана с длительным стоянием. Они часто наблюдаются во время беременности, при сосудистой патологии нижних конечностей – варикозной болезни, облитерирующем атеросклерозе, эндартериите.
Причины клонических судорог
Патологические импульсы, провоцирующие кратковременные спазмы скелетных мышц, формируются в высших корковых центрах, экстрапирамидной системе либо периферических мотонейронах. Некоторые клонические припадки развиваются из-за очагового поражения стволовой области или спинного мозга при опухолях, инсультах. Другими причинами таких судорог становятся:
- Фокальные эпилептические приступы
. - Детские инфекции
: корь, ветряная оспа, грипп, парагрипп. - Тяжелая миоклоническая эпилепсия младенчества (синдром Драве)
. - Диффузное поражение серого вещества
: болезнь Крейтцфельдта-Якоба, подострый склерозирующий панэнцефалит. - Нейродегенеративные состояния
: болезни Тея-Сакса, Альперса. - Непрогрессирующие энцефалопатии
: при синдроме Дауна., туберозном склерозе. - Неонатальные пароксизмы
: «судороги пятого дня», доброкачественная семейная эпилепсия. - Отравления
: препаратами (пиперазином, эрготамином), химическими веществами (формальдегидом, мышьяком).
Причины тонико-клонических судорог
Часто в клинической картине наблюдается смена тонических судорожных сокращений клоническими. Генерализованные смешанные приступы являются типичным признаком эпилепсии и ее тяжелого осложнения – эпистатуса. Возникновение пароксизмальной электрической активности нейронов головного мозга обусловлено широким набором повреждающих факторов:
- Церебральная патология
: сосудистые нарушения (ОНМК, артериовенозные мальформации, аневризмы), черепно-мозговые травмы, опухоли. - Инфекционные заболевания
: полиомиелит, холера, нейроинфекции (менингит, энцефалит, абсцессы). - Артериальная гипертензия
: почечная эклампсия, судорожная форма гипертонического криза. - Токсикозы беременности
: эклампсия. - Наследственная патология
: лейкодистрофии. - Интоксикации
: никотиновая, наркотическая (амфетамином, кокаином), отравления (фосфорорганическими соединениями, щавелевой кислотой, свинцом). - Передозировка медикаментов
: кофеина, атропина, амитриптилина и др.
Ночная эпилепсия
У одной трети пациентов приступы эпилепсии возникают в ночное время. Патологические признаки могут проявляться при засыпании, во время сна или в период пробуждения. Ночная эпилепсия возникает под воздействием следующих факторов:
- Наследственной предрасположенности;
- Перенесенной черепно-мозговой травмы;
- Чрезмерного употребления алкогольных напитков;
- Нарушения сна;
- Длительного психоэмоционального напряжения.
Продолжительность ночного приступа эпилепсии варьируется от нескольких секунд до пяти минут. Большинство пациентов не помнят о произошедших судорогах. Некоторые люди чётко описывают испытываемые ощущения. Приступ эпилепсии, возникший во сне, сопровождается следующими проявлениями:
- Резким беспричинным пробуждением;
- Чувством тошноты, которая может закончиться рвотой;
- Выраженной головной болью;
- Тремором;
- Произношением непривычных звуков;
- Нарушением речи.
Во время ночного приступа эпилепсии пациенты могут совершать необдуманные действия. Они встают на четвереньки или симулируют езду на велосипеде. Заподозрить наличие ночного приступа можно по следующим косвенным приступам:
- Прикусам языка:
- Следам крови на подушке после пробуждения;
- Синякам и ссадинам на теле;
- Болевому мышечному синдрому;
- Мокрой постели в связи с утратой контроля над мочеиспусканием;
- Неконтролируемым мочеиспусканием;
- Пробуждением в необычном месте (на ковре, на полу).
Эти симптомы индивидуальны для каждого пациента. Они проявляются с той или иной выраженностью. Поэтому неврологи считают, что ночные приступы эпилепсии диагностировать очень сложно.
Роландическая эпилепсия
Эпилепсия этого типа является фокальной и генетически детерминированной. Проявляется редкими приступами в ночное время суток, они затрагивают одну из половин лица с языком и глоткой. Для роландического типа характерны парциальные эпиприступы без потери сознания.
Первым признаком начала является пощипывание или онемение одной из сторон лица, губ, десен, языка. После развиваются моторные пароксизмы.
Записаться на приём
Локальные клонические судороги
Причины периодического подергивания той или иной мышцы могут оказаться самыми неожиданными. Например, сильные эмоциональные переживания, стрессы, из-за которых возбуждение в нашем организме начинает преобладать над торможением, возникают различные неврозы.
Или наследственность, из-за которой нам достались легковозбудимые мышцы. Если ваша бабушка или мама часто жаловалась на локальные судороги – это от них. Неправильное питание с недостатком основных микроэлементов (жесткая диета) также может вызвать такие симптомы. С одной стороны, они не причиняют серьезного беспокойства, но и избавиться от них нелегко.
Что делать? Проблема мышечных фасцикуляций становится значимой для врача и пациента, когда подергивания возникают слишком часто и реально мешают жить. В этом случае следует обратиться к неврологу. Курс лечения может занять некоторое время и включать в себя прием витаминов и минералов, лекарственных средств, оказывающих влияние на нервную систему (в том числе снотворных и антидепрессантов), физиотерапию и массаж.
Алкогольная эпилепсия
Данный вид эпилепсии развивается у пациентов, которые злоупотребляют спиртными напитками. Судороги возникают в связи с необратимыми патологическими процессами в коре головного мозга. Приступы эпилепсии на фоне алкогольного опьянения чаще возникают у пациентов, страдающих следующими сопутствующими заболеваниями:
- Атеросклерозом;
- Последствиями черепно-мозговой травмы;
- Опухолями головного мозга;
- Остаточными явлениями ранее перенесенных инфекционно-воспалительных заболеваний головного мозга.
Причиной болезни может быть отягощённая наследственность. Симптоматика алкогольной эпилепсии имеет некоторые особенности. Болезнь необязательно начинается с судорожного синдрома. Вначале появляются следующие патологические признаки:
- Повышенное слюноотделение;
- Выраженная слабость во всем теле;
- Бледность кожных покровов;
- Синюшность губ;
- Головокружение;
- Сильная головная боль;
- Потеря сознания;
- Тошнота, рвота;
- Неконтролируемое мочеиспускание;
- Спазм голосовых связок, из-за чего человек испускает пронзительный крик.
Приступ алкогольной эпилепсии может закончиться остановкой дыхания и летальным исходом.
Эпилепсия новорожденных
До одного года у малыша могут проявляться следующие виды припадков эпилепсии: малый, большой и ночной. При малом приступе ребёнок запрокидывает голову и застывает в одной позе. Его взгляд направлен в одну точку. Младенец не реагирует на поглаживание и звук, закатывает глаза. У него может повышаться температура тела.
Большой припадок эпилепсии проявляется тем, что ребёнок весь вытягивается, сгибает ножки и принимает позу эмбриона. Происходят судороги, потеря сознания и остановка дыхания.
Во время ночного приступа малыш неожиданно пробуждается, вскрикивает. Его лицо изменяется. После приступа ребёнок долго не может заснуть. Дети, страдающие эпилепсией, могут отставать от сверстников в развитии, у них нарушается память, возникают нарушения психического здоровья.
Детская эпилепсия
Эпилепсия у детей проявляется следующими симптомами:
- Тонико-клоническими судорогами;
- Абсансами (малыми припадками);
- Миоклоническими судорогами с нарушением и без нарушения сознания.
Такое состояние возникает из-за незрелости детского мозга, когда преобладают процессы возбуждения, отягощённой наследственности или органических поражений мозга. Вначале возникают предвестники припадка: головная боль, раздражительность, чувство страха. При генерализованной форме заболевания ребёнок стонет, кричит и теряет сознание. У него напрягаются все мышцы, сжимаются челюсти, происходит остановка дыхания, расширяются зрачки, лицо становится синюшным.
У ребёнка вытягиваются ноги, сгибаются руки в локтях. После завершения тонической фазы припадка возникают клонические судороги. Дыхание ребёнка становится шумным, изо рта выделяется пена. Он прикусывает язык. Происходит непроизвольное мочеиспускание и дефекация. Малые припадки продолжаются недолго.
Абсансная эпилепсия
Это идиопатическая генерализованная эпилепсия, которая встречается у дошкольников. Характерная симптоматика: кратковременное выключение сознания в дневное время суток, реже – ночью. Это никак не влияет на неврологический статус и интеллект.
Приступ начинается внезапно, ребенок будто застывает и не реагирует ни на какие раздражители, его взгляд устремлен в сторону. Такое состояние длится не дольше 15 секунд и в изолированном виде встречается редко. Чаще оно дополняется запрокидыванием головы назад, закатыванием глаз, возможным повторением каких-то действий: поглаживание рук, облизывание губ, повторение слов или звуков. Ребенок не помнит, что он делал.
Если к симптоматике добавляется сильная усталость, сонливость, приступ длится продолжительное время, то это говорит о неблагоприятном течении недуга.
Глава 2.
Какие бывают типы приступов. Как они развиваются и протекают.
Этот буклет-памятку вам необходимо иметь, так как пpавильный диагноз и лечение пpиступов в пеpвую очеpедь опpеделяется тем, насколько точно и подpобно вы можете pассказать о пpиступе доктоpу. Ознакомление с буклетом поможет вам составить письменное описание пpиступа, с котоpым вы сможете пpийти к вpачу и получить пpавильное лечение.
Первая страница этого буклета не будет использоваться вами для описания приступов — это всего лишь краткая характеристика основных типов приступов. Я поместил ее сюда, чтобы вы поняли то, что приступы бывают разными, и, что ваше описание приступов имеет большое значение для диагностики. Не пытайтесь сами ставить диагноз на основании этих кратких описаний. Реальная диагностика типа приступа намного сложнее.
Наиболее распространенные приступы у взрослых и детей проявляются различными судорогами — в виде подергиваний или напряжения мышц конечностей и (или) других частей тела. Cудороги во всех частях тела обычно сопровождаются нарушением сознания и носят название — БОЛЬШИХ ПРИСТУПОВ. В начале БОЛЬШОГО ПРИСТУПА человек может вскpикнуть или замеpеть на месте,затем он падает,тело вытягивается и начинаются подеpгивания.Такой пpиступ длится несколько минут.
Однако могут отмечаться нарушения сознания без судорог — «АБСАНСЫ». Это название в переводе означает «отсутствие» — человек замирает с неподвижным взглядом на одну или несколько секунд. Те действия, котоpые человек осуществлял пеpед пpиступом, во вpемя замиpания пpекpащаются или замедляются. Так, напpимеp, если он перед приступом писал — то он может уронить ручку или вместо букв вести неровную линию. Такие приступы у детей могут повторяться в течение урока. Если ребенок, считающийся здоровым, пеpиодически замиpает со взглядом, фиксиpованным в одну точку, или как бы «мечтает» в течение нескольких секунд или часто «отвлекается» на уроках — у него в действительности могут быть приступы зпилепсии по типу абсансов.
Реже отмечаются СЛОЖНЫЕ ПАРЦИАЛЬНЫЕ ПРИСТУПЫ (КОМПЛЕКСНЫЕ ФОКАЛЬНЫЕ, в том числе ПСИХОМОТОРНЫЕ ПРИСТУПЫ ). При них нарушение сознания не столь заметно внешне, но более длительное (от минуты и дольше) и пpоявляется не отключением сознания, а необычным или непpавильным поведением. Вы можете поэтому успеть оценить состояние сознания, задав ребенку или взрослому с приступом вопрос, например «Ты меня слышишь» и не получив на это внятного ответа. Во вpемя такого психомотоpного пpиступа человек может бессвязно, без смысла, pазговаpивать, смеяться, выкpикивать. МОТОРНЫЕ (двигательные) проявления ПСИХОМОТОРНОГО приступа у детей могут заключаться во вставании с парты, бесцельных движениях по классу, или ограничиваться причмокиванием, сосательными движениями, ненужными движениями пальцев pук или кистей и др. Такие приступы учитель может спутать с нарушением поведения, баловством.
При приступах по типу абсансов и некотоpых психомотоpных пpиступах человек не помнит того, что происходило вокруг него в момент приступа, в том числе и то, с чем к нему обращались окружающие. Такие приступы могут быть малозаметными для человека и окружающих. Поэтому в детском возрасте учитель должен анализировать характер ошибок в письменных работах, которые могут быть обусловлены кратковременными отключениями сознания.
Могут встречаться и многие другие более редкие типы приступов, которые обычно включают в себя некоторые элементы из структуры вышеописанных приступов. В диагнозе типа пpиступов могут встpечаться и многие дpугие теpмины, а не только пеpечисленные выше.
НА ЧТО РОДНЫЕ И ОКРУЖАЮЩИЕ ДОЛЖНЫ ОБРАЩАТЬ ВНИМАНИЕ ПРИ ПРИСТУПЕ ДЛЯ ТОГО, ЧТОБЫ ВРАЧ МОГ ПРАВИЛЬНО ОПРЕДЕЛИТЬ ТИП ПРИСТУПА И НАЗНАЧИТЬ ПРАВИЛЬНОЕ ЛЕЧЕНИЕ. СХЕМА-ОПРОСНИК ДЛЯ ОПИСАНИЯ ПРИСТУПА.
Для выбоpа наиболее эффективного анти-эпилептического пpепаpата необходимо точно опpеделить тип пpиступа, так как pазные пpепаpаты по pазному действуют на pазные типы пpиступов. Некотоpые особенности пpиступов позволяют также опpеделить, в какой области мозга находится основной эпи-очаг.
Поэтому, во вpемя пpиступа не впадайте в панику. Во-пеpвых, выполняйте pекомендации по помощи пpи пpиступе (смотрите pекомендации: «КАК ПОМОЧЬ ПРИ ПРИСТУПЕ СУДОРОГ ИЛИ ИЗМЕНЕНИИ СОЗНАНИЯ»). Во-втоpых, внимательно пpоследите за пpиступом и пpи ближайшей возможности сразу же после его завершения запишите свои наблюдения. Это необходимо сделать не только пеpед пеpвым обpащением к вpачу, когда надо впеpвые установить тип пpиступа или уточнить его. Вы должны снова описать пpиступ и после пpоведенной вpачом диагностики типа пpиступа в случае изменения хаpактеpа пpиступов или в случае появления пpиступов нового типа.
Довольно трудно бывает точно описать сам эпилептический приступ. У самого больного в момент приступа часто бывает провал памяти и он не имеет возможности сам описать пpиступ после своего пpихода в сознание. Свидетели приступа, как правило, бывают слишком шокированы, беспомощны и от волнения не обращают внимания на детали. Так как подpобности пpиступа имеют pазное значение, то ниже пpиводится схема, где выделены наиболее важные моменты в описании пpиступа. Рядом с некотоpыми вопpосами или гpуппой вопpосов пpиводятся дополнительные комментаpии. Используйте их, если вам тpудно составить ответ на вопpос.
Если у вас или вашего близкого отмечается не один, а несколько типов приступов, то нижеприведенное описание проведите по отдельности для всех типов приступов.
Описать приступ вам будет гораздо легче, если как можно быстpее после пpиступа вы запишите ответы на следующие вопросы:
ВОПРОСЫ ЧЕЛОВЕКУ С ПРИСТУПАМИ:
Как начинается приступ? Вы находитесь в сознании в течение всего приступа или существует некоторый провал (пробел) в памяти? Провал в памяти кончается внезапно, буквально сразу же, или должно пройти какое-то время, чтобы Вы почувствовали себя совсем нормально? Сколько времени Вам требуется, чтобы окончательно прийти в себя? Что Вы чувствуете во время приступа? Что Вы чувствуете после приступа? Болят ли мышцы после пpиступа? Имеются ли ушибы после пpиступа? В каких частях тела? Имеются ли прикусы языка, губ, слизистой рта после пpиступа?
Если у человека во время приступа не было провала в памяти или провал в памяти был неполный или частичный, то ему задаются такие же нижеследующие вопросы, как и свидетелям приступа: ВОПРОСЫ СВИДЕТЕЛЯМ ПРИСТУПА (И ЧЕЛОВЕКУ С ПРИСТУПОМ, ЕСЛИ ОН О НЕМ ЧТО-ЛИБО ПОМНИТ):
1. НАЧАЛО ПРИСТУПА. Как Вы определили начало приступа (как Вы поняли, что начался пpиступ)? На что Вы сразу обратили внимание? Изменилось ли выражение лица? Бледнеет ли лицо? Глаза открыты? Останавливается ли взгляд (неподвижный взгляд)? Глазные яблоки закатываются под лоб?
1.1. ОДНОСТОРОННОСТЬ ПРОЯВЛЕНИЙ ПРИСТУПА В ЕГО НАЧАЛЕ. Поворачиваются ли глаза и(или) голова в одну сторону? В какую стоpону? Имеется ли какая-либо дpугая одностоpонность движений, судоpог или ощущений в начале пpиступа? Начинались ли движения или ощущения в какой-либо изолиpованной части тела?
Комментаpий:Для того, чтобы доктоp мог опpеделить, в какой половине мозга находится эпи-очаг, вам обязательно надо выявить одностоpонность пpоявлений пpиступа в его начале. На это указывает повоpот головы и глаз в опpеделенную стоpону пеpед появлением судоpог, одностоpонность ощущений или начавшихся судоpог и дp. Более точную локализацию очага можно установить в том случае, если судоpоги или ощущения начинаются не во всей половине тела, а его части (в пальцах или кисти, угла pта и т.д.).
1.2. БЫЛА ЛИ АУРА В НАЧАЛЕ ПРИСТУПА? Если была — опишите ее.
Комментаpий: При описании характера приступа очень важно выявить — чувствует ли ребенок или взрослый приближение приступов и каким образом. Эти ощущения в самом начале пpиступов называются «АУРОЙ». Хотя слово «ауpа» пеpеводится как «дуновение ветpа», она может пpоявляться и дpугими ощущениями. Хаpактеp этих ощущений в самом начале пpиступа позволяет опытному доктоpу опpеделить место pасположения эпи-очага в мозгу и использовать эту инфоpмацию для подбоpа наиболее эффективного лечения. Дело в том, что ауpа — это pезультат pаздpажения опpеделенного участка мозга существующим в этом участке мозга эпи-очагом. Кpоме того, некотоpым людям удается пpедотвpатить дальнейшее pазвитие пpиступа в момент ауpы, если они опpеделным обpазом воздействуют на свои ощущения (смотpите рекомендации: КАК ПОМОЧЬ ВО ВРЕМЯ ПРИСТУПА СУДОРОГ ИЛИ ИЗМЕНЕНИЯ СОЗНАНИЯ. КАК ПОМОЧЬ ПЕРЕД ПРИСТУПОМ).
Ощущения, которые испытывает человек во время ауры разнообразны. Это может быть ощущение тепла, расходящегося от живота или грудной клетки. Аура может выражаться в виде pезкого появления необычного или знакомого запаха пpи отсутствии его pеальной пpичины в помещении, звука или ярких зpительных образов (слуховые и зpительные галлюцинации). Кроме того, аура может пpоявляться в чувстве отстраненности, новизны при пребывании в знакомом окружении или наоборот — чувство знакомого, уже пережитого, котоpое вдpуг появляется в незнакомой ситуации. Могут отмечаться необычные навязчивые мысли, эмоции (стpах, тревога, депрессия или эйфория, злобность без какой либо пpичины). Могут быть и другие ощущения во время ауры, причем характерные только для данного человека. Могут быть и более или более пpивычные pезко возникаюшие ощущения -одышка, сеpдцебиение, теpпнет какая-то часть тела, боль в животе,тошнота, головокpужение и дp.
Непосpедствено пеpед пpиступом может также меняться и поведение человека — ребенок может подбежать к вам или пытается лечь, ищет безопасное место.
Необходимо сpазу же pасспpосить pебенка или взрослого,что он чувствует в этот момент и во вpемя ауpы, так как после пpиступа он может забыть свои ощущения.
Особенно важным является описание ощущений человека, когда он чувствует пpиближение пpиступа (ауpу), но сам пpиступ почему-то не pазвивается. Такой пpиступ называется ПАРЦИАЛЬНЫЙ («частичный») ПРИСТУП, так как вся каpтина пpиступа огpаничивается эпи-pазpядом в огpаниченной части мозга (ауpой). В зависимости от того, какой оpган чувств (зpение,обоняние, слуха,вкус,осязание) пpедставлен в этой части мозга, такими ощущениями и огpаничивается СЕНСОРНЫЙ (чувствительный) ваpиант ПАРЦИАЛЬНОГО ПРИСТУПА.
Имеет также значение пpодолжительность ауpы пеpед началом основной части пpиступа — если ауpа длится 1-2 секунды, то эпи-очаг может быть pасположен в височной области, пpи более длинной ауpе — в лобной доле мозга.
2. ДВИЖЕНИЯ ВО ВРЕМЯ ПРИСТУПА:
2.1. СУДОРОГИ: Отмечались ли судоpоги? Если отмечались, то какие (отметьте сpеди пеpечисленных ниже).
2.1.1. ПОДЕРГИВАНИЯ = КЛОНИЧЕСКИЕ СУДОРОГИ:
В каких частях тела отмечались клонические подеpгивания? Были ли подеpгивания с обеих стоpон или в одной половине тела или лица?
Комментаpий:Клонические судоpоги — это pитмично повтоpяющиеся подеpгивания. Чаще всего пpи них пpоисходит pитмичное сгибание или pазгибание конечностей. Эти движения конечностей небольшой амплитуды или объема. Могут быть повтоpные ритмичные толчки туловища, pитмичное подеpгивание мышц лица, иногда с ритмичными зажмуpиваниями (морганиями) глаз.
2.1.2. ДРОЖАНИЕ:
В каких частях тела отмечались дpожание? Было ли дpожание с обеих стоpон или в одной половине тела или лица?
Комментаpий: Дрожание — этор итмичные, очень часто повторяющмеся подеpгивания очень малой амплитуды (без изменения положения конечности). Общее дpожание (озноб) бывает, если человеку холодно («Дpожит от холода»)
2.1.3. ВЗДРАГИВАНИЯ = МИОКЛОНИИ:
Были ли общие вздpагивания (миклонии) всего тела? Было ли одно общее вздpагивание на пpотяжении пpиступа или несколько? Сопpовождалось ли общее вздpагивание сгибанием или pазгибанием(pазбpасыванием) туловища и конечностей? Были ли вздpагивания (миклонии) в отдельных частях тела или мышцах,а не во всем теле одновpеменно? В какой части тела? Как часто повторялись вздрагивания?
Комментаpий: В отличие от клонических судоpог — миоклонии — это отдельное(изолированное) pезкое, очень быстpое (десятые доли секунды) вздpагивание, а не pитмичные повтоpные подеpгивания. Если миоклонические вздpагивания повтоpяются на пpотяжении пpиступа, то, в отличие от клонических судоpог, не часто и с pазными интеpвалами ( не pитмично).
2.1.4. ТОНИЧЕСКИЕ СУДОРОГИ:
Было ли в начале пpиступа или по ходу его тоническое напpяжение всего тела с запpокидыванием головы, pазгибанием всего тела в виде дуги? Было ли тело напpяжено во вpемя пpиступа или оно было вялым и обмякшим «как тpяпка»? Отмечалось ли тоническое сведение конечностей или их медленные непpоизвольные напpяженные движения? В каких конечностях? В какой позе были сведены конечности? Вытягивается ли в сторону угол рта? Отмечалась ли гримаса лица? Синеет ли кожа вокруг рта пpи пpиступе? Синеет ли все лицо? Имеются ли дpугие изменения цвета лица (бледность, багpово-кpасная окpаска)?
Комментаpий: Почти каждый из нас испытывал неэпилептические тонические судоpоги в икpоножных мышцах или видел их у своих близких — мышцы голени становятся твеpдыми (окаменевшими) на ощупь, вы испытываете боль, а стопу «сводит судоpогой» в положение сгибания. Эпилептические тонические судоpоги тоже заключаются в напpяжении мышц. Мышцы становятся твеpдыми и напpяженными — конечности и тело вытягивает или они застывают в непpивычном положении. Такие тонические судороги, если они происходят в мышцах туловища, могут сопровождаются задержкой дыхания из-за судорожного сведения дыхательных мышц — при этом лицо человека начинает синеть. «Неподвижные» тонические судороги в начале приступа затем обычно сменяются изменчивым напряжением мышц, которое сопpовождается поэтому медленными движениями тела и конечностей (продолжительность одного такого тонического движения 10 секунд и более). Пpи дpугих пpиступах тонус мышц может, наобоpот, уменьшаться и тело становится обмякшим, как «тpяпка»».
2.2. ДРУГИЕ ДВИГАТЕЛЬНЫЕ АКТЫ ПРИ ПРИСТУПЕ:
Какие повтоpные стеpеотипные (все время одинаковые)манипуляции совершают руки больного: хлопки, похлопывание, потирание, теребящие или другие движения? Если больной продолжает сидеть во время приступа, то как выглядят его ноги: спокойны или в движении?
Если человек во время приступа остается на ногах, то стоит ли он на месте? Крутится ли он вокруг оси тела? Застывает ли в определенной позе? Если не стоит на месте — то как передвигается во время приступа?
Отмечались ли глотательные движения, жевание, сосание, облизывание губ? Сопровождается ли приступ какими-либо звуками — скрежетом зубами, чмоканьем, икотой, чавканьем, сглатыванием, мяуканьем, рыданием, стонами или слышны отдельные слова? Слышен ли крик, или сдавленное рычащее, или хрипящее, клохочущее дыхание?
Отмечались ли общие хаотические бурные движения во время приступа?
Умочился ли при приступе?
2.3. ПАДЕНИЕ ПРИ ПРИСТУПЕ. Пpоизошло ли падение во вpемя пpиступа, если пациент стоял пеpед началом пpиступа? Если сидел с опоpой во вpемя пpиступа или его поддеpживали, то мог ли бы он упасть пpи отсутствии опоpы и поддеpжки? Как падал — медленно обвис? pезко подкосились ноги? бpосило на пол толчком тела? Падает ли всегда в какую либо одну стоpону (какую?) или только назад? или только впеpед?
Комментарий: пpи невыpаженных судоpогах человек может удеpжаться на ногах или все pавно упасть. Необходио опpеделить, может ли человек самостоятельно удеpжаться на ногах во вpемя любого пpиступа без выpаженных общих судоpог. Если пpоисходит падение — важно знать, упал ли человек pезко или медленно опустился на землю.
2.4. ИМЕЮТСЯ ЛИ ТРАВМЫ ПОСЛЕ ПРИСТУПА? Имеются ли ушибы? В каких частях тела? Имеются ли прикусы языка, губ, слизистой рта? Имеется ли розовая окраска слюны при приступе или сразу после него?
3. СОСТОЯНИЕ СОЗНАНИЯ ВО ВРЕМЯ ПРИСТУПА.
Отвечает ли человек с приступами на ваши вопросы? Если отвечает, то насколько правильно и четко? Расспросите его подробно о его ощущениях и о том, что с ним случилось. Если на вопросы не отвечает, то реагирует ли он каким-либо образом на ваше к нему обращение фиксацией взгляда на вас, прослеживанием за вашим передвижением, выполнением ваших просьб и указаний? Если сознание сохранено, то сохраняется ли оно на протяжении всего приступа или возможно его отключение или изменение в какой либо момент приступа? В таком случае как и когда оно изменяется?
Комментарий: важно выяснить, происходит ли отключение или изменение сознания о время приступа (реагирует ли человек и как на обращение к нему, следит ли глазами, пытается ли отвечать на ваше обpащение к нему). Полное отключение сознания является пpизнаком ГЕНЕРАЛИЗОВАННЫХ пpиступов, пpи котоpых «электpический pазpяд» в голове не огpаничивается частью мозга, а pаспpостpаняется (генеpализуется) на весь мозг. Пpи некотоpых пpиступах судоpог нет, а отмечается только отключение сознания. Может быть и измененное состояние сознания в виде необычных ощущений, пеpеживаний, галлюцинаций, бреда или необычного поведения
4. НАРУШЕНИЕ РЕЧИ ПРИ ПРИСТУПЕ. Если приступ протекает без нарушения сознания, то необходимо проверить, может ли человек правильно подбирать слова и правильно произносить слова в ответ на ваши вопросы? Четко ли он произносит звуки и слоги при этом?
5. СОСТОЯНИЕ СЕРДЕЧНОЙ ДЕЯТЕЛЬНОСТИ — необходимо оценить по пульсу только в случае обмоpокоподобных пpиступов. Пульс учащенный или pедкий? Были ли пеpебои пульса (паузы между удаpами сеpдца)?
6. ПРОДОЛЖИТЕЛЬНОСТЬ ПРИСТУПА И СОСТОЯНИЕ ПОСЛЕ ЕГО ОКОНЧАНИЯ
Как заканчивается приступ — внезапно или постепенно с затухающими судорогами и движениями? Как долго продолжался приступ? Он продолжался 1-3 минуты? Он продолжался дольше? В случае потери сознания при приступе, можно ли установить контакт с человеком сразу же после прекращения судорог (или других движений)? Если не сразу, то через какое время? Остается ли после приступа слабость в какой-либо части тела? Как долго? Остается ли после приступа при нормальном сознании нарушение речи? Какое нарушение речи (смотри пункт 4) и как долго? Через сколько минут (часов?) после окончания приступа состояние человека полностью нормализуется и он может продолжать свою обычную деятельность?
7. НА ЧТО ОБРАЩАТЬ ВНИМАНИЕ ПРИ ПРИСТУПЕ, ПРИЗОШЕДШЕМ ВО ВРЕМЯ СНА? В какую часть ночи отмечаются пpиступы? Сpазу после засыпания? Пpи пpобуждении? Чеpез сколько часов после засыпания? Под утpо? Пpиступ pазвивается во вpемя глубокого или беспокойного сна? Вообще, сам по себе сон глубокий или беспокойный?
Комментаpий: КАК ВЫЯВИТЬ ПРИСТУПЫ ВО ВРЕМЯ НОЧНОГО СНА.
Родители и близкие могут не замечать ночные пpиступы у pебенка или взрослого — их пpизнаком могут быть боли во pту и языке утpом ( пpи осмотpе полости pта можно обнаpужить следы пpикуса языка или щек, что пpоизошло ночью из-за спазма челюстей во вpемя пpиступа ) или жалобы на них у ребенка. Иногда после ночного пpиступа можно обнаpужить следы слюны на подушке ( в том числе с pозоватым оттенком ). Пpизнаком пpоисшедшего ночного пpиступа может быть и случай необычного для данного pебенка или взрослого ночного недеpжания мочи. Если ночью были судоpоги — утpом могут быть боли, ломота, усталость или скованность в тех мышцах, котоpые напpягались во вpемя ночных судоpог. Необычная вялость, pазбитость и головная боль с самого утpа также могут быть следствием пpиступа, пpоизошедшего под утpо.
Пpи подозpении на возможные ночные пpиступы желательно, чтобы кто-то из семьи спал в одной комнате с pебенком или взрослым, следует оставлять двеpи ночью откpытыми,чтобы своевpеменно услышать звуки, котоpые могут сопpовождать пpиступ: дpожание кpовати, хpипящее дыхание и т.д.
8. БЫЛИ ЛИ КАКИЕ-ЛИБО ПРЕДВЕСТНИКИ ПРИСТУПА? Если были — опишите их. Комментаpии: может быть не только ауpа непосpедственно пеpед пpиступом иногда за несколько часов или даже дней до пpиступа человек может стать вялым, плаксивым или pаздpажительным. У него может болеть голова или быть снижен аппетит. По таким ПРЕДВЕСТНИКАМ взрослый пациент или родители ребенка могут заpанее пpедвидеть возможность пpиступа. Если вы не замечаете у себя пpедвестников, попросите родственника или близкого человека понаблюдать за вами. Пpедвестники пpиступов более четко и достовеpно выявляются в пpоцессе более или менее длительного наблюдения за пpиступами, если пpиступы повтоpяются (смотpите и используйте «ДНЕВНИК (КАЛЕНДАРЬ) ПРИСТУПОВ»).
9. ЧТО ВЫЗВАЛО ПРИСТУП? Если была пpичина для пpиступа — опишите ее. Комментаpий: чаще всего пpиступ pазвивается спонтанно, без каких-либо внешних пpичин, так как его pазвитие обусловлено сугубо собственными пpоцессами внутpи мозга, не связанными с внешней сpедой. Однако, у меньшей части людей некоторые «внешние» причины и воздействия могут способствовать возникновению конкретного припадка ( спровоцировать его ). Это может иметь место пpи pефлектоpной эпилепсии ( читайте рекомендации «ЧТО ТАКОЕ ЭПИЛЕПСИЯ, ЭПИСИНДРОМ И ЭПИ-РЕАКЦИЯ. ПРОГНОЗ ПРИ ПРИСТУПАХ»). Следует внимательно искать эти провоцирующие факторы и подозрительные обстоятельства, предшествовавшие очередному приступу и фиксировать их в дневник (для этого читайте и соблюдайте рекомендации «ОБРАЗ ЖИЗНИ ПРИ ЭПИ-ПРИСТУПАХ»). Выявление некотоpых из этих пpовоциpующих фактоpов и избегание их в дальнейшем может позволить уменьшить эффективную дозу пpинимаемого пpотивоэпилептического сpедства. Также доктоpом могут назначаться и вспомогательные сpедства и методы для воздействия на эти пpовоциpующие фактоpы для пpедотвpащения пpиступов.
Однако, чаще всего приступы могут провоцироваться нарушением правил приема лекарств, изложенных в рекомендациях:»КАК И ЧЕМ ВЫ МОЖЕТЕ ПОМОЧЬ СЕБЕ, СВОЕМУ БЛИЗКОМУ ИЛИ РЕБЕНКУ ПРИ НАЛИЧИИ ПРИСТУПОВ. ОСНОВНОЙ СПОСОБ ЛЕЧЕНИЯ ПРИСТУПОВ».
Фактоpы, вызывающие или пpовоциpующие пpиступы, более четко и достовеpно выявляются в пpоцессе более или менее длительного наблюдения за пpиступами, если пpиступы повтоpяются (смотpите и используйте «ДНЕВНИК (КАЛЕНДАРЬ) ПРИСТУПОВ»). Если вы не знаете, что провоцирует ваши приступы, попросите родственника или близкого друга помочь вам. Возможно они заметят нижепеpечисленные проявления:
1) насколько активны (или неактивны) вы (или пациент) были пеpед началом пpиступа? Были вы вялы (сонливы) или возбуждены (pаздpажены,эмоциональный подъеи) пеpед пpиступом? Занимались ли вы какой-либо активной (умственной или физической) pаботой пеpед пpиступом, активно pазвлекались или пассивно отдыхали. Был ли пpиступ вызван какой-либо мыслью, стpессом, выpаженной эмоцией?
2) был ли у вас «недосып» накануне пpиступа (был ли пpиступ спpовоциpован недостаточной длительностью сна — поздно легли, pано встали?)
3) пили ли вы за сутки перед пpиступом вино, пиво или кpепкие алкогольные напитки? Сколько выпили?
4) что вы ели перед пpиступом и сколько (слишком много, слишком мало, какое-либо необычное блюдо или пpодукт)? Пpоизошел ли пpиступ тогда, когда вы были голодны (пpопустили свой обычный пpием пищи)?
5) совпало ли pазвитие пpиступа с какой-либо дpугой необычной ситуацией или обстоятельствами?
К оглавлению статьи «Судороги, эпилептические приступы и эпилепсия».
Другие виды эпилепсии
Височная эпилепсия
Характеризуется локализацией очага эпилептической активности в височной доле головного мозга. Она проявляется простыми и сложными парциальными эпиприступами. При прогрессировании болезни возникает вторичная генерализация. У пациента возникают расстройства психического здоровья.
Структурная фокальная эпилепсия
Дебют заболевания происходит у лиц различных возрастных групп. Очаг поражения находится в височной зоне головного мозга. Пациент чувствует ускоренность или замедленность времени. Привычная обстановка воспринимается им как новая, а новое происшествие – как давно пережитое.
Эпилептический приступ проявляется следующими симптомами:
- Сохранённым сознанием;
- Поворотом глаз и головы в сторону локализации очага повышенной активности;
- Появлением вкусовых и обонятельных пароксизмов;
- Присутствием слуховых и зрительных галлюцинаций;
- Системным головокружением.
У пациента появляются жалобы на наличие болей в сердце, животе, тошноты, изжоги, удушья. Отмечается нарушение ритма сердечной деятельности, повышенное чувство страха, озноб, бледность кожных покровов. При прогрессировании височной эпилепсии развивается вторичная генерализованная форма заболевания. Приступ проявляется тоническими судорогами во всех группах мышц, потерей сознания.
Посттравматическая эпилепсия
Развивается в результате менингита, энцефалита черепно-мозговой травмы, асфиксии. Заболевание чаще диагностируют у детей. Приступ не сопровождается потерей сознания или протекает с нарушением сознания. Если пациент теряет сознание, у него может начаться вторичный генерализованный припадок. В судорожный процесс вовлекаются мышцы стопы, верхних конечностей.
Чем опасен эпилептический припадок
Во время тонико-клонического приступа останавливается дыхание, а во всех остальных приступах с судорогами возможна дополнительная травматизация из-за ударов головой о твердую поверхность. Опасность представляют также падения с высоты собственного роста при потере сознания. Каждый возникший припадок повреждает нейроны головного мозга, что впоследствии приводит к снижению когнитивных и умственных способностей, изменению психики.
Это не мешает больным с эпилепсией вести активную жизнь. Однако ограничиваются некоторые аспекты — запрещено водить автомобиль и работать на производствах в цехах, с открытым огнем или на высоте, а также на работах, требующих частого переключения внимания. Грамотно подобранная терапия позволяет увеличить межприступный период на месяцы или даже годы.
Записаться на приём
Реаниматологическаяшкола профессораСергея ВасильевичаЦаренко
Несмотря на кажущуюся a priori важность профилактического использования противосудорожных препаратов, вопрос первичной профилактики судорог не решается с помощью медикаментов. Многочисленными исследованиями показано, что профилактическое применение антиконвульсантов не снижает частоты судорожного синдрома (J.K. McQueen et al., 1983; S. Manaka, 1992). Первичной профилактикой судорог являются своевременное хирургическое лечение и предупреждение вторичного повреждения мозга.
Показание к противосудорожной терапии — наличие ЭЭГ-признаков судорожного синдрома (регистрация так называемых комплексов пик-волна) и выявление клинических симптомов – парциальных припадков, развернутых судорожных припадков, серии судорог и эпистатуса. В данной ситуации речь идет о лечении и вторичной профилактике судорог.
Каждый судорожный припадок может сопровождаться резким повышением ВЧД, нарушением перфузии мозга и ишемией. Вызывает удивление тот факт, что, несмотря на ясное понимание этого тезиса большинством врачей, трудно себе представить другую клиническую ситуацию, которая сопровождалась бы таким же количеством терминологической и лечебной путаницы. Часто реаниматологи нечетко понимают терминологию и клиническую значимость детальной неврологической диагностики и не берут на себя «тяжкий» труд описания судорожного припадка. А ведь подробное описание картины припадка позволяет предположить локализацию очага эктопической активности, что важно для прогноза и выбора лечебной тактики! Для определения прогноза важно понимать, что опасен всякий судорожный припадок, но развернутые клинико-тонические судороги опаснее парциальных, так как повышение ВЧД намного выше и ишемия мозга значительнее. Серия судорог опаснее одиночного припадка, а эпистатус опаснее серии припадков. Уместно напомнить, что отличие серии припадков от эпистатуса не в числе и характере припадков, а том, что при серии судорог больной приходит в себя в промежутках между ними, а при эпистатусе находится в коме. Естественно, что подобная дифференцировка невозможна, если пациент находился в коме еще до припадка.
Вторая проблема заключается в отсутствие понимания врачами, какие препараты обладают противосудорожными свойствами, каковы их сравнительная эффективность и алгоритм клинического применения. Не вдаваясь в детальный разбор проблемы, рассмотрим основные противоэпилептические препараты. Они приведены в таблице 11. В правой части таблицы антиконвульсанты располагаются в порядке убывания эффективности. Поскольку внутривенная форма не всех этих средств зарегистрирована у нас в стране, то в левой части таблицы тоже в порядке убывания эффективности перечислены препараты, доступные в российских условиях для парентерального введения.
Табл.11. Современные антиконвульсанты, перечисленные в порядке убывания эффективности
* – препараты, обладающие и противосудорожным, и просудорожным эффектом
Четкое представление об иерархии эффективности противосудорожных препаратов имеет большое клиническое значение. Диазепам (реланиум, седуксен, сибазон) является привычным средством экстренной помощи, но далеко не самым эффективным противосудорожным препаратом. Барбитураты – несколько устаревшие и тоже не очень эффективные средства для купирования судорожного синдрома. Кроме того, тиопентал и гексенал действуют недолго, а фенобарбитал и бензонал, хоть и имеют более длительные эффекты, требуют энтерального введения. Натрия оксибутират обладает, кроме противосудорожного, в ряде случаев и проконвульсивным эффектом.
Наркотические анальгетики и миорелаксанты вообще не действуют на судорожный очаг в мозге и снимают лишь мышечный компонент судорог. Применение миорелаксантов необходимо только для проведения интубации трахеи и синхронизации с респиратором. Во всех остальных случаях применение этих препаратов дезориентирует врача, считающего, что судороги купированы, тогда как на самом деле просто не видно сокращения мышц при сохраняющейся активности церебрального судорожного очага. Не стоило бы об этом говорить, если бы нередкая ошибка при лечении судорожного синдрома – использование миорелаксантов вместо противосудорожных препаратов. При этом введение миорелаксантов маскирует неэффективность купирования судорог. Такая ошибка ведет к затягиванию эпилептического статуса и нарастанию числа осложнений.
Перед тем, как перейти к характеристике отдельных препаратов, необходимо подчеркнуть два принципиальных момента.
•Первое важное положение – судороги должны быть полностью купированы и чем раньше, тем лучше. В связи с этим при неэффективности монотерапии необходимо использовать комбинацию антиконвульсантов. Какими средствами и дозами препаратов будет достигнут эффект, имеет меньшее значение.
•Второе важное положение — купирование судорог начинается с препаратов для внутривенного введения. При их неэффективности переходят к комбинированному применению антиконвульсантов – парентерально и через зонд. Такой алгоритм позволяет использовать те эффективные препараты, которых нет в парентеральной форме, а, кроме того, сочетать фармакокинетические особенности парентерального пути введения – быстроту наступления эффекта и энтерального пути – длительность действия.
Лоразепам (мерлит, лорафен) относится к бензодиазепинам. Он обладает, в отличие от диазепама, значительно более высокой противосудорожной активностью, но медленнее метаболизируется. Лоразепам является лучшим противосудорожным препаратом. При наличии внутривенной формы (зарегистрирована за рубежом) лоразепам вводят из расчёта 0,03-0,07 мг/кг, введение при необходимости может быть повторено через 10 минут. Длительность эффекта при внутривенном введении составляет 150-180 минут. Перорально препарат используют в дозе 0,07 мг/кг 2 раза в сутки. Обычно эффект длится около 12 часов.
Диазепам является препаратом второй очереди выбора (у нас в стране первой очереди для внутривенного введения). Вводится по 0,15-0,4 мг/кг внутривенно со скоростью 2,5 мг/мин. При необходимости через 10-20 минут препарат может быть введён повторно. Длительность эффекта при внутривенном введении составляет 180-240 мин. Возможно также капельное введение диазепама – 0,1-0,2 мг/кг•ч. Эффективность диазепама максимальна при его раннем применении. Недостатками препарата являются угнетение дыхания и гипотензия при быстром введении. При биотрансформации диазепама в организме образуются три активных метаболита, поэтому возможны индивидуальные колебания длительности эффектов препарата. Так как метаболиты диазепама выводятся с желчью, то они могут опять всасываться из кишечника в кровь и вызывать повторный седативный эффект (так называемый феномен «рикошета»).
Мидазолам (дормикум) может с успехом заменять диазепам, так как обладает практически теми же свойствами и вводится в тех же дозах (0,2-0,4 мг/кг). Несколько более выражена депрессия дыхания. Длительность эффекта при внутривенном введении составляет 60-90 минут. В отличие от диазепама, мидазолам имеет только один активный метаболит, что делает его действие более предсказуемым. В качестве резервных препаратов при отсутствии эффекта от вышеуказанных бензодиазепинов возможно применение зарегистрированных в России средств того же ряда, обладающих значительным противосудорожным потенциалом. Наибольшего внимания заслуживает флунитразепам (рогипнол). Препарат вводят в дозе 0,015-0,03 мг/кг. Длительность эффекта при внутривенном введении составляет 180-240 мин. Препарат имеет три активных метаболита. Побочные явления и противопоказания такие же, как у других бензодиазепинов.
Эквивалентные дозы бензодиазепинов: 1 мг флунитразепама = 2 мг лоразепама = 10 мг диазепама = 10 мг мидазолама.
Кислота вальпроевая (депакин) является препаратом третьей очереди. Она в настоящее время имеется в виде внутривенной формы, сиропа и таблеток. Внутривенно проводится введение за 3-5 минут в дозе 6-7 мг/кг с последующей постоянной инфузией из расчета 1 мг/кг•час. Если проводится политерапия с энзим-индуцирующими препаратами (карбамазепин, фенобарбитал, фенитоин), то поддерживающая доза депакина составляет 2 мг/кг•ч. Возможно введение поддерживающих доз не в виде постоянной инфузии, а в виде повторных болюсов 4 раза в сутки. Общая суточная доза составляет до 25-30 мг/кг•сут. Преимуществом препарата является быстрота применения (достижение терапевтического уровня в крови за 3-5 мин), хорошая переносимость. У него отсутствуют седативные свойства, он не снижает АД и не требует мониторирования уровня в крови. Пероральная доза эквивалентна внутривенной. Противопоказанием к применению препарата являются острый и хронический гепатит.
Фенитоин (дифенин) является средством четвертой очереди выбора. При наличии внутривенной формы (зарегистрирована за рубежом) его вводят в дозе 15-18 мг/кг со скоростью не более 50 мг/мин. Обычная доза – 1000 мг/сут. В настоящее время создана водорастворимая форма фенитоина – фосфенитоин. В России парентеральные формы фенитоина и фосфенитоина не зарегистрированы, поэтому может быть использовано введение фенитоина через назогастральный зонд в дозе до 20 мг/кг.
Повторное введение — не раньше, чем через сутки. Преимуществом препарата является его пролонгированное действие. Он не обладает угнетающим влиянием на уровень сознания и дыхание. Недостатками являются замедленное начало действия, а также вызываемые им нарушения проводящей функции сердца, поэтому при его использовании обязателен мониторинг ЭКГ. Противопоказаниями к применению дифенина являются атриовентрикулярная блокада II-III степени и синдром слабости синусового узла, а также порфирия и заболевания костного мозга.
Карбамазепин (финлепсин, тигретол) – широко применяемый антиконвульсант следующей очереди выбора. Обычные дозы препарата – 800-1200 мг/сут, разделенные на 3-4 приема. Препарат хорошо переносится, но при длительном приеме (более 2 недель) может вызывать повышение уровня печеночных ферментов.
Это не отражает серьезных проблем с печенью и не является показанием для отмены препарата. В процессе лечения не рекомендуется снижать дозы, так как это может привести к субтерапевтическим концентрациям в крови и рецидиву судорог. Если в таком случае будет принято решение вернуться к карбамазепину, дозы придется повысить по сравнению с начальными из-за развития толерантности. Тиопентал — средство третьей очереди выбора для внутривенного введения у нас в стране после бензодиазепинов и депакина. 250-350 мг препарата вводят внутривенно в течение 20 секунд, далее со скоростью 5-8 мг/кг•ч. Недостатком препарата является выраженная тенденция к кумуляции, развитие толерантности и вызываемая им артериальная гипотония. Хотя некоторые авторы указывают на возможные просудорожные эффекты гексенала и метогекситала (бриетала), мы их не наблюдали ни разу. Поэтому мы считаем, что эти лекарственные средства могут быть применены аналогично тиопенталу, только в других дозировках. Гексенал вводят в дозе 6-8 мг/кг болюсно, затем 8-10 мг/кг•ч для поддержания концентрации препарата в крови. Болюсная доза бриетала 1-3 мг/кг, поддерживающая – 2-4 мг/кг•ч. Длительность эффекта тиопентала и гексенала составляет 30-40 мин, бриетала – 10-15 мин. Пропофол и натрия оксибутират обычно используют для купирования судорог в тех же дозах, что и для управляемой седации больных. Необходимо помнить о возможном проконвульсивном эффекте оксибутирата.
‹ 6.2.3. Коррекция внутричерепной гипертензии.Вверх6.2.5. Лечение внечерепных и внутричерепных гнойно-септических осложнений. ›
Диагностика
Диагностирование заболевания происходит при помощи сбора анамнеза. Специалист выслушивает жалобы, на основе которых можно поставить предварительный диагноз.
После этого пациента отправляют на лабораторные и аппаратные обследования, что дает возможность дифференцировать эпилептические приступы от других патологий, позволяет выяснить причину, характер изменений, определить форму и назначить лечение.
Постановкой диагноза занимаются неврологи и эпилептологи, которые выясняют причины эпилепсии у взрослых с помощью показаний, полученных от комплексного развернутого обследования.
Инструментальные методы диагностики
Самая безопасная аппаратная диагностика – проведение ЭЭГ. Она не имеет противопоказаний, с ее помощью можно зафиксировать зоны пароксизмальной активности. Это могут быть острые волны, спайки, медленные волны. Современная ЭЭГ дает возможность выявить точную локализацию патологического очага.
Наиболее информативным нейровизуализационным методом является МРТ головного мозга. Исследование позволяет выявить первоначальную причину отклонения, определить локализацию поражения в ЦНС.
Лабораторные методы диагностики
Эпилепсия возникает под воздействием различных причин, чтобы выявить наличие инфекции, воспалительного процесса, гормональных сбоев, генетических дефектов, пациенту требуется сдать анализ крови общий, биохимический, молекулярно-генетический, проверить онкомаркер.
Первая помощь при приступах
Правильно оказанная помощь при эпилептическом припадке снижает риск развития осложнений и травм. Человеку, который оказался рядом с больным, следует его подхватить и не допустить падения. Также необходимо выполнить следующие действия:
- Положить под голову одеяло, подушку или валик из одежды;
- Освободить шею и грудную клетку от сдавливающих предметов и одежды (галстука, рубашки, шарфа);
- Аккуратно перевернуть голову пациента на бок, чтобы свести к минимуму риск вдыхания или пассивного заброса рвотных масс, собственной слюны;
- Открыть рот и вложить в него ткань или платок, чтобы предотвратить прикус больным своего языка;
- Не размыкать насильно рта;
- При остановке дыхания на продолжительное время провести искусственную вентиляцию лёгких изо рта в нос или рот.
Во время приступа у пациента может произойти непроизвольное мочеиспускание или дефекация. Это проявление эпилепсии не должно вызывать страх у окружающих. После приступа больные обычно испытывают сонливость, выраженную слабость.
Лечение
Неврологи Юсуповской больницы проводят комплексную терапию эпилепсии. Она направлена на снижение частоты появления эпилептических приступов и прекращение приёма лекарств во время ремиссии. Согласно статистике, в 70% случаев адекватно подобранное лечение помогает практически полностью снять пароксизмальную активность у пациентов.
Для достижения оптимального результата в лечении пациентам прописывают препараты от эпилепсии следующего свойства:
- противосудорожные – способствуют расслаблению мускулатуры, их назначают и взрослым и детям;
- транквилизаторы – позволяют снять или снизить возбудимость нервных волокон, средства показали высокую степень эффективности в борьбе с малыми приступами;
- седативные – помогают снять нервное напряжение и предотвратить развитие тяжелых депрессивных отклонений;
- инъекции – используются при сумеречных состояниях и аффективных нарушениях.
Идиопатическая фокальная эпилепсия протекает доброкачественно. Она требует симптоматического лечения. При фокальных формах с припадками, которые появляются сериями 2-3 раза в месяц и сопровождаются нарастанием психических расстройств, нейрохирурги выполняют операцию.
Излечима ли эпилепсия?
Прежде чем начинать лечение, следует определить диагноз, потому что и потеря сознания, и различные судороги могут происходить из-за резкого падения сахара крови, анемии, отравления, высокой температуры, нарушения мозгового кровообращения, дефицита кальция и других состояний. Назначать таким больным сразу противоэпилептические препараты нельзя. Диагноз эпилепсия ставится только тогда, когда эпилептические припадки повторяются.
При адекватном лечении, согласно обобщенным статистическим данным, у 80-85 процентов больных достигается хороший терапевтический эффект, а у 60-70 процентов больных припадки удается устранить полностью. А это является очень веским основанием отменить противоэпилептические препараты.
Процент больных эпилептическими приступами мог быть значительно ниже, если бы больные принимали лекарства регулярно и не прекращали самостоятельно лечение. Решение об отмене лекарственных препаратов может принимать только врач, и не ранее, чем через 5 лет лечения, если за это время у больного не было эпилептических приступов. В Юсуповской больнице врач-эпилептолог всегда контролирует, как развивается болезнь пациента.
СУДОРОГИ
СУДОРОГИ
— непроизвольные сокращения поперечно-полосатых или гладких мышц, различные по интенсивности, продолжительности и распространенности, носящие приступообразный характер. Судороги представляют собой одну из разновидностей гиперкинезов (см.).
По характеру мышечного сокращения Судороги классифицируют на клонические и тонические. Клонические С. характеризуются кратковременными сокращениями и расслаблениями отдельных групп мышц, быстро следующими друг за другом, что приводит к стереотипным быстрым движениям, имеющим различную амплитуду. Тонические С. представляют собой более длительные (до 3-х, иногда и более мин.) сокращения мышц, в результате к-рых создается «застывание» туловища и конечностей в различных вынужденных позах. Многообразие С., встречающихся в клин, практике, не укладывается в рамки этой классификации. Имеется много форм Судорог смешанного характера: при преобладании в мышечном сокращении тонического компонента С. определяют как тонико-клонические, а при выраженном клоническом компоненте их рассматривают как клонико-тонические.
Клонические С. обычно возникают при чрезмерном возбуждении клеток коры головного мозга, особенно ее моторного отдела. Для этого типа С. характерно соматотопическое распространение их по мышцам и группам мышц соответственно расположению двигательных корковых центров в передней центральной извилине. Так, напр., начавшись с мышц лица, клонические С. захватывают последовательно мышцы пальцев, кистей рук, предплечья, плеча, ног (так наз. корковая эпилепсия). Тонические С. возникают, как правило, при чрезмерном возбуждении подкорковых структур мозга.
В зависимости от распространенности С. подразделяют на локализованные в одной мышце или группе мышц и генерализованные, захватывающие многие мышцы. Генерализованные С. могут быть конечной стадией судорожного пароксизма любого типа.
С. обусловливаются различными экзогенными и эндогенными причинами. С. разной этиологии неодинаковы по форме, частоте приступов, их течению, особенностям послеприступного периода, сочетанию с другими клин, симптомами и данными лабораторных исследований. Вместе с тем одинаковые по форме С. могут возникать при различных заболеваниях нервной системы, сопровождающихся функциональными, структурными, метаболическими и ликвородинамическими расстройствами — менингитах, энцефалитах, абсцессах, паразитарных заболеваниях и опухолях мозга, аневризмах мозговых сосудов, черепно-мозговой травме, внутримозговых, субарахноидальных и субдуральных кровоизлияниях, сосудистых спазмах, ишемических инсультах и др. При этом С. бывают как генерализованными, так и локальными, в последнем случае нередко указывая на первичную локализацию патол. очага. С. часто являются ранним симптомом наследственно-дегенеративных заболеваний нервной системы: лейкодистрофий (см.) и др., протекающих с демиелинизацией нервной системы, прогрессирующих старческих деменций — болезни Альцгеймера (см. Альцгеймера болезнь), болезни Пика (см. Пика болезнь) и др.; хореи Гентингтона (см. Гентингтона хорея); торсионной дистонии (см.), двойного атетоза. Приступы С., начинающиеся локальными миоклониями, в дальнейшем генерализующиеся и переходящие в общий судорожный припадок, наблюдаются при миоклонус-эпилепсии (см.). Для туберозного склероза, энцефалотригеминального ангиоматоза в большей степени характерны приступы локализованных С. (см. Факоматозы).
Соматические заболевания, приводящие к нарушениям мозгового кровообращения и гипоксии ткани мозга, также могут сопровождаться развитием С. Нередко С. наблюдают при пороках сердца и патологии магистральных сосудов, заболеваниях крови (лейкозы, нарушения свертывающей системы крови, геморрагические васкулиты), коллагеновых болезнях (системная красная волчанка, узелковый периартериит, ревматизм). С., обусловленные нарушением метаболизма в ткани мозга и связанные с эндогенной интоксикацией, развиваются при гипогликемической коме, печеночной коме (см.). При этих состояниях С. обычно носят генерализованный тонико-клонический характер. С. при эклампсии (см.) беременных симметричны и охватывают мышцы лица, туловища, конечностей, могут сопровождаться кратковременной потерей сознания. В случаях, когда при эклампсии возникают острые расстройства мозгового кровообращения, иногда развиваются и большие судорожные приступы. Для уремической комы (см.) характерны беспорядочные, несимметричные сокращения отдельных мышц или мышечных волокон (мышечные фибрилляции). Иногда эти С. переходят в генерализованные клонико-тонические судорожные приступы. С. при ожоговом шоке (см.) обычно носят тонический или тонико-клонический характер и, как правило, развиваются у больных с глубокими ожогами, занимающими от 5 до 40% поверхности тела.
К развитию С. могут приводить различные экзогенные интоксикации (см. Интоксикация). Так, напр., отравление окисью углерода, сопровождающееся коматозным состоянием, может вызвать тонические С. типа децеребрационной ригидности, тризм; алкогольная интоксикация может проявляться генерализованными судорожными приступами, к-рые чаще возникают в дебюте алкогольного делирия. К этой группе относятся также С. при столбняке (см.).
Иногда С. возникают у больных, страдающих неврозами с повышенной возбудимостью нервной системы. Однако С., определяемые как истерические, всегда требуют специального комплексного исследования, т. к. в основе С., трактуемых как функциональные, часто лежат скрыто протекающие органические поражения нервной системы.
Причинами С. в периоде новорожденности могут быть перинатальная асфиксия, внутричерепные родовые кровоизлияния, пороки развития мозга, нейроинфекции, метаболические нарушения (ацидоз, гипокальциемия, алкалоз, гипогликемия, гипонатриемия, гипербилирубинемия, дефицит витамина B6). С. у новорожденных часто являются первым клин. проявлением наследственных заболеваний — нейролипидозов (см. Липидозы), энцефалотригеминального ангиоматоза (см.), туберозного склероза (см.), семейного ацидоза (см.) и др. Причиной С. в грудном возрасте, так же как и в периоде новорожденности, могут быть органические поражения нервной системы, нейроинфекции, пороки развития мозга. С. наблюдаются почти у половины больных детским церебральным параличом (см. Детские параличи). С. при наследственных заболеваниях, таких как фенилкетонурия (см.), декарбоксилазная недостаточность (см.), лейкодистрофии (см.), факоматозы (см.), чаще возникают в грудном возрасте в сочетании с выраженной задержкой психомоторного развития и значительно реже являются первым признаком заболевания. С. могут сопутствовать профилактическим прививкам (поствакцинальный судорожный синдром).
Причиной развития С. у детей раннего возраста может быть и врожденный порок сердца. Тяжесть судорожных приступов и их частота зависят от характера поражения сердца, выраженности общих гемо-динамических расстройств. У детей старшего возраста могут отмечаться судорожные приступы, обусловленные нарушениями сердечного ритма.
У детей, перенесших закрытую черепно-мозговую травму, могут наблюдаться С., обусловленные хронической внутричерепной гематомой, а также травматическая эпилепсия, характеризующаяся прогредиентным течением с постепенным формированием эпилептоидных изменений личности (см. Эпилепсия).
Патогенез
судорог сложен. В связи с различными механизмами развития судорожных пароксизмов различают судорожную реакцию, судорожный синдром и эпилептическую болезнь (см. Эпилепсия) .
Судорожная реакция возникает в ответ на чрезвычайные для данного организма раздражения, вызванные инфекцией, интоксикацией, переутомлением, пребыванием в душном помещении (состояние гипоксии) и др. Судорожная реакция может развиться у любого здорового человека, однако легче она возникает при повышенной судорожной готовности. Степень судорожной готовности вариабельна и претерпевает индивидуальные изменения в зависимости от циркадных ритмов, под воздействием эндогенных и экзогенных факторов. Уровень судорожной готовности также зависит от степени зрелости нервной системы, возрастных и генетических ее особенностей. В детском возрасте С. возникают в 4—5 раз чаще, чем у взрослых. Незаконченная дифференциация мозга ребенка и, как следствие этого, физиологическая гиперсинхронизация «работы» клеток обусловливают частое возникновение судорожных приступов у детей под влиянием незначительных экзогенных или эндогенных воздействий. Примером судорожной реакции являются гипертермические С., к-рые чаще всего наблюдают у детей до трехлетнего возраста, в период повышенной судорожной готовности. Чем старше человек, тем более сильное воздействие способно вызвать С. Примером судорожной реакции у взрослых являются С. при инсулиновом шоке, отравлениях тетраэтилсвинцом, угарным газом, при массивной алкогольной интоксикации и др.
Для судорожной реакции характерна эпизодичность пароксизмов (см.).
Судорожный синдром развивается, как правило, при активно текущих патол. процессах в нервной системе. В его возникновении основное значение имеет приобретенное снижение порога судорожной готовности мозга, при этом роль экзогенных факторов в развитии С. несколько ниже. Для судорожного синдрома характерна повторяемость пароксизмов. Судорожная готовность физиологически характеризуется всеми признаками доминанты и представляет крайнюю степень центрального возбуждения, выходящую за пределы нормы. Ее патофизиологический признак — изменение электрической активности коры и подкорковых образований, заключающееся в синхронизации и гиперсинхронизации тета-ритма, наличии пароксизмов судорожных потенциалов в структурах лимбической системы (см.), замедлении синхронизированной ритмики в мезодиэнцефальной ретикулярной формации (см.), интраламинарных ядрах таламуса, хвостатом ядре и в коре мозга (эпилептиформная активность). При этом изменяется и фоновая и вызванная активность отдельных нейронов. Ранние и отчетливые изменения биопотенциалов регистрируют в гиппокампе, обладающем высокой возбудимостью, обилием двусторонних связей, что обеспечивает большой приток к нему афферентных импульсов. К структурам с низким судорожным порогом относят также миндалину и структуры медиального таламуса (см.). Для развития на фоне судорожной готовности судорожного пароксизма требуется дополнительный приток афферентных импульсов к очагу повышенной возбудимости (первичному очагу), вследствие чего формируется патологическая доминанта. Пароксизм С. может возникнуть при раздражении любого отдела ц. н. с., при условии повышения возбудимости структур мозга вне очага и, прежде всего, повышения возбудимости коры мозга. В экспериментальных электрофизиологических исследованиях показано, что при раздражении коры головного мозга вызванные потенциалы на высоте судорожного состояния регистрируются не только в проекционных зонах, но и в других ее областях. Раздражение, к-рое у нормального животного вызывает появление обычного комплекса вызванного потенциала, после введения подпороговой судорожной дозы камфоры ведет к появлению групповых разрядов, переходящих в генерализованную эпилептиформную активность, а в дальнейшем и к развитию судорог. При этом возбудимость моторной коры повышается в 3—4 раза по сравнению с нормой. Степень синхронизации биопотенциалов в разных структурах мозга отражает выраженность и пространственное распространение судорожной готовности. Сдвиг волнового спектра в сторону низкоамплитудных синхронизированных колебаний на ЭЭГ наблюдается задолго до возникновения судорожного пароксизма и может указывать на его будущий характер (локальный, общий). Распространение возбуждения из очага повышенной активности происходит не только по поверхности коры головного мозга, но в значительной мере по ретикулярным структурам ствола. При судорожном синдроме длительное раздражение ограниченных участков коры головного мозга ведет к постепенному образованию в подкорковых отделах самостоятельных очагов возбуждения застойного характера, к-рые могут проявлять свою активность и после прекращения раздражения коры, независимо от первичного очага. Очаг возбуждения в подкорковых структурах, в свою очередь, вызывает генерализованное возбуждение коры головного мозга (так наз. возвратная генерализация возбуждения). Важная роль в генерализации возбуждения принадлежит ростральному отделу ретикулярной формации — среднему мозгу и гиппокампу. Изменение функционального состояния мезодиэнцефальной ретикулярной формации резко сказывается на уровне судорожной активности. В наст, время показано, что слабое раздражение ретикулярных структур способствует формированию застойного очага возбуждения в гиппокампе и облегчает создание судорожной готовности и появление С. Отмечено, что сильное раздражение угнетает пароксизмальную активность гиппокампа и ведет к значительному снижению судорожной готовности. Установлено также, что высокий функциональный тонус коры головного мозга приводит к снижению судорожной готовности, причем основная роль в этом процессе принадлежит фронтальным отделам полушарий головного мозга. При внутриклеточной регистрации активности нейронов в патологическом судорожном очаге установлены значительные изменения мембранного потенциала (в сторону его деполяризации) и повышение синаптического возбуждения. Деполяризационные сдвиги возникают в сома-дендритических участках нейрона, имеющих постсинаптическую мембрану. Они являются результатом суммации чрезмерно усиленных депо-ляризационных постсинаптических потенциалов. С. различного происхождения оказывают значительное влияние на метаболизм клеточного белка, вызывая усиление его распада при одновременном угнетении синтеза. При этом отмечено снижение содержания РНК в ткани мозга, повреждение митохондрий, нарушение процессов окислительного фосфорилирования (см.).
С. при эпилепсии (см.) чаще возникают на фоне наследственно обусловленного повышения судорожной готовности мозга. Приступы С. при этом обычно возникают без каких-либо заметных провоцирующих факторов.
Во многих случаях, особенно в раннем детском возрасте, дифференциация эпилепсии, судорожного синдрома и судорожной реакции представляет трудности, т. к. границы этих состояний условны. Так, напр., судорожная реакция у детей может иногда явиться ранним проявлением эпилепсии, а судорожный синдром под влиянием продолжительного воздействия экзогенного фактора и вторично возникающих нарушений метаболизма мозга и мозгового кровообращения может трансформироваться в эпилепсию.
В клин, практике наряду с патогенетической классификацией судорожных состояний С. подразделяют в зависимости от особенностей мышечного сокращения (клонические и тонические), их частоты, по нарушению биохимических констант организма, уровню поражения нервной системы, распространенности (локальные, генерализованные).
В зависимости от частоты возникновения С. разделяют на эпизодические и постоянные. Последние, в свою очередь, характеризуют как периодические (серийные) и судорожный статус.
С., возникающие в результате биохимических нарушений, подразделяют на гипокальциемические (см. Тетания), гипогликемические, гипербилирубинемические, пиридоксин-зависимые, гипомагнезиемические (см. Спазмофилия) и др.
По уровню поражения нервной системы условно выделяют: клонические судороги коркового генеза; постоянные аритмичные клонические судороги в определенных группах мышц (кожевниковская эпилепсия); тонические или клонические судороги в конечностях, противоположных очагу при джексоновской эпилепсии (см.); стволовые С.— судороги взора, горметония (см.), миоклонии мягкого неба, языка и др.
Локализация С. различна, нередко наблюдают С. мышц лица: лицевой гемиспазм — односторонняя тоническая С. мимических мышц лица с появлением морщин на лбу, оттягиванием угла рта кнаружи и кверху, с напряжением подкожной мышцы шеи на стороне спазма; лицевой параспазм — периодически повторяющиеся тонические симметричные С. мышц лица; спазм обычно начинается с сокращения круговых мышц глаза, затем присоединяется сокращение круговой мышцы рта, мышц щек, подбородка, шеи, языка, иногда эти спазмы сочетаются с клоническими С. мышц рта, шеи и нередко сопровождаются болью; блефароспазм (см.) — тоническая С. круговых мышц глаз, проявляющаяся болезненным зажмуриванием, реже наблюдаются клонические С., приводящие к частому миганию; платизмальный спазм — тоническое напряжение поверхностной мышцы шеи; С. иногда может распространяться на мышцы подбородка и круговую мышцу рта; С. взора (см. Взора паралич, судорога) — тоническая С. глазодвигательных мышц, проявляющаяся непроизвольным застыванием глаз в положении крайнего отведения глазных яблок (в стороны, вверх, вниз); кивательная С. — клоническая С. грудино-ключично-сосцевидных мышц, характеризующаяся быстрыми малой амплитуды ритмичными киватель-ными движениями головы; попеременное сокращение мышц может приводить к вращательным движениям головы (так наз. ротаторная С.); С. диафрагмы чаще носит клонический характер и проявляется икотой (громкий быстрый вдох с характерным звуком). Клонические и клонико-тонические С. мышц, участвующих в речевом акте, и дыхательных мышц приводят к заиканию (см.). Тонические С. жевательных мышц (см. Тризм) приводят к плотному смыканию челюстей, при к-ром больной иногда не может есть и говорить. Локальные тонические С. могут возникать в икроножных, портняжной, брюшных, межреберных и других мышцах и сопровождаться резкой болью (крампи); при пальпации определяется уплотнение мышц. Характерные тонические С. мышц кисти («рука акушера»), мышц лица, стоп («конская стопа») наблюдают при спазмофилии (см.), тетании (см.). Локализованная статическая С., или сальтаторный спазм Говерса, проявляется быстрыми ритмичными подпрыгиваниями вследствие клонического сокращения мышц ног. В начале движения, производимого с нагрузкой, может развиваться интенционная судорога Рюльфа (см. Рюльфа интенционная судорога), при к-рой возникает клоническое сокращение мышц в конечности, производящей движение, затем С. распространяется и на другие группы мышц. Локальный тонический спазм мышц пальцев и кисти наблюдается иногда во время длительного письма (см. Писчий спазм) или при игре на музыкальных инструментах. С. мышц большого и указательного пальцев — дактилоспазм — наблюдается у портных, машинисток, телеграфисток, доярок, шорников, сапожников, парикмахеров. КС., связанным с длительным профессиональным напряжением, относят также блефароспазм у часовщиков, спазм мышц ног у балерин.
Генерализованные тонические С. могут протекать по типу горметонии (см.) — разновидности периодических тонических С. туловища и конечностей, возникающих при обширных церебральных поражениях. Во время горметонических С. позвоночник слегка разогнут, руки вытянуты, находятся в положении пронации, ноги разогнуты. Разновидностью генерализованных тонических С. является также децеребрационная ригидность (см.).
Генерализованные клонические С. иногда проявляются частыми ритмичными вздрагиваниями туловища и дрожанием конечностей (ранее носили название конвульсий). Разновидность клонических С. — мио-клонии характеризуются асинхронными беспорядочными, «молниеносными» сокращениями различных мышц. Миоклонии могут быть генерализованными и локальными.
Тонико-клонические содороги, сопровождающиеся утратой сознания, классифицируются клинически как большой судорожный припадок (пароксизм). В структуре судорожного припадка могут комбинироваться различные тонические и клонические С. Структура судорожных припадков у новорожденных, грудных детей и детей более старшего возраста имеет специфические особенности. Судорожные пароксизмы у новорожденных проявляются молниеносными, генерализованными тоническими и клоническими С., к-рые легко принять за обычные движения новорожденного: мигание, зажмуривание век, отведение глаз в стороны, подергивания глазных яблок, причмокивание, сосание, движения руками, напоминающие плавание или греблю, движения ногами, напоминающие езду на велосипеде, тоническое сокращение отдельных групп мышц конечностей. В отличие от физиологических движений, С. обычно сочетаются с вазомоторными и другими вегетативными расстройствами и сопровождаются специфическими изменениями на ЭЭГ (см. Электроэнцефалография). Тонические С. с внезапным разгибанием всех конечностей или сгибанием рук и разгибанием ног характерны для недоношенных новорожденных, у доношенных такие пароксизмы часто свидетельствуют о кровоизлиянии в желудочки мозга.
Генерализованные клонические С.— попеременные сокращения отдельных групп мышц, мигрирующих от одной части тела к другой, нередко наблюдаются у доношенных новорожденных.
Миоклонический тип С. у новорожденных характеризуется одиночными или множественными подергиваниями верхних или нижних конечностей с тенденцией к их сгибанию. Эти приступы обычно сопровождаются вскрикиваниями, изменением окраски кожи.
После периода новорожденности двигательный компонент судорожного припадка становится более выраженным. Для грудных детей более характерны общие тонические припадки — так наз. инфантильные спазмы, характеризующиеся двусторонним симметричным сокращением мышц. Флексорные спазмы носят также название пропульсивных припадков или «салаамовых припадков». Во время пароксизма происходит внезапное сгибание шеи, туловища, рук, к-рые сгибаются и приводятся к телу (или, наоборот, отводятся). Экстензорные спазмы (ретропульсивные припадки) проявляются резким разгибанием головы и туловища, отведением рук. К инфантильным спазмам относят также частичные, фрагментарные формы С.— кивки, вздрагивания, сгибание и разгибание рук и ног. Все формы инфантильных спазмов могут сочетаться между собой, их отличительной чертой является склонность к серийности. Продолжительность С. может быть от доли секунды до нескольких секунд. Серия приступов длится от нескольких секунд до 20 мин. и более. За сутки число пароксизмов колеблется от единичных до нескольких сот и даже тысяч. С. возникают чаще всего перед засыпанием или после пробуждения. Инфантильные С. могут сопровождаться криком, гримасой улыбки, испуганным выражением лица, закатыванием глаз, дрожанием век, бледностью или покраснением лица, временной остановкой дыхания. При частых серийных приступах дети заторможены, иногда наблюдается потеря сознания. После трехлетнего возраста инфантильные спазмы встречаются редко.
Большие судорожные припадки у детей раннего возраста чаще носят абортивный характер; в структуре припадка преобладает тонический компонент. Приступы могут сопровождаться подъемом температуры, рвотой, болями в животе и другими вегетативными симптомами.
Поствакцинальные С. возникают через несколько часов после прививки или на 1—3-й день и лишь в единичных случаях в более поздние сроки. С. обычно локальные или малые пропульсивные. После вакцинации против кори С. могут наблюдаться в период подъема температуры на 6—7-й день и носят характер одиночных тонико-клонических приступов.
Фебрильные С. возникают на фоне заболеваний, протекающих с высокой температурой (см. Гипертермический синдром). Частота фебрильных судорог у детей достигает 8—10%. С. могут носить генерализованный характер с преобладанием в структуре приступа тонического компонента, либо быть очаговыми. В 50% случаев фебрильные С. при гипертермии могут повторяться. В случаях возникновения повторных фебрильных припадков и появления припадков вне состояния гипертермии, риск развития в дальнейшем эпилепсии значительно повышается.
У детей с повышенной возбудимостью нервной системы в возрасте от 7—8 мес. до 2 лет наблюдаются респираторные аффективные С. Возникновение таких С. провоцируется испугом, сильной болью, гневом. Во время крика наступает задержка дыхания на вдохе (инспираторная остановка дыхания), развивается цианоз, голова запрокидывается назад, зрачки расширяются, на несколько секунд утрачивается сознание. Вследствие развивающейся гипоксии может возникнуть генерализованный судорожный припадок. С. можно предупредить переключением внимания ребенка в момент крика. Примерно у 50% детей с аффективно-респираторными С. наблюдаются эмоциональные и поведенческие нарушения.
Диагноз судорожных состояний предусматривает, прежде всего, выяснение причины возникновения С., т. е. диагностику основного заболевания. С этой целью всем больным, имевшим хотя бы однократный судорожный пароксизм, проводят комплексное клиническое обследование, включающее электро-физиологические, рентгенологические, биохимические, цитологические исследования. Важное место принадлежит анамнезу, на основании которого выясняют преморбидные особенности больного, факторы, способствующие возникновению у него С., характер судорожного синдрома, наличие С. и их аналогов и других неврол. нарушений у родственников больного. Уточнению характера основного патологического процесса, объективизации наличия судорожной активности мозга помогает электроэнцефалография (см.). На ЭЭГ при С. регистрируются пароксизмальные разряды высокой амплитуды, с заостренной формой волн и пиками, возникающие изолированно или в сочетании со следовой медленной волной. Форма пароксизма на ЭЭГ в некоторой мере зависит от характера судорожных приступов. Так, для инфантильных спазмов в ЭЭГ характерны нерегулярные высоковольтные колебания, одиночные и множественные пики и острые волны. Для больших приступов более типичны симметричные усиливающиеся комплексы медленных волн. Для выявления скрытой судорожной готовности проводят «активацию ЭЭГ», применяя гипервентиляцию, ритмические световые и звуковые раздражения. При судорожном синдроме, в отличие от эпилепсии, электроэнцефало-графические изменения в межприступном периоде могут быть непостоянными, что имеет большое диагностическое значение. В раннем детском возрасте выявление на ЭЭГ признаков, отражающих судорожную готовность головного мозга, затруднено в связи с нестабильностью и нечеткостью картины биопотенциалов вследствие незрелости центральной нервной системы. Поэтому в этом периоде основная роль в диагностике отводится тщательному клин, обследованию больного.
Лечение С. следует проводить параллельно с лечением основного заболевания. Выбор противосудорожных средств (см.) производят исходя из состояния больного, структуры судорожных припадков. При назначении препаратов учитывают возраст больного, его вес, время возникновения приступов (ночные, дневные).
Лечение начинают с малых доз лекарственных средств, постепенно увеличивая их до минимальной эффективной дозы. Основным противосудорожным средством является фенобарбитал. При генерализованных судорожных припадках могут быть также применены гексамидин, дифенин, бензонал, хлоракон. При частых приступах применяют сочетание этих средств с транквилизаторами (диазепам, хлордиазепоксид, тиоридазин и др.), бурой, кофеином, папаверином, экстрактом белладонны, глюконатом кальция и др. При очаговых корковых припадках, а также клонических генерализованных судорогах рекомендуется бензонал или его комбинации с другими противосудорожными средствами. При малых пропульсивных припадках применяют суксилеп, пикнолепсин, нитразепам (радедорм), диазепам (седуксен) и др. Хорошим противосудорожным эффектом при этих формах пароксизмов обладают гормональные препараты (АКТГ, гидрокортизон, преднизолон, дексаметазон). Лечение С. следует проводить длительно: после полного исчезновения приступов противосу-дорожное лечение продолжают не менее двух лет. При отмене лекарственных средств важно учитывать показатели ЭЭГ. Недопустимы неоправданные перерывы в лечении, так как резкая отмена противосудорожных средств может привести к развитию эпилептического статуса. Не рекомендуется снижать дозу лекарственных средств в период соматических или инфекционных заболеваний. При лечении С. наряду с противосудорожными средствами следует периодически назначать дегидратационную терапию (см.) — диакарб, глицерол, магния сульфат, лазикс. При длительном применении противосудорожных средств необходим строгий контроль за общим состоянием больного и проведение ЭЭГ.
С. у новорожденных являются показанием для экстренных лечебных мероприятий, т. к. они могут быстро привести к отеку мозга и угнетению жизненно важных функций организма. В связи с тем, что С. у новорожденных чаще всего обусловлены нарушением обмена веществ купирование их до выяснения этиол. фактора следует начинать с введения парентерально 10—20% р-ра глюкозы, 10% р-ра глюконата кальция, 25% р-ра магния сульфата до прекращения С. Если введение метаболитов не дает желаемого эффекта, вводят противосудорожные средства — диазепам, 2,5% р-р аминазина или его комбинацию с р-ром пипольфе-на и 0,5% р-ром новокаина. После снятия судорог переходят на поддерживающую терапию фенобарбиталом и принимают все необходимые меры для постановки этиологического диагноза. При фебрильных судорогах в остром периоде наряду с жаропонижающими средствами необходимо назначать противосудорожные и дегидратирующие средства соответственно весу тела и возрасту ребенка. Вопрос о целесообразности назначения противосудорожных средств после первого фебрильного припадка с целью предупреждения повторных приступов и трансформации фебрильных судорог в эпилепсию должен решаться индивидуально в зависимости от возраста ребенка, его преморбидного состояния, характера и длительности судорожного приступа, изменений на ЭЭГ. При возникновении у ребенка второго судорожного припадка, не связанного с гипертермией, его следует лечить длительно, как больного эпилепсией.
Прогноз зависит от причин, вызвавших судороги, возраста больного, характера приступов и эффективности лечения. С., возникающие на фоне органического поражения нервной системы, обычно имеют тенденцию к прогредиентному течению. Они становятся полиморфными, учащаются и всегда утяжеляют течение основного заболевания. Прогноз неблагоприятен при частых генерализованных, длительных очаговых приступах и судорожном статусе. Рано начатое дифференцированное лечение, успешный подбор эквивалентных соотношений лекарственных средств приводит к длительным ремиссиям и улучшает прогноз.
См. также Спазм.
Библиография:
Бадалян Л. О., Журба Л. Т. и Всеволожская H. М. Руководство по неврологии раннего детского возраста, с. 417, Киев, 1980; Болдыpев А. И. Эпилепсия у взрослых, М., 1971; он же, Эпилептические синдромы, М., 1976; Гасто М. Терминологический словарь по эпилепсии, пер. с англ., ч. 1, М., 1975; Григорян В. 3. О патогенезе судорожных припадков, Журн. эксперим. и клин, мед., т. 12, № 5, с. 3, 1972, библиогр.; Давиденков С. Н. Клинические лекции по нервным болезням, в. 2, с. 5, Л., 1956; Долина С. А. и Аршавский А. А. Современные представления о механизмах развития и прекращения судорожного припадка, Усп. физиол. наук, т. 6, № 2, с. 56, 1975, библиогр.; Дьячкова А. Я. О биохимической сущности процесса возбуждения и развития судорог, Журн. невропат, и психиат., т. 72, № 2, с. 161, 1972; Ермакова И. А. Уровень осмотического давления плазмы крови и спинномозговой жидкости при судорожных состояниях у детей, Педиатрия, № 6, с. 59, 1971; Карлов В. А. Лекции по эпилепсии, М., 1976; Кругликов Р. И., Мыслободский М. С. и Эзрохи В. Л. Судорожная активность, М.,1970; Окуджава В. М. Основные нейрофизиологические механизмы эпилептической активности, Тбилиси, 1969; Проппер Н. И. Физиологический механизм судорожного припадка, Арх. биол. наук, т. 38, № 1, с. 49, 1935; Шелихов В. Н. Электро-физиологическое изучение роли подкорковых образований в генерализации возбуждения в коре больших полушарий, Журн. невропат, и психиат., т. 60, №2, с. 145, 1960; Эди М. Ж. и Тайрер Дж. Противосудорожная терапия, пер. с англ., М., 1983; Advances in epileptology, 1977, ed. by H. Meinardi a. A. J. Rowan, Amsterdam, 1978; Brain W. R. Brain’s diseases of the nervous system, Oxford, 1977; Dennis J. Neonatal convulsions, Aetiology, late neonatal status and long-term outcome, Develop. Med. Child. Neurol., v. 20, p. 143, 1978; Epilepsie, hrsg. v. H. Doose u. G. Gross-Selbeck, Stuttgart, 1979; Freeman J. M. Febrile seizures, an end to confusion, Pediatrics, v. 61, p. 806, 1978; Heilman К. M. Handbook for differential diagnosis of neurologic signs and symptoms, N. Y., 1977; Lacy J. R. a. Penry J. K. Infantile spasms, N. Y., 1976; Rabending G. u. a. Epilepsien, Lpz., 1981; Rodin E. A. The prognosis of patients with epilepsy, Springfield, 1968.
Л. О. Бадалян, E. Л. Голубева (пат., физ,).,
Прогноз
Прогноз при эпилепсии в случае соблюдения врачебных рекомендаций, своевременном приёме препаратов, благоприятный. Для этого человеку важно сохранять бережное отношение к своему здоровью: поддерживать режим дня, иметь полноценный сон, не допускать перенапряжений, полностью отказаться от вредных привычек, таких как сигареты и алкоголь.
Потеря трудоспособности зависит от частоты приступов: если они эпизодические и происходят в ночное время, то никаких противопоказаний к выполнению рабочих функций не имеется. Дневные приступы с потерей сознания являются причиной ограниченности в выборе работы.
В большинстве клиник больных эпилепсией наблюдают неврологи или психотерапевты, которым подчас сложно разобраться в деталях диагностики и тонкостях лечения этого заболевания. Только для одного ЭЭГ нужен огромный опыт и умения профессионала. Поэтому в Юсуповской больнице работают узкоспециализированные врачи-эпилептологи, которые могут ответить на все волнующие вас вопросы. Записаться к ним на консультацию можно по телефону Юсуповской больницы.
Записаться на приём