Опубликовано: 19.10.2021 13:10:00 Обновлено: 19.10.2021
Порок сердца – это деформация и патологические изменения в структуре клапанов, перегородок и стенок камер, которые ведут к неправильной работе органа и нарушению внутрисердечной гемодинамики.
Заболевание бывает врожденным и приобретенным. Вероятность передачи врожденного порока сердца от матери ребенку составляет от 3% до 50%. У клинически здоровых родителей риск рождения ребенка с такой патологией равен 1% [1].
Порок сердца связан с высоким риском внутриутробной и детской смертности, внезапной смерти у пациентов старшего возраста, а также снижает качество жизни и трудоспособность, приводит к инвалидизации.
Профилактика заболевания включает грамотное планирование беременности, здоровый образ жизни, своевременную диагностику и лечение патологии на ранних стадиях. Наиболее эффективной терапией считается хирургическое вмешательство.
Классификация и причины пороков сердца
По происхождению выделяют два основных класса этого заболевания.
Врожденный порок сердца развивается у детей между третьей и восьмой неделями беременности из-за неправильного формирования органа. Такие патологии могут стать причиной спонтанных абортов или рождения мертвого ребенка. Кроме того, к факторам риска относятся:
- со стороны родителей: алкогольная или наркотическая зависимость, генетическая предрасположенность;
- со стороны матери: неправильное питание, перенесенные инфекции (сифилис, корь, краснуха), прием некоторых лекарств, нарушения обмена веществ (ожирение, диабет, фенилкетонурия), хронические заболевания (поражения дыхательной и сердечно-сосудистой систем), плохая экология, работа на вредном производстве.
Приобретенные пороки сердца развиваются в течение жизни. Они вызваны функциональными и структурными изменениями в органе при инфекционных поражениях, воспалительных и аутоиммунных процессах в его тканях. Также провоцирующим фактором считается избыточная нагрузка на камеры сердца, например, когда одна камера вынуждена перекачивать кровь через суженную аорту, когда в камеру поступает дополнительный объем крови из другой камеры при несрастании отверстия между ними или при недостаточности клапана.
По локализации дефекта различают:
- при врожденном пороке сердца: дефект межпредсердной перегородки, дефект межжелудочковой перегородки, открытый артериальный проток, сужение аорты и тетрада Фалло;
- при приобретенном пороке сердца: атеросклеротическая, сифилитическая, ревматическая формы или патология, вызванная эндокардитом, сепсисом, аутоиммунными реакциями и др.
По степени выраженности нарушения гемодинамики внутри сердца различают умеренную и выраженную патологию или порок без влияния на движение крови внутри органа.
По общей оценке гемодинамики пороки сердца бывают компенсированными, субкомпенсированными или декомпенсированными.
По числу пораженных клапанов выделяют многоклапанный (трикуспидальный или митральный) или комбинированный порок сердца (с вовлечением обоих клапанов и/или аорты).
Что такое порок сердца?
Сердце разделено на две половины. Одна из них питает малый круг кровообращения, в котором венозная кровь насыщается кислородом, а другая – большой круг кровообращения, который питает все ткани и органы. Срединная перегородка не дает венозной и артериальной крови смешиваться. Каждая половина имеет в своем составе предсердие и желудочек, а также систему клапанов. Вместе этот комплекс обеспечивает упорядоченное поступательное движение крови в выбранном направлении. Достаточно появиться повреждению в одной из упомянутых структур, и вся отработанная система кровообращения будет нарушена. Ткани и органы будут получать недостаточно кислорода и питания.
Симптомы порока сердца
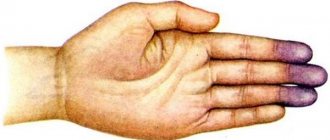
При незначительном нарушении симптомы заболевания длительное время не проявляются. Если гемодинамика серьезно нарушена, то отмечаются одышка, синюшность кожи, отеки, боли в области сердца, учащенное сердцебиение, беспричинный кашель, повышенная утомляемость, ухудшение трудоспособности, головокружение и обмороки, повышенное или пониженное артериальное давление. При аускультации также выявляют шум в сердце.
У новорожденных порок сердца проявляется появлением синюшности при кормлении грудью, холодными конечностями и кончиком носа, плохим прибавлением веса, отставанием в развитии.
Лечение
Вылечить порок сердца с помощью консервативных методов невозможно, однако многие ППС можно компенсировать приемом медикаментов:
- антибактериальная терапия;
- иммунная терапия;
- ингибиторы АПФ – для стабилизации повышенного давления;
- бета-адреноблокаторы – снижают ЧСС, стабилизируют АД, повышают устойчивость миокарда к кислородному голоданию и т.п.;
- мочегонные препараты – для устранения отеков;
- антиаритмические препараты;
- антикоагулянтные средства.
Когда медикаментозное лечение не в состоянии компенсировать имеющиеся патологии, назначают хирургическую операцию по протезированию или реконструкции клапанов. Для этого используют механические или биологические протезирующие структуры.
На заметку!
В отношении ВПС есть одно исключение – открытый артериальный проток можно полностью ликвидировать медикаментозным путем, но только если начать лечение в первые сутки после рождения ребенка. Все остальное лечат только с помощью хирургических вмешательств.
Диагностика пороков сердца
Врач может заподозрить заболевание при первичном осмотре по таким внешним признакам, как синюшность или бледность кожи, одышка в покое. При аускультации выслушиваются характерный шум в сердце или нарушения ритма. С помощью пальпации врач выявляет отеки, пульсацию вен, границы печени. Перкуторно прослушиваются легкие и сердечные тоны, определяются границы сердца.
Важное значение имеет сбор анамнеза: жалобы пациента (для детей – симптомы, которые наблюдаются родителями), хронические, наследственные и перенесенные инфекционные заболевания.
Для подтверждения и уточнения диагноза проводят дополнительные обследования.
Лабораторная диагностика порока сердца включает общий анализ крови (лейкоформула, гематокрит), анализ мочи по Нечипоренко. Из инструментальных методов применяют электрокардиограмму, суточный мониторинг по Холтеру, УЗИ сердца, рентгенографию органов грудной клетки, МРТ сердца и крупных сосудов, ЭХО-КГ.
Для планирующих беременность и беременных женщин рекомендуется пройти специальный комплекс обследований:
- общий анализ крови, группа крови и резус-фактор, антитела к резус-фактору;
- цитологическое исследование мазков с шейки матки и цервикального канала;
- тест на TORCH-инфекции (токсоплазмоз, краснуха, цитомегаловирусная инфекция, герпетическая инфекция);
- для исключения почечной недостаточности: биохимический анализ крови (креатинин, мочевина, калий, кальций, фосфор, триглицериды, щелочная фосфатаза, холестерин, глюкоза), УЗИ органов малого таза, КТ и МРТ органов брюшной полости;
- тест на ассоциированный с беременностью плазменный белок;
- молекулярное исследование числа Х-хромосом;
- генетический тест на определение полиморфизмов, ассоциированных с риском развития артериальной гипертензии (гипертонии) в крови.
«Синий или белый»: какими бывают пороки сердца у детей?
Пороки сердца требуют пристального внимания. Столкнувшись с таким диагнозом у детей, родители могут испытывать растерянность. Разобраться в вопросе нам поможет детский кардиолог «Клиники Эксперт» Смоленск Татьяна Михайловна Фролова.
— Что такое порок сердца у ребёнка и чем он опасен?
— Пороки сердца – это структурные аномалии сердца и крупных сосудов. Они могут быть врождёнными и приобретёнными. У детей чаще встречаются врождённые пороки сердца.
Пороки сердца различаются по степени тяжести. Существуют критические пороки, при которых нарушения гемодинамики несовместимы с жизнью. В таком случае при отсутствии своевременной помощи смерть наступает в первые часы или дни после рождения. Если порок сердца не является критическим, он всё же представляет опасность: сердце испытывает повышенную нагрузку, это приводит к дистрофии миокарда, хронической сердечной недостаточности, ранней инвалидизации.
Пороки сердца – это структурные аномалии сердца и крупных сосудов. Они могут быть врождёнными и приобретёнными. У детей чаще встречаются врождённые пороки сердца.
— Что означает «порок сердца синего/белого (бледного) типа»?
— Это одна из классификаций. Такое деление предложила Американская кардиологическая ассоциация. К белому, или бледному типу относят те пороки сердца, при которых венозная и артериальная кровь не смешивается, либо артериальная кровь попадает в венозное русло (нет кислородного голодания организма). При синих пороках венозная кровь смешивается с артериальной, в результате чего содержание кислорода резко уменьшается, возникает цианоз, организм испытывает значительное кислородное голодание. Обычно именно пороки синего типа бывают наиболее тяжёлыми.
— Используется ли такое деление сейчас?
— Да, это одна из возможных классификаций врождённых пороков сердца у детей.
— Какие врождённые пороки сердца особенно распространены?
— Чаще всего встречаются дефект межжелудочковой перегородки (около 40 % случаев), дефект межпредсердной перегородки (около 11 % случаев) и открытый артериальный проток (около 10 % случаев).
— Всегда ли симптомы врождённых пороков сердца заметны сразу после рождения ребёнка?
— Это зависит от того, насколько выражены нарушения гемодинамики. Тяжёлые пороки сердца заметны сразу. Если нарушения гемодинамики незначительны, внешних признаков может не быть. Однако и такие пороки нельзя оставлять без внимания. Для своевременной диагностики пороков сердца у детей введён обязательный скрининг: до года ребёнку непременно делают эхокардиографию.
«УЗИ сердца и эхокардиография — это одно и то же». Цитата из материала «О чём расскажет УЗИ сердца»
— Каковы причины возникновения пороков сердца у детей?
— 90 % врождённых пороков сердца имеют несколько сочетанных причин для развития (мультифакториальная теория возникновения). К причинам врождённых пороков сердца относятся заболевания матери (артериальная гипертония, сахарный диабет, нарушения обмена веществ, предшествующие выкидыши и т. п.), вредные привычки (курение, употребление алкоголя и наркотических веществ), перенесённые инфекционные заболевания, особенно на ранних сроках беременности (ведь сердце плода формируется уже с 5 недели). Наиболее опасны такие инфекции как краснуха, вирус Коксаки и цитомегаловирус, вирусные инфекции с подъёмом температуры в первом триместре беременности у матери.
Читайте материал по теме: Чем опасны ТОРЧ-инфекции?
Нельзя забывать о тератогенном действии некоторых лекарственных препаратов (например, противоэпилептических средств, лития, талидомида, витамина А, изотретиноина, сульфазалазина, ибупрофена, триметоприма) и о токсическом эффекте при постоянном контакте с некоторыми веществами на вредном производстве (лаками, красками).
Около 8-12 % врождённых пороков сердца связаны с хромосомными аномалиями (синдром Дауна, Эдвардса, Патау и др.) и лишь 2 % имеют наследственный характер (при наличии в семье родственников с подобными пороками сердца).
Приобретённые пороки сердца у детей – результат осложнения тяжёлых заболеваний. Чаще всего к формированию порока приводят следующие патологии: ревматическая лихорадка, инфекционный эндокардит, системные заболевания соединительной ткани (в том числе наследственная дисплазия соединительной ткани), кардиомиопатии (гипертрофическая и дилатационная).
— Татьяна Михайловна, в каких случаях стоит идти к кардиологу, чтобы исключить приобретённый порок сердца? Каковы признаки порока сердца у ребёнка, что должно насторожить родителей?
— Как я уже сказала, приобретённые пороки сердца – последствия тяжёлых болезней. Обычно при таких заболеваниях дети уже находятся под наблюдением врача. Медики знают о возможных осложнениях системных заболеваний.
Особого внимания требует дисплазия соединительной ткани, поскольку изменения со стороны сердца могут долгое время протекать бессимптомно. В этом случае родителям надо обратить внимание на такие признаки, как быстрая утомляемость, снижение переносимости физических нагрузок, одышка. Подобные проявления могут быть и у не диагностированных вовремя врождённых пороков сердца. Поэтому надо обращать внимание на такие симптомы. И обязательно своевременно проходить диспансеризацию.
Одним из симптомов порока сердца у ребёнка может быть шум в сердце. Подробнее об этом читайте в нашей статье
— Расскажите, пожалуйста, о методах лечения пороков сердца. Возможна ли полная компенсация нарушений гемодинамики?
— Методы лечения делятся на хирургические и терапевтические. Хирургические, в свою очередь, могут быть радикальными или вспомогательными. Радикальные операции направлены на полное устранение порока. Происходит нормализация кровообращения, пациенты впоследствии могут вести обычный образ жизни, заниматься спортом.
В случае, если сразу невозможно провести полное устранение порока, делают операцию по коррекции гемодинамики. Вспомогательная операция позволяет уменьшить нагрузку на сердце и подготовиться к радикальной операции.
Консервативные (терапевтические) меры направлены на то, чтобы уменьшить нагрузку, улучшить питание сердца и подготовиться к операции. Полностью устранить порок только при помощи консервативных методов нельзя.
Записаться на приём к детскому кардиологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовала Дарья Ушкова
Для справки:
Фролова Татьяна Михайловна
Выпускница педиатрического факультета Оренбургской государственной медицинской академии 1997 года.
В 1998 году окончила интернатуру по специальности «Педиатрия».
В 1999-2001 годах проходила заочную аспирантуру, имеет учёную степень кандидата медицинских наук.
В 2014 году — профессиональная переподготовка по специальности «Детская кардиология», в 2017-м — по специальности «Функциональная диагностика».
В настоящее время занимает должность детского кардиолога и врача функциональной диагностики в «Клиника Эксперт» Смоленск. Принимает по адресу: ул. 8 Марта, д. 20
Редакция рекомендует:
Больше не приговор! Врождённые пороки сердца у детей: выявить и вылечить
Пролапс митрального клапана: опасен или безопасен?
Как подготовиться к беременности?
Часто – это сколько? На приёме у педиатра — часто болеющий ребёнок
Лечение порока сердца
При врожденной патологии диагноз обычно известен еще до родов. Эффективным считается только хирургическое лечение, направленное на полное устранение причины. Чем раньше будет проведена операция по коррекции порока сердца, тем больше шансов на то, что дефект не скажется на развитии ребенка, и тем меньше риск послеоперационных осложнений. Если такое вмешательство невозможно, то ребенку назначают специальный режим физической активности и питания.
Тактика лечения приобретенного заболевания предусматривает комплексный подход. В этой подгруппе пациентов сначала применяют медикаментозное (симптоматическое) лечение, диетотерапию, коррекцию образа жизни. При отсутствии эффекта, ухудшении симптомов или риске осложнений назначают операцию.
Выделяют несколько видов хирургического вмешательства при пороках сердца:
- шунтирование (создание нового пути для кровотока в обход пораженного участка сосуда);
- эндопротезирование (замена пораженного клапана протезом);
- разделение (вальвулопластика) и рассечение (вальвулотомия) створок клапанов.
Классификация
По типу повреждений пороки бывают:
- с дефектом перегородки;
- с дефектом клапана.
По своей обширности нарушения структуры сердца могут быть простыми, сложными и комбинированными, а по уровню гипоксии – белыми, когда снабжение клеток кислородом поддерживается на достаточном уровне, и синими (с цианозом). В последнем случае, во избежание смертельного исхода или непоправимого разрушения мозговых структур, проводят срочное хирургическое вмешательство.
Классификация, предложенная Нью-Йоркской ассоциацией кардиохирургов выделяет 4 класса сложности сердечных пороков:
- Первый класс – порок имеется, но серьезные изменения анатомии сердца отсутствуют. Операция не требуется.
- Второй класс – изменения со стороны отделов сердца обратимы, другие повреждения организма, вызванные пороком, отсутствуют. Вероятность успеха после хирургического вмешательства – 100%.
- Третий класс – необратимые отклонения анатомии сердца и обратимые нарушения в других органах.
- Четвертый класс – все изменения со стороны сердца и внутренних органов носят необратимый характер. Высокий риск смертельного исхода.
Кроме того, все пороки сердца условно можно разделить на 2 группы:
- Врожденные – формируется в результате генетических мутаций или как следствие нарушений внутриутробного развития. Диагностируются в детском возрасте.
- Приобретенные – проявляются в изначально здоровом организме в течение жизни. Часто являются результатом осложнений после болезни, перенесенной травмы.
Прогноз при пороке сердца
Ввиду серьезности заболевания остро встает вопрос о том, сколько живут пациенты с пороком сердца и как увеличить продолжительность их жизни.
Согласно статистике, 25% детей с врожденной патологией умирают в раннем младенчестве и еще порядка 50% – на первом году жизни. Без лечения до подросткового возраста доживают около 10% детей. Благодаря современным технологиям до 80% людей с врожденным пороком сердца доживают до средних лет [2].
При клапанных пороках сердца отмечается высокий процент внезапной смерти, поэтому своевременность хирургического лечения в этой подгруппе пациентов играет решающую роль.
Приобретенная патология может проявиться в позднем возрасте. Продолжительность жизни в этом случае зависит от общего состояния здоровья пациента, физической выносливости, индивидуальных особенностей, условий жизни и работы.
Диагностика
Базовый комплекс диагностических процедур при выявлении порока сердца:
- опрос на предмет жалоб и сбор анамнеза;
- осмотр пациента с пальпацией, прослушиванием и простукиванием грудной клетки;
- ЭКГ сердца;
- эхокардиография – ультразвуковое обследование;
- рентген грудной клетки.
Для новорожденных с пороком сердца характерна малая масса тела, низкая физическая активность, характерное посинение носогубного треугольника.
При обследовании на порок сердца, симптомы у взрослых пациентов достаточно специфичны:
- затрудненное дыхание, особенно в положении лежа;
- быстрая утомляемость при низкой физической активности;
- постоянная сонливость, головокружения, возможны обмороки;
- отеки тканей, наиболее выраженные в области ног;
- частые приступы стенокардии;
- проблемы с печенью – возможны боли в правом подреберье;
- частые инфекции;
- синдром барабанных палочек – крайние фаланги пальцев рук имеют характерную закругленно-утолщенную форму (признак хронического нарушения кровообращения в организме).
Помимо общих симптомов порока сердца существуют и специфические для отдельных его форм симптомы:
- ярко выраженный румянец на фоне общей бледности лица – при митральном стенозе;
- ложный атлетизм с нормально развитой верхней частью тела и ослабленной мускулатурой нижних конечностей – при коарктации (сужении) аорты;
- «сердечный горб» (выпячивание грудной клетки) – при дефектах сердечной перегородки.
Профилактика и рекомендации при пороках сердца
Врожденный порок сердца можно предотвратить только путем комплексной оценки состояния здоровья родителей при планировании беременности, соблюдения полноценной диеты и надлежащих условий для беременной женщины.
Профилактика приобретенного порока сердца заключается в своевременном и полном излечении основного заболевания, вызвавшего патологию. Общие рекомендации включают соблюдение кардиотрофической диеты, отказ от курения и алкоголя, умеренные физические нагрузки, избегание простудных и инфекционных заболеваний, прохождение регулярного осмотра у кардиолога.
Профилактические меры
Профилактика приобретенных пороков заключается в здоровом образе жизни. Он позволяет не только укрепить защиту организма от инфекций, но и усилить его регенеративные возможности в случае травматических повреждений. Основные рекомендации:
- Придерживайтесь правильного рациона питания с достаточным количеством витаминов, микроэлементов, ПНЖК – употребляйте больше свежих овощей , фруктов, зелени, нежирной рыбы, круп грубого помола.
- Регулярно практикуйте умеренные физические нагрузки – кардиотренировки в тренажерном зале, скандинавская ходьба и даже просто прогулки на свежем воздухе постепенно укрепят сердечную мышцу. При наличии патологий опорно-двигательного аппарата можно заняться плаванием и аквааэробикой.
- Контролируйте уровень артериального давления. Вовремя купируйте его скачки специально подобранными препаратами.
- Отслеживайте функциональную активность внутренних органов и систем – в первую очередь щитовидной железы, почек, печени.
- По возможности, избегайте стрессов, формируйте вокруг себя комфортную в психологическом плане среду – интересная работа, увлекательное хобби, приятные люди.
Профилактика врожденных пороков касается в первую очередь будущих родителей. Перед зачатием ребенка, а также все время беременности (особенно опасен первый триместр) будущей матери следует придерживаться следующих правил подготовки:
- Откажитесь от курения не только в качестве активного курильщика, но и в виде пассивного вдыхания дыма – пребывание в задымленных табачным дымом помещениях может оказаться для будущего малыша столь же опасно.
- Прекратите прием алкоголя в любом его проявлении – крепкие напитки, алкогольсодержащие продукты, а также лекарства на основе спирта могут оказывать тератогенный эффект на плод.
- Пройдите обследование на предмет хронических инфекций – герпеса, токсоплазм, цитомегаловируса и т.п. и при необходимости пройдите курс лечения.
- Перед тем, как забеременеть, сделайте вакцинацию от таких заболеваний, как краснуха (наиболее опасна), ветряная оспа, паротит, корь, гепатит В, полиомиелит, а также дополнительно от дифтерии и столбняка. Если вы уже переболели одной из детских инфекций, список можно сократить. Ни в коем случае не делайте прививки уже во время беременности – для плода вакцина не менее опасна, чем полноценный вирус.
- Если вы принимаете потенциально опасные для плода лекарственные препараты, проконсультируйтесь с врачом и замените их на время беременности на более щадящие.
В случае приема наркотических средств может потребоваться дополнительный курс лечения и восстановительной терапии. Беременность на фоне наркотической зависимости несет прямую угрозу нормальному развитию ребенка.