Кардиомиопатией называют первичное поражение миокарда, не обусловленное воспалительным, опухолевым или ишемическим процессом. Зачастую патология имеет невыясненную этиологию. Для постановки пациенту диагноза «кардиомиопатия» необходимо исключить другие заболевания: врожденные аномалии развития, клапанные пороки сердца, поражение, обусловленное системными сосудистыми заболеваниями, артериальную гипертонию, перикардит и др. В зависимости от характера анатомических и функциональных изменений сердечной мышцы различают следующие типы кардиомиопатии:
- дилатационная (застойная);
- гипертрофическая (может быть асимметричной и симметричной, обструктивной и необструктивной);
- рестриктивная (различают облитерирующую и диффузную);
- аритмогенная правожелудочковая.
Причины
Этиология данной патологии на сегодняшний день изучена не до конца. Существует ряд вероятных причин, способных вызвать развитие кардиомиопатии:
- наследственная предрасположенность (генетический дефект, который обуславливает неправильное формирование и функционирование мышечных волокон миокарда);
- различные вирусные инфекции (Коксаки, герпес, грипп и др.);
- ранее перенесенный миокардит;
- поражение клеток сердца токсинами и аллергенами;
- нарушения эндокринной регуляции (негативное действие соматотропного гормона и катехоламинов);
- нарушения иммунной системы.
Виды и симптомы кардиомиопатии
Дилатационная
Явные симптомы кардиомиопатии данного вида отсутствуют до момента развития сердечной недостаточности. Проявления заболевания зависят от вовлеченности одной или обеих камер сердца в начинающийся патологический процесс. В связи с возникающим при кардиомиопатии дефицитом кислорода возникает одышка, повышается утомляемость, увеличивается ЧСС. На начальной стадии заболевания перечисленные симптомы связаны только с воздействием физической нагрузки, а со временем они проявляются и в состоянии покоя. Возникают бессонница, головокружение, боль в груди и под левой лопаткой, отеки.
Гипертрофическая
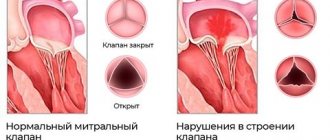
При данной патологии нарушается расслабление (уменьшение растяжимости) камер сердца ухудшается кровообращение, меняется форма левого желудочка, утолщается перегородка, в результате повышается давление, а стенки выносящего тракта становятся все тоньше. Симптомами кардиомиопатии гипертрофического типа, наряду с одышкой и болью в груди, являются склонность больного к обморокам, усиленное сердцебиение. При такой патологии нарушение ритма может привести даже к внезапной смерти.
Рестриктивная
На начальной стадии жалобы пациентов практически не отличаются от перечисленных для других видов кардиомиопатии. Но с течением времени отечность ног, одышка и утомляемость сменяются более тяжелыми симптомами. Печень перестает нормально функционировать, увеличивается в размерах, далее развивается водянка. Нестабильность сердечного ритма достигает такой степени, что становится причиной частых обмороков.
Аритмогенная
Наиболее распространенный симптом – желудочковая аритмия. В числе жалоб больные называют приступообразное учащенное сердцебиение, чаще всего – при значительных физических нагрузках. Пациенты с перечисленными симптомами, в чьей семье уже были зафиксированы случаи ранней смерти при таких проявлениях, относятся к группе повышенного риска.
Лечение кардиомиопатии в Центре патологии органов кровообращения
В Центре патологии органов кровообращения вы можете пройти полное обследование сердечно-сосудистой системы. При первых симптомах кардиомиопатии наши специалисты назначат специальные диагностические процедуры, исключающие подозрения на другие заболевания (дифференциальная диагностика). Такой подход поможет быстро поставить точный диагноз и начать своевременное лечение. Для этого наша клиника оснащена новейшим диагностическим и терапевтическим оборудованием мира: системой ударно-волновой терапии миокарда Cardiospec, аппаратом наружной контрпульсации Vamed ECP System premium, эргометрической системой General Electric, ультразвуковой системой MyLab 50 и многим другим.
Преимущество Центра патологии органов кровообращения — применение безоперационных методов терапии сердечных заболеваний: усиленной наружной контрпульсации, ударно-волновой терапии сердца, гипокситерапии и многого другого.
Все пациенты нашей клиники после терапии могут пройти реабилитационный курс и остаются под наблюдением опытных узкоспециализированных специалистов, опирающихся на опыт лучших отечественных кардиологов и зарубежных коллег. Это помогает улучшить прогноз заболевания, а также минимизирует возникновение послеоперационных осложнений.
Последствия и осложнения
Для всех видов кардиомиопатии характерным осложнением является прогрессирующая сердечная недостаточность. Кроме того, могут развиваться артериальная и легочная тромбоэмболии, нарушения проводимости сердца, тяжелые формы аритмии. Велик риск внезапной сердечной смерти. При наличии у больного вредных привычек, таких как табакокурение и употребление алкоголя, прогноз существенно ухудшается. На продолжительность жизни также может оказать влияние наличие тромбоэмболии и тахикардии, особенно на фоне отсутствия лечения кардиомиопатии. На сегодняшний день облегчение течения заболевания для таких больных становится возможным благодаря современным технологиям ранней диагностике.
Послеоперационная реабилитация
Восстановление после операций обычно занимает от 2-3 месяцев до полугода в зависимости от характера хирургического вмешательства. Исключением здесь является восстановление после пересадки сердца или протезирования клапанов – сроки реабилитации после этих операций значительно дольше.
Это очень важный период в лечении кардиомиопатии, поскольку при неправильных реабилитационных мерах существует вероятность возвращения симптомов заболевания. Рекомендуется сбалансированная диета, отказ от физических нагрузок, курения и алкоголя. Временно стоит воздержаться от управления автомобилем.
На протяжении всего периода реабилитации необходимо наблюдаться у кардиолога и проходить обследования. Только специалист сможет выявить развитие патологий, неисправную работу кардиостимулятора или протеза клапана сердца и вовремя предпринять меры!
Диагностика
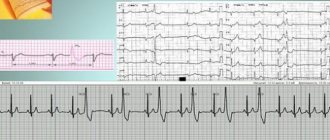
Диагностика кардиомиопатии в обязательном порядке включает описание клинической картины и данные дополнительных исследований. Самый распространенный способ – электрокардиография (ЭКГ) – позволяет зафиксировать признаки гипертрофии сердечной мышцы, выявить различные формы нарушений ритма и проводимости. Особенно информативна эхокардиография (ЭхоКГ), которая помогает определить дисфункцию миокарда. Благодаря данным рентгенографии обнаруживаются дилатация (стойкое увеличение просвета), гипертрофия (увеличение объема и массы) сердечной мышцы, а также застойные явления в легких. В некоторых случаях в рамках диагностики кардиомиопатии показано проведение вентрикулографии (рентгенологического исследования желудочковой системы), магнитно-резонансной томографии (МРТ) сердца и мультиспиральной компьютерной томографии (МСКТ), а также зондирование полостей сердца с целью забора биоматериалов для дальнейшего морфологического исследования.
Лечение
В связи с отсутствием специфической терапии лечение кардиомиопатии направлено на предотвращение несовместимых с жизнью осложнений. Если заболевание находится в стабильной фазе, все мероприятия назначаются и проводятся амбулаторно. Обязательно под наблюдением кардиолога. Показанием для периодической плановой госпитализации является наличие тяжелой сердечной недостаточности, для экстренной – развитие некупируемых пароксизмов аритмий, а также тромбоэмболия и отек легких.
Медикаментозное лечение. При различных проявлениях кардиомиопатии целесообразно назначение:
- диуретиков, которые уменьшают легочные и системные венозные застои;
- сердечных гликозидов, помогающих бороться с нарушениями сократимости и насосной функции миокарда;
- антиаритмических препаратов, помогающих скорректировать сердечный ритм;
- антикоагулянтов и антиагрегантов, позволяющих предотвратить возникновение тромбоэмболических осложнений кардиомиопатии.
Хирургическое лечение. Показано в исключительно тяжелых случаях. Среди практикуемых на сегодняшний день методов можно выделить септальную миотомию (резекцию увеличенного участка межжелудочковой перегородки) и протезирование митрального клапана, а также трансплантацию сердца целиком.
Кроме того, специалисты подчеркивают необходимость снижения физической активности, соблюдения диеты, важным условием которой является ограничение потребления животных жиров и соли. Настоятельно рекомендуется исключить вредные привычки и воздействие негативных внешних факторов. Соблюдение этих рекомендаций позволит существенно снизить нагрузку на миокард и замедлить прогрессирование сердечной недостаточности.
Рестриктивная кардиомиопатия
Рестриктивная кардиомиопатия – самая малоизученная из всех форм заболевания. На сегодняшний день эффективного хирургического лечения этого типа заболевания не существует. Пересадка сердца также не дает результата, поскольку в донорском органе через некоторое время после трансплантации возникают те же патологические процессы. Все хирургические методы направлены на продление жизни больного: ослабленный миокард поддерживается кардиостимулятором, при нарушении функций клапанов сердца проводится их протезирование.
Прогноз при кардиомиопатиях
В отношении кардиомиопатии прогноз является неблагоприятным: неуклонное прогрессирование сердечной недостаточности становится причиной высокой вероятности аритмических, тромбоэмболических осложнений, а также внезапной смерти пациента. Согласно статистике, при дилатационной кардиомиопатии 5-летняя выживаемость составляет 30 %. Планомерное лечение способно стабилизировать состояние больного на неопределенный срок. Известны также случаи превышения 10-летней выживаемости после проведения операции по трансплантации сердца. Хирургическое лечение, например, при гипертрофической кардиомиопатии, дает положительный результат, однако связано с высоким риском гибели пациента во время либо после операции. Женщинам, у которых проведенная диагностика выявила наличие кардиомиопатии, не рекомендуется беременеть, поскольку вынашивание и роды связаны с высокой вероятностью материнской смерти.
Дилатационная кардиомиопатия
Один из способов лечения дилатационной кардиомиопатии – кардиомиопластика. Для этой операции хирург берет из широчайшей мышцы спины мышечный лоскут, а затем оборачивает его вокруг сердца, таким образом частично заменяя им пораженные ткани миокарда. Во время операции устанавливается кардиостимулятор, при помощи которого синхронизируются мышечные сокращения. Кардиомиопластика помогает многим пациентам отказаться от госпитализации, увеличивает продолжительность жизни с заболеванием.
Существует также методика двухкамерной электростимуляции сердца с помощью имплантируемого электрокардиостимулятора. Операция показана пациентам с фибрилляцией предсердий и желудочков. После установки прибора улучшается внутреннее кровообращение сердца, развиваются функции желудочков.
Еще один метод лечения дилатационной кардиомиопатии – установка экстракардиального сетчатого каркаса. Такой каркас изготавливается индивидуально для каждого пациента в зависимости от размеров и анатомических особенностей сердца. Цель операции — препятствовать патологическому росту желудочков.
Радикальный хирургический метод, применяемый для лечения дилатационной кардиомиопатии, – трансплантация сердца. Показанием для трансплантации считаются низкие шансы выживаемости (менее 50%) в течение года. Прогноз – условно-благоприятный. Сегодня больные с донорским сердцем живут более 10 лет. Минус метода – большая очередь на пересадку. Часто на ожидание уходит несколько лет, которых нет у пациента с тяжелой стадией заболевания.
Профилактика
На сегодняшний день предупредительных мер для наследственной (врожденной) кардиомиопатии не существует. Однако разработаны некоторые рекомендации по снижению риска развития сопутствующих заболеваний, ухудшающих ее течение – инфаркта миокарда, артериальной гипертензии. В целом профилактика сводится к ведению здорового образа жизни, включая занятия физкультурой и отказ от табака, алкоголя. Чтобы выявить фоновое заболевание (артериальную гипертензию, гиперхолестеринемию или сахарный диабет) на его ранней стадии, важно следовать следующим рекомендациям:
- регулярно посещать врача и проходить назначаемые им обследования;
- выполнять все рекомендации специалиста по смене образа жизни, режиме дня, рационе и т. д.;
- принимать лекарственные и иные средства в строгом соответствии с назначением врача.
Для пациентов с высокой степенью риска внезапной сердечной смерти имеет большое значение своевременная имплантация кардиовертера-дефибриллятора – устройства для купирования угрожающих аритмий.
Если Вы хотите пройти диагностику или лечение разных видов кардиомиопатии под наблюдением высококвалифицированных специалистов, обращайтесь в клинику «ABC-медицина». Записаться на консультацию или задать уточняющие вопросы можно по номеру +7.
Аритмогенная кардиомиопатия
Для лечения аритмогенной кардиомиопатии применяется имплантация кардиостимуляторов, кардиовертеров-дефибрилляторов (автономный дефибриллятор для электрического разряда при остановке сердца), а также метод радиочастотной аблации. Во время этой операции пациенту под местной анестезией пунктируют вену (бедренную или подключичную) и через катетеры вводят в сердце электроды, которые воздействуют на некоторые его участки, вызывающие аритмию.
Также в некоторых случаях аритмогенной кардиомиопатии применяется вентрикулотомия – вскрытие желудочков сердца и трансплантация сердца.