- Главная
- Общая хирургия
- Гастроэзофагеальная рефлюксная болезнь
- Рефлюкс эзофагит
В результате регулярно повторяющегося спонтанного заброса в пищевод желудочного и/или кишечного содержимого, обладающего раздражающим действием, в стенке нижнего отдела пищевода развивается воспалительный процесс — рефлюкс-эзофагит. Это хроническое рецидивирующее заболевание можно отнести к наиболее распространенным среди взрослых. Рефлюкс-эзофагит диагностирован у 30% взрослых пациентов, хотя показатели весьма приблизительны, поскольку многие просто не обращаются к врачу.
Причины рефлюкс-эзофагита
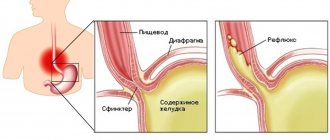
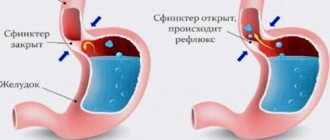
Заболевание развивается вследствие контакта содержимого желудка и двенадцатиперстной кишки со слизистой пищевода, попадающего при несостоятельности нижнего пищеводного сфинктера, расположенного на границе желудка и пищевода. В результате нарушения моторики органов гастроэзофагеальной зоны кислое желудочное содержимое, находясь в пищеводе в течение определенного времени, повреждает клетки слизистой.
Факторами, способствующими развитию рефлюкс-эзофагита, являются грыжа пищеводного отверстия диафрагмы — ГПОД, лишний вес, беременность, приводящие к повышению внутрибрюшного давления, прием некоторых медикаментов, курение.
Задать вопросы и записаться на консультацию можно по телефону: +7 (495)222-10-87
или заполните форму ниже
Спасибо, ваш вопрос успешно отправлен, скоро мы с вами свяжемся!
Задать новый вопрос
Профилактика ГЭРБ
Предугадать развитие гастроэзофагеальной рефлюксной болезни у конкретного человека невозможно. Поэтому заболевание сложно предупредить. При наличии наследственной предрасположенности для профилактики рекомендуется:
- исключить физические нагрузки, способствующие повышению давления в брюшине;
- вести здоровый образ жизнедеятельности без вредных привычек;
- закалять организм;
- своевременно лечить заболевания ЖКТ;
- регулярно проводить диагностику паразитарных инвазий и, при необходимости, проходить лечение;
- питаться правильно, порционно, регулярно и сбалансированно;
- избегать стрессов, сильных нервных потрясений;
- лечить психоэмоциональные заболевания.
Интересный факт: ежедневно на переваривание еды отводится более 10% от всей расходуемой энергии. Для ЖКТ сложнее всего переваривать алкогольную продукцию и белки животного происхождения. разгрузить желудочно-кишечный тракт можно, отказавшись от алкоголя и изменив способ готовки мясных блюд. Категорически не рекомендуется совмещать алкоголь с жирными закусками!
Смело заявить: «я вылечила ГЭРБ», могут далеко не все пациенты. Добиться полного выздоровления поможет инновационный подход к лечению в клинике АЦМД!
Симптомы
Клиническая картина зависит от выраженности воспалительного процесса и состояния сфинктера пищевода, рефлюкс-эзофагит сопровождается комплексом диспептических, пульмонологических и кардиологических нарушений. Основными симптомами рефлюкс-эзофагита являются:
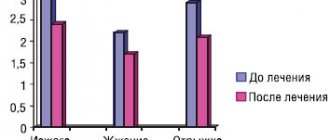
- Изжога, проявляющаяся в виде жжения за грудиной, в зоне мечевидного отростка — наиболее характерный признак, встречающийся у более чем ¾ пациентов. Неприятные и болезненные ощущения могут появляться после еды, при физической нагрузке, наклонах тела и даже в горизонтальном положении, спровоцировать изжогу может ношение тугого пояса.
- Отрыжка, возникающая после еды, газированных напитков — второй по частоте симптом рефлюкс-эзофагита. Может появляться даже в горизонтальном положении тела, но чаще — при физической нагрузке.
- Дисфагия — затрудненное прохождение пищи, возникающие при нарушении моторики верхних отделов пищеварительного тракта или при стриктуре — сужении просвета пищевода.
- Одинофагия — загрудинная или межлопаточная боль, появляющаяся при прохождении пищи по пищеводу. Болезненные ощущения могут отдавать в межреберье и даже напоминать приступ стенокардии.
- Регургитация — срыгивание, при котором содержимое желудка поступает в полость рта. Появляется независимо от положения тела и физической активности человека.
Существуют также внепищеводные проявления, касающиеся других органов, например,
- бронхолегочные: кашель, приступы дыхательного дискомфорта или удушья в ночное время; причиной является попадание небольших частиц содержимого желудка в бронхи;
- отоларингологические: осиплость голоса, признаки ринита, фарингита вследствие попадания рефлюктанта гортань;
- стоматологические: истончение зубной эмали, кариес в результате агрессивного действия кислоты.
При отсутствии лечения рефлюкс-эзофагит может стать причиной тяжелых осложнений. При повреждении стенки пищевода до подслизистого слоя существует риск образования язвы, которая может стать причиной кровотечения. Рубцы, образовавшиеся после заживления, могут привести к стриктуре — сужению пищевода.
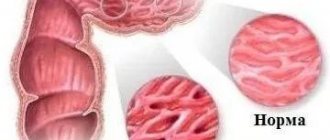
Наиболее тяжелым осложнением является синдром пищевода Барретта — плоскоклеточный эпителий, характерный для пищевода, замещается на цилиндрический, свойственный для слизистой оболочки желудка. При метаплазии вероятность развития рака возрастает более чем в 30 раз.
Классификация
Для оценки состояния пациента и унификации данных используется классификация, в зависимости от степени поражения пищевода различают несколько стадий рефлюкс-эзофагита.
- I — округлые и продольные отграниченные, не сливающиеся очаги воспаления, распространяются к слизистой оболочке пищевода от Z-линии — границы перехода многослойного плоского эпителия слизистой пищевода в цилиндрический эпителий слизистой желудка;
- II — очаги в зоне Z-линии сливаются, но не охватывают всю окружность пищевода;
- III — сливающиеся очаги, охватывающие всю поверхность слизистой;
- IV — хроническое поражение пищевода, при котором развивается фиброзный стеноз, укорочение пищевода, пептические язвы, пищевод Барретта.
Для определения стадии рефлюкс-эзофагита необходимо пройти обследование, по результатам которого назначается лечение.
Показания для госпитализации пациентов с ГЭРБ
- эзофагит степени C, D без осложнений или пищевод Баррета (госпитализация пациента в терапевтическое, гастроэнтерологическое отделения районной организации здравоохранения (далее – РОЗ), городской организации здравоохранения (далее – ГОЗ), областной организации здравоохранения (далее – ООЗ));
- эзофагит с осложнением (кровотечение, пенетрация, стеноз) (госпитализация пациента в хирургическое отделение РОЗ, ГОЗ, ООЗ);
- ГЭРБ с резистентным к лечению течением и необходимостью уточнения диагноза (госпитализация пациента в гастроэнтерологическое отделение ГОЗ или ООЗ).
Диагностика
Существуют различные диагностические методы, позволяющие с высокой точностью определить степень поражения пищевода. Об этом свидетельствует наличие изменений вследствие воспалительного процесса, эрозий, язв, стриктур, метаплазии. К основным методам диагностики относятся:
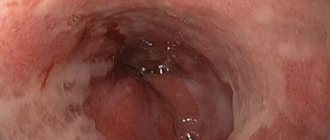
- Фиброгастроскопия — обследование верхних отделов желудочно-кишечного тракта с помощью эндоскопического оборудования, в ходе процедуры можно выявить нарушения в стенке пищевода, оценить состояние слизистой, исключить или подтвердить заболевания желудка и двенадцатиперстной кишки. Во время обследования можно провести биопсию — взять частицы ткани с видимых патологических участков с целью дальнейшего гистологического исследования.
- Рентгенография — обследование позволяет обнаружить стриктуру пищевода, язвенное поражение, ГПОД, ее размеры, также возможна оценка моторики пищевода и желудка, наличие рефлюкса при обследовании с использованием бариевой взвеси.
- Суточная рН-метрия — определение уровня секреции желудка и наличие рефлюкса, возможна оценка продолжительности эпизодов рефлюкса, что позволяет подобрать терапию и проконтролировать эффективность используемых препаратов.
- Манометрия пищевода — обследование, позволяющее определить тонус сфинктеров пищевода и их проходимость на основе измерения давления в разных отделах.
- рН-импедансометрия — исследование, целью которого является оценка перистальтики пищевода и дифференцировка гастроэзофагеального рефлюкса, что важно для определения характера заболевания и его причины.
В зависимости от наличия тех или иных симптомов могут быть назначены другие обследования: УЗИ, ЭКГ, консультация отоларинголога и др. В нашей клинике пациентам доступны все необходимые диагностические процедуры, обследование занимает минимум времени.
ГЭРБ у детей
Рефлюкс-эзофагит у детей с заболеваниями органов желудочно-кишечного тракта выявляется в 17% случаев (приблизительно). Точный процент распространенности ГЭРБ в детском возрасте неизвестен, что обусловлено многообразием клинических проявлений заболевания.
Важная информация! Сам процесс ГЭРБ может быть вполне естественным для ребенка в возрасте до года. Из-за недостаточной длинны и незрелости пищевода в него регулярно попадает содержимое желудка, а оттуда – в горло и полость рта. В простонародье это называется срыгиванием.
Признаки ГЭРБ в детском возрасте разнообразны и многочисленны. Заподозрить заболевание у ребенка можно по:
- регулярной сильной рвоте после еды;
- частым отрыжкам с кислым ароматом;
- длительной икоте;
- утреннему кашлю;
- ощущению горечи во рту;
- болям за грудиной;
- ночному храпу;
- приступам затрудненного дыхания;
- истончению и потемнению зубной эмали.
Лечение гастроэзофагеальной рефлюксной болезни у детей мало чем отличается от терапии для взрослых. Часто ребенок самостоятельно перерастает заболевание, и оно исчезает бесследно, навсегда.
Лечение
Консервативное лечение показано пациентам с невыраженными проявлениями. Медикаментозная терапия может быть направлена на нейтрализацию содержимого, забрасываемого из желудка в пищевод, на снижение кислотности желудка, на защиту слизистой пищевода.
Существуют различные препараты: антисекреторные средства, прокинетики и антациды, однако они способны лишь устранить симптомы. По окончании курса лечения признаки заболевания вновь возвращаются. Также стоит учесть, что длительный прием медикаментозных средств, которые подавляют выработку желудочного сока, может привести к плохому перевариванию пищи, что повлечет за собой целый ряд нарушений. При использовании медикаментов, влияющих на кислотность, возрастает риск озлокачествления.
Как ставится диагноз ГЭРБ?
При появлении симптомов рефлюксной патологии нужно обращаться к семейному врачу или напрямую к гастроэнтерологу. В первую очередь, врач тщательно изучает клиническую картину и жалобы больного. Часто диагноз удается поставить только по клинической картине, без дополнительных исследований. Иногда пациенту назначаются дополнительные диагностические процедуры, а именно:
- эндоскопия – самый информативный способ диагностики ГЭРБ, который заключается в наглядном изучении структуры пищевода (помогает определить сужение, наличие эрозий и язв, изменения в составе эпителия);
- суточный мониторинг уровня рН в пищеводе – помогает оценить характер и синхронность заброса содержимого желудка в пищевод;
- рентгенографическое исследование пищевода с барием – позволяет выявить сужения и грыжи пищеводного прохода диафрагмы.
Интересный факт: здоровый пищевод способен протолкнуть пищу в желудок при проглатывании в любом положении тела, даже когда человек лежит с перевернутыми вверх ногами. А все благодаря правильной перистальтике (мышечным сокращениям).
Хирургическое лечение
При неэффективности консервативного лечения, при появившихся осложнениях, при грыже пищевода, а также при болях за грудиной или при наличии внепищеводных признаков (кашля, осиплости голоса и др.) рекомендовано оперативное лечение — фундопликация. Цель операции при рефлюкс-эзофагите — восстановление нормальных анатомических соотношений в зоне пищевода и желудка, создание механизма, который будет препятствовать забросу желудочного содержимого в пищевод.
Большая часть хирургов отечественных клиник проводит циркулярную фундопликацию по Ниссену, в ходе операции создается манжета — дно желудка оборачивается вокруг пищевода на 360°, что препятствует рефлюксу в дальнейшем. Но сформированный таким образом клапан приводит к утрате естественных защитных механизмов: способности срыгивания и рвоты. Большая порция еды, питье газированных напитков приводят к тому, что в случае необходимости их удаление через кардию невозможно, появляются дискомфорт и боли. Сформированная манжета нередко через 1-2 года соскальзывает, что приводит к рецидиву болезни.
Консервативная терапия
Для консервативной терапии используют следующие группы препаратов:
- антациды и альгинаты
- ингибиторы протонной помпы
- прокинетики
Антациды и альгинаты
Антациды и альгинаты, препараты местного действия чаще всего содержащие соли алюминия и магния, эти препараты действуют местно, не всасываются в кровь и не обладают системным действием. Их плюсом является безопасность применения, но есть и минус, короткое время действия. Как самостоятельный метод лечения антациды не используются, а применяются как средство первой помощи при изжоге, и как усиление терапии для скорейшего заживления эрозий и язв пищевода. Наилучшим образом себя зарекомендовали препараты в виде гелей с альгиновой кислотой, которые при взаимодействии с кислотой в просвете желудка образуют пену, тем самым увеличивая продолжительность действия препарата и его эффективность. Антациды чаще всего назначают через 40 минут после еды и на ночь, либо по требованию в случае появления изжоги.
Ингибиторы протонной помпы (ИПП)
На сегодняшний день являются основными лекарственными средствами в лечении рефлюкс-эзофагита, к ним относятся всем известные омепразол, лансопразол, рабепразол и др. Это препараты системного действия, они блокируют транспорт молекул водорода в обкладочные клетки желудка, ответственные за секрецию соляной кислоты, а как мы помним из школьного курса химии, эта кислота состоит из молекулы водорода и хлора, нет водорода, нет кислоты. Эти препараты произвели революцию в лечении рефлюкс-эзофагита, значительно улучшив результат и уменьшив количество осложнений. Раньше использовали препараты Н2 блокаторы гистаминовых рецепторов, значительно менее эффективных и имеющих больше побочных эффектов. Нужно сказать, что эти препараты иногда применяются и сейчас в комплексе с ИПП, для усиления эффекта. Основным недостатком ингибиторов протонной помпы (ИПП) является достаточно быстрое выведение их из крови, что требует неоднократного их применения в течении дня, и даже при двукратном применении, описаны так называемые кислотные прорывы, когда, чаще ночью, резко повышается кислотность желудочного сока. Чаще всего ИПП назначают по 20 мг два раза в день за 20 мин до еды, утром и вечером в течении 6 — 8 недель. Затем назначают поддерживающую терапию по 10 мг в день или по 10 мг два раза в день.
Прокинетики
Прокинетики препараты улучшающие и нормализующие перистальтику органов желудочно кишечного в том числе и пищевода. Чаща всего назначают итоприд, считающийся наиболее эффективным и безопасным препаратом. Также назначают мотилиум. Ранее популярный церукал в последнее время не рекомендуется из-за своего центрального действия на головной мозг. Прокинетики назначают по 1 таблетке три раза в день за 20 минут до еды. Рекомендуется курс 2 недели.
Проблемы консервативной терапии
Подавляющее количество пациентов с рефлюкс-эзофагитом лечится консервативно, достигая хороших функциональных результатов, но к сожалению, не всегда терапия оказывается эффективной. Как мы писали выше. причина рефлюкс-эзофагита, это заброс (рефлюкс) желудочного содержимого в пищевод. Так вот первая проблема консервативной терапии это то, что она не устраняет причину, а лишь снимает симптомы. При консервативной терапии рефлюкс сохраняется, но уже не кислотный, и потому пациенты не ощущают жалоб. Хотя некоторые исследователи считают, что вследствие нейтрализации кислоты в пищевод начинает забрасываться желчь, так как она перестает инактивироваться в желудке, а желчь еще более агрессивная среда для развития осложнений эзофагита. Хотя необходимо отметить, что это пока теория, не получившая достаточного подтверждения. Но при этом ряд ученых связывают рост рака пищевода именно с этой гипотезой. Так как несмотря на широкое распространение препаратов ИПП, заболеваемость раком пищевода неуклонно растет.
Прием препаратов сам по себе может вызвать осложнения. Получены данные, что ингибиторы протонной помпы повышают риск инсульта, остеопороза и инфаркта, и хотя риск достаточно не высок, около 0,4 — 0,6% в год, но все же он есть.
Ну и пожалуй главное это временный эффект консервативной терапии и не всегда достаточная эффективность. Так через 6 месяцев после прекращения терапии жалобы возвращаются у 40 — 50% пациентов, а через 12 месяцев у 80 — 90%, то есть большинство пациентов вынуждены принимать препараты ежедневно в течение многих лет. Учитывая достаточную безопасность препаратов, возможно это и не страшно, хотя конечно снижает качество жизни. Но проблема кроется в том, что при длительной терапии через три, пять лет эффективность препаратов снижается и у 20 — 30% пациентов вновь появляются жалобы и развиваются осложнения эзофагита, несмотря на постоянный прием назначенных препаратов.
Мой подход к лечению
При хирургическом лечении пациентов с рефлюкс-эзофагитом я использую, как и большинство специалистов европейских клиник, более эффективную методику, лишенную вышеперечисленных недостатков — парциальную фундопликацию по Тупе с оборотом манжеты на 270°. Усовершенствованная мной методика имеет целый ряд преимуществ:
- восстанавливается физиологичная работа пищеводного сфинктера;
- сохранение функционального пищеводно-желудочного клапана позволяет пациенту обходиться без медикаментов на протяжении всей жизни;
- сохраняется способность к отрыжке и рвоте — естественным защитным реакциям организма;
- боли после переедания или газированных напитков отсутствуют;
- количество рецидивов не превышает 2% в течение года после операции, через 5 лет этот показатель составляет около 4%.
На усовершенствованную методику — фундопликацию по Toupet 270° оформлен патент РФ.
Рефлюкс-эзофагит
Как проводится операция по модифицированной методике
Во время операции из верхней части желудка формируется симметричная манжетка, охватывающая пищевод на 270°. Передне-правая сторона пищевода остается свободной; созданная таким способом манжета усиливает нижний сфинктер пищевода и препятствует обратному забросу содержимого желудка. При наличии ГПОД нижняя часть пищевода с верхней третьей желудка предварительно выделяются из спаек и возвращаются в естественное положение. Диафрагмальное отверстие ушивается до нормальных размеров. Для предотвращения рецидива и проведения диафрагмокруропластики я использую сетчатые импланты, что позволяет снизить риск повторного развития болезни с 65% до 1%.
Операция при рефлюкс-эзофагите проводится через лапароскопический доступ: все манипуляции выполняются через несколько небольших проколов на передней брюшной стенке. В дальнейшем следы от проколов становятся практически незаметными. Операция проводится с помощью эндоскопического оборудования, оснащенного миниатюрной видеокамерой, что позволяет проводить все манипуляции под визуальным контролем максимально точно. Поскольку в зоне операции расположены важные структуры (блуждающий нерв, сосуды), то риск их повреждения практически отсутствует.
В ходе операции при выделении пищевода и желудка я использую аппарат дозированного лигирования тканей LigaSure (США), способный «заваривать» сосуды без риска повреждения окружающих тканей, а также развития кровотечения. При этом длительность операции сокращается. Использование современного шовного материала способствует быстрейшему восстановлению.
Преимущества лапароскопической операции
- Малотравматичность и отсутствие болевого синдрома в послеоперационный период;
- Короткий срок госпитализации — не больше трех дней;
- Быстрое восстановление — через две недели пациенты возвращаются к привычному образу жизни.
Поскольку у пациентов нередко имеются другие заболевания, требующие хирургического лечения, при лапароскопическом доступе можно провести так называемые симультанные операции. Подобные вмешательства я выполняю на протяжении более чем двух десятков лет. При проведении симультанной операции в ходе одной анестезии можно избавиться сразу от 2-5 хирургических патологий (например, калькулезного холецистита, желчнокаменной болезни, опухолей, кист и др.).
Многие, испытывая даже мучительные приступы изжоги, не спешат обращаться к врачу, пытаясь облегчить состояние различными способами, в том числе с помощью медикаментов. А нужно ли лечить рефлюкс-эзофагит, если симптомы устраняются с помощью препаратов, которые можно купить в любой аптеке? Безусловно, поскольку существует риск развития тяжелых осложнений. К тому же при отсутствии адекватного лечения придется на протяжении всей жизни принимать медикаменты и придерживаться строгих ограничений в питании. При этом действие препаратов весьма непродолжительно, и любая физическая активность тут же вызывает неприятные и даже болезненные ощущения. Чтобы определить степень заболевания и выбрать наиболее подходящую тактику лечения, достаточно обратиться ко мне, воспользовавшись электронной почтой или записавшись на консультацию.
Проведение хирургических вмешательств при заболеваниях пищевода и желудка предполагает отличное владение техникой операций, в том числе — эндоскопическим швом, что без соответствующего опыта невозможно. За более чем 25-летний опыт работы мною проведено более 2000 оперативных вмешательств по поводу рефлюкс-эзофагита, ГЭРБ и ГПОД. Я являюсь автором монографий и более чем 50-и научных работ, посвященных данным проблемам. Я также регулярно провожу семинары и мастер-классы, посвященные данным заболеваниям, на которых присутствуют специалисты различных клиник и центров.
Современное лечение гастроэзофагеальной рефлюксной болезни
Терапия ГЭРБ направлена на борьбу с симптомами и предотвращение последствий. Она может быть консервативной и медикаментозной. Сначала врачи предлагают пациенту попробовать изменить образ жизни:
- избавиться от лишнего веса;
- перейти на нормальный режим бодрствования и отдыха;
- отказаться от вредных привычек (курения, алкоголя);
- перейти на сбалансированный, щадящий рацион.
Диета является основным методом безмедикаментозного лечения ГЭРБ. Принимать пищу нужно небольшими порциями 5 раз в день. Рекомендуется избегать вечерних перееданий (последний прием еды должен быть минимум за 2 часа до сна). В рацион нужно включить побольше овощей. Мясо следует употреблять после варки или приготовления на пару. Из рациона исключаются пряности, жирное, жареное, газированные напитки, кислые фрукты. Блюда не должны быть слишком горячими или холодными.
Больным следует избегать ситуаций, способствующих повышению брюшного давления. Нельзя носить тугие брюки, пояса, корсеты, кофты, бандажи. Не рекомендуется прыгать, поднимать тяжести, выполнять интенсивные упражнения, нагружающие мышцы брюшного пресса. Идеальные виды спорта для людей с ГЭРБ: плавание, езда на велосипеде, пешие прогулки.
Если приступы изжоги появляются только в положении лежа, рекомендуется приподнять изголовье кровати или выбрать более объемную подушку. Нельзя ложиться сразу после трапезы или питья.
Больному придется отказаться от препаратов, которые могут провоцировать приступы ГЭРБ. К таким препаратам относятся:
- нитраты и нитратоподобные средства;
- нифедипин, Теофиллин, Прогестерон;
- антидепрессанты и спазмолитики;
- нестероидные противовоспалительные препараты.
Если симптомы ГЭРБ сохраняются, нужно перейти к медикаментозной терапии. Избавиться от проявлений и осложнений болезни помогают:
- препараты из группы ингибиторов протонного насоса;
- комбинированные антациды;
- диоктаэдрический смектит;
- прокинетики.
Медикаментозное лечение ГЭРБ длится от 4 до 8 недель. После основного курса нужно пройти поддерживающую терапию длительностью 6-12 месяцев.
Осложненные и запущенные формы ГЭРБ лечат хирургическим путем. Для исправления дефекта в пищеводе проводятся антирефлюксные операции. При грыже пищевода назначается фундопликация – подшивание желудка к диафрагме вокруг отверстия пищевода, благодаря чему создается манжета, регулирующая продвижение пищи.