Тромбоэмболия лёгочной артерии (ТЭЛА) — это серьезное, потенциально опасное для жизни состояние. Тромбоэмболия лёгочной артерии происходит из-за закупорки кровеносных сосудов тромботическими массами в лёгких. Тромбоэмболия легочной артерии (ТЭЛА) может вызывать такие симптомы, как боль в груди и (или) одышка. Также в отдельных случаях у ТЭЛА может не быть симптомов вовсе, и её трудно обнаружить без специализированного обследования. Массивная тромбоэмболия лёгочной артерии может вызвать коллапс и смерть. ТЭЛА обычно возникает из-за формирования тромбоза в нижней конечности — тромбоза глубоких вен (ТГВ).
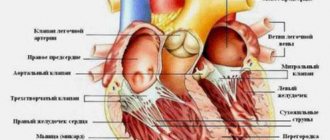
Тромбоэмболия лёгочной артерии (ТЭЛА)
Своевременное лечение важно и может спасти жизнь. Беременность, различные заболевания и лекарства, неподвижность и серьезное хирургическое вмешательство — все это увеличивает риск ТЭЛА. Антикоагулянтная терапия, включающая препараты гепарина, прямые оральные антикоагулянты или варфарин, является обычным лечением ТЭЛА.
Общие сведения
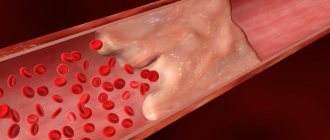
Тромбоз — это образование сгустка крови в кровеносном сосуде, который нарушает кровоток. Опасность его состоит в том, что имеется опасность перемещения тромба или его фрагмента по кровотоку — возникает эмболия и закупорка другого сосуда. Например, снабжающего головной мозг или сердце. Часто встречается эмболия легочной артерии, что приводит к тяжелым нарушениям работы органа или r смертельному исходу.
Что такое ТЭЛА в медицине? Тромбоэмболия легочной артерии — это острая окклюзия (закупорка) ствола легочной артерии или ее ветвей (главных, долевых или сегментарных). Окклюзия возникает чаще из-за эмболизации тромба из правой половины сердца или вен нижних конечностей. Встречаемость данного заболевания увеличивается с возрастом и возраст таких больных составляет 62 года.
Тромбоз легочной артерии является неотложным состояниям в кардиореаниматологии и часто является причиной смерти больного. Тяжелыми больными с высоким риском ТЭЛА и смерти являются больные с нарушениями сердечного ритма, онкопатологией и тромбозом вен нижних конечностей. Диагностика часто вызывает затруднения, поэтому заболевание часто не распознается. Ранняя диагностика и начало интенсивного лечения имеют важное значение в прогнозе данного заболевания. Код ТЭЛА по МКБ-10 — I 26.
Что такое ТЭЛА
Тромбоэмболия легочной артерии (ТЭЛА) – это жизнеугрожающее состояние, при котором тромбы закупоривают просвет легочной артерии, вызывая острое нарушение легочного кровообращения. Эти тромбы обычно образуются в венах нижних конечностей.
ТЭЛА – не самостоятельное заболевание; этот синдром представляет собой осложнение тромбоза вен (примерно 80% всех наблюдений), а также ревматизма, миокардита, ишемической болезни сердца и других патологий, затрагивающих сердечно-сосудистую систему.
Согласно статистике, ТЭЛА является одной из наиболее распространенных причин смерти – в среднем 1 человек из 10 умирает именно от закупорки легочной артерии. Своевременно поставленный диагноз снижает вероятность летального исхода до 10%, однако сложность ситуации в том, что определить предпосылки к развитию этого состояния довольно трудно.
Рисунок 1. Упрощенный механизм ТЭЛА. Источник: medicalstocks / Depositphotos
Дело в том, что наиболее достоверные диагностические методы требуют не только больших финансовых затрат, но и занимают много времени, а тромбоэмболия легочной артерии зачастую развивается стремительно. Это одна из главных причин высокой смертности при развитии данного состояния.
Патогенез
Основное в патогенезе ТЭЛА — окклюзия эмболом легочной артерии и ее ветвей, что приводит к нарушению гемодинамики и газообмена. При окклюзии давление в легочной артерии увеличивается почти на 50% за счет сужения сосудов, связанных с выделением серотонина и тромбоксана А2. Резкое увеличение легочного сопротивления вызывает расширение правого желудочка, растяжение миоцитов и напряжение стенок желудочка. Удлинение времени его сокращения к диастоле вызывает выпячивание перегородки в левый желудочек. Поэтому наполнение левого желудочка затрудняется, снижается сердечный выброс и развивается системная гипотензия.
В миокарде желудочка обнаруживаются массивные инфильтраты, что еще более дестабилизирует гемодинамику. Недостаточность правого желудочка из-за перегрузки давлением является основной причиной смерти. Дыхательная недостаточность также связана с гемодинамическими нарушениями. Снижение сердечного выброса вызывает десатурацию венозной крови. Появление зон пониженного кровотока вызывает несоответствие перфузии и вентиляции. Небольшие эмболы на периферии не влияют на гемодинамику, однако вызывают легочное кровотечение с кровохарканьем, плевритом и плевральным выпотом («инфарктом легкого»).
Осложнения
Источник: Wirestock / Depositphotos
Наиболее опасна острая ТЭЛА – она может привести к инфаркту легкого или остановке сердца, что приводит к внезапному летальному исходу. В случае постепенного развития возникает закупорка просвета мелких и средних ветвей легочной артерии – это усиливает давление в легочной артерии и увеличивает нагрузку на правое предсердие и желудочек. В медицине это состояние называется хронической тромбоэмболической легочной гипертензией (ХТЭГЛ).
Характерные клинические проявления ХТЭЛГ – слабость, быстрая утомляемость и выраженная одышка даже при незначительной физической нагрузке. Особую опасность ХТЭЛГ представляет для людей, страдающих заболеваниями сердечно-сосудистой системы, поскольку ослабленные компенсаторные механизмы усугубляют течение болезни.
Классификация ТЭЛА
Классификация Европейского общества кардиологов 2008г выделяет:
- ТЭЛА с низким риском.
- Промежуточным.
- Высоким.
Клиническая классификация учитывает калибр легочных артерий и процент вовлечения легочного русла:
- Массивная (прекращение кровотока менее, чем в 50% легочного русла). Имеет большое клиническое значение, поскольку сопровождается шоком или снижением давления, легочной гипертензией. При окклюзии ствола развиваются резко выраженные кардиореспираторные расстройства. В таких условиях правый желудочек не может выполнять функцию насоса и быстро расширяются его полости, развивается недостаточность трехстворчатого клапана. Перегородка между желудочками смещается влево (в сторону левого желудочка), что сопровождается плохим его наполнением в диастолу. Легочная паренхима в связи с прекращением кровотока не кровоснабжается, но вентилируется. В зоне поражения возникает обструкция бронхов, спадаются альвеолы и в них не образуется сурфактант, сто способствует развитию ателектаза (спадания) легких на 1-2 сутки эмболии. Такие гемодинамические нарушения и нарушение функции легких часто влекут смерть больного.
- ТЭЛА мелких ветвей легочной артерии (отмечается прекращение кровотока менее, чем в 30% легочного русла). В данном случае имеет место окклюзия долевых и сегментарных мелких ветвей. Заболевание протекает нетяжело без нарушений гемодинамики и и больным достаточно проведения только антикоагулянтной терапии. Малый круг кровообращения имеет компенсаторные возможности и есть вероятность самостоятельного растворения тромбов при активизации в организме фибринолиза.
- Субмассивная— тромбоэмболия ветвей легочной артерии (прекращение кровотока менее в 30-50% русла). Проявляется правожелудочковой недостаточностью, а в легких образуются геморрагические инфаркты.
Классификация
Источник: Thirdman: Pexels
В современной клинической практике принято использовать сразу несколько классификации ТЭЛА. Для удобства мы представим их в таблице № 1:
| Критерий | Вид | Проявления |
| По вариантам развития | Острая | Внезапное начало, боли в загрудинной области, одышка, падение артериального давления |
| Подострая | Постепенно развивающиеся признаки дыхательной и сердечной недостаточности, кровохаркание, признаки инфаркта легкого | |
| Рецидивирующая | Повторяющиеся случаи ТЭЛА | |
| По степени закупорки (окклюзии) сосуда | Небольшая | Окклюзия менее 30% общего сечения сосуда. У пациента одышка, учащение дыхания и головокружение |
| Умеренная | Окклюзия достигает 50%. Резкое снижение артериального давления, боли за грудиной, слабость, кровохаркание. | |
| Массивная | Окклюзия в пределах 70%. К перечисленным симптомам присоединяется умеренный цианоз (синюшность кожи), отечность и набухание шейных вен | |
| Сверхмассивная | Окклюзия превышает 70%. Потеря сознания, выраженный цианоз, судороги, остановка дыхания. | |
| По развитию осложнений | «Инфарктная пневмония» | Инфаркт легкого: выраженная одышка, учащенное сердцебиение, кровохаркание, боли в грудной клетке. Возникает при эмболии крупных ответвлений легочной артерии. |
| «Острое легочное сердце» | Возникает при эмболии мелких ветвей легочной артерии. Отмечается кардиогенный шок, внезапно развивающаяся одышка, загрудинные боли. | |
| «Немотивированная одышка» | Рецидивирующая эмболия мелких ветвей легочной артерии. Одышка развивается внезапно, и так же внезапно проходит. Снижение артериального давления, боли за грудиной. |
Таблица 1. Классификация ТЭЛА
Некоторые специалисты используют также классификацию по локализации тромба:
ТЭЛА сегментарных артерий.
ТЭЛА долевых и промежуточных артерий.
ТЭЛА главных легочных артерий и легочного ствола.
Следует отметить, что единства мнений относительно состоятельности критериев существующих классификаций у специалистов не наблюдается. Например, применяемая во всем мире классификация по степени окклюзии в последние годы все чаще подвергается критике. Это связано с тем, что такие определения, как «небольшая», «умеренная», «массивная» и «сверхмассивная» современным специалистам представляются «недостаточно информативными и вводящими в заблуждение». В 2021 году Европейское Кардиологическое сообщество (European Society of Cardiology) предложило единую классификацию по степени риска:
ТЭЛА низкого риска
ТЭЛА средне-низкого риска
ТЭЛА средне-высокого риска
ТЭЛА высокого риска
Причины ТЭЛА
Рассматривая причины тромбоэмболии легочной артерии, нужно выделить ряд заболеваний и состояний, которые сопровождаются образованием тромбов, являющихся основой эмболии:
- Варикозное расширение вен и флеботромбоз глубоких вен нижних конечностей. Данная патология в 90% вызывает тромбоэмболию. Угрозу представляют флотирующие тромбы, которые свободно располагаются в просвете сосуда и соединены со стенкой вены только одной частью.
- Застойная сердечная недостаточность, перерастяжение правого желудочка, что создает условия для образования в полости правого желудочка тромбов.
- Применение оральных контрацептивов и беременность, которые сопряжены с повышенным риском тромбообразования.
- Антифосфолипидный синдром (аутоиммунная тромботическая васкулопатия), проявляющийся венозными и артериальными тромбозами. Могут поражаться сосуды разного калибра — капилляры и крупные артериальные стволы. Тромбоз глубоких вен нижних конечностей — типичное проявление антифосфолипидного синдрома. Характерными являются повторные эмболии легочных артерий.
- Катетеризация центральных вен.
- Наличие злокачественных заболеваний.
- Проведение химиотерапии.
- Повреждение спинного мозга.
- Вынужденная иммобилизация после операций, во время инсульта, переломов костей таза и конечностей.
- Протезирование тазобедренного сустава.
- Мерцательная аритмия.
- Политравма и обширное хирургическое вмешательство.
- Наследственная предрасположенность к тромбозу (тромбофилии), которая обусловлена мутациями определенных генов, дефицитом антитромбина III, дефицитом протеина С и S.
Рассматривая тромбоз легких, нужно отметить факторы риска этого состояния:
- Повреждение венозного эндотелия.
- Ожирение.
- Возраст.
- Гиперкоагуляция.
- Замедление венозного кровотока.
- Инфекция.
- Гемотрансфузии.
- Мигрень.
- Сочетание нескольких факторов сопровождается высоким риском эмболии тромба.
Симптомы тромбоэмболии легочной артерии (ТЭЛА)
Постановка диагноза на ранних стадиях затруднена, только при остром течении симптомы тромбоза легочной артерии появляются манифестно и внезапно: одышка, боль за грудиной, тахикардия, снижение АД. При этом у больного имеются факторы риска тромбоэмболии — варикозное расширение вен и флеботромбоз.
Артериальная гипотензия и шок указывают на центральную тромбоэмболию. Выраженная острая одышка также развивается при центральной ТЭЛА. При этой же локализации боль в грудной клетке имеет стенокардический характер. Массивная тромбоэмболия сопровождается признаками перегрузки правого желудочка — это выбухание яремных вен на шее и правожелудочковый ритм галопа.
Признаки ТЭЛА при подостром течении мало специфичны. Прогрессирует дыхательная и правожелудочковая недостаточность, развивается инфарктная пневмония и появляется кровохарканье. При рецидивирующем течении возникают повторные приступы одышки, есть признаки пневмонии и периодически возникают обмороки. Если тромбом перекрываются мелкие артерии на периферии, одышка незначительная и преходящая. Только в случае хронической патологии легких или сердечной недостаточности одышка усугубляется. Иногда ТЭЛА протекает бессимптомно.
Клиника зависит от калибра закупоренного сосуда и, соответственно, степени вовлечения сосудистого русла легких. Массивная ТЭЛА (чаще всего тромбоз главной ветви) протекает с явлениями шока или снижения давления на 40 мм рт. ст. в течение короткого времени, которое не связано с аритмией, сепсисом или уменьшением объема крови. Характерны одышка, цианоз, иногда возникают обмороки.
Субмассивная легочная эмболия (обструкция долевых или сегментарных ветвей) проявляется правожелудочковой недостаточностью (набухание вен шеи, бледность, цианоз), но без артериальной гипотензии. У больного развивается одышка, тахикардия, инфаркт легкого (температура, кашель, легочно-плевральная боль, мокрота с прожилками крови). При немассивной признаки правожелудочковой недостаточности отсутствуют, а давление в норме.
Симптомы ТЭЛА
У тромбоэмболии легочной артерии нет специфических клинических проявлений – все они могут возникать при легочных или сердечно-сосудистых патологиях. Как правило, при ТЭЛА возникают следующие симптомы:
- одышка;
- цианоз;
- быстрая утомляемость;
- головокружение;
- шум в ушах;
- обморок;
- боли в грудной клетке;
- отеки нижних конечностей;
- кровохаркание;
- кашель.
В некоторых случаях возможны нетипичные проявления:
- повышение температуры тела (лихорадочный синдром);
- рвота, икота и боль в правом подреберье (абдоминальный синдром);
- высыпания на коже (иммунологический синдром).
Перечисленные симптомы далеко не всегда встречаются в полном объеме у отдельно взятого пациента. Чаще всего клиническая картина ограничивается двумя-тремя симптомами, например одышкой и болью в груди.
Анализы и диагностика ТЭЛА
Инструментальная диагностика данного состояния включает:
- Рентгенография грудной клетки. В легких выявляют дисковидные ателектазы, приподнятый купол диафрагмы или плевральный выпот. Все эти признаки неспецифичны, но исключают различные причины боли и одышки.
- ЭКГ.
- Эхокардиография. Имеет ключевое значение в диагностике, прежде всего у больных с нестабильной гемодинамикой. Это исследование непосредственно выявляет тромбы в правых отделах сердца, и тромбы в крупных артериях легких (ствол и главные ветви). Косвенным признаком ТЭЛА, выявляемым при эхокардиографии, является перегрузка правых камер. Выявляют косвенный признак тромбоза легочной артерии — перегрузку правого желудочка: расширение полости желудочка, необычное движение перегородки между желудочками и D-образную форму левого желудочка.
- УЗИ глубоких вен конечностей.
- Специальный метод исследования — вентиляционно-перфузионная сцинтиграфия. Это безопасное исследование, которое заключается в введении альбуминовых микросфер внутривенно, которые мечены технецием. Альбуминовые микросферы блокируют легочные капилляры и по этому признаку оценивают перфузию легких. Данное исследование дополняют исследованием вентиляции, что повышает специфичность обследования (при тромбозе вентиляция в сегментах легких, в которых плохое кровоснабжение, остается нормальной). То есть, выявляется несоответствие вентиляции и перфузии. Радиоактивное излучение при сцинтиграфии ниже, чем при выполнении КТ-ангиографии. Выполнение только перфузионной сцинтиграфии можно проводить больным с нормальной рентгенограммой.
- КТ-ангиография. Это исследование стало методом выбора диагностики патологии сосудов легких. Можно просматривать легочные артерии до сегментарных ветвей. Специфичность метода составляет 96%. Методика является оптимальной для диагностики у больного, состояние которого стабильно. В другом случае больной не может быть транспортирован из реанимации.
- Легочная ангиография считается золотым стандартом диагностики ТЭЛА. Однако выполняется редко, поскольку появилась менее инвазивное исследование КТ-ангиография. Диагностика основана на выявлении тромба, который дает дефект наполнения ветви легочной артерии или оно полностью отсутствует. Метод позволяет получить снимки периферических легочных артерий и выявить тромбы 1-2 мм в самых мелких артериях. Для исследования вводится контрастное вещество.
ЭКГ признаки ТЭЛА и рентгенографические признаки
Исследования крови:
- D-димер — продукт деградации фибрина. Повышение его в плазме отмечается при остром тромбозе — это объясняется активацией фибринолиза и коагуляции. Нормальный уровень D-димера говорит о том, что диагноз ТЭЛА маловероятен. Также этот показатель неспецифичен, поскольку гиперпродукция фибрина отмечается при воспалении, кровотечении, инфаркте миокарда, аневризме аорты, онкологических процессах, травме, хирургических операциях. Специфичность D-димера при тромбозе уменьшается с возрастом. На этот показатель обращают внимание во время лечения, поскольку повышение его уровня после окончания лечения антикоагулянтами свидетельствует о риске рецидива.
- При тромбоэмболии повышается уровень мозгового натрийуретического пептида, что связано с растяжением правого желудочка. Степень повышения пропорциональна тяжести больного. Однако, повышение данного маркера неспецифично, поскольку может наблюдаться при ишемии миокарда, гипертрофии левого желудочка, сепсисе и тахикардии. Тем не менее, отсутствие значительного повышения свидетельствует о благоприятном прогнозе ТЭЛА.
Диагностика
Список диагностических методов, применяемых при ТЭЛА, достаточно обширен, а их выбор зависит от степени вероятности тромбоэмболии легочной артерии и общего состояния пациента. Наиболее распространенные критерии оценки клинической вероятности ТЭЛА:
- переломы или операции, перенесенные в течение предыдущих 3-4 недель;
- наличие злокачественных опухолей;
- резкое снижение артериального давления (от 90/50 мм. рт. ст.);
- кровохаркание;
- повышение частоты сердечных сокращений;
- односторонняя боль в нижней конечности;
- возраст более 65 лет.
Эти критерии также называются клиническими маркерами.
Важно исключить заболевания сердца и легких, при которых могут возникать симптомы, сходные с ТЭЛА. Для этого назначаются отдельные диагностические исследования. При диагностике тромбоэмболии легочной артерии применяют следующие методы:
- Сбор жалоб и оценка общего состояния пациента для определения вероятности ТЭЛА.
- Анализы мочи и крови (биохимический и общий).
- Коагулограмма – оценка показателей свертываемости крови.
- Определение D-димера в крови. Это исследование определяет интенсивность образования и разрушения сгустков фибрина. D-димер – это показатель, помогающий определить интенсивность разрушения фибрина. При тромбозе вен и артерий, обусловленном усилением тромбообразования, он будет повышен.
- Сцинтиграфия – метод двухмерной визуализации с использованием радиоактивных изотопов для исследования кровотока в легких. Визуализация основана на определении излучения изотопов, внедренных в организм обследуемого.
- ЭКГ в динамике. Проводится для исключения инфаркта миокарда и других заболеваний сердечно-сосудистой системы
- Рентген легких. Это исследование необходимо для того, чтобы исключить перелом ребер, скопление воздуха в плевральной полости и пневмонию.
- Ангиопульмонография. Чтобы определить размеры и локализацию тромба, в легочные артерии вводят контрастное вещество.
- Ультразвуковое исследование вен нижних конечностей.
- МРТ – трехмерная визуализация помогает определить место окклюзии артерии, если таковая имеет место. Применяется нечасто из-за высокой себестоимости. Как правило, пациента направляют на МРТ, если ЭКГ или УЗИ укрепили врача в подозрениях относительно возможной тромбоэмболии.
У детей
Тромбозы у детей возникают значительно реже. Для возникновения их необходимо сочетание приобретенных и врожденных и факторов. Из наследственных стоит отметить наследственное снижение активности антитромбина III и протеинов С, S, которые являются естественными антикоагулянтами. Приобретенные факторы:
- тяжелые соматические заболевания
- инфекционные заболевания;
- системные заболевания соединительной ткани;
- злокачественные опухоли;
- соединительнотканные дисплазии;
- гемолитические анемии;
- антифосфолипидный синдром.
Важнейший фактор тромбоза — применение внутрисосудистого катетера. До 80% тромбозов связывают с катетеризацией. У детей ТЭЛА часто связана с тромбозом глубоких вен. Венозным тромбозам у детей предшествует инфекция, тромбоцитопеническая пурпура, антифосфолипидный синдром, а у некоторых — избыточная инсоляция. Также встречается рецидивирующая ТЭЛА, но очаг тромбоза установить не удается. ТЭЛА у детей часто ошибочно расценивают как пневмонию.
Профилактика ТЭЛА
- Первичная профилактика эмболий после операций на органах малого таза и в ортопедии.
- При низком уровне риска тромбоэмболий профилактика заключается в применении компрессионного трикотажа или эластической компрессии эластичным бинтом нижних конечностей.
- При умеренном риске тромбоэмболий помимо применения компрессионного трикотажа больным до момента выписки назначают эноксапарин или фондапаринукс или дабигатран.
- При высоком риске эти рекомендации должны выполняться в течение месяца.
- Новые пероральные антикоагулянты зарегистрированы для первичной профилактики после ортопедических операций.
Также есть больные нехирургического профиля (хроническая сердечная недостаточность III-IV класса), которые также находятся в группе риска по ТЭЛА. Выбор антикоагулянта у них такой же. Эталоном лечения является эноксапарин.
Вторичная профилактика — профилактика рецидивов тромбоэмболий. Без проведения профилактики рецидив ТЭЛА в течение первых трех месяцев отмечается у 20-45% больных. При профилактике количество рецидивов снижается до 1%. Обычно для профилактики применяется Варфарин, а онкологическим больным первые полгода назначаются низкомолекулярные гепарины (Фраксипарин, Фраксипарин Форте, Клексан, Эниксум, Фрагмин, Дальтеп, затем их переводят на оральные препараты (антагонисты витамина K — Варфарин, Варфарекс).
Как долго их принимать? Для этого оценивают риск кровотечения по факторам риска (возраст 65 лет и старше, наличие инсульта в прошлом, злокачественная опухоль, почечная и печеночная недостаточность, сахарный диабет, сниженный уровень тромбоцитов, анемия и другие). Риск кровотечения высокий, если в сумме более двух факторов риска.
Также возможно применение для вторичной профилактики «новых» антикоагулянтов, которые внесены в американские Рекомендации по профилактике ТЭЛА. Ривароксабан (Ксарелто) при продленном лечении имеет превосходство, поэтому может назначаться на 6-12 месяцев при низком риске кровотечений, обеспечивая защиту от рецидива.
Лечение ТЭЛА
Лечение больного с тромбоэмболией легочной артерии слагается из двух задач: 1) спасения жизни больного, 2) восстановления сосудистого русла по возможности до нормального состояния.
В настоящее время одним из основных методов лечения тяжелой тромбоэмболии легочной артерии является растворение тромба специальными препаратами – тромболитическая терапия.
Перспективы лечения во многом зависят от массивности ТЭЛА и от тяжести состояния больного.
Прогноз при I и II степенях тяжести ТЭЛА при адекватном лечении, как правило, благоприятный. ТЭЛА III и особенно IV степени может быстро привести к смерти, еслине оказана своевременная и эффективная помощь.
Профилактика тромбоэмболии легочной артерии
В профилактике ТЭЛА нуждаются все больные как хирургического, так и терапевтического профиля, которые имеют повышенную степень риска развития этого осложнения.
У тяжелых больных следует постоянно проводить функциональную профилактику флебитов и флеботромбоза ног и таза путем раннего вставания и посильной ходьбы. Важнейшую роль, особенно у лежачих и оперированных больных, играет эластическая компрессия ног (эластические бинты или специальный трикотаж). Кроме того, при высоком риске развития эмболоопасных венозных тромбозов должны применяться препараты, снижающие свертываемость крови.
Последствия и осложнения
- Нарушения гемодинамики (увеличение сосудистого сопротивления в системе легочной артерии и увеличение постнагрузки на правый желудочек).
- Дыхательная недостаточность.
- Гипоксия.
- Легочно-плевральные осложнения (ателектазы, плеврит, абсцесс легкого, инфаркт легкого, пневмония, пиопневмоторакс, эмпиема плевры).
- Постэмболическая легочная гипертензия.
Список источников
- Ватутин Н.Т., Склянная Е.В., Ещенко Е.В. /Тромбоэмболия легочной артерии. Обзор рекомендаций Европейского общества кардиологов по диагностике и лечению (2014 // Практическая ангиология. — 2015.— № 1 (68). — С 5-18.
- Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромболэмболических осложнений // Флебология. — 2015.— №4, выпуск 2. 46 с.
- Ватутин Н.Т. Неотложная кардиология. — Донецк, 2011. – 236 с.
- Ватутин Н.Т., Калинкина Н.В., Перуева И.А. /Тромбоэмболия легочной артерии // Практическая ангиология. – 2011. – № 2. – С. 32-40.
- Ватутин Н.Т., Калинкина Н.В., Ещенко Е.В. и др. Тромбоэмболия легочной артерии (основные сведения и собственное наблюдение) // Сердце и сосуды. – 2013. – № 1. – С. 120-123.