Общие сведения
Что такое гиперкальциемия? Гиперкальциемию определяют как системный избыток общего кальция в сыворотке крови, концентрация которого превышает показатель 10,4 мг/дл (> 2,60 ммоль/л) или концентрация в сыворотке крови ионизированного кальция превышает показатель 5,2 мг/дл (> 1,30 ммоль/л). Следует понимать, что гиперкальциемия не является самостоятельным заболеванием, а является лабораторным признаком/метаболическим симптомом, который характерен для различных заболеваний/патологических состояний.
Роль кальция и физиология его обмена в организме человека
- Кальций входит в состав костной ткани и зубной эмали, обеспечивая формирование минеральной плотности мышц скелета и участвует в работе мышц (обеспечивая наряду с магнием сократимость миоцитов и нормальные сокращения мышечных волокон).
- Участвует непосредственно в обмене и метаболизме других элементов, в частности фосфора, входит в состав ферментных систем, формируются внутриклеточные ионные каналы, через которые затем транспортируются тканевые метаболиты.
- Ионы кальция активно участвуют в работе свертывающей системы, а также в синтезе гормональных веществ и нейромедиаторов, регуляции сердечного ритма/проводимости.
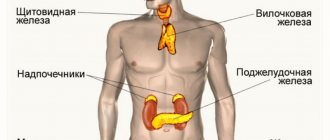
Из организма кальций выводится через почки, кишечник и при потоотделении. На обмен кальция оказывает влияние поступление его с пищей, возможность системы пищеварения к его усвоению, а также функционирование органов выведения (почки, кишечник). Концентрация кальция в крови во многом определяется состоянием функции эндокринной системы (паращитовидных желез и щитовидной железы).
В организме человека приблизительно 1 кг кальция, который находится в форме гидроксиапатита преимущественно в костях и в незначительном количестве во внутриклеточной/внеклеточной жидкости. В норме потребление кальция составляет около 1 г кальция в сутки для мужчин в возрасте 18-60 лет и 1,2 г/сутки после 60 лет. Суточная норма кальция для лиц женского пола формируется с учетом не только возраста женщины, но и ее репродуктивного статуса и составляет для женщин 18-60 лет — 1000 мг/сутки; в период беременности/лактации — ориентировочно 1300-1400 мг/сутки; в период климакса норма кальция составляет 1200 мг/сутки. Увеличение нормы потребления кальция у лиц старше 60 лет обусловлено риском развития остеопороза на фоне нутритивного дефицита и негативных возрастных процессов.
Обычно кальциевый гомеостаз в сыворотке крови поддерживается в пределах нормы, а концентрация ионизированного кальция регулируется достаточно жестко действием паратиреоидного гормона, а также 1,25-дигидроксивитамином D на кости, почки и ЖКТ. Нормальный уровень кальция поддерживается тремя механизмами: абсорбцией (всасыванием кальция в кишечнике), резорбцией кости (процессом разрушения/деградации костной ткани), способствующего мобилизация кальция из минерализованного матрикса, а также механизмом реабсорбции (обратного всасывания) кальция в почечных канальцах. Избыток кальция в организме (патологическая гиперкальциемия) является достаточно серьезным состоянием, своего рода маркером, наиболее часто встречающимся при эндокринной, почечной и онкологической патологии.
Согласно статистическим данным в общей популяции людей частота встречаемости гиперкальциемии составляет 0,1-1,5%; а в выборках больных, находящихся в стационарах, эта доля достигает 0,5-3,5%, чему способствует комплекс взаимосвязанных факторов и причин. Согласно результатам биохимических исследований, подавляющее число случаев гиперкальциемии (около 90%) обусловлено патологией паращитовидных желез (ПЩЖ) и онкологическими процессами (злокачественными опухолями легких, почек, кишечника, молочных желез, простаты у мужчин и злокачественными заболеваниями кроветворной системы).
Наиболее часто встречаемой причиной гиперкальциемии является первичный гиперпаратиреоз (ПГПТ), проявляющийся аномально высокой активностью паращитовидных желез. В развитых странах ПГПТ является одним из главных эндокринологических заболеваний наряду с сахарным диабетом и заболеваниями щитовидной железы. При этом, первичный гиперпаратиреоз встречается у женщин в 3-4 раза чаще, чем мужчин, особенно в периоде постменопаузы (до 3% популяции). Наиболее значимым гормоном, участвующим в регуляции внеклеточного кальция является паратгормон (гормон паращитовидных желез).
Кто в группе риска?
Риск развития гиперпаратиреоза есть у:
- лиц с долгим и выраженным дефицитом витамина D или кальция;
- женщин в период их менопаузы;
- лиц, принимавших препараты лития;
- лиц, страдающих от редких наследственных заболеваний, при которых нарушается деятельность части эндокринных желез;
- пациентов, которые проходят лучевую терапию.
Риск развития гипопаратиреоза есть у:
- лиц, чьи близкие родственники страдают от этого заболевания;
- лиц, которые перенесли те или иные хирургические вмешательства в области шеи, особенно удаление щитовидной железы;
- лиц, страдающих от аутоиммунных заболеваний (при таких болезнях клетки иммунной системы принимаются разрушать структуры своего собственного организма);
- пациентов, проходивших лучевую терапию.
Патогенез
Патогенез гиперкальциемии и клинических проявлений многогранен. В связи с чем рассмотрим кратко лишь патогенез гиперкальциемии при первичном гиперпаратиреозе. В его основе — нарушение механизма подавления секреции паратиреоидного гормона (ПТГ). Избыточное продуцирование ПТГ вызывает снижение почечного порога реабсорбции (повторного всасывания) фосфатов и в свою очередь провоцирует развитие гиперфосфатурии/гипофосфатемии. Гиперфосфатурия и избыточное продуцирование ПТГ стимулируют в почечных канальцах процесс синтеза кальцитриола 1,25-(0Н)2-03, который способствует повышению процесса всасывания кальция в кишечнике.
Наряду с этим, избыток ПТГ приводит к ускорению процессов костной резорбции и костеобразования, однако процесс образования новой костной ткани отстает от процесса ее рассасывания, что в конечном итоге и приводит к генерализованному остеопорозу/остеодистрофии и гиперкальциурии, способствующей развитию повреждений эпителия канальцев почек и постепенному образованию в них камней. В основе формирования различных органных поражений лежит гиперкальциемия, обуславливающей развитие нефрокальциноза/нефролитиаза.
В развитии поражения ЖКТ, кроме гиперкальциемии, сопровождающейся кальцификацией сосудов/атеросклерозом имеет значение усиление секреции пепсина и соляной кислоты. Избыточное количество ПТГ наряду с гиперкальциемией оказывает влияние на развитие патологических состояний СС системы: гипертрофии левого желудочка, артериальной гипертензии, миокардиальных, клапанных, коронарных кальцинатов, аритмий, повышение сократимости сердечной мышцы. При хронической гиперкальциемии может наблюдаться постепенное отложение кальцинатов в мышцах, почках, на стенках крупных артерий, миокарде, поверхностных слоях роговицы.
Витамин Д для усвоения кальция. Борьба с собственным организмом
Наверное, многим из нас в жизни приходилось наблюдать такую картину: молодая мама кормит своего малыша с ложечки, а он не ест, отворачивается, мотает головой. Мама использует все возможные средства, лишь бы ребёнок не остался голодным: показывает ему интересные игрушки, включает мультфильмы, рассказывает сказки и т. д. и всё-таки впихивает своему чаду злополучную кашу или пюре.
дин из вариантов дальнейшего развития событий — рвота, вызванная чрезмерным переполнением желудка. Ведь ребёнок отказывался открывать рот просто потому, что уже насытился.
Очень часто, насмотревшись многообещающих рекламных роликов, мы поступаем по отношению к своему организму точно так же, как эта мама. Он отказывается всасывать кальций, блокирует его поступление потому, что количество минерала в крови вполне достаточно для обеспечения нормальной работы всех органов и тканей, а мы силой заставляем его снять эту блокировку, принимаем витамин Д для усвоения кальция. И-таки добиваемся своего: концентрация макроэлемента в крови повышается. Что дальше? Естественно, мы ждём улучшения своего состояния.
Но где же те крепкие кости и здоровые зубы, о которых рассказывали пожилые дамы из рекламы? Костная и зубная ткани стали плотными, но при этом… хрупкими как стекло. А результат всё тот же — переломы, потеря зубов.
Классификация
В основу классификации положено несколько признаков.
По содержанию катиона Са+ различают несколько степеней тяжести гиперкальциемии:
- Легкая степень — содержание общего Ca менее 3 ммоль/л; ионизированного кальция – до 1,5 ммоль/л.
- Умеренная степень — уровень общего Ca повышен до показателя 3,5 ммоль/л; а показатель ионизированного кальция — до 1,8 ммоль/л.
- Тяжелая степень —показатель общего Ca выше 3,5 ммоль/л; ионизированного кальция — более 1,8 ммоль/л.
По течению выделяют острую гиперкальциемию (синоним гиперкальциемический криз) и хроническую.
Гиперпаратиреоидный криз развивается, когда избыток кальция, поступающего в кровоток, превышает возможность выделительной функции почек. Показатель критической концентрации кальция в целом индивидуален, однако у большинства лиц токсическое действие проявляется уже при показателях 3,4-4,1 ммоль/л.
Кальций поступает в кровь только из кишечника. Для этого у него есть два пути.
Первый — через верхнюю часть тонкого кишечника (преимущественно, 12-перстную кишку) с помощью витамина Д3, кальций-связывающего белка и аминокислот (лизина и L-аргинина).
Второй — по всей длине тонкого кишечника без участия каких-либо веществ (пассивно).
Наш организм устроен очень мудро: он не усваивает без разбора весь кальций, который мы отправляем в желудочно-кишечный тракт с пищей. Какое количество макроэлемента он оставит себе, а сколько выведет с мочой и калом, зависит от того, насколько богаты минералом поступающие продукты питания. Когда наш рацион содержит малое количество кальцийсодержащих продуктов, кишечник более эффективно поглощает минерал из пищи, а почки сохраняют его лучше. Если же продукты питания изобилуют кальцием, кишечник перестаёт его усваивать, а почки начинают выводить избыток. Это срабатывают защитные функции, ведь переизбыток кальция в организме чреват тяжелейшими последствиями. И организм человека, в отличие от него самого, это знает и стремится предотвратить катастрофу.
Причины
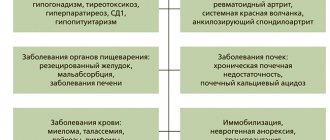
К основным причинам развития гиперкальциемии относятся:
- Первичный гиперпаратиреоз, для которого характерна гиперсекреция паратиреоидного гормона и нарушение гомеостаза кальция. Обусловлен преимущественно гиперплазией паращитовидных желез, аденомой, почечной недостаточностью, реже развивается в рамках полингландулярного аутоиммунного синдрома.
- Злокачественные новообразования — множественная эндокринная неоплазия 1 и 2 типа, изолированный семейный гиперпаратиреоз, злокачественные болезни кроветворной системы, множественная миелома, лейкемия, рак молочной железы, простаты, кишечника, легких, ходжкинская лимфома, лимфома Беркитта, чешуйчатоклеточная карцинома, гипернефрома и др.
- Гранулематозные процессы. Представлены хроническими заболеваниями с образованием клеточных гранулем в различных тканях (прежде всего в легких) — саркоидоз, туберкулез, гистоплазмоз. Входящие в состав гранулем мононуклеарные фагоциты посредством механизма экспрессии 1-альфа гидроксилазы превращают витамин Д в активную форму (кальцитрирол/1,25OH-D3), что приводит к усилению всасывания ионов Ca+ тонким кишечником.
- Прием лекарственных препаратов (препараты кальция, витамин Д, литий, тиазидные диуретики, теофиллин) способных вызвать дисбаланс кальция путем процессов реабсорбции в канальцах нефронов почек или усиления остеодеструкции.
- Синдром пищевой гиперкальциемии. Обусловлен существенным увеличением потребления продуктов с высоким содержанием кальция или с избыточным включением в рацион питания молока или щелочей (молочно-щелочной синдром — синдром Бернетта), что приводит к развитию алкалоза, который в свою очередь усиливает процесс реабсорбции кальция в почках и приводит к умеренной/тяжелой гиперкальциемии. Синдром пищевой гиперкальциемии также может возникать при диспепсии или при ненормированном приеме кальция в виде различных пищевых добавок.
- Эндокринные заболевания — тиреотоксикоз, акромегалия, феохромоцитома, гипер/гипокортицизм, избыток пролактина/соматотропина.
- Состояние длительной, особенно полной иммобилизации, вследствие проведенных ортопедических процедур (скелетное вытяжение, гипс), спинальных травм, неврологических расстройств, что уже через 1-3 недели приводит к гиперкальциемии, вызванной ускоренной резорбцией костного вещества. Как правило, кальциевый обмен нормализуется после возобновления физических нагрузок.
- Доброкачественная семейная гипокальциурическая гиперкальциемия. Относится к наследственной аутосомно-доминантной патологии, обусловленной мутацией кальций-чувствительных рецепторов. Проявляется с самого рождения, носит клинически малозначимый, мягкий, характер.
Кальций в природе — самое распространённое вещество на планете
Наградив кальций такими важными полномочиями, природа позаботилась и о том, чтобы наш организм не испытывал в нём недостатка. Посудите сами, кальций входит в пятёрку самых распространённых веществ на планете. Перед ним лишь кислород, кремний, алюминий и железо. Отложения кальция в природе можно встретить в виде мела, известняка, кремнезёма. Макроэлемент входит в состав большинства минералов (например, мрамор, гранит, алебастр, барит, шпат, доломит, гипс и пр.). Продукты его выветривания (разрушения) всегда есть в почве и природных водах.
В почве содержание кальция в среднем составляет 1,37%. Более богаты им тяжёлые глинистые почвы, в меньшей степени — лёгкие земли. Минерал формирует и сохраняет структуру почвы, уравновешивает соотношение в ней других элементов, способствует разложению органического вещества.
В речных водах встречается до 1 г кальция в 1 л. Большое его количество попадает в водоёмы вместе со сточными промышленными и сельскохозяйственными водами (при использовании последними кальцийсодержащих минеральных удобрений).
Макроэлемент крайне необходим всем живым организмам на планете. Растения поглощают его из почвы и воды. Недостаток кальция тормозит прорастание семян, рост и развитие корневой системы. В растениях минерал можно обнаружить в виде фосфатов, сульфатов, карбонатов. Животные получают кальций, употребляя в пищу богатые кальцием растения. В организмах позвоночных животных (и человека) макроэлемент содержится в виде фосфатов, по большей части, в скелете и зубах, в организмах беспозвоночных (коралловые полипы, губки, моллюски и др.) — в виде различных форм карбоната кальция в скелете.
Человек получает кальций, употребляя в пищу растения, мясо животных, воду.
Симптомы
Гиперкальциемия проявляется множеством симптомов, которые можно представить несколькими группами:
- проявления системного характера (дегидратация, общая мышечная слабость, кальцификация мягких/других тканей и роговой оболочки);
- расстройства функции ЖКТ (тошнота, анорексия, рвота, боли в животе, запоры);
- психоневрологическая симптоматика (снижение концентрации внимания, эмоциональная нестабильность, депрессия, небольшая сонливость, психозы, спутанность сознания);
- патология со стороны костно-мышечной системы (остеопороз, переломы, гиперпаратиреоидная остеодистрофия, проксимальная миопатия);
- нарушения сердечно-сосудистой системы (укорочение интервала QT, тахикардия, гипертензия, увеличение чувствительности к препаратам дигиталиса);
- нарушения функции почек (снижение клубочковой фильтрации, полиурия, почечнокаменная болезнь, изостенурия, нефрокальциноз).
Основные проявления гиперкальциемии представлены схематически ниже.
Симптомы избытка кальция в организме и интенсивность их проявления существенно варьируют и зависят от степени тяжести гиперкальциемии (от уровня концентрации катиона кальция в сыворотке крови). При легкой степени симптомы гиперкальциемии могут вообще отсутствовать на протяжении длительного периода в то время, как при резком повышении кальция в крови (гиперкальциемическом кризе) отмечается внезапное/резкое нарастание практически всех признаков гиперкальциемии в виде беспричинной слабости, тошноты, снижении мышечного тонуса, повышении АД, появления суставных/мышечных болей.
По мере увеличения интоксикации появляются боли в области эпигастрия, чувство жажды, неукротимая рвота, запоры, частое/обильное мочеиспускание, исчезает аппетит. Из-за обезвоживания пациенты жалуются на головные боли, головокружение, сухость во рту, кожный зуд. Через некоторое нарушается водно-электролитный дисбаланс, полиурия сменяется олигурией/анурией.
Нервно-психические расстройства представлены сонливостью, депрессией, психастенией, появляется заторможенность или повышенная возбудимость. Усиливаются абдоминальные боли, которые носят спастический характер. Реже развиваются ДВС-синдром и внутрисосудистые тромбозы.
Признаки кальцификации
На начальных этапах распознать патологию крайне сложно в связи с ее бессимптомным течением. Однако некоторые виды имеют достаточно выраженную клиническую картину.
При системном виде кальциноза или при поражении кожных покровов, суставов, эпидермис покрывается небольшими пузырьками, изменения структуры и окраса не наблюдается. По мере прогрессирования патологии кальциевые конгломераты разрастаются и становятся более плотными на ощупь, изменяют свой окрас. Возможно образование свищей.
Известковые отложения в ходе плановых осмотров специалистами или при инструментальном исследовании могут обнаруживаться на зубах, костях, сосудах, мышечных и нервных волокнах. Скопление макроэлемента на тканях органов приводит к нарушению их функционирования.
При поражении сердечной мышцы и сосудистой системы, у больного появляется болевой синдром в грудине, руке, шее, спине, который сохраняется продолжительное время. Также происходит нарушение кровотока, что приводит к скачкам артериального давления, появлению чувства холода в конечностях.
При поражении почек нарастают симптомы интоксикации, нарушается диурез, кожные покровы становятся сухими, вялыми. При кальцификации органов пищеварительного тракта, нарушается их работа, что приводит к возникновению тошноты, рвоты, чувства тяжести в абдоминальной области, запоров.
При поражении и скоплении большого количества кальция в головном мозге больной испытывает частые приступы головной боли и головокружения, скачки внутричерепного давления, нарушение координации движения, ухудшение памяти, проблемы со зрением и слухом. По мере прогрессирования болезни возможны обмороки.
Вместе с этим кальциноз приводит к снижению работоспособности, постоянной вялости и усталости, слабости, снижению массы тела.
Анализы и диагностика
Назначаются лабораторные исследования: уровни Са2+, Mg2+, РО43 в плазме крови, концентрация Са2+ в суточной моче, содержание паратгормона в плазме, содержание цАМФ (циклического аденозинмонофосфата) в моче. При необходимости — анализ крови на гормоны (ТТГ, кортизол, свободный Т4), определение уровня 25(ОН) витамина D.
Инструментальные исследования:
- При подозрении гиперплазии/аденомы околощитовидных желез назначаются (компьютерная томография, УЗИ, сцинтиграфия).
- При наличии симптомов воспалительного процесса/злокачественного новообразования в различных органах назначается КТ легких, рентгенография, маммография, УЗИ органов брюшной полости, УЗИ почек.
- Для определения минеральной плотности кости назначается денситометрия.
Последствия избытка кальция в организме
— обезвоживание клеток соединительной ткани, их увядание и снижение физиологической активности;
— развитие мочекаменной болезни (доказано, что ежедневный приём кальциевых добавок увеличивает риск возникновения камней в почках и мочевом пузыре почти в 2 раза), почечная колика (сильная боль при движении камней);
— повышенная хрупкость, ломкость костей (они разрушаются и ломаются от любого неловкого падения) и сосудов;
— снижение усвоения цинка клетками костной ткани (этот микроэлемент отвечает за правильное формирование и рост костей и зубов);
— вытеснение магния и натрия из их естественных соединений;
— повышенная свёртываемость крови (она становится такой густой, что сердце с большим трудом её перекачивает, отсюда — нарушения сердечного ритма);
— сужение кровеносных сосудов, нарушение тонуса сосудистой стенки, замедление кровотока, повышенное тромбообразование (кальций откладывается в мягких холестериновых бляшках на стенках крупных сосудов, делая их твёрдыми и перекрывая движение крови, как горный обвал перекрывает движение по горной дороге);
— инфаркт и инсульт (как следствие предыдущих двух пунктов);
— нарушение кислотно-щелочного равновесия, ощелачивание крови (фосфат кальция, который образуется при пастеризации коровьего молока, имеет щелочную реакцию и является практически нерастворимым соединением), кислородное голодание (именно из-за этого человек становится раздражительным, у него наблюдаются подёргивания и судороги мышц);
— изменение функционального состояния центральной нервной системы (для нормальной работы мозга нужен кислород), возбудимость нервной системы;
— молочно-щелочной синдром (по-другому, кальцийщелочной синдром или синдром Бернетта), проявлениями которого и являются тошнота, рвота, слабость, апатия и пр.
— нарушения работы клапанного аппарата сердца из-за потери эластичности клапанов и развитие сердечной недостаточности;
— нарушение работы мышечных тканей.
Диета
Специально разработанной диеты нет, однако в случаях, когда переизбыток кальция обусловлен усиленным всасыванием Ca+ в кишечнике (D-гипервитаминоз, синдром Бернетта) рекомендуется рацион питания с уменьшением содержания кальция в пище (ориентировочно на уровне 800 мг/сутки). С этой целью рекомендуется ограничить употребление таких продуктов как кунжут, твердые сыры, миндаль, сардины в масле, чеснок, петрушка, соя, фундук, а также сокращается употребление молока и молочных продуктов.
Лечение
Для лечения кальциноза назначается терапевтический курс, который поможет справиться с заболеванием-первопричиной. Так, если к избыточному отложению кальция привело воспаление инфекционной природы, назначаются антибактериальные препараты.
При нарушении усвоения кальция назначаются медикаменты, содержащие магний, который является антагонистом кальция. Достаточное поступление магния с продуктами питания и медикаментозными препаратами позволяет растворить конгломераты и вывести избыток кальция из организма. В ходе лечения важно принимать диуретики, которые помогут ускорить процесс выведения макроэлемента.
В процессе усвоения кальция принимает участие витамин Д, избыточное поступление которого также отрицательно сказывается на состоянии организма. Поэтому в ходе лечения необходимо соблюдать специальную диету, которая исключает употребление в большом количестве продуктов питания, богатых кальцием и витамином Д. К таким относят рыбу жирных сортов, листовую зелень, молочные продукты, яичный желток, орехи.
При неэффективности консервативных методов лечения, а также образовании конгломератов больших размеров назначается их оперативное удаление. Выбор метода хирургического вмешательства проводится в зависимости от размеров скоплений кальция, а также их локализации.
Список источников
- Леонард Р. Сандерс. Гиперпаратиреоз// Секреты эндокринологии/ под ред. М.Т Макдермотта. — М.-СПб: Издательство БИНОМ — Невский диалект, 2001. — С. 129-140.
- Дедов И.И., Мельниченко Г.А., Пронин B.C. и др. Клиника и диагностика эндокринных нарушений. — М., 2005. — С. 99–111.
- Волков М.М., Каюков И.Г., Смирнов А.В. фосфорно-кальциевый обмен и его регуляция. Нефрология. 2010; 14(1):91-103.
- Черенько С.М. Первичный гиперпаратиреоз: основы патогенеза, диагностики и хирургического лечения. — К.: Экспресс-полиграф, 2011. — 148 с.
- Мирная С. С., Пигарова Е. А., Беляева А. В. и др. Роль кальцийчувствительного рецептора в поддержании системы кальциевого гомеостаза // Остеопороз и остеопатии. 2010. № 3. С. 32–36.
Кальциноз в период беременности
Отложение кальция во время вынашивания ребенка чаще всего диагностируется в конце третьего триместра гестационного периода. С медицинской точки зрения такой процесс допустим и связан с видоизменением плаценты.
Если кальцификация диагностируется на более ранних сроках, это может привести к преждевременному созреванию плаценты. Как правило, кальциноз у беременных связан с употреблением большого количества продуктов, богатых кальцием, инфекционными процессами и метаболическими нарушениями.
Избыток макроэлемента в организме беременной женщины также опасен, как и его недостаток. Может стать причиной травм ребенка и матери в период родоразрешения.
Кальций для профилактики остеопороза
Витамин Д с кальцием для профилактики остеопороза, для укрепления костной ткани, для предупреждения переломов в наши дни принимают миллионы людей. По данным опросов, проводимых в США, 56% женщин старше 60 лет принимают добавки витамина Д и 60% — добавки кальция. Это доступные и недорогие средства. А, если верить рекламе, то ещё и очень эффективные. Многие из тех, кто приобретает в аптеке заветные коробочки и баночки, даже не советуются с врачом по поводу необходимости приёма, будучи твёрдо уверенными в том, что кальция много не бывает, и что это абсолютно безопасная пищевая добавка.
Между тем, совсем недавно учёные США (А. Вирджиния Мойер и др.) — члены «Американской независимой группы медицинских экспертов» (U.S. Preventative Services Task Force/USPSTF) — провели метаанализ (объединённый анализ) результатов 16 рандомизированных контролируемых исследований (участники случайно распределяются по группам — контрольной и экспериментальной) влияния ежедневного приёма витамина Д (более 400 МЕ) в комплексе с кальцием (более 1000 мг) и без него на состояние костной ткани взрослых людей, на снижение частоты переломов у женщин постменопаузального возраста (когда яичники перестают вырабатывать гормоны) и пожилых мужчин.
Самую большую долю среди участников исследований составляли женщины постменопаузального возраста. 7 мая 2013 г. в академическом медицинском журнале “Annals of Internal Medicine» американские независимые эксперты в области медицины опубликовали свои выводы: «Кальций в тех дозах, которые рекомендуют принимать врачи больным остеопорозом, вызывают образование камней в почках и нисколько не способствуют улучшению состояния пациента. Избыток кальция в организме провоцирует образование бляшек в кровеносных сосудах и ухудшает снабжение тканей, в том числе костной, питательными веществами».