Эндокринная система человека состоит из органов, называемых железами внутренней секреции, которые регулируют работу всего организма посредством выделения в кровеносную систему биологически активных веществ – гормонов. Эти вещества выполняют архиважные функции в организме: способствуют поддержанию гомеостаза, контролируют рост и развитие, участвуют в обменных процессах, отвечают за реакцию на изменения условий среды, регулируют репродуктивную систему.
К железам внутренней секреции относятся:
Щитовидная железа. Вырабатывает гормоны — тироксин (Т4), трийодтиронин (Т3), кальцитонин. Эти гормоны участвуют в обмене веществ, повышая его интенсивность, регулируют процессы роста в организме, повышают уровень потребления жизненно важного кислорода органами и тканями.
Паращитовидные железы. Вырабатывают паратиреоидный гормон, регулирующий уровень кальция в организме, который необходим для нормального функционирования двигательного аппарата и нервной системы.
Тимус (вилочковая железа). Этот орган занимает центральное место в иммунной системе человека, недаром слово «тимус» переводится с древнегреческого как «жизненная сила». Тимус продуцирует Т- лимфоциты — иммунные клетки, обеспечивающие противовирусную и противоопухолевую защиту организма. Выделяет в кровь ряд гормонов: тималин, тимозин, ИФР-1, тимопоэтин, отвечающих за функциональную активность иммунной системы.
Надпочечники. Вырабатывают так называемый гормон стресса — адреналин, участвующий в ответной реакции организма на внешние стрессовые ситуации. При выбросе большого количества адреналина в кровь учащается дыхание, увеличивается сердечный ритм, сужаются сосуды, расширяются зрачки.
Поджелудочная железа. Является главным источником ферментов для переваривания жиров, белков и углеводов. Вырабатывает гормоны инсулин, понижающий уровень глюкозы в крови, и глюкагон – наоборот, повышающий.
Половые железы. У женщин – яичники, у мужчин — семенники. Гормоны, вырабатываемые этими железами, отвечают за репродуктивную функцию.
Гипофиз и гипоталамус. Образовывают гипоталамо-гипофизарную систему. Гипофиз вырабатывает гормоны, контролирующие работу почти всей эндокринной системы. Среди них особо важен гормон роста – соматотропин, оказывающиЙ влияние на рост костей, хрящей и мышц.
Эпифиз (шишковидное тело, или пинеальная железа). Орган выполняет важные функции: замедляет гормоны роста, тормозит развитие опухолей, оказывает влияние на половое развитие. Продуцирует антидиуретический гормон (АДГ), контролирующий водный баланс организма, окситоцин, отвечающий за сокращение мышц, и мелатонин – гормон, контролирующий очередность фаз сна.
Исходя из всего вышесказанного, можно следить вывод, что значимость эндокринной системы невозможно переоценить — ее деятельность распространяется на все органы организма и все процессы, происходящие в нем. Поэтому, все отклонения от нормы в работе этой системы нуждаются в немедленном медицинском вмешательстве.
Эндокринная система и гормоны: что это
Эндокринная система представляет собой целый комплекс взаимосвязанных между собой органов и эндокринных желез, синтезирующих гормоны. Они под руководством нервной системы регулируют течение огромного количества протекающих в организме биохимических превращений и работу внутренних органов посредством тех же гормонов.
Гормоны – биологически активные вещества, синтезирующиеся организмом в незначительных количествах и отвечающие за передачу информации другим органам, не меняя своей природы и не вступая напрямую в различные биохимические превращения.
Элементами эндокринной системы являются как непосредственно железы внутренней секреции (поджелудочная, щитовидная, паращитовидные железы), так и отдельные органы, а также части головного мозга, включая гипофиз, гипоталамус, эпифиз, тимус, надпочечники, гонады (яички у мужчин и яичники у женщин). Даже жировая ткань является гормонпродуцирующим органом. Кроме того, эндокринные клетки есть и в ряде других органов, включая сердце, почки и пр.
Каждый из них ответственен за продукцию конкретного гормона, который выделяется в кровь и с ней доставляется непосредственно в органы и ткани мишени, запуская или останавливая протекание того или иного процесса. Благодаря этому не только обеспечивается выполнение важных для жизнедеятельности процессов, но и способность организма чутко подстраиваться под изменения условий внутренней и внешней среды, расти и развиваться.
Взаимодействие гормонов с тканями осуществляется главным образом по принципу обратной связи. То есть синтезированной эндокринной железой гормон доставляется к клеткам-мишеням, запускает определенный процесс, что приводит к выработке другого гормона другой железой, который воздействует на источник продукции первого, давая знать, что нужный процесс осуществлен и тем самым тормозя его синтез. Таким образом, все гормоны и, соответственно, эндокринные органы тесно взаимосвязаны между собой и чутко реагируют на изменения в работе друг друга. Поэтому при возникновении нарушений в одном из органов эндокринной системы неизбежно страдает весь организм.
Таким образом, баланс гормонов очень важен для организма, но он может нарушаться на фоне действия различных факторов, в числе которых:
- стрессовые ситуации;
- хронический недосып;
- ослабление иммунитета;
- курение и злоупотребление алкоголем;
- нерациональное использование лекарственных средств;
- заражение гельминтами и другими паразитами;
- некоторые заболевания.
К сожалению, с подобными факторами может столкнуться каждый человек, поскольку избежать их в условиях современной жизни практически невозможно. Поэтому и нарушения гормонального баланса сегодня встречаются крайне часто, что приводит к неблагоприятным цепным изменениям в работе организма, нарушению протекания множества обменных процессов и развитию самых разнообразных заболеваний, осложнения которых способны приводить даже к летальным последствиям. А потому любые изменения в гормональном фоне требуют медикаментозной коррекции.
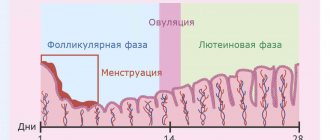
Тем не менее мужской организм более стабилен с точки зрения поддержания нормального гормонального фона. У женщин же он может колебаться в силу физиологических изменений, в частности при наступлении беременности, во время грудного вскармливания и при наступлении менопаузы. Кроме того, женский гормональный фон регулярно изменяется в течение каждого менструального цикла, чем объясняется тот факт, что сдавать анализы на женские половые гормоны необходимо строго в определенные дни цикла. В противном случае полученные данные могут быть неинформативными.
Во избежание развития различных заболеваний, обусловленных изменениями гормонального фона, важно его своевременно корректировать, в том числе и при физиологических изменениях, обусловленных менопаузой, поскольку дефицит эстрогенов повышает риск развития не только заболеваний половых органов, но и онкологии.
Сегодня известно более 60 различных гормонов, в число которых входят и половые. Женские половые гормоны называют эстрогенами, мужские – андрогенами. Тем не менее, эта градация довольно условна, поскольку в женском организме синтезируются как эстрогены, так и андрогены, точно так же, как и в мужском. Более того андрогены выступают в качестве основы для синтеза эстрогенов у женщин и играют важную роль в поддержании гомеостаза. Рассмотрим подробнее органы эндокринной системы и их основные гормоны.
Железы организма.
Железы организма человека делят на две основные группы: экзокринные и эндокринные. Экзокринные имеют протоки и выделяют секреты на поверхность кожи или на поверхность слизистых оболочек полостей различных органов (печень, молочные, сальные, потовые, кишечные).
Рис. 223 Железы внешней секреции (вверху) и внутренней секреции (внизу). 1 — проток железы; 2 — экзокринные клетки; 3 — эндокринные клетки.
Эндокринные железы не имеют протоков и выделяют свои секреты — гормоны — в кровь и лимфу. Это эпифиз, гипофиз, щитовидная, паращитовидные железы, вилочковая железа (тимус), надпочечники. Кроме них есть железы смешанной секреции — поджелудочная и половые (рис. 223, 224).
Гормоны — химические соединения с высокой биологической активностью, регуляторы, дающие в малых дозах значительный физиологический эффект. По химической природе гормоны делят на три основные группы: полипептиды (гормоны гипоталамуса, гипофиза, поджелудочной железы); аминокислоты и их производные (тироксин, адреналин); жирорастворимые стероиды (половые гормоны). Играют ведущую роль в гуморальной регуляции.
Гипофиз и гипоталамус
Гипоталамус является своеобразным связующим звеном между эндокринной и нервной системой, поскольку он одновременно принадлежит к обеим. Именно он контролирует и объединяет эндокринные механизмы регуляции с нервными. В нем в ответ на получаемые от центральной и вегетативной нервной системы сигналы синтезируются так называемые нейрогормоны, которые ответственны за регуляцию выработки собственных гормонов другими эндокринными железами. Он же контролирует работу гипофиза, являющегося центральным органом эндокринной системы и оказывающего наибольшее влияние на деятельность остальных ее составляющих.
Именно гипоталамус способен отдать гипофизу команду усилить или замедлить продукцию всех остальных гормонов в организме.
Адренокортикотропный гормон
Адренокортикотропный гормон (АКТГ) представляет собой гормон пептидного происхождения, который синтезируется передней долей гипофиза под влиянием вырабатываемых гипоталамусом нейрогормонов. Он ответственен за инициацию синтеза кортизола в надпочечниках, а также андрогенов, т. е. мужских половых гормонов. При этом адренокортикотропный гормон, который еще называют кортикотропином, способствует повышению чувствительности периферических тканей к действию кортикостероидов. В меньшей степени он ответственен за протекание биохимических процессов, отвечающих за образование костной ткани остеобластах.
Уровень АКТГ может колебаться под действием стресса, физических нагрузок, а также изменяется во время сна, беременности и зависит от фазы менструального цикла.
Нормой считается содержание АКТГ в крови в пределах от 0 до 46 пк/мл. Физиологический пик его выработки приходится на 6—8 часов, а минимум — на 18—23 часа. Его концентрация может повышаться при:
- первичной недостаточности коры надпочечников;
- синдроме Нельсона;
- врожденной гиперплазии надпочечников;
- паранеопластическом синдроме;
- синдроме эктопической продукции АКТГ и т. д.
Причиной повышения содержания АКТГ в крови может быть прием препаратов, содержащих глюконат кальция, инсулин, вазопрессин, эстрогены, кортикостероиды, спиронолактон, литий, метоприрон, этиловый спирт.
При длительном сохранении повышенной выработки АКТГ может наблюдаться увеличение размеров надпочечников, а также накапливание в их коре холестерина, аскорбиновой и пантотеновой кислоты, что приведет к ее разрастанию.
Снижение уровня АКТГ может быть следствием:
- вторичной надпочечниковой недостаточности;
- рака коры надпочечников;
- введения кортикостероидов;
- наличия опухоли, продуцирующей кортизол.
Вазопрессин (антидиуретический гормон)
Вазопрессин – пептидный гормон, который синтезируется задней долей гипофиза. Его основной задачей является сужение кровеносных сосудов, что является одним из механизмов регуляции уровня кровяного давления, а именно способствует его повышению. Также вазопрессин ответственен за обратное всасывание воды в почках, что приводит к уменьшению объема отводящейся мочи и поддержанию нормального водно-солевого обмена. Благодаря этому свойству вазопрессин и заслужил свое второе название – антидиуретический гормон.
При дефиците вазопрессина возможно развитие несахарного диабета.
Гормон роста
Соматотропин или гормон роста продуцируется гипофизом и является основным регулятором процесса роста и развития человека. Поддержание его выработки на должном уровне наиболее важно для детей в период с рождения до полового созревания, поскольку от него во многом зависит рост костей. У взрослых он сохраняется и отвечает за регуляцию плотности костей, поддержание мышечной массы, а также участвует в обмене жирных кислот.
Самый высокий уровень соматотропина в крови обычно наблюдается в ночное время. В норме у мужчин его концентрация составляет 0—3 нг/мл, у женщин – 0—8 нг/мл.
Недостаток гормона роста приводит к задержке физического развития детей, что может быть обусловлено опухолями и травмами гипофиза, перенесением менингита или рядом врожденных патологий. У взрослых дефицит соматотропина может приводить к повышению хрупкости костей, снижению объема мышц и концентрации липидов.
Избыток соматотропина наблюдается при опухолях гипофиза, которые обычно имеют доброкачественную природу. Это может выступать причиной гигантизма, формирования грубых черт лица, слабости, замедления полового развития, а у взрослых – акромегалии.
Лютеинизирующий гормон
Лютеинизирующий гормон (ЛГ) – гонадотропный гормоны передней доли гипофиза, который активизирует выработку половых гормонов как у женщин, так и у мужчин. Он стимулирует синтез эстрогена и прогестерона, а также провоцирует разрыв созревшего фолликула в яичнике и наступление овуляции. При этом ЛГ тесно взаимосвязан с эстрогенами, поэтому при колебаниях их уровня возможно и изменение концентрации ЛГ. У мужчин ЛГ влияет на клетки семенников, стимулирую в них продукцию тестостерона.
Повышение синтеза лютеинизирующего гормона возможно при возникновении:
- патологий гипофиза, включая образование злокачественных опухолей;
- поликистоза яичников;
- эндометриоза;
- урологических патологий;
- опухолей яичек.
Уровень ЛГ у женщин напрямую зависит от фазы менструального цикла. В норме он резко повышается с наступлением менопаузы.
В качестве симптомов избытка ЛГ могут выступать частые головные боли, одышка, слабость, нарушения менструального цикла и признаки избытка эстрогенов.
Дефицит гормона наблюдается при нарушении работы гипофиза, выраженном недостатке веса вплоть до анорексии, сильном стрессе. В таких ситуациях могут отмечаться нарушения работы ЖКТ, слабость.
Фолликулостимулирующий гормон
Фолликулостимулирующий гормон или ФСГ представляет собой гликопротеиновый гормон, синтезируемый в передней доле гипофиза и принимающих непосредственное участие в регуляции деятельности половых желез. Его выработку активизирует снижение концентрации половых гормонов, а угнетение – повышение их уровня. В норме уровень ФСГ резко возрастает перед началом полового созревания при развитии вторичных половых признаков.
С установлением менструального цикла у женщин гормон активизирует процесс созревания фолликулов в яичниках и подготавливает их к действию ЛГ, а также стимулирует синтез эстрогенов, т. е. взаимодействует с ними по принципу обратной связи. У мужчин ФСГ оказывает влияние на развитие семенных канальцев и возрастание уровня тестостерона, а также активизирует формирование и созревание спермы в яичках.
Избыток ФСГ возникает при патологиях почек, опухолях гипофиза, алкоголизме, первичной недостаточности яичек, гипогонадизме, эндометриозе. Это сопровождается у женщин прорывными маточными кровотечениями в отсутствии прямой зависимости от фазы менструального цикла или же отсутствием менструации, частыми головными болями.
Дефицит ФСГ может присутствовать при поликистозе яичников, патологиях гипоталамо-гипофизарной системы, истощении, анорексии, карликовости. В таких ситуациях нарушается менструальный цикл, возникают инфекционные или обостряются хронические заболевания половых органов, может возникнуть бесплодие.
Окситоцин
Окситоцин представляет собой нейропептид, накапливающийся в задней доле гипофиза и ответственный за сокращение мышц матки и протоков молочных желез, что приобретает особенную важность во время родов и последующего грудного вскармливания. Кроме того, окситоцин еще называют гормоном доверия, поскольку при увеличении его содержания в крови повышается уровень эмпатии и расположения.
Пролактин
Пролактин – еще один гормон гипофиза, который стимулирует нормальное развитие молочных желез, выработку молока при беременности, а также ответствен за поддержание лактации после родов. Кроме того, он регулирует синтез прогестерона и угнетает продукцию ФСГ, чем обеспечивает сохранение регулярности менструального цикла.
Высокая концентрация пролактина характерна для:
- гипотиреоза;
- образования опухолей гипофиза и гипоталамуса;
- ХПН;
- синдрома поликистозных яичников;
- гипогонадизма;
- сильного стресса.
Это приводит к развитию бесплодия, аменореи (отсутствию менструаций) и галактореи (образованию грудного молока вне наступления беременности и лактации). Это может сопровождаться дискомфортом в груди и головными болями.
В норме повышенный уровень пролактина наблюдается после родов при сохранении грудного вскармливания, что оказывает ановуляторное действие на яичники и снижает вероятность наступления беременности.
Дефицит гормона возникает при недостаточности гипофиза, что типично для:
- синдрома Шихана (некроз гипофиза, обусловленный чрезмерной кровопотерей при родах);
- травм, операций, лучевой терапии, затрагивающих гипофиз;
- приема противоэпилептических препаратов, некоторых кортикостероидов, дофаминэргетиков и т. д.
При снижении концентрации пролактина наблюдается повышенное потоотделение, сильная жажда. Если же у женщины синдром Шихана, происходит прекращение лактации, а затем постепенное уменьшение размера молочных желез, снижение веса, нарушение менструального цикла, снижение либидо.
Тиреотропный гормон
Тиреотропный гормон или ТТГ, прежде всего, отвечает за выработку гормонов щитовидной железы, ответственных за поддержание нормального уровня энергии. Поэтому при изменениях его выработки немедленно происходит нарушение синтеза тиреоидных гормонов, что приводит к развитию соответствующих заболеваний. Причинами нарушения продукции ТТГ гипофизом являются патологии гипоталамуса, а также щитовидной железы. Поэтому повышенные концентрации ТТГ в крови обнаруживаются при:
- гипотиреозе;
- опухолях гипофиза;
- преэклампсии;
- психических заболеваниях;
- недостаточности надпочечников.
Дефицит ТТГ характерен для диффузного токсического зоба, болезни Пламмера, гипертиреоза беременных, а также аутоиммунного тиреоидита и кахексии.
Гипофиз
При депрессии также выявляется нарушения секреции гормона роста, выделяемого гипофизом во время сна человека, отсюда можно предполагать некоторые механизмы расстройства сна при депрессии. Нарушение секреции другого гормона эпифиза (шишковидная железа) — мелатонина, может в какой-то мере объяснить сезонность обострений депрессии при некоторых ее вариантах течения. Измененный циркадный ритм выделения мелатонина отмечен у большинства больных депрессией.
При депрессии также не изменяется содержание в крови адренокортикотропного гормона гипофиза в ответ на введение гормона гипоталамуса кортиколиберина (Holsboer F., с соавт.,1984), зато увеличивается содержание последнего в спинномозговой жидкости (Nemeroff C., с соавт., 1984). Различными исследователями было также продемонстрировано увеличение количества кортиколибериновых и вазопрессиновых нейронов в паравентрикулярных ядрах гипоталамуса (Raandsheer F., с соавт., 1994).
| Узнайте больше: Как диагностировать депрессию? |
Щитовидная железа
Щитовидная железа представляет собой небольшую железу внутренней секреции, расположенную на передней поверхности шеи и состоящей из двух половин, объединенных между собой перешейком. Она продуцирует те самые тиреоидные гормоны, которые имеют тесную взаимосвязь с ТТГ.
Тиреоидные гормоны представляют собой биологически активные вещества, в молекулах которых присутствует йод. Это тироксин (Т4) и трийодтиронин (Т3), которые регулируют процессы роста и развития организма, а также участвуют в регуляции скорости метаболизма. Они повышают потребность тканей в кислороде, а также способствуют повышению артериального давления, частоты и силы сердечных сокращений.
От тиреоидных гормонов зависит энергичность человека, его психологическая энергия и скорость протекания когнитивных процессов. Также они способствуют образованию глюкозы и в печени и ее использованию клетками, при этом они подавляют накопление гликогена. Кроме того, тиреоидные гормоны способствуют более быстрому разложению жира и препятствуют образованию нового.
Гипоталамо-гипофизарная система.
Связь нервной системы и эндокринной осуществляется через гипоталамус, нижнюю часть промежуточного мозга. Под его гормонов, гипофиз секретирует тропные гормоны, регулирующие работу остальных желез внутренней и смешанной секреции. Таким образом, гипоталамо-гипофизарная система регулирует деятельность желез внутренней секреции.
Рис. 224. Железы внутренней секреции. 1 — эпифиз; 2 — гипофиз; 3 — щитовидная железа; 4 — паращитовидные железы; 5 — тимус; 6 — надпочечники; 7 — поджелудочная железа; 8 — половые железы.
Рис. 225. Гипоталамо-гипофизарная система человека.
Гипофизарные гормоны. Под влиянием стимулирующих гормонов гипоталамуса усиливается образование и секреция гормонов, которые вырабатывает передняя доля гипофиза — аденогипофиз (рис. 225). Гормон роста — соматотропный гормон (СТГ). Недостаток этого гормона в детском возрасте тормозит рост, развивается заболевание гипофизарная карликовость, рост не превышает 130 см. Избыток гормона приводит к гигантизму, рост достигает 2,5 м и более. Если гормона вырабатывается больше нормы у взрослого человека, развивается акромегалия — при этом увеличиваются размеры ног, рук, лица. Тиреотропный гормон (ТТГ) — воздействует на щитовидную железу, адренокортикотропный (АКТГ) — на кору надпочечников.
Фолликулостимулирующий гормон аденогипофиза (ФСГ) стимулирует образование половых клеток, лютеинизирующий (ЛГ) — образование половых гормонов. Пролактотропный гормон секретируется в конце беременности и приводит к выработке молока.
Гормон промежуточной доли — меланотропин, отвечает за образование пигмента меланина в коже человека.
Нейрогипофиз — выделяет вазопрессин – антидиуретический гормон (АДГ) и окситоцин, который вызывает сокращение матки при родах.
Рис. 226. Щитовидная железа (1) и паращитовидные железы (2).
Поджелудочная железа
Поджелудочная железа расположена в брюшной полости и является не только железой внутренней секреции, но и органом пищеварительной системы. Но ее гормонам отводится особенно большая роль в регуляции белкового, жирового и особенно углеводного обмена. К их числу принадлежат:
- Глюкагон – пептидный гормон, отвечающий за повышение уровня сахара в крови за счет поступления глюкозы в кровь в результате расщепления гликогена. Он также стимулирует выработку инсулина, способствует повышению артериального давления, частоты и силы сердечных сокращений. В высоких дозах он провоцирует расслабление кишечника. Но наиболее важен гормон для обеспечения возможности мобилизации организма в стрессовых ситуациях за счет обеспечения клеток источником энергии – глюкозой.
- Инсулин – отвечает за снижение уровня глюкозы в крови, что делает его одним из наиболее важных гормонов в регуляции обмена углеводов, а также белков и липидов. При дефиците инсулина или нарушениях чувствительности клеток к нему развивается сахарный диабет.
Надпочечники
Надпочечники – парные органы эндокринной системы, расположенные непосредственно над почками. Основными гормонами, синтезируемыми ими, являются:
- Адреналин – гормон страха, который синтезируется, когда человек попадает в стрессовую ситуацию, а также чувствует угрозу жизни. Он обеспечивает мгновенную мобилизацию организма, что приводит к кратковременному увеличению физических возможностей.
- Альдостерон – участвует в регуляции водно-солевого обмена, так как способствует задерживанию натрия и воды, но стимулирует выведение калия.
- Кортикостероиды представлены кортизолом, кортизоном и кортикостероном. Все они обладают мощным противовоспалительным действием и способны оказывать воздействие на весь организм. Также они принимают участие в поддержание нормального уровня сахара в крови, за счет его расщепления и запасания организмом в печени в виде гликогена, а также мышечного тонуса и кровяного давления.
Функционирование надпочечников контролируется гипофизом и гипоталамусом.
Половые гормоны
Половые гормоны всех видов вырабатываются и у мужчин, и у женщин. Но у мужчин преобладают андрогены, а у женщин – эстрогены. Синтезируются они частично в надпочечниках, но в основном в яичниках и яичках.
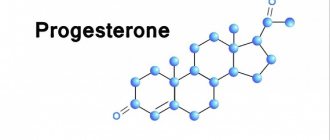
Прогестерон
Прогестерон синтезируется образовавшимся после разрыва фолликула и наступления овуляции желтым телом. Это временная эндокринная железа, которая постепенно рассасывается. Прогестерон ответственен за подготовку эндометрия (внутреннего слоя матки) к прикреплению оплодотворенной яйцеклетки. Также он задействован в подготовке молочных желез к продукции грудного молока.
Причинами повышения уровня прогестерона выступают кисты желтого тела, опухоли яичников и матки, нарушения функционирования надпочечников, ХПН. При избытке прогестерона наблюдаются:
- маточные кровотечения;
- дискомфорт в боковой части низа живота, молочных железах;
- нарушения менструального цикла;
- повышение нервозности, склонности к депрессивным состояниям;
- быстрая утомляемость;
- резкий набор веса.
Дефицит прогестерона наблюдается при патологиях гипофиза, провоцирующих снижение ЛГ, маточных кровотечениях, сальпингоофорите. В таких ситуациях менструации затягиваются или прекращаются. При этом наблюдается увеличение сексуального влечения.
Эстрогены
Эстрогены синтезируются в яичниках у женщин, а у мужчин в яичках. У женщин они управляют развитием женских половых органов и вторичных половых признаков, а у мужчин ответственны за регуляцию деятельности простаты и яичек. Кроме того, эстрогены участвуют в жировом и минеральном обмене.
Избыток эстрогенов в организме возникает при ожирении, попадании в организм ксеноэстрогенов, дисфункции щитовидной железы, гипотиреозе. Повышение уровня эстрогенов сопровождается:
- увеличением чувствительности молочных желез;
- быстрым набором веса;
- нарушениями МЦ;
- выпадением волос;
- перепадами настроения;
- нарушениями работы кишечника;
- постоянной усталостью.
Дефицит эстрогенов в организме может наблюдаться при:
- заболеваниях внутренних половых органов;
- длительном приеме антагонистов ГнРГ;
- климаксе;
- после химиотерапии.
Если эстрогена вырабатывается в организме недостаточно, это может приводить к оволосению по мужскому типу, огрубению голоса, а также нарушению менструального цикла вплоть до отсутствия менструации. При дефиците эстрогенов наблюдается снижение работоспособности, слабость, нарушения сна, возникает раздражительность и пропадает сексуальное влечение.
Тестостерон
Тестостерон – мужской половой гормон, ответственный за формирование вторичных половых признаков и репродуктивную функцию. У мужчин он синтезируется в яичках, что контролируется ЛГ, и в небольших количествах – в надпочечниках. У женщин же продуцируют тестостерон надпочечники и в малых количествах яичники.
На уровень тестостерона влияет витамин D, который, как было обнаружено недавно, так же является гормоном и антиоксидантом. Но снижение его концентрации чаще всего обусловлено патологиями гипофиза и гипоталамуса, травмами яичек, бесплодием или недоразвитием яичек. Избыток тестостерона может свидетельствовать об опухолях в яичках или надпочечниках, гипертиреозе, поликистозе яичников.
Существует еще множество других гормонов, каждый из которых выполняет свою функцию в организме и важен для него. Это и мелатонин, отвечающий за нормальный сон, и ренин с ангиотензином, обеспечивающие контроль над артериальным давлением, и многие другие.