Вагинальные выделения у женщин
Отверстие уретры расположено на 1–2 сантиметра выше влагалища, поэтому при несоблюдении гигиены в мочу могут попасть естественные выделения, сделав её мутной.
Если же у женщины вагинит, или воспаление влагалища, то выделений Vaginal discharge / Mayo Clinic станет больше и повысится вероятность, что они попадут в мочу.
Что делать
Обычно такое замечают при анализе мочи. Поэтому врач, который назначил исследование, может попросить повторить его с соблюдением следующих правил Urinalysis / Mayo Clinic :
- Помыть половые органы спереди назад.
- Немного помочиться в туалет.
- Собрать среднюю порцию мочи в контейнер.
- Закончить мочиться в туалет.
- Доставить образец в лабораторию в течение 60 минут.
Общие правила сдачи анализа
Неправильный сбор урины часто приводит к искажению результатов и нередко является причиной мутности мочи. Из-за этого женщине приходится пересдавать анализ, тратя свое время и силы. Для того чтобы этого не происходило, необходимо знать общие правила сдачи анализа мочи:
- перед тем, как начать сбор урины, необходимо подмыться чистой теплой водой без использования мыла;
- емкость для сбора материала должна быть стерильной;
- собирать среднюю порцию урины. Для этого первую струю нужно спустить в унитаз, затем наполнить баночку и завершить процесс мочеиспускания;
- перед сбором урины не рекомендуется употреблять продукты, способные изменить цвет мочи, а также следует воздержаться от диуретиков;
- отнести баночку на анализ нужно в течение 2-х часов после сбора материала.
Мочу необходимо собирать правильно Если нет возможности отнести баночку сразу, то ее можно поставить в холодильник, но не более чем на сутки. По результатам исследования врач ставит диагноз и назначает лечение.
Сперма у мужчин
Иногда после семяизвержения часть спермы по уретре возвращается в мочевой пузырь. Это называется ретроградной Retrograde ejaculation / U. S. National Library of Medicine эякуляцией, и она приводит к появлению мутной мочи. Патология развивается при сахарном диабете, простатите, после операции на простате или из‑за приёма лекарств от высокого давления.
Что делать
Возможно, придётся поменять препарат или прекратить Retrograde ejaculation / U. S. National Library of Medicine его принимать, если это стало причиной ретроградной эякуляции. А при диабете или после хирургического вмешательства понадобятся медикаменты, чтобы нормализовать выведение спермы.
Как устранить проблему
Перед тем, как назначить лечение, проводится тщательная диагностика. Первым делом сдается моча на обследование. Существует несколько анализов урины, конкретный метод диагностики назначается врачом. Кроме того, назначается анализ крови, а при необходимости врач направляет на различные инструментальные методы диагностики. Лечение проблемы будет зависеть от причины мутной мочи. Если виной тому является обезвоживание организма, особенности питания или неправильный уход за половыми органами, то производится коррекция питьевого режима, рациона питания, а также необходимо более тщательно соблюдать личную гигиену.
Лечение проблемы будет зависеть от причины мутной мочи
Если причина кроется в патологическом процессе, то назначается медикаментозная терапия. А в некоторых случаях, например, при запущенной мочекаменной болезни, необходимо оперативное вмешательство. Если проблема имеет инфекционный характер, то назначаются антибиотики. Для устранения мутного мочеиспускания врачи могут назначать противовоспалительные средства, стероидные препараты, уросептики и диуретики, а также прочие вспомогательные медикаментозные средства. Поскольку многие гинекологические заболевания возникают на фоне ослабленного иммунитета, назначаются витаминно-минеральные комплексы, иммуностимуляторы.
Помимо медикаментозной терапии пересматривается образ жизни, при необходимости подбирается диета. Как только вы заметили помутнение мочи или изменение ее консистенции, цвета, запаха, а также стали наблюдать наличие других симптомов, не занимайтесь самолечением, а обратитесь к врачу. Своевременная диагностика проблемы позволит избежать серьезных последствий.
Побочный эффект лекарств
Помутнение мочи может появиться из‑за использования препаратов, которые применяются для лечения гиперактивного Solifenacin / U. S. National Library of Medicine мочевого пузыря либо рака Sunitinib / U. S. National Library of Medicine почек или пищеварительного тракта. Это побочное действие медикаментов.
Что делать
Если при использовании препаратов появились нежелательные эффекты, об этом нужно срочно сообщить Sunitinib / U. S. National Library of Medicine врачу, который их назначил. Возможно, что лекарства придётся поменять.
Анализ прозрачности мочи: отклонения
Анализируются следующие показатели осадка:
- Ураты – биоматериал нагревается, после чего производится визуальный контроль цвета. Осветление мочи и уменьшение мутности – признак наличия уратов;
- Карбонаты – в мочу подмешивают уксусную кислоту. При наличии карбонатов моча пенится и светлеет;
- Фосфаты – об их присутствии свидетельствует помутнение урины при нагревании;
- Щавелевокислые соли, мочевая кислота – в мочу добавляют уксусную кислоту, после чего в норме происходит осветление жидкости. Отсутствие реакции – признак наличия солей и мочевой кислоты;
- Эпителиальные клетки – определяются микроскопическим методом. Наличие клеток указывает на латентное воспаление почек;
- Эритроциты, лейкоциты и цилиндры – определяются также с помощью микроскопа. Их присутствие в мутной моче – признак мочекаменной болезни, онкологии, воспалительных или инфекционных процессов мочеполовой системы;
- Гнойные примеси – обнаружить их можно методом исключения: урина с гноем не светлеет при нагревании и добавлении различных реагентов.
При каких состояниях и/или заболеваниях наблюдается помутнение мочи
- Нарушение водно-солевого баланса в результате обезвоживания;
- Пиелонефрит;
- Гломерулонефрит;
- Мочекаменная болезнь;
- Цистит;
- Венерические заболевания;
- Токсикоз у беременных (мутная моча – результат обезвоживания на фоне рвоты);
- Повышенная нагрузка на почки у беременных на поздних сроках;
- Обезвоживание у грудничков.
Инфекции мочевыводящих путей
Бактерии могут вызвать воспаление Urinary tract infection (UTI) / Mayo Clinic почек, мочевого пузыря или уретры, что приведёт к помутнению мочи. При этом появятся и другие симптомы:
- сильное желание помочиться;
- учащённое мочеиспускание маленькими порциями;
- жжение и боль в уретре;
- моча с сильным запахом,
- кровь или гной в моче.
В зависимости от типа заболевания, могут также отмечаться повышение температуры тела, боль в животе, над лобком или в пояснице.
Что делать
Нужно обратиться к урологу. Врач назначит Urinary tract infection (UTI) / Mayo Clinic подходящий антибиотик для борьбы с инфекцией. А чтобы уменьшить боль, порекомендует безрецептурные анальгетики.
Мутная моча при венерических заболеваниях
Заболевания часто передаются при сексе.
Это определенная группа инфекций.
К ним относится более десятка возбудителей различной природы:
- вирусные;
- микотические;
- паразитарные;
- бактериологические.
По статистике, ИППП удается выявить у каждого десятого человека.
Это говорит о высокой распространенности.
В число заболевших входят люди от подросткового до пенсионного возраста.
Инфекции провоцируют возникновение воспалительных процессов в органах малого таза.
Они могут привести к серьёзным нарушениям, таким как бесплодие.
У ИППП следующие возбудители:
- микоплазма;
- уреаплазма;
- трихомонада;
- кандида;
- гарднерелла;
- хламидия;
- вирус герпеса;
- вирус папилломы человека;
- контагиозный моллюск.
Характерна высокая чувствительность к внешним условиям среды.
Для успешного инфицирования необходим контакт клинически здорового человека с зараженным.
Речь не только об интимной близости.
Для инфицирования бывает достаточно и бытового контакта, например, при вирусных инфекциях.
Нарушение целостности покровов кожи и слизистых служит воротами для проникновения микрофлоры.
В таком случае риск инфицирования увеличивается при оральном и анальном половых контактах.
Это происходит и при пользовании общими средствами для личной интимной гигиены.
Большинство инфекционных агентов может внедряться через плацентарный барьер.
Внутриутробно они поражают плод.
Это способно нанести существенный вред его физиологическому росту и развитию.
Печальные последствия внутриутробного заражения иногда проявляются даже через годы после рождения ребенка.
Это может проявляться нарушениями работы сердечной мышцы, печени и почек.
Важно!
Необходимо регулярно для профилактики проходить обследование для выявления инфицирования.
Факторы передачи ИППП:
- незащищенный половой акт;
- тесные контакты в быту;
- пренебрежение правилами стерилизации медицинских инструментов;
- переливание крови и её компонентов;
- пересадка органов и тканей.
Каждой инфекции характерны определенные симптомы.
Но общая картина клинических проявлений весьма схожа для всех инфекций.
К таким симптомам относят:
- помутнение мочи;
- разного рода выделения из уретры;
- зуд и чувство жжения;
- болезненность при акте мочеиспускания или половом контакте;
- дискомфорт и тянущие боли внизу живота.
Многим венерическим заболеваниям характерно бессимптомное течение.
При выявлении первых признаков, необходимо срочно обратиться к специалисту.
Это не позволит заболеванию прогрессировать.
Помните!
При обнаружении подозрительных признаков обязательно сообщите об этом своему половому партнеру!
Для диагностики специалист собирает полный анамнез у пациента.
Женщины проходят полный гинекологический осмотр, а мужчины посещают врача-уролога.
Специалисты оценивают выраженность характерных для наличия ИППП проявлений.
Лабораторные методы диагностики:
- мазок из шейки матки или мочеиспускательного канала;
- бактериологический посев и определение чувствительности к противомикробным препаратам;
- выявление фрагментов ДНК-цепей возбудителей методом полимеразной цепной реакции.
Неинфекционный цистит
Иногда воспаление мочевого пузыря не связано Cystitis — noninfectious / U. S. National Library of Medicine с инфекцией, но моча тоже становится мутной и появляются другие симптомы:
- жжение и зуд при мочеиспускании;
- частые позывы в туалет, в том числе ночью;
- уменьшение Interstitial cystitis / Mayo Clinic порции мочи;
- недержание;
- изменение запаха и цвета мочи.
Так проявляется неинфекционный цистит, который иногда возникает после перенесённых тяжёлых инфекций мочевого пузыря, лучевой и химиотерапии, а также из‑за использования определённых гигиенических средств и спермицидных контрацептивов.
Что делать
Нужно обратиться к урологу. Причины помутнения мочи не всегда можно устранить, но врач назначит Cystitis — noninfectious / U. S. National Library of Medicine лекарства, уменьшающие боль, или препараты для расслабления мочевого пузыря. Также нужно избегать острой пищи, алкоголя, цитрусовых и кофеина — всё это может раздражать органы выделительной системы.
О чем говорит изменение цвета мочи
09.09.2021
Все знают, что нормальная человеческая моча имеет желтый цвет, но очень часто мы задаемся вопросом, что означает, когда жидкость имеет совершенно другой цвет.
Изменение цвета, помутнение и появление крови в моче может вызвать панику и тревогу, поскольку заставляет нас думать, что в организме происходит что-то неладное.
Если вам интересно, что можно узнать, просто взглянув на свою мочу, читайте дальше.
Как выглядит обычная моча?
В нормальном состоянии цвет мочи может колебаться от полупрозрачного желтого до янтарного, он обусловлен пигментом урохромом.
Моча — это жидкость, которая выводится из организма и является продуктом клеточного метаболизма.
На цвет и количество выделяемой мочи могут воздействовать некоторые виды пищи и напитков, а также многие заболевания.
Если моча становится темнее, это обычно признак того, что вы получаете недостаточно жидкости. Но это не повод для тревоги.
Все, что вам нужно сделать, это пить больше жидкости, предпочтительно воды.
Чем светлее и прозрачнее моча, тем здоровее наш организм. Светло-желтый цвет указывает на то, что наш организм правильно
гидратирован, и это характерно для тех, кто регулярно пьет воду. Однако будьте осторожны — слишком светлая моча может быть признаком
переувлажнения или водной интоксикации. А повышенное выделение чистой мочи без достаточного потребления воды может быть признаком диабета.
Некоторые часто задаются вопросом, почему их моча становится прозрачной после чрезмерного употребления алкоголя. Этому есть простое объяснение —
алкоголь является мочегонным средством, то есть увеличивает скорость выделения мочи. Поскольку употребление алкоголя заставляет вас часто посещать
туалет, ваш организм извлекает воду из других органов. Проблема в том, что вместе с жидкостью вы выбрасываете из организма важные электролиты.
Именно поэтому чрезмерное количество алкоголя вызывает плохое самочувствие или сильную головную боль.
Отклонения в цвете мочи
Иногда моча выходит гораздо более светло-желтого до янтарного цвета. Вот какие могут быть цвета мочи и что они означают:
Зеленый или синий
Это связано с тем, что мы проглотили. Некоторые продукты, напитки и лекарства способны окрашивать мочу в эти цвета, особенно если они содержат
синий краситель. Спаржа также придает моче зеленоватый цвет, а также изменяет ее запах.
Красный или розовый
Некоторые продукты, имеющие красный цвет, могут вызывать такие перемены цвета мочи. Слабительные и некоторые лекарства также могут быть
причиной красной мочи. В некоторых случаях, однако, это не окрашивание, а кровь в моче. Это может быть признаком такого заболевания, как увеличенная
простата, камни в мочевом пузыре или даже рак почек.
Мутная моча
Это может быть признаком инфицирования мочеполового канала или камней в почках. У мужчин это может быть связано с попаданием спермы в мочу.
Апельсин
Черника, свекла, ревень и некоторые лекарства с красителями могут вызывать оранжевую окраску. Иногда желтуха и обезвоживание также окрашивают
мочу в оранжевый цвет.
Пенистая моча
Пенообразование не влияет на цвет мочи, но придает ей пенистый вид. Слишком большое количество пены в моче обычно является признаком употребления
слишком большого количества белка.
Когда обращаться за медицинской помощью
Часто резкое окраски урины обусловлено тем, что мы что-то съели или выпили. Обращайте внимание на любые изменения цвета и записывайте, когда
и как часто они происходят. Если мы можем исключить еду или лекарства как возможные факторы для изменения оттенка мочи, следует позвонить врачу.
Другие симптомы, требующие обращения за медицинской помощью: частое мочеиспускание, болезненное мочеиспускание, затрудненное мочеиспускание,
выделение небольшого количества мочи при нормальной гидратации, пробуждение ночью из-за позывов к мочеиспусканию, выделение большего количества
мочи, чем обычно.
Опубликовано в Статьи без рубрики Премиум Клиник
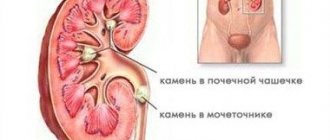
Камни в почках
Часто человек даже не догадывается о них: симптомов нет. Но чем больше камень, тем больше признаков появляется. Это могут быть Kidney Stones / National Kidney Foundation :
- сильная двухсторонняя боль в нижней части спины;
- продолжительная боль в животе без чёткой локализации;
- моча с кровью;
- тошнота и рвота;
- повышение температуры, озноб;
- мутная моча с неприятным запахом.
Что делать
Всё зависит от симптомов, размера камней, их состава, плотности и формы. В некоторых случаях врачи назначают Kidney Stones / National Kidney Foundation лекарства для изменения кислотности мочи, чтобы растворить камни. Если же они большие и блокируют мочеточник, то делается операция. Иногда можно обойтись без неё и раздробить образования при помощи ударно‑волновой литотрипсии. Во время этой процедуры на почки направляют ультразвуковые волны, которые крошат камни. Их осколки затем выходят с мочой.
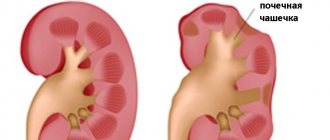
Помутнение мочи при нефролитиазе
Мочекаменная болезнь – одна из самых часто диагностируемых патологий мочевыделительного тракта.
Согласно статистике, чаще заболевание регистрируется у людей в возрасте от 30 до 55 лет.
Причины развития нефролитиаза:
- нарушение обмена фосфора и кальция;
- увеличение концентрации сывороточного Ca;
- расстройство метаболизма и функций органов пищеварительной системы;
- авитаминоз A, B и D;
- пороки развития органов малого таза;
- патологические изменения процесса уродинамики.
Конкременты встречаются органического и неорганического происхождения.
Большие малоподвижные конкременты наносят меньший ущерб здоровью почек, чем маленькие и подвижные.
Почечные камни очень часто осложнены пиелонефритом.
Застой зараженной мочи провоцирует обострение пиелонефрита.
Возможно развитие таких осложнений, как карбункул, абсцесс почки и даже сепсис.
В случае с нефролитиазом помутнение мочи говорит о восстановлении проходимости мочеточника.
Типичные проявления нефролитиаза:
- наличие примесей крови в моче;
- болезненность в поясничном отделе;
- отхождение конкрементов и солей;
- расстройство мочеотделения;
- почечные колики.
Клиническая картина тесно связана с размерами и местонахождением конкрементов.
Она зависит от сопутствующих болезней, врожденных аномалий и пороков.
Диагностика мочекаменной болезни:
- сбор и изучение анамнеза;
- общий анализ мочи с микроскопией осадка;
- УЗИ органов мочевыделительной системы;
- рентгенография или КТ мочевыводящих путей.
Гломерулонефрит
Это заболевание, при котором воспаляются Membranoproliferative glomerulonephritis / U. S. National Library of Medicine почечные клубочки — небольшие сплетения сосудов, фильтрующие кровь. Обычно болезнь бессимптомная, но при тяжёлых формах или в запущенных случаях моча становится тёмной, мутной, её объём значительно уменьшается, могут появляться примеси крови. Также возникают отёки в разных частях тела, снижается внимательность, повышается артериальное давление.
Что делать
Врач назначит Membranoproliferative glomerulonephritis / U. S. National Library of Medicine специальную диету, мочегонные препараты, иммунодепрессанты и лекарства для снижения кровяного давления. Диализ или пересадка почки понадобятся, если орган перестанет выполнять свою функцию.
Что делать и как лечить?
Если мутная моча стала следствием инфекционно-бактериального заболевания, в первую очередь назначают курс антибактериальной терапии, при помощи которой удастся уничтожить патогена и остановить воспаление. Применяются такие антибиотики, как «Монурал» или «Нитрофурантоин». При мочекаменных образованиях назначается консервативное лечение, при котором назначают лекарства «Канефрон», «Энатин» или «Олиметин». Если такая терапия не дала результатов, камни измельчаются при помощи лазера. Когда помутнение урины спровоцировано непатологическими факторами, врач посоветует наладить питание, нормализовать питьевой режим, избавиться от вредных привычек, вести здоровый образ жизни.
prourinu.ru
Папиллярный почечный некроз
При этом заболевании в почках отмирают сосочки, по которым моча попадает в чашечки и дальше — в мочеточники. Некроз может развиваться по разным причинам. Например Renal papillary necrosis / U. S. National Library of Medicine :
- чрезмерный приём обезболивающих средств;
- сахарный диабет;
- инфекция почек (пиелонефрит);
- отторжение пересаженной почки;
- серповидноклеточная анемия;
- закупорка мочевыводящих путей.
При некрозе появляется боль в боку или спине, поднимается температура тела, моча становится мутной, кровянистой или тёмной, в ней можно заметить кусочки тканей. Иногда больно ходить в туалет, позывы становятся частыми, а мочеиспускание затруднено. Порой возникает недержание.
Что делать
Из‑за папиллярного некроза может развиться Renal papillary necrosis / U. S. National Library of Medicine почечная недостаточность, поэтому к врачу нужно попасть как можно скорее. Он назначит лечение в зависимости от причины болезни. В тяжёлых случаях потребуется диализ или пересадка почки.
Лейкоциты — основной источник появления осадка в моче
Лейкоцитурия свидетельствует о повышенном количестве лейкоцитов в моче человека. Причины размножения этих клеток кроятся в распространенных заболеваниях:
- пиелонефрит острый или хронический;
- гломерулонефрит;
- цистит;
- камни в мочеточнике;
- уретрит или простатит;
- нефрит.
Более 70 % всех разновидностей лейкоцитов принадлежит нейтрофилам, которые могут изменяться в сторону увеличения или уменьшения своего количества. Чаще всего наблюдается увеличение общего количества лейкоцитов за счет нейтрофилов, такое отклонение в анализе мочи называется нейтрофилезом.
Нейтрофилез может наблюдаться при следующих патологиях и заболеваниях:
- инфекции и воспалительные процессы;
- послеоперационный период;
- сахарный диабет;
- физические и стрессовые нагрузки;
- опухоли различных органов;
- инфаркт миокарда;
- послеродовой период.
Острый нефритический синдром
Так называют группу симптомов, которые одинаковы для любой почечной патологии: мутная или кровянистая моча, отёки лица и конечностей, повышенное артериальное давление, уменьшение порции мочи и общее недомогание. Эти признаки возникают Acute nephritic syndrome / U. S. National Library of Medicine из‑за различных болезней, повреждающих почки. Среди таких недугов:
- Гемолитико‑уремический синдром — состояние, при котором красные клетки крови разрушаются из‑за инфекции пищеварительного тракта.
- Пурпура Шенлейна — Геноха — болезнь иммунной системы, при которой на коже возникают пурпурные пятна, повреждаются сосуды кишечника и почек.
- IgA‑нефропатия — патология, при которой накапливаются белки‑иммуноглобулины.
- Постстрептококковый гломерулонефрит — воспаление почек, которое возникает после перенесённой ангины или кожной инфекции.
- Абсцессы брюшной полости.
- Синдром Гудпасчера — заболевание, при котором иммунная система по ошибке атакует почки.
- Гепатит В или С.
- Эндокардит — воспаление внутренней оболочки сердца.
- Волчаночный нефрит. Возникает в почках на фоне аутоиммунного заболевания — системной красной волчанки.
- Васкулит, или воспаление сосудов.
- Вирусные инфекции: корь, мононуклеоз, паротит. Они способны вызвать аномальную иммунную реакцию.
Что делать
Основная цель терапии при остром нефритическом синдроме — поддержать организм, уменьшить симптомы и не дать человеку умереть. Чтобы улучшить состояние почек, врачи назначают Acute nephritic syndrome / U. S. National Library of Medicine диету с низким содержанием соли, калия и ограничением жидкости. Также выписывают лекарства от давления и для уменьшения воспаления. В некоторых случаях понадобится диализ.
Подходы к лечению
Для лечения проблем, вызывающих мутную мочу, нужно применять лекарства, действующую на причину этого изменения в анализах. Рассмотрим направления терапии по основным этиологическим факторам:
1. Бактериальное воспаление (цистит, пиелонефрит) требует назначения антибиотиков, чаще всего из группы фторхинолонов, поскольку они хорошо проникают в ткань почки и покрывают основной спектр возбудителей. В легкой форме можно воспользоваться растительными антисептиками, например, препарат Монурал, который подходит и для беременных. После окончания курса назначают другие растительные препараты: Канефрон, Фитолизин, Уролесан и другие. Курс лечения составляет от 1 до 3-6 месяцев. В аптеках выпускают специальные растительные сборы для приема внутрь и профилактики проблем с почками: травы обладают противовоспалительным и спазмолитическим действием. В рамках лечения могут назначаться мочегонные.
2. Мочекаменная болезнь обычно не требует назначения лекарств, если камни не беспокоят, поскольку большинство из них почти невозможно растворить, несмотря на распространенное мнение. Также принимают растительные сборы для улучшения состояния почек. Иногда показано удаление камней при помощи дистанционной литотрипсии, но это уже хирургическое вмешательство.
3. Гломерулонефрит после стрептококка обычно требует назначение цитостатиков и стероидов для подавления воспалительного ответа в почках. Активно используют мочегонные (Фуросемид, Торасемид) и дезинтоксикационные лекарства (Реамберин). Для улучшения кровоснабжения почек применяют пентоксифиллин курсами.
4. Поражение почек при аутоиммунных заболеваниях лечится базисной терапией: гормонами, цитостатиками или биоинженерными лекарствами. Последние показаны при отсутствии эффекта или невозможности применения двух первых групп.
5. Подагру с поражением почек лечат аллопуринолом и противовоспалительными средствами при выраженных атаках. Но стоит помнить, что сами препараты могут действовать токсично на почку.
6. Для лечения онкологических заболеваний, в том числе и кровеносной системы, применяют разные подходы: химиотерапию, облучение, хирургическое удаление. В рамках поддержки кроветворения переливают кровь и ее компоненты.
7. В терминальном состоянии почечной системы пациентам показан гемодиализ при показателях клубочковой фильтрации менее 29 мл в минуту, что соответствует пятой стадии почечной недостаточности.
В общих принципах лечения нарушения мочевыделения и мочеобразования лежит:
- ограничение нефротоксичных препаратов, в том числе нестероидных противовоспалительных;
- применение мочегонных;
- адекватный питьевой режим;
- контроль за электролитами крови и их восполнение при необходимости;
- использование дезинтоксикационных лекарств (Реамберин и другие);
- улучшение почечной реологии (Пентоксифиллин);
- поддержание организма в тепле, избегать переохлаждения и сквозняков.
Факторы риска
Риск получить осложнения на почки после ковида выше у пациентов с такими состояниями:
- почечная недостаточность;
- гломерулонефрит;
- пиелонефрит;
- мочекаменная болезнь;
- стриктуры;
- кисты, опухоли.
Таким пациентам особенно важно вовремя проходить диагностику, даже когда признаков отклонений от нормы нет.