Опыт применения индол-3-карбинола в лечении доброкачественных дисплазий молочных желез
Доброкачественная дисплазия молочных желез — самое распространенное заболевание среди женского населения. Данной патологией страдает 30–67% женщин репродуктивного возраста, а у женщин с гинекологическими заболеваниями дисгормональная дисплазия встречаются в 78–95% случаев [1, 2].
Учитывая общие патогенетические основы развития доброкачественных и злокачественных заболеваний молочной железы, большое внимание уделяют лечению доброкачественных дисплазий как предраковому заболеванию. Вероятность малигнизации во многом зависит от степени пролиферации клеток молочной железы. Так, при непролиферативной форме заболевания малигнизация встречается в 0,87% случаев, при дисплазии с умеренной пролиферацией — в 2,34%, при выраженной пролиферации — в 31,4% [3].
Основным фактором, усиливающим пролиферативную активность клеток молочной железы, считается увеличение уровня эстрогенов как в крови, так и самой ткани молочной железы. Эстрадиол стимулирует дифференцировку, пролиферацию и развитие эпителия протоков молочной железы, тормозит апоптоз. Кроме того, наличие гормонального дисбаланса, который проявляется в виде относительной гипопрогестеронемии, усиливает пролиферативное влияние эстрогенов на ткань [2, 4].
Эстрогены активно связываются с рецепторами на мембранах аркуатного ядра, что вызывает уменьшение уровня дофамина, приводящее к гиперпролактинемии. Кроме того, выявлена прямая стимуляция секреции пролактина эстрогенами, активизирующими экспрессию гена, отвечающего за синтез пролактина. Повышение уровня пролактина влечет за собой увеличение числа эстрогеновых и прогестероновых рецепторов, что повышает пролактинсвязывающую способность альвеолярных клеток молочной железы и способствует их пролиферации [5].
Эстроген, попав в клетку, активирует эстрогеновый рецептор, что способствует его проникновению в ядро. Попав в ядро, этот комплекс стимулирует экспрессию эстрогензависимых генов. К ним относятся сосудистый эндотелиальный фактор роста (VEGF), циклин-зависимая киназа (CDK), инсулиноподобный фактор роста (IGF) и другие белки, повышающие чувствительность клеток молочной железы к пролиферации [5, 6].
Сосудистый эндотелиальный фактор роста стимулирует опухолевый ангиогенез и является фактором выживаемости для незрелых опухолевых сосудов. При раке молочной железы гиперэкспрессия VEGF наблюдается в 58% случаев [7, 8].
Циркулирующие в кровотоке эстрогены неизбежно проходят через печень, где подвергаются метаболизму при участии цитохрома Р450. В метаболизм эстрогенов вовлечены преимущественно три изоформы цитохрома Р450 — CYP 1А2, CYP 1В1, CYP3А4. Первая катализирует присоединение гидроксила в положение 2 углерода в молекуле эстрадиола (Е1) и образует 2-гидроксипроизводное (2-ОНЕ1), вторая изоформа — в положение 4 и 4-гидроксипроизводное (4-ОНЕ1) и третья изоформа в положение 16 с образованием 16-альфа-гидроксипроизводное (16-альфа-ОНЕ1). Было показано, что эстрон и эстрадиол представляют собой только 10–15% от всего количества эстрогеновых производных, а 85–90% — это метаболиты эстрогенов (преимущественно гидроксипроизводные) [7]. К тому же метаболиты эстрогенов обладают большей пролиферативной активностью, чем сам эстроген. 2-гидроксиэстрогены синтезируются при участии фермента CYP1A1 в печени и других тканях, в наибольшем количестве они содержатся в ткани молочной железы. Эти метаболиты обладают слабым эстрогенным действием (48% активности эстрадиола) и именно в связи с этим не оказывают пролиферативного действия на клетки. 16-гидроксиэстрогены — при участии цитохрома 3А4 образуется 16-альфа-ОНЕ1. Митогенность этого метаболита в 8 раз выше таковой эстрадиола, так как 16-альфа-ОНЕ1 может ковалентно и необратимо связываться с локусами эндоплазматической сети, наряду со связыванием с ядерными эстрогеновыми рецепторами, что обеспечивает стимуляцию на протяжении дней, а не часов, при этом эффект сохраняется до момента деградации связывающих белков. 4-гидроксиэстрон (4-ОНЕ), являющийся другим метаболитом эстрогена, также как и 16-альфа-ОНЕ1, обладает эстрогенной активностью (79% активности эстрадиола). Канцерогенное мутагенное действие 4-гидроксиэстрона может объясняться влиянием его токсичных хиноловых метаболитов, индукцией образования свободных супероксидных радикалов и повреждением ДНК клеток. Таким образом, увеличение продукции этих метаболитов рассматривается как свидетельство качественных изменений в стероидогенезе и фактор развития некоторых злокачественных новообразований [17].
Поиск препаратов для лечения доброкачественных дисплазий молочной железы привел к разработке средств, содержащих индол-3-карбинол, снижающих пролиферативную активность эстроген-зависимых клеток и обладающих противоопухолевой активностью.
Характеристика индол-3-карбинол-содержащих БАДов
В лечении доброкачественных дисплазий молочной железы мы использовали три биологически активных добавки к пище, содержащих индол-3-карбинол: Стеллу, Индинол и Эстровел (табл. 1).
Стелла выпускается в виде трехцветных капсул по 400 мг. Капсула желтого цвета содержит 100 мг индол-3-карбинола, содержащегося в овощах семейства крестоцветных. Индол-3-карбинол обладает следующими эффектами:
1) стимулирует 2-гидрокси путь детоксикации эстрогенов; 2) модулирует рецепторы эстрогенов (антагонист альфа-рецепторов эстрогенов); 3) стимулирует апоптоз раковых клеток; 4) ингибирует ангиогенез опухоли; 5) антиоксидантным.
Капсула зеленого цвета содержит 60 мг эпигаллокатехин-3-галлата, содержащегося в зеленом чае. Эпигаллокатехин-3-галлат обладает следующими эффектами:
1) уменьшает выработку фермента ароматазы, способствующего превращению андрогенов в эстрогены; 2) избирательно уменьшает скорость роста сосудов в новообразованиях, то есть подавляет выработку сосудистого эндотелиального фактора роста (VEGF).
Капсула красного цвета содержит 60 мг изофлавонов сои (генистеина и дзадзеина), которые обладают следующими эффектами:
1) стимулируют 2-гидроксилирование эстрогенов; 2) конкурентно связываются с рецепторами эстрогенов; 3) снижают секрецию 4-гидрокси-эстрогенов; 4) повышают продукцию секс-связывающего глобулина.
Принимать Стеллу рекомендуется для нормализации обмена эстрогенов (восстановления нормального соотношения 2-гидроксиэстрогена и 16-альфа-гидроксиэстрогена и уменьшения выработки 4-гидроксиэстрогенов), для улучшения функционального состояния женской репродуктивной системы и уменьшения риска возникновения гормонозависимых заболеваний женской репродуктивной системы, таких как миома, мастопатия, эндометриоз и в составе комплексной терапии последних. Рекомендуемые дозы: по 1 капсуле желтого цвета утром, 1 капсуле зеленого цвета днем и 1 капсуле красного цвета вечером — в течение 1 месяца. При необходимости прием можно продлить до 3–6 месяцев, 1–2 раза в год с равными интервалами [18].
Индинол выпускается в капсулах по 300 мг. Каждая капсула содержит 90 мг индол-3-карбинола и вспомогательные вещества, в том числе магния стеарат 3 мг.
Принимать Индинол следует для профилактики и в составе комплексного лечения доброкачественных заболеваний молочных желез. Также рекомендуется прием Индинола при сочетании доброкачественных дисплазий молочных желез с другими заболеваниями женской репродуктивной системы: эндометриозом, фибромиомой матки, гиперплазией эндометрия, дисплазией шейки матки, генитальном кондиломатозе.
Эстровел выпускается в таблетках по 500 мг. Он содержит индол-3-карбинол (25 мг в таблетке), экстракт цимифуги рацимоза (30 мг в таблетке), экстракт корня дикого ямса (50 мг), изофлавоны сои (25 мг), витамины В6, Е, фолиевую кислоту и другие вспомогательные компоненты в небольших количествах.
Цимифуга рацимоза и корень дикого ямса с давних времен используются для лечения климактерических расстройств у женщин. Изофлавоны сои относятся к фитоэстрогенам и компенсируют негативные эффекты эстрогена при его избытке. Поэтому кроме терапевтического действия на ткань молочной железы Эстровел способствует нормализации нестабильного артериального давления, уменьшает интенсивность приступов головной боли, снижает частоту приливов у женщин с нейровегетативными расстройствами при климаксе. Рекомендуемая доза Эстровела по 1–2 таблетки в день в течение 2 месяцев.
Во многих городах России отсутствуют крупные маммологические центры. Выявление, диспансерное наблюдение и лечение больных с дисгормональной дисплазией молочной железы осуществляется участковыми акушерами-гинекологами. В свою очередь анализ амбулаторных карт диспансерной группы больных показал, что лечение заболеваний молочных желез проводится не всегда адекватно их объективному состоянию, изменениям на УЗИ и маммографии и наличию сопутствующей гинекологической патологии. Поэтому исследования в области применения индол-3-карбинол-содержащих БАДов помогут более рациональному лечению женщин с заболеваниями молочных желез.
Цель исследования: провести анализ эффективности лечения женщин различных возрастных групп с дисгормональной дисплазией молочных желез индол-3-карбинол-содержащими БАДами.
Пациенты и методы. Всего пролечено индол-3-карбинол-содержащими БАДами (в составе комплексной терапии) 192 женщины, состоящих на учете у маммолога с диагнозом «доброкачественная дисгормональная дисплазия молочных желез». Возраст пациенток от 17 до 56 лет. Длительность наблюдения у маммолога от 1 года до 19 лет. Всем больным выполняли УЗ-исследование молочных желез. Женщинам 40 лет и старше — УЗ-исследование и маммографию.
В 1-ю группу вошли 52 женщины в возрасте от 17 до 35 лет. Группа принимала Стеллу в течение 3 месяцев.
2-ю группу составили 103 пациентки в возрасте от 17 до 50 лет, получавшие Индинол. Пациенток репродуктивного возраста было 48, преклимактерического и климактерического возраста — 55.
В 3-ю группу вошли 37 женщин в возрасте от 50 до 56 лет, лечившихся Эстровелом.
Оценка результатов терапии включала анализ интенсивности боли в молочных железах, состояние структуры ткани молочной железы при осмотре и пальпации и изменение ткани молочной железы при УЗ-исследовании.
Оценку интенсивности боли проводили с помощью вербальной шкалы в баллах от 0 до 4:
- 0 баллов — нет боли;
- 1 балл — слабая боль;
- 2 балла — умеренная боль;
- 3 балла — сильная боль;
- 4 балла — нестерпимая боль.
Состояние ткани молочной железы оценивали по данным осмотра и пальпации в баллах от 0 до 6 [11]:
- 0 баллов — отсутствие патологического процесса;
- 1 балл — слабо выраженный диффузный фиброаденоматоз;
- 2 балла — умеренно выраженный диффузный фиброаденоматоз;
- 3 балла — выраженный диффузный кистозный или фиброзный фиброаденоматоз;
- 4 балла — резко выраженный диффузный кистозный или фиброзный фиброаденоматоз;
- 5 баллов — локализующийся фиброаденоматоз на фоне диффузного;
- 6 баллов — локализованный фиброаденоматоз на фоне диффузного.
Полученные результаты и их обсуждение
В 1-ю группу вошли женщины репродуктивного возраста. Все пациентки жаловались на сильные боли в молочных железах перед месячными за 7–10 дней (78%) или умеренные боли, не связанные с циклом (22%). При осмотре чаще встречались комкообразные уплотнения в молочных железах — 5 баллов (63%) и среднезернистые уплотнения — 4 балла (37%). В 80% случаев при осмотре ткань молочной железы плотная, набухшая. При УЗ-исследовании у всех женщин картина соответствовала смешанной (фиброзно-кистозной) форме мастопатии. Максимальные размеры кист 14,5 мм.
Женщинам 1-й группы назначали капсулы Стелла по 1 шт. 3 раза в день в течение 1 месяца (согласно инструкции и добровольной сертификации, в переводе на индол-3-карбинол 100 мг). Данное лечение проводили в составе комплексной терапии, которое включало витамины и микроэлементы. При сильном болевом синдроме применяли крем Мастофит Эвалар местно 2 раза в день, 7–10 дней в месяц.
Все женщины лечение перенесли хорошо. Многие отметили современный цветовой дизайн таблеток, что повышало мотивацию больных к последовательному лечению. Улучшение состояния наступило у 72% женщин. Боли в молочных железах, как предменструальные, так и не связанные с циклом, уменьшились до слабовыраженных, хотя полностью болевой синдром не был купирован. 26% больных не отметили какого-либо значимого улучшения состояния. И 1 больная (2%) после лечения жаловалась на усиление боли в молочных железах перед месячными.
При осмотре улучшение состояния молочных желез отмечено у 86% женщин. Ткань молочной железы стала более мягкой и однородной (3–4 балла). Комкообразные уплотнения сохранились у 27% больных. При контрольном УЗИ каких-либо существенных изменений не отмечено: сохранялся фиброз ткани, размеры кист не уменьшились. Пациенткам рекомендовано продолжить курс до 3–6 месяцев.
Все женщины 2-й группы предъявляли жалобы на боли в молочных железах. Женщин репродуктивного возраста беспокоили боли перед месячными за 10–14 дней. Интенсивность боли пациентки характеризовали как умеренные (40%) и сильные (60%). При осмотре структура молочных желез плотнозернистая, неоднородная, что соответствовало 3–4 баллам (56%) и 5 баллам (44%). На УЗИ — у женщин репродуктивного возраста фиброзные изменения и кисты от 0,7 до 1,2 см. У женщин пре- и климактерического возраста при УЗ- и маммографическом исследовании отмечалась фиброзно-кистозная или фиброзная форма мастопатии с явлениями жировой инволюции.
При назначении Индинола предусматривались коррекция дозы и длительности лечения. В инструкции, прилагаемой к упаковке, рекомендуемая доза по 1 капсуле в день 2–3 недели. Но в литературе, посвященной лечению заболеваний молочной железы, применяемые дозы колеблются от 2 до 4 капсул в день с длительностью приема от 1 до 6 месяцев [9, 12–14]. Есть данные о зависимости применяемых доз от веса больной. Так, женщинам до 60 кг достаточно принимать по 1 капсуле 3 раза в день, а женщинам более 60 кг необходимо 2 капсулы 2 раза в день [14]. Но такое увеличение дозы и продолжительности приема требует дополнительных финансовых затрат, что ограничивает круг больных, которым можно назначить лечение.
Мы решили остановиться на средней дозе — по 300 мг (1 капсуле) 2 раза в день (в переводе на индол-3-карбинол 180 мг). При сильном болевом синдроме дополнительно назначали крем Мастофит Эвалар местно на молочные железы 2 раза в день за 7–10 дней перед месячными.
Все пациентки прошли трехмесячный курс лечения. Аллергических реакций и побочных симптомов не наблюдалось. У 61% женщин репродуктивного возраста значительно уменьшился предменструальный болевой синдром до слабой боли за 3–5 дней до месячных. 52% женщин пре- и климактерического возраста отметили как уменьшение или исчезновение боли, так и уменьшение таких ощущений в молочных железах, как жжение, покалывание, зуд.
При осмотре молочных желез более мягкая и однородная структура ткани (2–3 балла) отмечалась у 83% женщин репродуктивного возраста и 64% женщин пре- и климактерического возраста. На контрольном УЗИ видимых положительных изменений у женщин той и другой возрастных групп не выявлено: кисты прежних размеров, фиброз в прежнем объеме.
По данным литературы максимальный эффект в лечении больных отмечается к 6-му месяцу. Исчезновение масталгии и мастодинии наблюдается у 70,4–90,5% больных [12–14]. Причем 100% эффективность лечения отмечена у больных с железистой мастопатией [15]. Улучшение маммографической картины у 33,7% больных наблюдается к 12-му месяцу после лечения [16]. Поэтому женщинам данной группы было рекомендовано продолжить лечение Индинолом.
Женщины 3-й группы предъявляли жалобы на сильные (35%) и умеренные (65%) боли в молочных железах и симптомы, характерные для климактерического синдрома: приливы, жар, сердцебиение, потливость. Больным назначили Эстровел по 1 таблетке 2 раза в день в течение 3 месяцев (согласно инструкции и добровольной сертификации, в переводе на индол-3-карбинол 50 мг). При сильной боли в молочных железах местно использовали крем Мастофит Эвалар 2 раза в день за 7–10 дней перед месячными.
При осмотре молочные железы имели мелко- или среднезернистую структуру, плотноватую консистенцию (2–3 балла). При УЗИ — фиброзные изменения ткани молочной железы на фоне инволюции. На маммограммах получена аналогичная картина.
В имеющейся литературе, по применению Эстровела у женщин в период перименопаузы, отмечается хорошая переносимость и 100% эффективность в отношении нейровегетативных симптомов [17].
Во время лечения наших женщин из 37 человек у одной больной отмечено обострение хронического холецистопанкреатита. Эстровел пришлось отменить. Остальные 36 женщин лечение перенесли хорошо. После трех месяцев терапии 68% больных отметили улучшение самочувствия: уменьшились боли и неприятные ощущения в молочных железах. Сильные боли беспокоили только 8% больных. Нейровегетативные симптомы стали менее выраженными у 68% женщин, и 32% отметили исчезновение приливов и жара. При осмотре молочные железы стали более мягкими и однородными (1–2 балла) у 62% женщин (табл. 2). Но при контрольном УЗИ явной положительной динамики не выявлено.
Выводы
- Индол-3-карбинол-содержащие БАДы обладают высокой эффективностью в комплексном лечении больных с доброкачественной дисгормональной дисплазией молочных желез.
- Лечение индол-3-карбинол-содержащими БАДами хорошо переносится женщинами репродуктивного, преклимактерического и климактерического возраста.
- Улучшение субъективного состояния в виде уменьшения интенсивности и длительности боли в молочных железах отмечено у 61–78% женщин репродуктивного возраста и 52–68% женщин пре- и климактерического возраста. Улучшение объективных показателей в виде улучшения структуры ткани молочной железы отмечено у 83–86% женщин репродуктивного возраста и 62–64% женщин пре- и климактерического возраста.
- Для достижения максимальной эффективности от терапии и положительной динамики объективного состояния молочной железы по данным УЗИ и маммографии необходимо продолжать лечение (в составе комплексной терапии) индол-3-карбинол-содержащими БАДами до 6 месяцев.
Литература
- Летягин В. П., Высоцкая И. В., Ким Е. А. Погодина Е. М., Максимов К. В. Фитотерапия диффузной фиброзно-кистозной болезни. М.: АБВ-пресс, 2008. 28 с.
- Мустафин Ч. К., Кузнецова С. В. Дисгормональные болезни молочной железы. Клиническое руководство / Под ред. Пинхосевича Е. Г. М., 2009. 126 с.
- Василевский А. В., Козловская Н. А., Илькевич А. Г. и др. Доброкачественные и злокачественные заболевания молочной железы: Пособие для студентов и врачей. Под ред. Л. А. Путырского, Ю. Л. Путырского. М.: ООО «Мед. информ. агентство», 2008. 336 с.
- Чистяков С. С., Сельчук В. Ю., Гребенникова О. П. и др. Рак и доброкачественные опухоли молочной железы: Учебное пособие для системы послевузовского профессионального образования. Под ред. С. С. Чистякова. М.: Авторская академия, 2009. 120 с.
- Гилязутдинов И. А., Хасханов Р. Ш. Доброкачественные опухоли молочных желез: Руководство для врачей. Казань: Медлитература, 2007. 216 с.
- Высоцкая И. В. Современные возможности терапии фиброзно-кистозной болезни // Опухоли женской репродуктивной системы. 2009. № 1–2. С. 44–46.
- Возный Э. К., Белоногов А. В., Сатиров Е. Ф., Юргина О. В. Рак молочной железы (современные подходы). Клиническая маммология. Тематический сборник. 1-е издание. М.: ООО «Фирма Стром»», 2005. 181–189.
- Speirs V., Atkin S. L. Production of VGEF and expression of the VEGF receptors Аде-1 and KDR in primary cultures of epithlial and stromal cells derived from breast tumors // Br J Cancer. 1999. № 80 (5–6). 898–903.
- Киселев И. В., Ляшенко А. А. Индинол — регулятор пролиферативных процессов в органах репродуктивной системы. М.: ЗАО «МираксФарма», 2008. 48 с.
- Сидоренко Л. Н. Молочная железа. Как уберечь себя от рака. Книга для каждой женщины. СПб: Фолио-Пресс. 1998. 704 с.
- Рахимжанова Р. И., Сулейменова Е. В., Майер К. М., Соломонова А. М. Опыт применения индинола при лечении различных форм мастопатии в Казахстане. Организационные, медицинские и технические аспекты клинической маммологии. Матер. 5 Всерос. научно-практ. конф. с междунар. участием. М., 2007. 130–132.
- Рожкова Н. И., Меских Е. В. Оценка эффективности препарата индинол при лечении различных форм мастопатии. Организационные, медицинские и технические аспекты клинической маммологии. Матер. 5 Всерос. научно-практ. конф. с междунар. участием. М., 2007. 149–152.
- Рожкова Н. И., Бурдина Л. М., Сметник В. П. и соавт. Комплексное аллопатическое и гомеопатическое лечение мастопатий // Вестник Российской ассоциации радиологов. 2009. № 1. 148–152.
- Зулькарнаева Э. Т., Хакимова Р. Х., Лапан Е. И., Благодетев И. Л. Индинол-3-карбинол в лечении доброкачественных заболеваний молочной железы // Опухоли женской репродуктивной системы. 2008. № 3. С. 50–54.
- Кулагина Н. В. Терапия фиброзно-кистозной болезни молочных желез у пациенток с миомой матки // Опухоли женской репродуктивной системы. 2010. № 1. С. 40–43.
- Кульчавеня Е. В., Брижатюк Е. В., Бреусов А. А. Эффективность биологически активной добавки эстровел в комплексной терапии женщин, больных хроническим циститом, в период перименопаузы // Акушерство и гинекология. 2009. № 3. С. 69–71.
- Bradlow H. L., Telang N. T., Sepkowic D. W. et al. // J Endocrinol. 1996; 150: 259–265.
- Информационное письмо РОАГ. М., 2009.
Е. А. Сухарева*, кандидат медицинских наук Л. А. Пономарева**, доктор медицинских наук, профессор С. В. Козлов**, доктор медицинских наук, профессор
*МУЗ Городская поликлиника № 1, Сызрань ** ГБОУ ВПО СГМУ им. В. И. Разумовского Минздравсоцразвития России, Самара
Контактная информация об авторах для переписки
В последние годы отмечается возрастающий интерес во всем мире к состоянию здоровья и качеству жизни женщин, поскольку продолжается неуклонная тенденция к росту числа заболеваний органов женской репродуктивной системы, и в том числе молочной железы [10]. Так, в популяции нераковые заболевания молочных желез встречаются у 30-70% женщин, а при одновременном их сочетании с гинекологическими заболеваниями число случаев возрастает до 76-97,8% [10].
В России ежегодно выявляется более 34 000 новых случаев рака молочных желез, при этом отмечается значительное снижение возраста заболевших. У 25% женщин до 30 лет и у 60% — после 40 лет диагностируются дисгормональные заболевания молочных желез (мастопатии) [6]. Несмотря на то что мастопатии не являются облигатным предраком, рак молочной железы встречается в 3-5 раз чаще на фоне диффузных дисгормональных доброкачественных заболеваний молочных желез и в 30-40 раз чаще при узловых формах мастопатии с явлениями пролиферации их эпителия [6]. В целом раком молочной железы не занимаются врачи акушеры-гинекологи, но к ним часто обращаются женщины с проблемами, напрямую не связанными с содержанием специальности, в том числе и с проблемами, касающимися молочных желез. Поэтому акушеры-гинекологи могут существенно улучшить качество работы по сохранению здоровья женщины при экстрагенитальной патологии и при некоторых формах онкозаболеваний, в частности, при раке молочной железы. Несомненно, приоритетными для гинекологов являются вопросы диагностики и лечения доброкачественных заболеваний молочных желез. Выявление диффузной и очаговой патологии молочных желез и правильная трактовка полученных результатов обследования позволяют своевременно направить женщин на комплексное обследование и сориентироваться в правильном выборе метода лечения.
Прошло более 100 лет с тех пор, когда была описана морфологическая картина мастопатии, однако до сих пор вопросов, связанных с этим заболеванием, остается больше, чем ответов. Если очевидна возможность малигнизации выраженных пролиферативных форм фиброзно-кистозной болезни в 30% случаев, то вопросы этиологии и патогенеза заболевания остаются во многом непонятными. Если признано, что важная роль в патогенезе отведена абсолютной или относительной гиперэстрогении и прогестерондефицитному состоянию, то неясны мотивы развития тяжелых форм заболевания у женщин с регулярным двухфазным циклом и полноценной лютеиновой фазой [9]. Установлена взаимообусловленность заболеваний молочных желез и внутренних половых органов и их влияние на репродуктивное здоровье в целом. Вместе с тем клинико-эпидемиологические данные свидетельствуют о патогенетической связи фиброаденоза молочных желез с дисгормональными изменениями в организме, гинекологическими заболеваниями, неполноценным развитием генеративной и нарушениями половой функции [9].
Несмотря на имеющиеся многочисленные исследования, в настоящее время этиология мастопатии остается невыясненной. Многообразие форм диспластических процессов и доброкачественных опухолей молочной железы, имеющих различный гисто- и морфогенез, свидетельствует о полиэтиологичности их возникновения. Также не выявлено ни одного специфического фактора риска развития данного заболевания, поскольку мастопатия — мультифакторное заболевание, связанное как с генетическими факторами, так и с факторами окружающей среды.
Отсутствие однозначного мнения об этиологии и патогенезе дисгормональных заболеваний молочных желез определяет и отсутствие однозначного алгоритма лечения фиброзно-кистозной мастопатии. Каждый случай требует индивидуального подхода. Основными звеньями патогенеза доброкачественных заболеваний молочных желез являются нарушения гормонального фона, активация сигнальных путей клеточной пролиферации, связанных с экспрессией факторов роста и неоангиогенеза, а также подавление апоптоза. В связи с этим актуальным остается поиск методов лечения, воздействующих на механизмы развития патологического процесса.
Современный подход к лечению диффузных форм мастопатии предполагает применение гормонального и негормонального способов. Чаще всего гормональная терапия направлена на уменьшение чрезмерного стимулирующего воздействия эстрогенов на ткань молочной железы, реже — на коррекцию диспролактинемии или гипотиреоза. Среди гормональных способов лечения известно назначение антиэстрогенных препаратов (тамоксифен, торемифен), комбинированных оральных контрацептивов, гестагенов (прожестожель-гель, утрожестан), андрогенов (даназол), аналогов рилизинг-фактора лютеинизирующего гормона (золадекс, бусерелин), ингибиторов секреции пролактина (бромокриптин, достинекс). Однако, несмотря на клинический эффект гормональной терапии, длительное ее применение ограничено из-за риска развития известных побочных эффектов. Исключением является использование комбинированных оральных контрацептивов, несомненная роль и эффективность которых в лечении дисгормональной патологии молочных желез доказана [7, 12, 13, 18]. Но, наряду с этим результаты многочисленных исследований не дают однозначного ответа о вреде или пользе данных препаратов, имея в виду риск развития доброкачественных и злокачественных заболеваний молочной железы. А это способствует некоторой боязни как со стороны пациенток, так и со стороны врачей широкого назначения оральных контрацептивов для лечения заболеваний молочной железы. При анализе фактора «риск-польза» для пациентки выбор будет не в сторону гормональной терапии.
Среди негормональных способов лечения диффузных дисгормональных заболеваний молочных желез выделяют следующие: коррекцию диеты, витаминотерапию, использование нестероидных противовоспалительных средств, улучшающих кровообращение, назначение мочегонных, успокаивающих препаратов и комплексных природных продуктов.
Вопросы использования негормональных методов для лечения дисгормональных заболеваний молочных желез широко обсуждаются и очень противоречивы. При невозможности проведения более эффективного лечения при наличии симптомов мастопатии применение фитопрепаратов является уместным и обоснованным. Председатель правления проф. Михаэль Попп в отношении природных продуктов сказал: «Мы соединяем лучшее, на что способен сейчас человек, с лучшим из того, что может нам предложить природа». Лекарственные фитопрепараты широко применяются в российской клинической практике. Их роли в лечении заболеваний молочной железы посвятила свое выступление проф. Н.И. Рожкова, руководитель Федерального маммологического центра, президент Российской ассоциации маммологов: «Приоритетными направлениями сегодня стали — скрининг, ранняя диагностика и профилактика. И здесь очень важен правильный выбор препаратов для лечения мастопатии и предменструального синдрома, чтобы предупредить развитие более тяжелых заболеваний. Фитопрепараты идеально подходят для этих целей. К такому выводу специалисты центра пришли на основании собственных исследований».
За последние 10 лет на базе кафедры акушерства и гинекологии Ярославской государственной медицинской академии проведены исследования по изучению влияния гормональных препаратов (комбинированные оральные контрацептивы, препараты заместительной гормональной терапии, прогестерона) и комбинированного гомеопатического препарата мастодинона на состояние молочных желез при различных диагностированных формах мастопатии [7, 11-13, 18]. В последние годы внимание привлек индинол — препарат, выпускаемый компанией ILMIX GROUP. Интерес обусловлен прежде всего описываемым в литературе механизмом действия препарата. К основным фармакологическим эффектам индинола относятся следующие:
— нормализация метаболизма женского полового гормона — эстрадиола;
— ингибиция синтеза 16-гидроксиэстрона, обладающего выраженными канцерогенными свойствами;
— снижение количества эстрогеновых рецепторов в тканях-мишенях.
Эффект препарата обусловлен содержанием в нем высокоочищенного индол-3-карбинола, который нормализует метаболизм эстрогенов в организме и препятствует развитию эстрогензависимых заболеваний с помощью следующих механизмов:
— нормализации обмена эстрогенов путем индукции активности цитохрома CYP1A1, ответственного за преимущественное образование 2-гидроксиэстрона;
— торможения патологической клеточной пролиферации посредством блокады внутриклеточных путей передачи сигналов, поступающих от ростовых факторов (EGF, IGF) и цитокинов (фактор некроза опухоли-альфа, интерлейкин-1);
— индукции апоптоза в опухолевых и опухолеподобных клетках через систему Bax-Bcl.
Все вышеперечисленное позволяет предположить, что индинол может быть использован в качестве патогенетического средства при лечении мастопатии.
Цель настоящего исследования — выявление изменений в молочных железах при диагностированных различных формах мастопатии, происходящих на фоне применения индинола.
Материал и методы
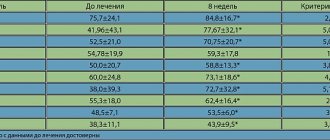
В исследовании приняли участие 178 женщин-добровольцев от 19 до 50 лет с диагностированными различными формами мастопатии, которым в качестве лечебного препарата назначался индинол по 2 капсулы 2 раза в день в течение 3 мес. Обследованные женщины были сгруппированы в четыре возрастные группы. Группы формировались с учетом данных о морфофункциональных периодах возрастной перестройки молочной железы: 1-я группа (до 34 лет) — мастопатия с преобладанием железистого компонента; 2-я (35-40 лет) — постепенная потеря железистых структур; 3-я (41-44 года) — утолщение цилиндрического эпителия протоков, утолщение базальной мембраны и фиброзная перестройка соединительной ткани; 4-я (45-50 лет) — дилатация, а иногда и кистозное расширение млечных протоков, зажатых фиброзной тканью. После 51 года наблюдаются [2, 14] медленная облитерация млечных протоков, а также сосудов малого калибра и образование жировой ткани. Распределение числа наблюдений различных форм мастопатии в различных возрастных группах представлено в табл. 1.
Использовались следующие методы диагностики.
— Клинико-анамнестический, включающий сбор анамнеза, осмотр и пальпацию молочных желез. При сборе анамнеза особое внимание обращалось на сведения о болевом симптоме и нагрубании молочных желез. Болевые ощущения и нагрубание предлагалось оценить по 5-балльной условной шкале, в которой максимальные болевые ощущения и нагрубание оценивались в пять баллов, менее выраженные — в 4, 3, 2 балла, 1 балл, а отсутствие боли и нагрубания — в 0 баллов.
— Ультразвуковое исследование молочных желез проводилось с 5-го по 9-й день менструального цикла на ультразвуковом аппарате Combison 530 с помощью электронного линейного датчика 7,5 МГц по стандартной методике.
— Рентгенологическая маммография проводилась с 5-го по 9-й день менструального цикла на рентгеновском аппарате Маммодиагност UC. Использовалась пленка ACFA мамморей HDR, кассета Kodak min-R.
— Для визуализации тканей молочной железы использовалась электроимпедансная маммография с помощью многочастотного 256-электродного электроимпедансного маммографа (МЭМ), разработанного Институтом радиотехники и электроники РАН, при частотах 10 и 50 кГц [3-5, 15-17]. Программное обеспечение предоставлено старшим научным сотрудником ИРЭ РАН, канд. физ.-мат. наук В.Н. Корниенко и руководителем группы электромагнитной томографии ИРЭ РАН, канд. физ.-мат. наук, ст.н.с. А.В. Корженевским.
С целью реализации метода электроимпедансной маммографии разработана измерительная система и алгоритм реконструирования изображений, которые позволяют, используя набор 256 электродов, располагающихся в виде двуxмерной матрицы на плоской поверхности, визуализировать статические распределения электропроводности среды, прилегающей к поверхности с электродами. Ток, протекая через ткани молочной железы, создает объемное распределение электрического потенциала. Потенциал уменьшается вдоль линии тока по мере удаления от инжектирующего ток электрода. Падение напряжения на единицу длины пропорционально величине тока I и сопротивлению среды ΔR в соответствии с законом Ома. Измеряя падение напряжения ΔV и зная величину тока, можно вычислить величину сопротивления. Во время обследования матрица прижималась к молочной железе в направлении ребер, а два отводящих электрода, один из которых использовался как общий электрод источника тока, а второй — как опорный электрод измерителя разности потенциалов, были состыкованы между собой и располагались на запястье пациентки (рис. 1).
Рисунок 1. Методика проведения электроимпедансной маммографии.
Измеритель разности потенциалов подключался мультиплексором к первому электроду матрицы, а затем источник тока последовательно подключался к каждому из оставшихся электродов матрицы и производились измерения (при частоте 50 кГц сила тока составляла 0,5 мА, при частоте 10 кГц — 0,13 мА). После этого цикл повторялся для другого регистрирующего электрода. Полный набор данных, используемых для получения изображения, состоял из 65 280 результатов измерений. Обработка материала осуществлялась с помощью персонального компьютера, соединенного с прибором через стандартный USB-порт. Результатом реконструирования являлись электроимпедансные изображения семи поперечных сечений исследуемой среды, параллельных плоскости с электродами, взятых с шагом 0,7 см по глубине.
— Пункционная биопсия проводилась специальной пункционной иглой по стандартной методике после результатов ультразвукового и рентгенологического исследований.
— При наличии выделений из сосков проводили цитологическое исследование отделяемого.
— Статистическая обработка полученных результатов проводилась методами вариационной статистики с использованием проверки выборки на соответствие законам нормального распределения вероятностей признака в сравниваемых группах и равенства генеральных дисперсий. При наличии нормального распределения оценка достоверности различий проводилась по t-критерию Стьюдента. В качестве доверительной использовали вероятность p=0,05. Статистическая обработка проводилась на персональном компьютере Pentium-4 с использованием систем анализа данных Microsoft Excel, Statistica for Windows. Versia 6.0. Проводилось вычисление среднего показателя (М) и стандартного отклонения (SD) [1, 8].
Всем 178 женщинам для подтверждения диагноза, верификации различных форм мастопатии и исключения рака молочной железы перед назначением препарата проводилось обследование молочных желез с помощью клинико-анамнестического, ультразвукового и электроимпедансного методов. Рентгеномаммография проводилась у 135 женщин 35 лет и старше. Пункционная биопсия проводилась у 47 женщин различных возрастных групп при наличии кист больше 10 мм в диаметре. Цитологическое исследование проведено у 41 женщины различных возрастных групп при наличии выделений из сосков. Атипических клеток не выявлено ни в одном наблюдении.
Через 3 мес после начала приема индинола всем женщинам проводилось обследование молочных желез с помощью клинико-анамнестического, ультразвукового, электроимпедансного методов. Двум пациенткам была проведена пункционная биопсия кист диаметром больше 10 мм. У 23 женщин различных возрастных групп проведено цитологическое исследование выделений из сосков. Аналогично первому исследованию атипических клеток обнаружено не было. Рентгеномаммография как метод сравнения результатов не использовалась из-за малого временно`го промежутка проведения повторного исследования.
Приведенные данные в современной литературе об изменениях в молочных железах на фоне использования каких-либо препаратов базируются на оценке жалоб пациенток в отношении болевого симптома, данных УЗИ, рентгенологической маммографии, цитологического исследования отделяемого из сосков или пунктата при наличии очаговой симптоматики. Ценность каждого из перечисленных методов диагностики несомненна и многократно доказана, но для проведения динамического наблюдения за состоянием молочных желез преимущество имеет метод электроимпедансной маммографии. Это связано с реальной возможностью обнаружения минимальных изменений в молочных железах с помощью данного метода и его способностью давать не только визуальную, но и количественную объективную оценку состояния молочных желез. Поэтому в нашем исследовании все общепринятые методы имели второстепенное значение, и основное место в обнаружении изменений в молочных железах на фоне приема индинола занимал метод электроимпедансной маммографии.
Результаты и обсуждение
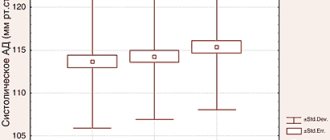
Данные по сравнительной оценке болевого симптома и нагрубания молочных желез у женщин с различными типами мастопатии по 5-балльной условной шкале до приема индинола и через 3 мес после начала его приема представлены на рис. 2, 3, 4, 5.
Рисунок 2. Сравнительная оценка болевого симптома и нагрубания молочных желез до приема индинола и через 3 мес после начала его приема у женщин с железистым типом мастопатии.
Рисунок 3. Сравнительная оценка болевого симптома и нагрубания молочных желез до приема индинола и через 3 мес после начала его приема у женщин с кистозным типом мастопатии.
Рисунок 4. Сравнительная оценка болевого симптома и нагрубания молочных желез до приема индинола и через 3 мес после начала его приема у женщин с фиброзным типом мастопатии.
Рисунок 5. Сравнительная оценка болевого симптома и нагрубания молочных желез до приема индинола и через 3 мес после начала его приема у женщин со смешанным типом мастопатии.
Как показывают рисунки, до приема индинола в наибольшей степени болевой симптом и нагрубание молочных желез были выражены у женщин с железистой формой мастопатии (5 баллов — у 12,2%, 4 балла — у 36,6%) и со смешанным типом мастопатии (5 баллов — у 5%, 4 балла — у 35%). Болевые ощущения средней степени выраженности чаще встречались у женщин с фиброзной формой мастопатии (3 балла — у 20%, 2 балла — у 51,2%), кистозной формой мастопатии (3 балла — у 34,4%, 2 балла — у 40,6%) и смешанном типе (3 балла — у 35%, 2 балла — у 6,7%). Отсутствие болевых ощущений и нагрубания были нечастым явлением при мастопатии и составили в среднем от 0 до 8%.
После применения индинола в течение 3 мес увеличилось число женщин с меньшей балльной оценкой болевого симптома и нагрубания молочных желез при всех типах мастопатии. Наиболее значимое уменьшение боли наблюдалось при фиброзной форме мастопатии (1 балл — 53,3%, 0 баллов — 35,6%) и при железистой ее форме (1 балл — 46,3%, 0 баллов — 36,6%). В меньшей степени — при кистозной форме мастопатии (1 балл — 40,6%, 0 баллов — 12,5%) и при смешанном типе (1 балл — 26,7%, 0 баллов — 13,3%).
При анализе полученных данных четко прослеживается уменьшение болевого симптома и нагрубания молочных желез при приеме индинола или их полное исчезновение, что, несомненно, не может не улучшить качества жизни женщины.
Оценка болевых ощущений и нагрубания молочных желез не может быть лишена элемента субъективизма, предвзятости и, кроме того, зависит от порога болевой чувствительности, который различается у разных пациенток. Поэтому более значимым для оценки эффективности препарата является оценка объективных симптомов мастопатии. При проведении ультразвукового исследования молочных желез учитывались толщина паренхимы, средний диаметр максимально расширенных протоков и диаметр кист молочных желез меньше 10 мм. Кисты более 10 мм пунктировались и в сравнительную оценку не включались. Другие ультразвуковые признаки мастопатии — степени эхоплотности ткани и выраженности фиброза, на наш взгляд, являются субъективными и не могут быть оценены точно при динамическом наблюдении. Результаты динамического наблюдения за состоянием молочных желез при приеме индинола представлены в табл. 2.
При проведении сравнительного анализа ультразвуковых признаков мастопатии до приема индинола и через 3 мес после его начала выявлена тенденция к уменьшению диаметра протоков, особенно при железистой и смешанной формах мастопатии, а также тенденция к уменьшению диаметра кист молочных желез. Но разница во всех случаях была статистически незначима (p>0,05). Однако положительная динамика в отношении ультразвуковых симптомов мастопатии при динамическом наблюдении не может не указывать на благоприятное действие индинола, особенно при железистой и смешанной формах мастопатии.
При проведении обследования молочных желез методом электроимпедансной маммографии и при проведении сравнительного анализа при динамическом наблюдении, мы использовали разработанные ранее и представленные в научной литературе данные по электропроводности в норме и при различных типах мастопатии [13]. Электропроводность выражена в условных единицах (усл. ед.).
Согласно проведенным исследованиям, при динамическом наблюдении через 3 мес после начала приема индинола визуальных изменений на электроимпедансных маммограммах не выявлено. Во всех случаях до приема препарата и через 3 мес после его начала наблюдалось следующее: четкие недеформированные контуры молочной железы; отсутствие смещений внутренних структур; нарушение архитектоники изображений за счет изменения соотношения тканей молочной железы и как следствие этого — несоответствие типа электроимпедансного изображения (ювенильный, репродуктивный, пременопаузальный, постменопаузальный) возрасту; увеличение гиперимпедансных участков за счет фиброзных изменений жировой ткани, фиброза стенок протоков и связок Купера; увеличение зон средней электропроводности за счет гиперплазии железистой ткани при аденозах; появление на маммограммах гипоимпедансных включений с четкими контурами, соответствующих кистам молочных желез или выраженному карманообразному расширению протоков. Учитывая отсутствие визуальных изменений при динамическом наблюдении, а также для исключения субъективности оценки, в данном исследовании основное внимание было уделено количественному анализу электроимпедансных изображений.
Анализ результатов количественной оценки электроимпедансных изображений у женщин, принимающих индинол, проводился до начала приема препарата и через 3 мес с момента начала приема со 2-го уровня сканирования, поскольку закономерности изменения электропроводности на всех уровнях одинаковые [13]. Результаты представлены в табл. 3.
При анализе полученных результатов выявлено четкое статистически значимое увеличение показателей электропроводности молочных желез при сканировании при частоте 50 кГц через 3 мес применения индинола у женщин всех возрастных групп при мастопатии с преобладанием железистого компонента и с преобладанием фиброзного компонента (p<0,01, p<0,05). При мастопатии с преобладанием кистозного компонента и смешанной форме статистически достоверное увеличение показателей электропроводности при сканировании при частоте 50 кГц наблюдалось только в возрастных группах до 40 лет (p<0,01, p<0,05). После 40 лет, несмотря на тенденцию к увеличению показателей электропроводности в этих группах, разница была статистически незначима (p>0,05). При сканировании при частоте 10 кГц, которое позволяет выявить отек тканей молочной железы, статистически значимого отклонения показателей электропроводности от исходных значений не было ни в одной возрастной группе при всех типах мастопатии (p>0,05).
Полученные результаты позволили установить, что молочные железы женщин различных возрастных групп и с разными формами мастопатии реагируют на прием индинола различным образом.
Известно, что на разных этапах инволютивного процесса меняется соотношение железистой ткани, соединительнотканного и жирового компонентов в структуре молочной железы, меняются толщина цилиндрического эпителия, просвет протоков и состояние рецепторного аппарата. При мастопатии эти процессы не соответствуют возрастным изменениям, а скорее, опережают их и более выражены. Все это, по-видимому, и вызывает разную ответную реакцию молочных желез на лечение индинолом в различные возрастные периоды и при различных формах мастопатии.
При наиболее сохраненной железистой ткани терапевтический эффект от применения индинола более выраженный и значимый, о чем и свидетельствуют возрастающие показатели электропроводности у всех женщин до 40 лет при всех типах мастопатии. А увеличение показателей электропроводности во всех случаях при частоте сканирования 50 кГц свидетельствует о торможении и уменьшении пролиферативных процессов, всегда сопровождающихся снижением показателей электропроводности. Это, несомненно, доказывает, что при лечении индинолом происходит торможение патологической клеточной пролиферации и за счет этого уменьшаются симптомы мастопатии.
У женщин в возрасте 41 года и старше, когда наблюдаются утолщение цилиндрического эпителия протоков, утолщение базальной мембраны, фиброзная перестройка соединительной ткани и дилатация млечных протоков, зажатых фиброзной тканью, а количество железистой ткани уменьшается, действие индинола не так выражено. Это подтверждается отсутствием статистически достоверного увеличения показателей электропроводности при частоте сканирования 50 кГц.
Закономерно наблюдается значимое увеличение показателей электропроводности при частоте сканирования 50 кГц и у женщин всех возрастных групп с фиброзной формой мастопатии, при которой на фоне приема индинола уменьшаются явления пролиферации и фиброза и, соответственно, более выражен фармакологический эффект препарата.
Выводы
1. Индинол является безопасным средством для лечения мастопатии всех форм у женщин любых возрастных групп, поскольку на фоне приема препарата не было выявлено ни одного побочного эффекта и отрицательной динамики в течении мастопатии.
2. Наиболее выраженный эффект при использовании индинола был достигнут при мастопатии с преобладанием железистого и фиброзного компонентов в любой возрастной период, а также при мастопатии с преобладанием кистозного компонента и при смешанном ее типе — у женщин до 40 лет.
3. Наряду с симптоматическим эффектом (уменьшение и прекращение болевых ощущений и нагрубания молочных желез) прослеживается и патогенетический эффект от назначения препарата (уменьшение пролиферации ткани молочной железы, о чем свидетельствует увеличение показателей электропроводности при динамическом наблюдении).
4. При невозможности проведения лечения мастопатии гормональными препаратами рекомендуется применять индинол, который может значительно снизить выраженность клинической симптоматики мастопатии и повысить качество жизни.
5. Метод электроимпедансной маммографии позволяет выявить минимальные отклонения в структуре молочных желез, что недоступно другим методам диагностики и поэтому может служить надежным методом контроля проводимого лечения при динамическом наблюдении.
Биологически активная добавка к пище «Индинол» (капсулы 300мг) №60
Описание товара
БАД. Не является лекарственным средством.
Лекарственная форма
Капсулы.
Назначение
Для женщин.
Состав
1 капсула содержит 90 мг индол-3-карбинол.
Фармакологическое действие
Индинол – биологически активная добавка к пище, является универсальным гиперпластических корректором патологических процессов в органах и тканях женской репродуктивной системы (молочной железе, эндометрии, миометрии, шейке матки, яичниках). Нормализует баланс эстрогенов в организме и подавляет их негативное стимулирующее влияние, а также блокирует другие (гормон-независимые) механизмы, активирующие патологический клеточный рост в тканях молочной железы и матки. Обладает способностью вызывать избирательную гибель трансформированных клеток с аномально высокой пролиферативной активностью.
Показания
Индинол рекомендуется в качестве биологически активной добавки к пище — дополнительного источника индол-3-карбинола. Рекомендуется использовать: для профилактики фиброзно-кистозной мастопатии и в составе ее комплексного лечения, а также для коррекции функциональных состояний молочных желез, обусловленных данной патологией; в сочетании с БАД Эпигаллат в комплексном терапевтическом лечении эндометриоза, аденомиоза, миомы матки и гиперплазии эндометрия без атипии, а также для профилактики рецидивов указанных заболеваний после хирургического лечения; при комплексном лечении заболеваний генитальной сферы у женщин, ассоциированных с вирусом папилломы человека: дисплазии шейки матки (внутриэпителиальной цервикальной неоплазии), аногенитальном кондиломатозе.
Противопоказания
Индивидуальная непереносимость компонентов препарата. Не рекомендуется лицам, принимающим препараты, понижающие кислотность желудочного сока, а также беременным и кормящим женщинам. Перед применением проконсультируйтесь со своим лечащим врачом.
Как принимать, курс приема и дозировка
При фиброзно-кистозной мастопатии, Индинол рекомендуется принимать внутрь, по 1 капсуле в день во время еды в течение 2-3 недель. В составе комбинированной терапии (гиперплазия эндометрия без атипии, эндометриоз, аденомиоз, миома матки) Индинол рекомендуется принимать внутрь в сочетании с БАД Эпигаллат (1 капсула +1 капсула) во время еды в течение 2-3 недель. Возможно более длительное применение по рекомендации врача. При заболеваниях генитальной сферы, ассоциированных с вирусом папилломы человека, принимать внутрь по 1 капсуле 1 раз в день в сочетании с препаратами — иммуномодуляторами, используемыми в качестве стандартного лечения данных заболеваний. При этом курс лечения необходимо проходить обоим половым партнерам.
Условия хранения
Хранить в сухом месте при комнатной температуре.
Срок годности
2 года.
Условия отпуска из аптек
Без рецепта.
Купить Индинол капс. 300мг №60 в аптеке
Цена на Индинол капс. 300мг №60
Инструкция по применению для Индинол капс. 300мг №60
Индинол Форто
Индинол Форто (индолкарбинол) – избирательный модулятор рецепторов эстрогена. Показан при специфических состояниях молочных желез, которое проявляется дискомфортом и характеризуется болями различной степени выраженности. Препятствует гиперплазии тканей молочных желез. Является антагонистом эстрогенов. Подавляет избыточную пролиферацию тканей молочных желез, т.к. вызывает утрату жизнеспособности клеток с патологически высокой пролиферативной активностью. Потенцирует реакцию присоединения гидроксильного радикала к молекуле эстрогена во 2-ом положении. Полученный продукт метаболизма блокирует активацию эстрогеновых рецепторов. В результате подавляется экспрессия эстроген-зависимых генов, что приводит к снижению стимуляции клеток и тканей эстрогенами. Применение препарата в рамках полноценного медикаментозного курса позволяет снизить интенсивность и/или полностью купировать боль в молочной железе. Использование данного лекарственного средства не приводит к набору веса. У препарата практически отсутствует какая-либо токсичность. Разовая доза Индинол Форто – 200 мг, кратность приема – дважды в день. Продолжительность курса фармакотерапии – шесть месяцев. Препарат обладает благоприятным профилем безопасности и хорошо переносится женщинами. Возможные побочные явления: удлинение или укорочение менструального цикла, эпигастральные боли, снижение веса. В клинических исследованиях частота развития побочных эффектов в экспериментальной группе лишь на 6% превышала таковую в контрольной группе (группе плацебо).
Все отмеченные побочные эффекты были слабо выражены и проходили самостоятельно или при незначительном терапевтическом вмешательстве. Индинол Форто противопоказан при индивидуальной непереносимости лекарственного средства, в период беременности и грудного вскармливания. В педиатрической практике препарат не используется. На способность управлять автомобилем и работать с потенциально опасными механизмами, требующими повышенного внимания и концентрации Индинол Форто никак не влияет. Признаки передозировки лекарственным средством: рвота, диарея. Лечение – симптоматическое. Активный компонент препарата индолкарбинол влияет на активность изоферментов CYP2C19 и CYP3A4, отвечающих за метаболизм чужеродных органических соединений и лекарственных средств, поэтому необходимо соблюдать осторожность при комбинировании Индинола Форто с лекарственными средствами, в метаболизме которых принимают участие данные изоферменты: непрямые антикоагулянты (дикумарин, варфарин, синкумар), глюкокортикостероиды (бекламетазон, будесонид, гидрокортизон, дексаметазон), таблетированные противодиабетические средства (метформин, глибенкламид), антиаритмические средства (амиодарон, соталол), противоэпилептические средства (карбамазепин, вальпроевая кислота), препараты наперстянки (дигоксин).