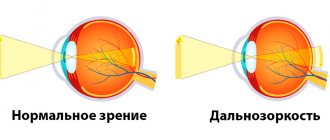
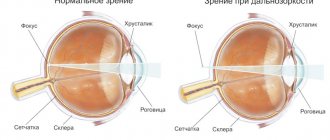
Миопия, более известная как близорукое зрение или просто близорукость – одна из самых древних, распространенных и глобальных проблем офтальмологии. Наряду с дальнозоркостью и астигматизмом, миопия является нарушением рефракции, т.е. преломления света хрусталиком. При миопии рефракция избыточна, вследствие чего фокусная точка оптической системы глаза оказывается не на чувствительной поверхности сетчатки, – как в норме, – а перед ней.
Среднестатистическое расстояние от роговицы глаза (внешнего защитного прозрачного слоя) до оптической зоны сетчатки составляет примерно 23,5 мм. При близорукости эта дистанции увеличена на 1-7 мм, а в некоторых случаях и больше, причем каждый лишний миллиметр оборачивается тремя диоптриями всем известного «минуса», т.е. миопии.
К слову, обозначение близорукости знаком «минус», а дальнозоркости – знаком «плюс» пришло в офтальмологию из оптики: именно минусом маркируются корригирующие вогнутые линзы, необходимые при миопии.
Причины близорукости
Прежде всего, необходимо выделить две большие и существенно различающиеся категории миопии: врожденную и приобретенную. Как следует из терминологии, в первом случае близорукость обусловлена аномальным развитием глаза на внутриутробном этапе, во втором – вызвана неблагоприятными условиями и/или воздействиями уже после рождения.
К основным предпосылкам развития приобретенной миопии относят:
- генетическая предрасположенность (вероятность особенно высока, если близоруки оба родителя);
- гиподинамия (физическая пассивность, малоподвижность);
- хроническая перегрузка зрительной системы (например, любая профессия, требующая постоянного напряженного вглядывания в мелкие детали или повышенной концентрации зрительного внимания);
- пренебрежение принципами безопасного письма и чтения (дистанция, освещенность, продолжительность);
- наличие другой офтальмологической проблемы, например, косоглазия или астигматизма (в этом случае миопия может развиться как вторичное следствие основной патологии).
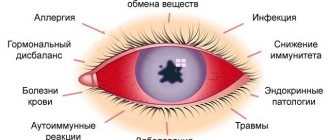
Согласно масштабным статистическим исследованиям, наиболее существенным фактором риска является отягощенная по миопии наследственность. Однако, не следует игнорировать и остальные предпосылки, списывая все на «плохие гены» и снимая ответственность за собственное здоровье: любой из перечисленных факторов, и особенно – неблагоприятная их комбинация, может привести к развитию близорукости в любом возрасте.
Симптомы миопии
Основными проявлениями близорукости являются:
- неспособность к четкому различению удаленных объектов;
- оптический эффект «размытости» их границ;
- слабо дифференцированное восприятие удаленных образов как хаотичного наложение мутных цветных пятен, без различения существенных деталей;
- более или менее сохранное «ближнее зрение».
Иногда фокусная точка смещена настолько сильно, что близорукому человеку приходится подносить рассматриваемый объект (или приближать к нему глаза) на расстояние буквально в несколько сантиметров, снимая корригирующие очки с драматически толстыми линзами.
При сочетании миопии и астигматизма возможна дополнительная симптоматика: двоение созерцаемого объекта, различные искажения формы объектов (за счет того, что объективно прямые контуры могут проецироваться на сетчатку как криволинейные).
Степени близорукости
В офтальмологии используются различные типологические классификации миопии, базирующиеся на тех или иных критериях. Одной из наиболее простых и очевидных является классификация по принципу выраженности рефракционной аномалии:
- слабая степень миопии (не более -3,0 диоптрий);
- средняя степень (от -3,25 до 6,0 диоптрий);
- высокая степень (свыше -6,25 диоптрий).
Возвращаясь к приведенным выше оптико-геометрическим зависимостям, легко заметить, что близорукость первой, слабой степени выраженности обусловлена увеличением анатомически нормального расстояния от роговицы до сетчатки всего на один миллиметр.
Близорукость средней и высокой степеней, вызванная значительной аномалией строения глаза, чревата не только зрительной недостаточностью. Как правило, она сопровождается серьезной патологией сетчатки, кровеносной системы, хрусталика (дегенеративные изменения, истончения, растяжения оболочек и т.п.).
Острота зрения может быть крайне недостаточной и составлять всего 1-2% от среднестатистического норматива. При таком зрении человек, в лучшем случае, может различить пальцы на вытянутой руке, а читать способен лишь на расстоянии 5-10 см до текста. Кроме того, негативное психологическое влияние оказывает сугубо косметический эффект близорукости: при миопии в степени, например, -20 диоптрий для обеспечения хотя бы минимального качества жизни необходимо носить корригирующие очки с очень толстыми стеклами, оптически уменьшающими глаза пациента с точки зрения стороннего наблюдателя.
Контактные линзы при миопии слабой степени
Для коррекции зрения при начальной форме близорукости контактные линзы назначают редко. Обычно на этой стадии постоянная коррекция не требуется. Очки гораздо удобнее снимать и надевать при необходимости, потому большинство врачей выписывают именно их. При миопии слабой степени назначаются контактные линзы с отрицательными диоптриями. «Минусовые» оптические изделия помогают снизить силу преломляющего аппарата и сконцентрировать фокус в центре сетчатки. Очень важно, чтобы диоптрии линз полностью соответствовали рефракции глаза. Покупать офтальмологические изделия самостоятельно не следует. Перед их приобретением нужно проконсультироваться с окулистом. В рецепте он укажет необходимые параметры. Если этого не сделать, то линзы могут свободно «сидеть» на роговице и смещаться в течение дня. Люди, у которых слабая степень близорукости, не всегда быстро привыкают к присутствии в глазу инородного тела. Потому окулисты часто выписывают им биосовместимые модели.
Ложная миопия
Истинная близорукость обусловлена аномальными оптико-геометрическими пропорциями в строении глаза, ложная – спазмом аккомодации, т.е. неспособностью цилиарной мышцы расслабиться и привести хрусталик к оптически необходимой форме (для правильного рефракционного обеспечения зрения вдаль хрусталик должен принимать более плоский вид). Такое хроническое перенапряжение цилиарной мышцы, возникающее, как правило, при ежедневной многочасовой работе с близкими предметами и мелкими деталями (мышца в тонусе, хрусталик приобретает более выпуклую форму), обычно излечивается лекарственными препаратами в сочетании с обязательной гимнастикой для глазных мышц. Спазм аккомодации может быть скорректирован очками или контактными линзами (подобно истинной миопии), однако такой подход является в корне неверным.
Отличия близорукости от дальнозоркости
Учитывая вышесказанное, легко представить анатомические различия между двумя широко известными рефракционными аномалиями: близорукостью (миопией) и дальнозоркостью (гиперметропией). В первом случае фокусная точка наиболее четкого изображения оказывается перед сетчаткой, во втором – за ней, что и обусловливает нечеткость зрения вблизи (дальнозоркость).
Иными словами, в дальнозорком глазу расстояние между роговицей и сетчаткой не больше (как при миопии), а меньше необходимого. Однако, существует и вторая, не столь распространенная причина гиперметропии: слишком слабые, недостаточные рефракционные характеристики самой роговицы глаза.
Особенности диагностики миопии у дошкольников
Врожденная миопия у детей дошкольного возраста встречается крайне редко, в большинстве случаев она приобретенная. В раннем детском возрасте сложно заподозрить болезнь, поскольку ребенок не в состоянии понять, что у него ухудшается зрение, и не жалуется на его снижение, а родители не придают значения изменяющемуся поведению ребенка в связи с нарушением зрения. Важно регулярно проходить обследование в офтальмологическом центре, только так можно выявить болезнь и вовремя провести лечение миопии у детей слабой степени, а не ждать прогрессирующего развития.
Диагностика близорукости
Несмотря на кажущуюся очевидность, доказательная констатация миопии и установление клинического диагноза требует тщательного обследования, в том числе для разграничения истинной и ложной близорукости, простой и осложненной астигматизмом, и т.д.
Обычно применяются следующие диагностические методы:
- визометрия (точное измерение имеющейся остроты зрения посредством подстановки сменных линз различной силы);
- периметрия (оценка полей зрения);
- скиаскопия (определение характера и силы рефракции по смещению тени от офтальмоскопического зеркала);
- рефрактометрия (требует расширения зрачка, применяется для определения истинных параметров преломления света в глазу);
- тонометрия (измерения давления внутриглазных сред для исключения глаукомы);
- визуальное исследование глазного дна посредством линзы Гольдмана (возможны многочисленные отклонения и патологические изменения, например, миопический конус, выпячивание склеры, кровоизлияния, дистрофия сетчатки и пр.);
- ультразвуковое исследование глаза с точным измерением его основных геометрических параметров.
Разновидности
Важным является не только степень заболевания, но и определение его типа. По характеру протекания близорукость делят:
- на стационарную. Выявленная патология не ухудшается со временем;
- прогрессирующую. Зрение стабильно падает. С каждым годом оно снижается примерно на одну диоптрию;
- злокачественную. Представляет собой не столько аномалию рефракции, сколько тяжелую разновидность заболевания, быстро ведущую к инвалидности. Человек теряет возможность выполнять привычные профессиональные и бытовые действия.
Диагностика
Миопия слабой степени может первоначально никак себя не проявлять и не влиять на качество уровня жизни. Чтобы определить патологию и принять своевременные меры по коррекции, нужно ежегодно посещать офтальмолога. Уровень острого зрения проверяется с помощью таблиц Сивцева или Головина. Для детей младшего возраста иногда используют специально разработанную таблицу Орловой. Обследования проводятся с помощью:
офтальмоскопии. Позволяет оценить сетчатку, диск зрительного нерва, сосуды глазного дна. С появлением ретинофота можно не только осмотреть, но и получить качественный снимок;- скиаскопии. «Теневая проба» происходит путем освещения зрачка пучком света, отраженного от зеркала. От рефракции исследуемого глаза зависит положение пространственного оптического явления;
- рефрактометрии. Неинвазивный объективный диагностический метод, который позволяет определить аномальные изменения преломляющей способности глаза, приводящим к различным заболеваниям;
- офтальмометрии. Определяет радиус кривизны роговицы, которая участвует в обеспечении остроты зрения наряду с другими элементами оптической системы глаза. Проводится тремя методами: ручным, механическим и с помощью компьютера;
- кератотопографии. Позволяет детально изучить состояние роговой оболочки глаза. Результатом сканирования является цветовая карта ее поверхности;
- УЗИ глаза, или офтальмоэхография. Позволяет подробно изучить структуры глазного аппарата. Методика считается высокоинформативной, поскольку дает детальное изображение орбиты на мониторе компьютера.
Консервативное (медикаментозное) лечение миопии
Для любого страдающего близорукостью пациента является обязательным лечебно-профилактический медикаментозный курс, обычно назначаемый с интервалом в 6-12 месяцев. Такая тактика направлена, прежде всего, на предотвращение (или замедление) дальнейшего усугубления миопии и включает, в общем случае:
- витамин С и витамины группы В;
- препараты-мидриатики, устраняющие спазм аккомодации (например, ирифрин или мезатон);
- соединения кальция (например, внутривенные инъекции кальция хлорида);
- препараты для нормализации состояния и функционирования глазных тканей (например, кортексин, ренилаламин, внутримышечные инъекции экстракта алоэ);
- оптимизаторы мозгового кровообращения (пирацетам, пентоксифиллин и др.).
Существенную роль в общей терапевтической схеме отводится различным методам рефлексо- и физиотерапии (магнитная, лазерная, электротерапия, массаж воротниковой зоны и др.).
Очковая и контактная коррекция близорукости
Целесообразность ношения корригирующих очков или контактных линз определяется не только предпочтениями самого пациента (например, эстетическими), но и многочисленными клиническими нюансами, показаниями и противопоказаниями. Оценить ситуацию в полном объеме, учитывая анамнез, характер патологии и прогноз в том или ином случае, может только квалифицированный врач-офтальмолог, и игнорировать его рекомендации крайне неразумно.
Выбор между классическими очками и контактными линзами также сугубо индивидуален. Одни пациенты воспринимают контактные линзы как решение всех проблем и долгожданное избавление от «ненавистных очков» – и носят их постоянно без каких-либо ощутимых затруднений. Для других, напротив, очки являются привычным, неотъемлемым и очень важным элементом имиджа, а контактные линзы вызывают аллергические реакции, различные ирритации (раздражения), воспалительные процессы (кератит). Оба способа коррекции, очковый и линзовый, имеют свои преимущества и недостатки.
Важно подчеркнуть, что в обоих случаях назначают, как правило, заниженную, неполную коррекцию, – чтобы не давать цилиарной мышце окончательно «разлениться» и чтобы принудить ее к выполнению, по мере возможности, возложенных на нее функций.
Инновационным изобретением последних лет являются так называемые ортокератологические линзы, или линзы ночного ношения. Как следует из названия, такие линзы, производимые из сложных композитных синтетических материалов, надеваются пациентом лишь на время сна и являются, казалось бы, обычными корригирующими контактными линзами. Отличие, однако, в уникальных свойствах материала линз: утром их можно снять, а роговица сохранит оптически правильную форму до 24 часов. Ортокератологические линзы не вызывают ни аллергии, ни гипоксии роговицы; их можно назначать пациентам в возрасте от 6 лет при 1-2 степени миопии. Подход, основанный на исправлении геометрической формы роговицы, роднит ортокератологическую коррекцию зрения с лазерной, однако линзы, как указано выше, являются лишь паллиативным, временным решением проблемы.
Очень важное значение имеют методы, в том числе аппаратные, направленные на тренировку цилиарной мышцы и стимуляцию нейронов зрительно-проводниковых путей. Такие методы, в частности, совершенно необходимы для профилактики развития амблиопии («синдром ленивого зрения», постепенное выключение плохо видящего глаза из зрительных процессов). С этой целью используются различные тренажеры аккомодации, цветоимпульсные аппараты, офтальмологические лазеры.
Заболевание «Миопия обоих глаз»
У некоторых людей при близорукости наблюдается ухудшение сумеречного зрения. В этом случае имеет место миопия обоих глаз. Человеку приходится постоянно напрягать глаза, что приводит к мышечной астенопии – зрительному утомлению.
В таком случае указанные симптомы дополняются возникновением боли в глазах, появлением «ломоты» в глазницах, сильными головными болями. Прогрессирующая миопия требует частой замены очков, контактных линз, так как предыдущие уже не соответствуют степени болезни, перестают корректировать зрение.
Хирургическое лечение миопии
Офтальмохирургическое вмешательство целесообразно в случаях быстро и неуклонно прогрессирующей миопии, резистентной к прочим методам лечения. Так называемая склеропластика производится при разрастании защитной белковой оболочки со скоростью более чем на 1 мм/год. При миопии выраженной степени назначают удаление хрусталика с имплантацией искусственной интраокулярной линзы, выполняющей те же функции, но с правильными рефракционными параметрами. Существуют и иные методы хирургической коррекции, однако в последние годы приоритетным методом стала коррекция с помощью эксимер-лазера.
Гимнастика для глаз
Начальную стадию миопии легко можно устранить с помощью выполнения специальной лечебной гимнастики для глаз. Выполнять упражнения следует только в положении сидя и желательно в указанном порядке.
Зажмурьте глаза крепко на пять секунд, затем откройте их на пять секунд. Повторите упражнение 8-10 раз.
Поморгайте обоими глазами на протяжении двух минут: старайтесь моргать быстро, но не доставляя дискомфорт.
Прикройте веки. Подушечками пальцев нежно помассируйте их, совершая круговые движения.
Плотно сомкните три пальца и слегка надавите на верхние веки тремя, отпустите спустя две секунды и уберите пальцы с век. Повторите 4-5 раз.
Указательными пальцами прижмите кожу надбровных дуг, затем медленно закройте глаза. Крепко удерживайте кожу надбровных дуг: это хорошо тренирует мышц. Повторите 10 раз.
Лазерная коррекция зрения
Хирургическая технология фоторефракционной кератэктомии (ФРК) была первой методикой лазерной коррекции близорукого зрения. С роговицы скальпелем удалялся слой эпителия, затем лазерным лучом испарялись необходимые объемы ткани для придания роговице более правильной геометрии. Методика подразумевала дальнейшее ношение контактных линз и была сопряжена с определенным риском осложнений – в частности, послеоперационного роговичного астигматизма.
Методика лазерного эпителиального кератомилёза (чаще называемая английской аббревиатурой LASEK) отличается тем, что эпителий не удаляется напрочь; после сверхточного воздействия лазера и придания роговице анатомически правильной формы эпителиальный слой возвращается на место. Такая методика обусловливает более быстрое заживление и сокращает болезненные или дискомфортные ощущения.
Современная методологическая модификация LASIK (лазерный кератомилез insitu) заключается в том, что эпителиальный слой остается на месте – он лишь надрезается микрокератомом и отгибается в виде лоскута. После лазерной абляции (выпаривания) лоскут занимает в точности прежнюю позицию. Не требуются швы, разрез быстро герметизируется естественным образом, болезненные ощущения минимизируются. Ношение контактных линз также не является необходимым. Однако существуют некоторые противопоказания к применению методики LASIK – например, недопустимо тонкая роговица.
Наконец, новейшим, на сегодняшний день, и рекордно быстрым методом лазерной коррекции зрения является Фемто- или ИнтраLASIK. Абляционное воздействие производится в течение исчезающе малого времени: приставка «фемто-» означает 10-15 секунды. Такая методика, безусловно, является наименее травматичной и наименее рискованной в плане возможных осложнений или побочных эффектов.
Здесь следует заметить, что процент осложнений достаточно низок при любом методе лазерной коррекции зрения.
К наиболее известным и изученным побочным эффектам относятся:
- психовизуальный дискомфорт, вызванный «непривычностью» нормального зрения;
- избыточная или недостаточная коррекция, обусловленная, например, ошибкой в прецизионных расчетах;
- роговичный астигматизм;
- сухость наружных оболочек глаза (наблюдается примерно в 20% случаев);
- воспалительные процессы как следствие занесенной инфекции или обострения хронической (кератиты, конъюнктивиты).
Осложнения миопии
Как и в любой другой области медицины, при лечении близорукости ключевое значение имеют как можно более раннее начало терапии, тщательная и всесторонняя диагностика, правильно рассчитанная коррекция. По мере затягивания или бесконечного откладывания визита к офтальмологу, самостоятельного выбора себе корригирующих очков и т.п. – прогноз стремительно ухудшается, возрастает вероятность быстрого и необратимого усугубления миопии и развития таких тяжелых ее осложнений, как амблиопия, выпячивание склеры, дистрофическое или геморрагическое поражение сетчатки, а в наиболее тяжелых случаях – отслоение сетчатки и, как следствие, слепота.
Профилактика близорукости
Профилактические меры, позволяющие резко снизить вероятность развития миопии, достаточно просты и реально эффективны, особенно в детском и подростковом возрасте. И, как большинство других простых и эффективных принципов профилактики, зачастую эти меры игнорируются.
Перечислим их вновь:
- текст при чтении должен располагаться на расстоянии вытянутой руки (то же касается компьютерного монитора, который без какого-либо дискомфорта можно расположить еще дальше), а телевизор – на дистанции, как минимум, три метра;
- категорически нельзя читать в положении лежа или в движущемся транспорте;
- освещение должно быть оптимальным, сочетать общие и локальные источники света и не вызывать напряжения глаз (как, например, при чтении в луче фонарика или в сумерках);
- если врачом-офтальмологом предписаны корригирующие очки или линзы, этим назначением пренебрегать нельзя, сколь бы важными ни казались отговорки.
В заключение следует подчеркнуть: развитие близорукости на порядок легче предотвращается в детском и подростковом возрасте, чем вылечивается на этапе выраженной степени у взрослых.
Симптоматика: как распознать близорукость?
Миопия может проявиться в любом возрасте. Очевидно, что исправить негативные последствия заболевания легче на первых порах. Поэтому взрослым нужно внимательно следить за поведением ребенка и уметь своевременно распознать первые симптомы патологии. Дети могут не осознавать наличия проблем со зрением, поскольку не понимают, что такое норма. Рекомендуется минимум раз в год делать профилактический осмотр у офтальмолога. В случае проявления следующих симптомов, обращаться к врачу нужно незамедлительно:
- При рассматривании удаленных предметов, ребенок щурится.
- Ребенка часто беспокоят головные боли, которые в большинстве случаев возникают после работы, связанной со зрительным напряжением, — чтения, выполнения домашних заданий, занятий за компьютером, просмотра телевизора или игры в планшет.
- Во время чтения ребенок подносит книгу слишком близко к лицу, низко наклоняется к тетради, подходит ближе к телевизору, чтобы рассмотреть картинку.
- Ребенок жалуется на боль и жжение в глазах, часто моргает и постоянно трет глаза.
- Рассеянность и постоянная смена деятельности. Ребенок постоянно переключает свое внимание и не может долго заниматься одним делом (чаще всего такой симптом проявляется у школьников старше 8 лет).
Даже если школьника есть только один из вышеперечисленных симптомов, — это повод обратиться за помощью к специалисту. В противном случае заболевание может прогрессировать и исправить положение вещей будет гораздо сложнее.