Цервицит – это группа заболеваний, связанных с воспалением разных отделов слизистой оболочки шейки матки. Сюда относятся непосредственно цервицит, эндоцервицит и экзоцервицит. Заболевание распространено: согласно статистике, более 50% женщин болели или болеют цервицитами. Патология требует обязательного лечения, поскольку легко переходит в хроническую форму и дает страшные осложнения.
Прием гинеколога — 1000 руб. Комплексное УЗИ малого таза — 1000 руб. Прием по результатам УЗИ или анализов — 500 руб (по желанию)
НАЖМИТЕ, ЧТОБЫ ЗАПИСАТЬСЯ НА ПРИЕМ, или анализы УЗИ
Почему начинается цервицит
Слизистая шейки матки — нежная и слабо защищена, поэтому вызвать воспаление на этом участке можно легко. Инфекция попадает в орган через половые пути, кровь и даже через прямую кишку.
Причины цервицита:
- ЗППП
. У 40% женщин, страдающих этой болезнью, обнаруживается трихомониаз, хламидиоз или гонорея. Эти возбудители вызывают гнойное воспаление — гнойный цервицит. - ВПЧ
. Цервицит, связанный с вирусом папилломы человека, особенно опасен, так как его сложно вылечить. - Воспалительные процессы в матке, яичниках и маточных трубах, которые мигрируют в ткани шейки.
- Кандидоз (молочница).
Часто возникает на фоне бесконтрольного приема антибиотиков. Грибок быстро развивается, уничтожая полезную флору и освобождая место для патогенов. - Травмы шейки маткиприабортах, родах, операциях
. Вызывают атрофический цервицит — отмирание тканей. - Вагинальные свечи, спринцевания крепкими растворами, использование секс-игрушек
и др. Такой цервицит встречается реже, поэтому его относят к неспецифическим.
Повышенный риск развития эндоцервицита наблюдается у женщин, переживших ранее оперативные вмешательства в области шейки, тяжелые роды, аборты и диагностические выскабливания. Снижение иммунитета, нарушения гормонального баланса (климакс) и нерациональные методы контрацепции с применением химических спермицидов также повышают вероятность воспалительных процессов органов малого таза.
Основные причины способствующие развитию экзоцервицита
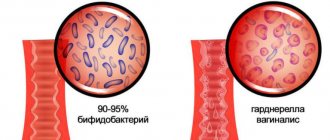
У здоровой женщины бактериальная микрофлора влагалища имеет барьерную защиту и устойчива к различным микроорганизмам, но ряд определенных факторов может способствовать развитию недуга:
- в первую очередь это ослабление иммунитета;
- беспорядочная смена половых партнеров, к тому же без применения специальной барьерной контрацепции;
- наличие в организме инфекций, которые передаются половым путем (гонорея, хламидиоз, сифилис);
- нарушение гормонального фона женщины, в частности – эстрогенов;
- присутствие повреждений полученных механическим путем, а именно травмы в результате инвазивных процедур, абортов, родов, спринцевания, хирургических вмешательств и так далее;
- наличие воспалений мочеполовой системы (уретриты, вагиниты и тому подобные);
- физиологические нарушения половых органов, таких как выпадение, опущение или деформации;
- попадание в шейку матки патогенных микроорганизмов (герпеса, микроплазмы, различных видов грибка) в результате изменения кислотного уровня микрофлоры влагалища;
- присутствие аллергических реакций на использование средств личной гигиены или контрацептивов-спермицидов.
Что будет, если не лечиться
Если цервицит не лечить, то результатом станут эрозия и полипы, изменения структуры шейки матки — ее кожица истончается или утолщается, что осложняет зачатие. Запущенная инфекции может распространяться на другие органы (яичники, маточные трубы, мочевой пузырь). Именно цервицит становится причиной женского бесплодия, выкидышей и преждевременных родов.
Есть риск возникновения таких опасных осложнений, как бартолинит, перигепатит и рак шейки матки. Также продолжительное игнорирование симптомов может спровоцировать переход заболевания в хроническую форму.
Какие возможны осложнения
Болезнь обязательно необходимо лечить, так как из-за длительного воспаления стенки матки утолщаются. Это приводит к сужению канала шейки, что способно привести к бесплодию.
Особенно опасно заболевание в период вынашивания ребенка. Патологический процесс увеличивается риск преждевременных родов, выкидыша. Если патология имеет вирусную природу, то это может привести к инфицированию плода.
Другие возможные негативные последствия заболевания:
- Бартолинит (воспаление в бартолиновой железе).
- Непроходимость маточных труб.
- Аднексит (воспаление придатков)
- Образование спаек.
- Онкология, при инфицировании онкогенным штаммом вируса папилломы человека.
Воспаление имеет тенденцию к распространению вверх, что может приводит к заболеваниям мочеполовой системы и даже брюшной полости. Переход острой фазы в хроническую, а также появление осложнений, усложняет процесс лечения.
Признаки цервицитов — эндоцервицит и экзоцервицит похожи
Процесс бывает острым и хроническим. Тяжесть течения зависит от степени патологии, ее вида и сопутствующих заболеваний. Острота симптомов зависит от состояния иммунитета.
По площади распространения цервицит делят на очаговый — затрагивающий участки цервикального канала и диффузный — распространившийся по всему органу. Заболевание редко протекает изолированно: чаще цервицит сочетается с кольпитом, уретритом или циститом. Основной симптом цервицита – выделения желтого, белого или серого цвета с неприятным запахом. Перемещаясь по слизистой, они раздражают влагалище и вульву. Из-за расчесов на поверхности половых органов появляются болезненные трещинки.
- Иногда наблюдается боль и кровотечение из воспаленных сосудов шейки матки при половом акте. Кровь после полового акта может быть и при других заболеваниях.
- При вовлечении в процесс мочевого пузыря добавляется учащенное мочеиспускание, сопровождающееся болью и резью.
- При распространении инфекции на фаллопиевы трубы возникает аднексит (воспаление придатков матки) с повышенной температурой и тяжестью и болью внизу живота.
В большинстве случаев симптомы обостряются после менструации.
Доктор на осмотре с кольпоскопом видит покрасневшую, отечную шейку матки с цервикальным каналом, из которого вытекают мутные, иногда обильные выделения.
Также помогают уточнить диагноз дополнительные симптомы:
- Гонорейный цервицит протекает остро, с яркими признаками.
- Хламидийная инфекция дает стертые симптомы.
- Симптом герпетического цервицита — ярко красная, рыхлая шейка матки с участками изъязвлений —«сплошная эрозия».
- Трихомонадный цервицит выдают небольшие кровоизлияния в слизистой — «земляничный цервикс» — и обнаруженные атипичные клетки.
- При поражении актиномицетами гинеколог видит «желтое зернистое пятно».
- ВПЧ приводит к кондиломам и язвам шейки матки.
Острый цервицит дает небольшую температуру, ощущение жара в области расположения матки. Хроническая форма характеризуется слабыми выделениями, не создающими дискомфорта. Со временем происходит замещение цилиндрического эпителия плоским. Воспаление распространяется, вызывая образование инфильтратов, кист, уплотнение шейки матки.
Выделяют несколько форм экзоцервицита
Учитывая возбудителя инфекции, заболевание разделяют на:
- острый экзоцервицит, который протекает с ярко выраженными симптомами и возникает в результате проникновения в половые пути микроорганизмов трихомонад, гонококков и других;
- умеренный экзоцервицит образуется вследствие заражения хламидиями, выражен менее яркими симптомами, но со своими особенностями;
- хронический экзоцервицит характерен для вирусного заражения условно-патогенными микроорганизмами.
По характеру поражения бывает диффузный и очаговый.
Диагностика
После постановки диагноза “цервицит” пациентке следует пройти ряд тестов, по результатам которых гинеколог назначит лечение. Чтобы подтвердить диагноз цервицит, гинеколог сначала проводит осмотр при помощи зеркал, затем берет мазки. После этого проводят исследования, направленные на выявление и идентификацию вирусов и инфекций.
Пациентке назначаются:
- расширенная кольпоскопия;
- мазок на флору;
- мазок на биоценоз;
- мазок на цитологию;
- анализ на ПЦР;
- кровь на ВИЧ, сифилис, ВПЧ, гепатит;
- УЗИ матки.
Обычно этих анализов хватает, чтобы поставить точный диагноз при остром цервиците. При хроническом экзоцервиците дополнительно проводится биопсия шейки матки в первую фазу менструального цикла.
При остром цервиците в мазках обнаруживается много лейкоцитов, лимфоцитов, гистиоциты, цилиндрический эпителий с гипертрофированными ядрами, дистрофически измененный плоский эпителий. При хроническом цервиците есть клетки цилиндрического эпителия, часть клеток разрушена.
Бактериологическое исследование выявляет вид микроорганизмов и их чувствительность к антибиотикам. Цитоморфология мазка — обязательное обследование при цервиците — показывает структурные нарушения в клетках и результативность лечения.
ПЦР – диагностики и иммуноферментный анализ (ИФА) необходимы для выявления гонореи, хламидиоза, микоплазмоза, папилломавируса и герпеса.
Лечение эндоцервицита
Чтобы устранить возбудитель заболевания, гинеколог назначает антибактериальные, противовирусные или антимикотические препараты. Также проводится местная терапия, направленная на восстановление нормальной микрофлоры.
Дополнительно принимаются меры по повышению иммунитета. Если у пациентки имеются сопутствующие патологии, требуется их коррекция.
Оперативное лечение эндоцервицита может быть рекомендовано в том случае, если консервативная терапия не дала положительного эффекта.
Как лечат цервицит
Лечение цервицита определяется характером возбудителя и степенью поражения тканей шейки матки. В зависимости от возбудителя применяются антибиотики, противовирусные, противогрибковые и противопротозойные препараты. Если причиной стало одно из ЗППП, лечить нужно и полового партнера.
В комплексе применяется фитотерапия – спринцевание настоями ромашки, календулы и др. Но важно знать, что не все формы цервицита допускают спринцевания, поэтому это делается только по назначению гинеколога.
Почему не помогают антибиотики при самолечении?
Выбор препарата возможен только после сдачи и расшифровки результатов анализов. Антибиотики широкого спектра действия могут быть бесполезны, если цервицит вызван вирусом или грибком. Нет ни одного лекарства, одновременно уничтожающего все виды инфекции.
Важна и индивидуальная чувствительность возбудителя к антибиотикам. Если женщина уже принимала лекарства, лечась, например, от простуды, и не долечила цервицит (о котором не знала), возбудитель приобретает устойчивость к препаратам этой группы — они уже не помогут. В лаборатории делают пробы, подбирая лекарство, которое уничтожит бактерию или вирус.
Лечение вирусного цервицита
Наиболее сложным с точки зрения терапии считается цервицит, вызванный вирусом папилломы человека (ВПЧ). Проблема лечения заключается в том, что сам генитальный вирус устранить не удастся — медицина этого еще не умеет. Но можно снять симптомы болезни и вызвать ремиссию. Лечиться придется комплексом препаратов, включающим противогерпетические вещества, иммуностимуляторы, цитостатики и витамины.
Как лечится атрофический цервицит?
Если гинеколог диагностировал атрофический цервицит, сопровождающийся отмиранием тканей, назначаются препараты, содержащие эстрогены. Цель такого лечения — восстановление слизистой оболочки влагалища и шейки матки и нормализация микрофлоры женских половых органов.
Лечение хронического цервицита
Лечение хронической формы заболевания отличается от лечения острой формы, так как хронические цервициты сложно поддаются лечению. Избавиться от них можно только с помощью комплексной терапии, лечения сопутствующих болезней и инфекций.
Помимо основной причины, нужно уделить внимание и сопутствующим факторам, которые способствуют прогрессированию заболевания. Так, нарушения иммунитета корректируются приемом иммуностимуляторов. Могут также назначаться гормональные препараты и активаторы обменных процессов, ускоряющие восстановление тканей шейки матки.
Антибиотики назначаются в форме таблеток для перорального применения, а также в виде местных кремов, гелей и свечей. После того как стихнет острая фаза патологии, можно назначить дезинфицирующие растворы для спринцевания влагалища и шейки матки. Их подберет врач.
Часто хронический цервицит требует хирургического вмешательства. Современная медицина предлагает пациентам инновационные методики аппаратного лечения, наиболее эффективными и безопасными среди которых выступают лазер и радиоволновое лечение. Также иногда в качестве метода лечении хронического цервицита применяют обработку пораженного участка специальными лекарственными средствами, этот метод актуален в случае, если женщина планирует рожать детей в будущем. После этой процедуры пациентке назначают курс противовоспалительных и иммуномодулирующих препаратов.
Базовые методы лечения экзоцервицита
С учетом того, какой возбудитель стал причиной болезни, пациентке назначают индивидуальное лечение, принимая во внимание особенности организма и степень развития недуга. Врачевание проводится в два этапа.
- Назначается этиотропная терапия для нейтрализации первопричин болезни. Применяют такие разновидности лекарств как циостатики, противовирусные, антибактериальные и гормональные.
- Далее восстанавливают нормальную микрофлору слизистой оболочки при помощи средств, которые регенерируют ткани.
Дополнительно могут быть назначены:
- общеукрепляющие препараты, иммуностимуляторы, витамины, минералы;
- применение физиотерапевтических процедур, таких как: электрофорез, криодеструкция, магнитотерапия, лазеротерапия, диатермокоагуляция спринцевание или ванночки;
- хирургическое вмешательство, которое требуется только в случае, если консервативное лечение не принесло положительных результатов.
Если не лечить экзоцервицит, то могут быть печальные последствия в виде бесплодия, появления доброкачественных и злокачественных опухолей, рака, развитие эрозий и прочего.
Где лечат цервицит в Санкт-Петербурге
Обнаружить цервицит, определить его форму и причину, а также разработать оптимальный для пациентки комплекс лечения в любой момент готовы специалисты высочайшего уровня квалификации, ведущие прием в гинекологическом отделении клиники Диана.
Современная аппаратная и лабораторная база, высокая квалификация и опыт врачей, индивидуальный подход к каждому пациенту позволяет медицинскому центру Диана лечить пациенток от воспалений половых органов, полностью восстанавливая женское здоровье.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Как протекает болезнь?
Острая стадия эндоцервицита протекает с выраженными симптомами (зуд, болевые ощущения, гнойные выделения и увеличение количества слизи). Без лечения эта фаза обычно длится от одной до трех недель, а далее переходит в хроническую. Симптомы уменьшаются.
Хроническая стадия протекает со смазанной клинической картиной. Она может возникнуть как под воздействием собственного иммунитета, так и в случае не до конца проведенного лечения. Симптомы могут полностью исчезнуть, но оставшаяся инфекция продолжает вредить органу. При хроническом эндоцервиците канал шейки матки становится открытым для восходящей инфекции. Состав слизи нарушен, а слизистая пробка недостаточна. В хронической стадии в организм женщины могут проникнуть другие инфекции, вызывающие тяжелые заболевания.