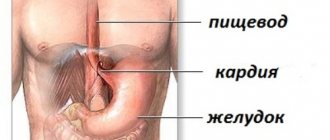
Рефлюкс-эзофагит хроническое заболевание связанное с воспалением слизистой пищевода, вследствие заброса желудочного содержимого в пищевод (рефлюкса). Рефлюкс эзофагит является проявлением гастроэзофагеальной рефлюксной болезни, которая в свою очередь, чаще всего развивается на фоне грыжи пищеводного отверстия диафрагмы.
Рефлюкс-эзофагит пожалуй самое распространенное заболевание желудочно-кишечного тракта. По данным различных исследований около 50% взрослого населения развитых стран с той или иной периодичностью испытывают симптомы рефлюкса, но диагноз устанавливается только у 9,5%. Связано это с тем, что в легких случаях люди не обращаются за медицинской помощью.
Жалобы при рефлюкс-эзофагите
Наиболее частой жалобой при рефлюкс-эзофагите является изжога. Чаще всего она воспринимается как чувство жжения за грудиной, иногда ощущение кислого вкуса во рту, иногда принимает изнуряющую форму значительно снижая качество жизни. Возникает она при переедании, или употребление определённых продуктов питания, часто усиливается в положение лежа, и при наклонах. Изжога может возникать и натощак, при длительном голодании. Усиление изжоги в положение лежа, в тяжелых случаях заставляет спать пациентов в положении сидя.
Вторым по частоте симптомом рефлюкс-эзофагита является боль загрудинной. Боль связана с воспалением в стенке пищевода. Усиливается боль во время приема пищи, пациенты буквально чувствуют прохождение пищевого комка по пищеводу. Анальгетики не купируют боль. Облегчение приносят антациды иногда прием холодной воды.
Так же часто при эзофагите возникает отрыжка, которая связана с сопутствующей грыжей пищеводного отверстия диафрагмы.
Нередко рефлюкс-эзофагит сопровождается жалобами свойственными для других заболеваний, так называемые внепищеводные проявления рефлюкс-эзофагита. Часто встречается сухой кашель, усиливающийся после еды, или в положении лежа. При обследовании таких пациентов не выявляются заболевания легких, но иногда выявляются хронические бронхиты или бронхиальная астма, что значительно усложняет диагностику рефлюкс-эзофагита.
Так же частым внепищеводным проявлением эзофагита, является осиплость голоса, частые фарингиты, которые плохо поддаются лечению, пока не применяется препараты для лечения эзофагита. Так же при рефлюкс-эзофагите не редко встречаются аритмии сердечного ритма, разрушение зубов.
Проявление симптомов и признаков
Рефлюкс-эзофагит симптомы и признаки проявляет с разной степенью выраженности, что зависит от стадии протекания заболевания:
- изжога (самое частое проявление);
- боль в грудной клетке около сердца;
- ком в горле и затруднение глотания;
- частый кашель и воспаление дыхательных путей;
- снижение массы тела;
- охриплый голос;
- плохой сон;
- тошнота и отрыжка;
- вздутие живота;
- рвота.
У вас появились симптомы рефлюкса эзофагита?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону
Диагностика рефлюкс-эзофагита
Диагностика рефлюкс-эзофагита чаще всего не вызывает сложностей. Опытному гастроэнтерологу, зачастую достаточно собрать жалобы и историю заболевания, чтобы заподозрить диагноз рефлюкс-эзофагит.
Наиболее важным и информативным методом диагностики является гастроскопия (ФГДС).
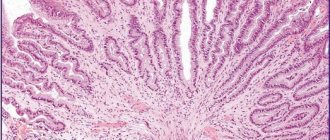
Рефлюкс-эзофагит, эндоскопическая картина
При осмотре пищевода выявляют воспаление в его слизистом слое, эрозии, язвы. По данным гастроскопии устанавливается степень заболевания. Иногда встречается так называемый эндоскопически негативный рефлюкс-эзофагит, в этом случае стенка пищевода выглядит неизмененной, хотя присутствуют жалобы.
Рентгенография пищевода с барием — применяется для диагностики возможно сопутствующей грыжи пищеводного отверстия диафрагмы, также во время этого исследования, можно задокументировать факт рефлюкса желудочного содержимого в пищевод, его выраженность, и продолжительность. Так же оценивается скорость прохождения контраста по пищеводу, что позволяет судить о нарушениях моторики и косвенно судить о наличии воспаления в его стенках.
В сложных случаях для уточнения диагноза проводят суточную рН метрию, или суточную импедансометрию. Эти исследования позволяют измерить кислотность в просвете пищевода и выявить рефлюкс желудочного содержимого, определить его характер и время контакта агрессивного содержимого со слизистой пищевода, это имеет большое значение для выработки тактики лечения.
Иногда после нескольких лет заболевания изжога либо проходит полностью либо значительно уменьшается, причем без лечения, и это плохой признак, чаще всего говорящий о развитии осложнений.
Информация о заболевании
Согласно эпидемиологическим исследованиям, в Москве гастроэзофагеальной рефлюксной болезнью страдает около 23,6% взрослого населения. Особенность состоит в хроническом и рецидивирующем характере заболевания. Заброс желудочного содержимого в нижние отделы пищевода происходит спонтанно. В месте соприкасания со слизистой оболочкой развивается воспалительный процесс, который и становится причиной дискомфорта и плохого самочувствия. В медицинской практике полное название заболевания – гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Классификация рефлюкс-эзофагита
В мире получили наибольшее распространение две классификации эзофагита, Savary-Miller принятая в 1977 и в 1997 модифицированная на 6 Европейской гастроэнтерологической конференции, и Лос-Анджелесская классификация, также принятая в 1997. Она считается более полной и потому чаще используется.
Классификация Savary-Miller
1 степень — одна или несколько эрозий занимающие менее 10% окружности пищевода 2 степень — сливающиеся эрозии занимающие более 10, но менее 50% окружности пищевода 3 степень — множественные эрозии занимающие всю окружность нижней трети пищевода 4 степень — осложнения рефлюкс-эзофагита: язва пищевода, стриктура, пищевод Баррета
Лос-Анджелесская классификация эзофагита
Степень А — повреждение стенки длиной не более 5 см, в пределах одной складки слизистой Степень B — повреждение длиной более 5 см, но в пределах одной складки Степень C — повреждение длиной более 5 см, занимающее до 75% окружности пищевода Степень D — повреждение слизистой, занимающее 75% и более окружности пищевода
Наши услуги
Администрация АО «ЦЭЛТ» регулярно обновляет размещенный на сайте клиники прейскурант. Однако во избежание возможных недоразумений, просим вас уточнять стоимость услуг по телефону: +7
| Название услуги | Цена в рублях |
| Гастроскопия (видеоэзофагогастродуоденоскопия) | 6 000 |
| Колоноскопия (видеоколоноскопия) | 7 000 |
| УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) | 3 800 |
| Рентгеноскопия и рентгенография желудка | 4 800 |
Все услуги
Запишитесь на прием через заявку или по телефону +7 +7 Мы работаем каждый день:
- Понедельник—пятница: 8.00—20.00
- Суббота: 8.00—18.00
- Воскресенье: выходной
Ближайшие к клинике станции метро и МЦК:
- Шоссе энтузиастов или Перово
- Партизанская
- Шоссе энтузиастов
Схема проезда
Осложнения рефлюкс-эзофагита
При неадекватной терапии, или не достаточной ее эффективности, либо при отсутствии лечения, рефлюкс-эзофагит непрерывно прогрессирует и может привести к достаточно серьезным осложнениям. Наиболее частым осложнением является развитие пищевода Баррета, если говорить простым языком, это ситуация когда строение клеток слизистой пищевода, под воздействием постоянного воспаления начинают менять своё строение. Этот процесс называется дисплазией. Пищевод Баррета считается предраковым заболеванием, так как на его фоне значительно увеличивается риск развития аденокарциномы пищевода (рака).
Также нередким осложнением является развитие тяжелых эрозивных язвенных поражений слизистой пищевода, которые в свою очередь осложняются либо кровотечением, либо стриктурой (сужением) пищевода. Кровотечение может быть как хроническим, незаметным для пациента, так и острым, достаточно обильным и угрожающим жизни. При хроническом кровотечении из эрозий и язв пищевода пациент чувствует немотивированную слабость и при сдаче анализа крови, выявляется анемия.
Стриктура пищевода (сужение просвета), как сказано выше развивается на фоне эрозивного эзофагита, или язвенного поражения слизистой пищевода, при отсутствии адекватного лечения. Признаками сужения пищевода, является затруднение глотания, рвота только что съеденной пищей. Стриктура пищевода требует незамедлительного лечения
Как проводят диагностику
В гастроэнтерологии используют ряд способов проведения объективной диагностики для определения состояния пациента и степени поражения пищевода. Эзофагит симптомы проявляет в выраженной степени, что является поводом обращения к врачу. Диагностику и лечение проводит гастроэнтеролог. Обследование пациента состоит из:
- сбора анамнеза о самочувствии, наличии заболеваний;
- контрастного рентгена (с барием);
- эндоскопической гастроскопии;
- рН-метрии и манометрии;
- лабораторных анализов желудочного сока.
Лечение рефлюкс-эзофагита
Лечение эзофагита проводится как консервативно, так и хирургическим способом. Конечно подавляющее количество пациентов лечатся консервативно у гастроэнтеролога. Цель лечение убрать симптомы, предотвратить развитие осложнений, улучшить качество жизни. Нужно понимать, что зачастую вылечить рефлюкс-эзофагит консервативными методами, раз и навсегда не удается, и требуется либо постоянная, либо периодическая поддерживающая терапия. Радикально избавиться от эзофагита можно только хирургическим путем.
Смена образа жизни
Первое, что порекомендует грамотный гастроэнтеролог при лечение рефлюкс-эзофагита, это оптимизация образа жизни пациента, и нужно сказать, что это самое сложное в лечение этого заболевания. При наличии лишнего веса, следует похудеть. Пациентам рекомендуется частое дробное питание, не реже пяти раз. Последний прием пищи за 4 часа до сна. Спать рекомендуется с приподнятым головным концом, причем нужно не подкладывать подушки, а приподнять головной край кровати. Запрещаются алкогольные напитки, кофе, чай, кислые продукты. Ограничение физической нагрузки, связанной с подъемами тяжести и работой в наклонённом положение.
Итак давайте подведем итог что нужно изменить в своей жизни:
- после принятия пищи избегать наклонов вперед и не ложиться;
- спать с приподнятой головой;
- не носить тесную одежду и тугие пояса;
- избегать обильных приемов пищи;
- не есть на ночь;
- ограничить потребление продуктов, вызывающих снижение давления НПС и оказывающих раздражающее воздействием (жиры, алкоголь, кофе, шоколад, цитрусовые);
- отказаться от курения;
- нормализовать массу тела, при ее избытке;
- избегать приема лекарств, вызывающих рефлюкс (антихолинергические, седативные препараты и транквилизаторы, ингибиторы кальциевых каналов, бета- блокаторы, теофиллин, простагландины, нитраты).
Способы лечения заболевания
При заболевании эзофагит лечение назначают с учетом состояния пациента и патогенеза. Самым главным условием является изменение образа жизни и систематичное уменьшение количества поступающей кислоты в пищевод. В систему лечения входят:
- прием лекарственных препаратов для снижения кислотности желудка;
- антибактериальная терапия при наличии инфекции;
- диетотерапия на постоянной основе;
- хирургическое вмешательство при осложненных формах болезни.
Консервативная терапия
Для консервативной терапии используют следующие группы препаратов:
- антациды и альгинаты
- ингибиторы протонной помпы
- прокинетики
Антациды и альгинаты
Антациды и альгинаты, препараты местного действия чаще всего содержащие соли алюминия и магния, эти препараты действуют местно, не всасываются в кровь и не обладают системным действием. Их плюсом является безопасность применения, но есть и минус, короткое время действия. Как самостоятельный метод лечения антациды не используются, а применяются как средство первой помощи при изжоге, и как усиление терапии для скорейшего заживления эрозий и язв пищевода. Наилучшим образом себя зарекомендовали препараты в виде гелей с альгиновой кислотой, которые при взаимодействии с кислотой в просвете желудка образуют пену, тем самым увеличивая продолжительность действия препарата и его эффективность. Антациды чаще всего назначают через 40 минут после еды и на ночь, либо по требованию в случае появления изжоги.
Ингибиторы протонной помпы (ИПП)
На сегодняшний день являются основными лекарственными средствами в лечении рефлюкс-эзофагита, к ним относятся всем известные омепразол, лансопразол, рабепразол и др. Это препараты системного действия, они блокируют транспорт молекул водорода в обкладочные клетки желудка, ответственные за секрецию соляной кислоты, а как мы помним из школьного курса химии, эта кислота состоит из молекулы водорода и хлора, нет водорода, нет кислоты. Эти препараты произвели революцию в лечении рефлюкс-эзофагита, значительно улучшив результат и уменьшив количество осложнений. Раньше использовали препараты Н2 блокаторы гистаминовых рецепторов, значительно менее эффективных и имеющих больше побочных эффектов. Нужно сказать, что эти препараты иногда применяются и сейчас в комплексе с ИПП, для усиления эффекта. Основным недостатком ингибиторов протонной помпы (ИПП) является достаточно быстрое выведение их из крови, что требует неоднократного их применения в течении дня, и даже при двукратном применении, описаны так называемые кислотные прорывы, когда, чаще ночью, резко повышается кислотность желудочного сока. Чаще всего ИПП назначают по 20 мг два раза в день за 20 мин до еды, утром и вечером в течении 6 — 8 недель. Затем назначают поддерживающую терапию по 10 мг в день или по 10 мг два раза в день.
Прокинетики
Прокинетики препараты улучшающие и нормализующие перистальтику органов желудочно кишечного в том числе и пищевода. Чаща всего назначают итоприд, считающийся наиболее эффективным и безопасным препаратом. Также назначают мотилиум. Ранее популярный церукал в последнее время не рекомендуется из-за своего центрального действия на головной мозг. Прокинетики назначают по 1 таблетке три раза в день за 20 минут до еды. Рекомендуется курс 2 недели.
Проблемы консервативной терапии
Подавляющее количество пациентов с рефлюкс-эзофагитом лечится консервативно, достигая хороших функциональных результатов, но к сожалению, не всегда терапия оказывается эффективной. Как мы писали выше. причина рефлюкс-эзофагита, это заброс (рефлюкс) желудочного содержимого в пищевод. Так вот первая проблема консервативной терапии это то, что она не устраняет причину, а лишь снимает симптомы. При консервативной терапии рефлюкс сохраняется, но уже не кислотный, и потому пациенты не ощущают жалоб. Хотя некоторые исследователи считают, что вследствие нейтрализации кислоты в пищевод начинает забрасываться желчь, так как она перестает инактивироваться в желудке, а желчь еще более агрессивная среда для развития осложнений эзофагита. Хотя необходимо отметить, что это пока теория, не получившая достаточного подтверждения. Но при этом ряд ученых связывают рост рака пищевода именно с этой гипотезой. Так как несмотря на широкое распространение препаратов ИПП, заболеваемость раком пищевода неуклонно растет.
Прием препаратов сам по себе может вызвать осложнения. Получены данные, что ингибиторы протонной помпы повышают риск инсульта, остеопороза и инфаркта, и хотя риск достаточно не высок, около 0,4 — 0,6% в год, но все же он есть.
Ну и пожалуй главное это временный эффект консервативной терапии и не всегда достаточная эффективность. Так через 6 месяцев после прекращения терапии жалобы возвращаются у 40 — 50% пациентов, а через 12 месяцев у 80 — 90%, то есть большинство пациентов вынуждены принимать препараты ежедневно в течение многих лет. Учитывая достаточную безопасность препаратов, возможно это и не страшно, хотя конечно снижает качество жизни. Но проблема кроется в том, что при длительной терапии через три, пять лет эффективность препаратов снижается и у 20 — 30% пациентов вновь появляются жалобы и развиваются осложнения эзофагита, несмотря на постоянный прием назначенных препаратов.
Ответы на частые вопросы
Как лечить эзофагит?
Эзофагит лечат в зависимости от степени проявления болезни и воспалительного процесса в пищеводе. При острой форме назначают лекарственные препараты, рекомендуют придерживаться принципов диетического питания. В сложных случаях и при запущенной стадии рефлюкс-эзофагита может быть назначено хирургическое вмешательство.
Эзофагит что это за болезнь?
Рефлюкс-эзофагит представляет собой заболевание неинфекционной природы с воспалительным процессом в области пищевода из-за неконтролируемого заброса желудочного содержимого. ГЭРБ является одной из распространенных болезней в гастроэнтерологии.
Как лечить рефлюкс-эзофагит?
У 90% пациентов прогноз на выздоровление положительный. Лечение назначается врачом после постановки диагноза и получения лабораторных исследований. В большинстве случаев требуется медикаментозное лечение. Назначаются препараты, которые помогают снизить кислотность желудочного сока и устранить симптоматику заболевания.
Алгоритм диагностики и лечения гастроэзофагеальной рефлюксной болезни
П
од гастроэзофагеальной рефлюксной болезнью (ГЭРБ) понимают определенный комплекс клинических симптомов (изжога, боли), возникающий в результате патологического заброса содержимого желудка в пищевод, который может сопровождаться или не сопровождаться морфологическими изменениями слизистой оболочки пищевода. В первом случае говорят об «эндоскопически негативной ГЭРБ», во втором — об «эндоскопически позитивной ГЭРБ», или рефлюкс-эзофагите.
Актуальность проблемы ГЭРБ определяется целым рядом обстоятельств. Во-первых, эпидемиологические исследования
последних лет показали, что по своей частоте и распространенности ГЭРБ выходит на лидирующие позиции в ряду других гастроэнтерологических заболеваний. Изжога — ведущий симптом ГЭРБ — выявляется у 20-40% населения развитых стран и в США, например, отмечается у 25 млн человек [1, 2].
Во-вторых, следует подчеркнуть большую клиническую значимость
данного заболевания. Как свидетельствовали специально проведенные исследования, сами больные ГЭРБ оценивают свое качество жизни ниже, чем пациенты с ишемической болезнью сердца [3]. В настоящее время самое пристальное внимание уделяется «внепищеводным» симптомам ГЭРБ, в частности, ее кардиологическому варианту. Было отмечено, что в 50% случаев причиной болей в левой половине грудной клетки, не связанных с поражением сердца (non-cardiac chest pain), является ГЭРБ. Попадание рефлюктата в просвет бронхов способно провоцировать возникновение бронхоспазма [4].
Серьезные осложнения могут развиваться у больных ГЭРБ и со стороны самого пищевода. Так, у 2% пациентов с эрозивной формой ГЭРБ возникают пищеводные кровотечения, у 8-20% больных формируются пептические стриктуры пищевода и у 10% пациентов происходит замещение (метаплазия) многослойного плоского эпителия пищевода цилиндрическим желудочным или кишечным эпителием (пищевод Баррета), повышающее риск развития аденокарциномы пищевода в 30-125 раз [5]. Заметное увеличение распространенности ГЭРБ среди населения является объяснением того факта, почему в структуре рака пищевода произошло значительное снижение удельного веса плоскоклеточного рака и повышение (с 8% до 50%) удельного веса аденокарциномы.
Наконец, определенные трудности возникают и при лечении
больных ГЭРБ. Если средние сроки рубцевания язв двенадцатиперстной кишки составляют 3-4 недели, язв желудка — 4-6 недель, то сроки заживления эрозий пищевода у многих больных могут достигать 8-12 недель. При этом прекращение приема лекарственных препаратов сопровождается у 60-70% пациентов быстрым (в течение первых 3 месяцев) развитием рецидива заболевания [6].
Таким образом, три рассмотренных выше аспекта (эпидемиологический, клинический и терапевтический) делают в настоящее время ГЭРБ одной из главных проблем в гастроэнтерологии.
Сейчас значительно упростилась и приобрела большую практическую направленность классификация ГЭРБ. Вместо известной классификации Savary-Miller, имевшей массу модификаций и потому приводившей к путанице в оценке и сопоставлении стадий заболевания, сейчас применяется простая и очень понятная классификация
ГЭРБ
, выделяющая неэрозивную (НЭРБ), эрозивную (ЭРБ) формы гастроэзофагеальной рефлюксной болезни и пищевод Баррета [7]. НЭРБ является наиболее частой формой ГЭРБ (встречается у 60% пациентов), характеризуется непрогрессирующим течением и отсутствием осложнений. Эрозивный эзофагит наблюдается у 37% больных ГЭРБ; эта форма заболевания может прогрессировать и осложняться развитием кровотечений, пептической язвы и пептических стриктур пищевода. Наконец, пищевод Баррета возникает у 3% больных ГЭРБ и рассматривается, как потенциально предраковое заболевание.
Диагностика и дифференциальный диагноз
Широкое распространение в диагностике ГЭРБ (особенно ее эндоскопически негативных форм) получило в настоящее время суточное мониторирование внутрипищеводного рН
. С помощью этого метода, проводимого обычно в амбулаторных условиях, хорошо распознаются эпизоды гастроэзофагеального рефлюкса, проявляющиеся падением уровня рН в пищеводе < 4, подсчитываются их общая частота и продолжительность. О наличии патологического желудочно-пищеводного рефлюкса по результатам этого исследования говорят в тех случаях, когда у пациента в течение суток регистрируется более 50 эпизодов рефлюкса и/или их общая продолжительность превышает 1 ч [8]. Указанный метод может применяться, кроме того, с целью дифференциальной диагностики при болях в левой половине грудной клетки неясного происхождения. Так, сопоставляя данные рН-граммы с записями в дневнике больного, в котором он фиксирует по часам время приема пищи, время появления и исчезновения болей и т.д., можно судить о том, связаны ли имеющиеся у больного болевые ощущения в грудной клетке с наличием в этот момент гастроэзофагеального рефлюкса [9].
Дополнительную помощь в диагностике ГЭРБ оказывает рентгенологическое исследование
пищевода и желудка, особенно если оно проводится при горизонтальном положении больного. Рентгенологическое исследование хорошо выявляет сопутствующие грыжи пищеводного отверстия диафрагмы, может помочь в своевременном обнаружении опухоли, пептической стриктуры пищевода.
Основное место в диагностике ГЭРБ и оценке степени тяжести рефлюкс-эзофагита занимает эндоскопическое исследование
. При подозрении на развитие синдрома Баррета или злокачественной опухоли пищевода эзофагогастроскопия должна дополняться прицельной биопсией слизистой оболочки пищевода. Для уточнения характера нарушений моторики пищевода может применяться эзофаготономанометрия. Ценность этого метода возрастает при необходимости выбора тактики хирургического лечения больных.
К другим методам, применяющимся при диагностике ГЭРБ, относятся билиметрия, позволяющая выявить щелочные (желчные) рефлюксы, сцинтиграфия. С целью распознавания эндоскопически негативной ГЭРБ может использоваться т.н. тест Бернштейна: вливание в пищевод раствора соляной кислоты приводит при наличии ГЭРБ к появлению типичных клинических симптомов.
Гастроэзофагеальная рефлюксная болезнь включается в круг дифференциально-диагностического поиска
при наличии неясных болей в грудной клетке, дисфагии, желудочно-кишечного кровотечения, бронхообструктивного синдрома. При проведении дифференциальной диагностики между ГЭРБ и ишемической болезнью сердца необходимо иметь в виду, что в отличие от стенокардических боли при ГЭРБ зависят от положения тела (возникают при горизонтальном положении и наклонах туловища), связаны с приемом пищи, купируются не нитроглицерином, а приемом антацидных и антисекреторных препаратов. ГЭРБ может провоцировать также возникновение различных нарушений сердечного ритма (экстрасистолии, преходящей блокады ножек пучка Гиса и др.). Своевременное выявление у таких пациентов ГЭРБ и ее адекватное лечение часто способствуют исчезновению указанных расстройств.
Наличие пищевода Баррета необходимо исключать у любого пациента, имеющего длительный (более 5 лет) анамнез ГЭРБ. При эндоскопическом исследовании в таких случаях обращает на себя внимание изменение обычной окраски слизистой оболочки пищевода, которая становится ярко-розовой (иногда при этом выявляются характерные «языки» измененной слизистой оболочки, протягивающиеся вверх по грудному отделу пищевода). Диагноз подтверждается гистологически при обнаружении тонкокишечного цилиндрического эпителия в биоптатах слизистой оболочки пищевода.
Лечение
Лечение больных ГЭРБ начинается с проведения общих мероприятий, обозначаемых как «изменение образа жизни» (lifestyle modification). Эти мероприятия включают в себя определенные диетические установки (частое и дробное питание, прием пищи не позднее чем за 3-4 часа до сна, рекомендацию не ложиться после еды, отказ от употребления кофе, шоколада и других продуктов, снижающих тонус нижнего пищеводного сфинктера), прекращение курения, приема алкогольных напитков и применения лекарственных препаратов, провоцирующих гастроэзофагеальный рефлюкс, подъем головного конца кровати на 15-20 см, воздержание от физических упражнений, связанных с наклонами туловища, нормализацию массы тела.
Общие мероприятия обычно сочетаются с назначением невсасывающихся антацидных препаратов
, содержащих гидроокись алюминия и гидроокись магния, способных оказать быстрый, хотя и непродолжительный симптоматический эффект.
С учетом важной роли нарушений моторики пищевода и желудка в патогенезе ГЭРБ существенное место в лечении таких больных отводится прокинетикам
— препаратам, нормализующим двигательную функцию желудочно-кишечного тракта. До недавнего времени с этой целью применялся блокатор допаминовых рецепторов метоклопрамид. Сейчас этот препарат стараются не назначать из-за центральных побочных эффектов метоклопрамида (экстрапирамидные расстройства) и его гиперпролактинемического действия.
Домперидон
, являющийся блокатором периферических допаминовых рецепторов, и
цизаприд
, активирующий серотониновые 5-НТ4-рецепторы, повышают тонус нижнего пищеводного сфинктера, улучшают пищеводный клиренс, нормализуют опорожнение желудка и при назначении их в дозе 10 мг 4 раза в сутки оказывают хороший эффект, не вызывая центрального побочного действия и гиперпролактинемии. Правда, при назначении цизаприда следует иметь в виду возможность его аритмогенного эффекта.
Раньше прокинетики назначались в виде монотерапии (особенно при неэрозивных формах ГЭРБ), оказываясь эффективными у 70-80% больных. Сейчас эти препараты играют вспомогательную роль и применяются в комбинации с блокаторами протонного насоса. В настоящее время усиленно изучается эффективность применения при лечении ГЭРБ нового прокинетика — селективного агониста 5-НТ4-рецепторов тегасерода
, хорошо зарекомендовавшего себя при лечении синдрома раздраженного кишечника.
В начало 90-х годов на основании мета-анализа большого количества исследований было сформулировано т.н. «правило Белла», согласно которому заживление эрозий пищевода происходит в 80-90% случаев, если удается поддержать рН в пищеводе > 4 не менее 16-22 часов на протяжении суток [10]. Применявшиеся прежде с этой целью Н2-блокаторы (ранитидин, фамотидин и др.) даже в очень высоких дозах оказались не способны выполнить это правило, в связи с чем в настоящее время они окончательно уступили свое место блокаторам протонного насоса
(омепразолу, лансопразолу, рабепразолу и др.). Результаты мета-анализа 43 сравнительных исследований, включавших в общей сложности 7635 больных ГЭРБ, показали, что блокаторы протонного насоса вдвое быстрее купируют боли, чем Н2-блокаторы, а общая частота исчезновения болей при применении данных препаратов составляет соответственно 77,4% и 47,6% [11].
Блокаторы протонного насоса являются на сегодняшний день наиболее эффективными препаратами, применяющимися в лечении ГЭРБ. Назначаемые в удвоенных (омепразол 80 мг) или стандартных (рабепразол 20 мг) дозах, эти препараты позволяют достичь заживления эрозий пищевода у 89-90% больных.
До недавнего времени при лечении ГЭРБ применялись чаще всего две схемы назначения лекарственных препаратов. Схема «поэтапно возрастающей» терапии (step-up treatment) назначалась при нетяжелом течении заболевания и предусматривала последовательный переход от менее сильных препаратов к более сильным. Так, на 1-м этапе лечения основное внимание уделялось изменению образа жизни и применению антацидных препаратов. Если указанных мероприятий оказывалось недостаточно, то на 2-м этапе назначались прокинетики или Н2-блокаторы. При отсутствии эффекта и сохранении клинических симптомов на 3-м этапе лечения применялись блокаторы протонного насоса или (в особенно резистентных случаях) комбинация блокаторов протонного насоса с прокинетиками или Н2-блокаторами.
При применении схемы «поэтапно снижающейся» терапии (step down treatment) с самого начала назначались блокаторы протонного насоса, а после получения клинического эффекта больные постепенно переводились на прием Н2-блокаторов или прокинетиков.
В настоящее время блокаторы протонного насоса заняли основную нишу в лечении ГЭРБ, а схема их назначения
стала определяться формой заболевания (эрозивная, неэрозивная, пищевод Баррета) (рис. 1) [12].
Рис. 1. Алгоритм диагностики и лечения ГЭРБ (пояснения в тексте)
При неэрозивной форме ГЭРБ назначаются блокаторы протонного насоса в стандартных (
омепразол
) или половинных (
рабепразол
) дозах. Основной курс лечения составляет 8 недель, после чего больные переводятся на поддерживающий прием данных препаратов (в течение 26-52 недель). В настоящее время отрабатывается схема поддерживающей терапии в режиме «по требованию» (on demand), когда больные сами определяют необходимость поддерживающего приема блокаторов протонного насоса в зависимости от своего самочувствия.
При эрозивной форме ГЭРБ блокаторы протонного насоса применяются в удвоенных (омепразол 40 мг) или стандартных (рабепразол 20 мг) дозах. Основной курс лечения продолжается 8-12 недель. При недостаточно хорошей динамике эпителизации эрозий доза рабепразола может быть увеличена до 40 мг в сутки, омепразола — до 60-80 мг в сутки. Кроме того, к лечению могут быть добавлены прокинетики. Комбинация блокаторов протонного насоса и Н2-блокаторов, как показали по следние исследования, себя не оправдала и не привела к улучшению результатов лечения по сравнению с монотерапией блокаторами протонного насоса. После достижения заживления эрозий больные также переводятся на поддерживающий (лучше всего — ежедневный) прием стандартных (омепразол 20 мг) или половинных (рабепразол 10 мг) доз.
При осложненном течении заболевания (повторные пищеводно-желудочные кровотечения, развитие пептических стриктур пищевода и др.), а также неэффективности консервативной терапии показано проведение хирургического лечения. Предпочтение в настоящее время отдается лапароскопической фундопликации по Ниссену, дающей более 90% хороших и отличных результатов.
При обнаружении пищевода Баррета
проводится тщательный поиск дисплазии эпителия пищевода. При отсутствии дисплазии эпителия проводится лечение блокаторами протонного насоса под контролем динамики клинических симптомов и заживления эрозий пищевода и рекомендуется последующее динамическое наблюдение с проведением эндоскопического исследования через год.
При обнаружении дисплазии низкой степени назначаются блокаторы протонного насоса (омепразол в дозе 40 мг в сутки, рабепразол в дозе 20 мг в сутки) на 8-12 недель с повторным гистологическим исследованием через 3 месяца. При сохранении дисплазии эпителия низкой степени рекомендуется продолжить постоянный прием блокаторов протонного насоса с контрольным гистологическим исследованием через 3 и 6 месяцев. В дальнейшем эндоскопические и гистологические исследования проводятся ежегодно.
При выявлении дисплазии высокой степени решается вопрос о проведении эндоскопического
(лазерная или фотодинамическая коагуляция участков метаплазированного эпителия) или
хирургического лечения
(резекция). Лазерная и фотодинамическая деструкция слизистой оболочки пищевода при синдроме Баррета может приводить к восстановлению в пищеводе нормального многослойного плоского эпителия. Этот метод лечения также должен сопровождаться приемом блокаторов протонного насоса.
Таким образом, соблюдение строгого алгоритма диагностики и лечения ГЭРБ, правильный выбор лекарственного препарата и метода лечения позволяют достичь значительных успехов в терапии этого распространенного заболевания и профилактике его осложнений.
Литература:
1. Lundell L. Advances in treatment strategies for gastroesophageal reflux disease // EAGE Postgraduate Course . — Geneva, 2002. — P. 13-22.
2. Spechler S.J. Epidemiology of gastro-oesophageal history of gastro-oesophageal reflux disease // Digestion.- 1992.-Vol.51.- Suppl.1.- P.24-29.
3. Dimenas E., Glise H., Hallerback B. et al. Quality of life in patients with UGI symptoms // Scand. J.Gastroenterol. — 1993. — Vol.28. — P.681-687.
4. Рощина Т.В. Гастроэзофагеальная рефлюксная болезнь у больных бронхиальной астмой. Автореф. дис. канд. мед. наук. — М., 2002. — 21 с.
5. Peters F.T.M., Kleibeuker J.H. Barrett’s oesophagus and carcinoma // Recent insights into its development and possible prevention // Scand. J.Gastroenterol. — 1993. — Vol.28. — Suppl.200. — P.59-64.
6. Sontag S.J. Rolling review: gastroesophageal reflux disease // Aliment. Pharmacol. Ther. — 1993. — Vol.7. — P.293-312.
7. Quigley E.M.M. GORD: progress in clinical understanding? // «The Art of GORD Treatment: Evolution Towards Perfection» — An Interactive Symposium. — 9 UEGW. — Amsterdam, 2001. — Abstract Book. — P.4-5.
8. Smout A.J.P.M., Akkermans L.M.A. Normal and disturbed motility of the gastrointestinal tract. — Petersfield, 1992.
9. Заин Ул Абидин, Ивашкин В.Т., Шептулин А.А., Трухманов А.С., Охлобыстин А.В. Значение суточного мониторирования рН в диагностике гастроэзофагеальной рефлюксной болезни и оценке эффективности лекарственных препаратов // Клин.мед. — 1999. — №7. — С.39-42.
10. Bell N.J.V., Burget D., Howden C.W. et al. Appropriate acid supression for the management of gastro-esophageal reflux disease // Digestion. — 1992. — Vol.51. — Suppl. 1. — P.59-67.
11. Chiba N., De Gara C.J., Wilkinson J.M. Speed of healing and symptom relief in grade II to IV gastroesophageal reflux disease: a meta-analisis // Gastroenterology — 1997. — Vol.112. — 1798-1810.
12. Ивашкин В.Т., Шептулин А.А., Трухманов А.С., Склянская О.А., Гурвич Р.Н., Коньков М.Ю. Рекомендации по обследованию и лечению больных гастроэзофагеальной рефлюксной болезнью. — М., 2002. — 20 с.
Преимущества лапароскопической операции
- Малотравматичность и отсутствие болевого синдрома в послеоперационный период;
- Короткий срок госпитализации — не больше трех дней;
- Быстрое восстановление — через две недели пациенты возвращаются к привычному образу жизни.
Поскольку у пациентов нередко имеются другие заболевания, требующие хирургического лечения, при лапароскопическом доступе можно провести так называемые симультанные операции. Подобные вмешательства я выполняю на протяжении более чем двух десятков лет. При проведении симультанной операции в ходе одной анестезии можно избавиться сразу от 2-5 хирургических патологий (например, калькулезного холецистита, желчнокаменной болезни, опухолей, кист и др.).
Многие, испытывая даже мучительные приступы изжоги, не спешат обращаться к врачу, пытаясь облегчить состояние различными способами, в том числе с помощью медикаментов. А нужно ли лечить рефлюкс-эзофагит, если симптомы устраняются с помощью препаратов, которые можно купить в любой аптеке? Безусловно, поскольку существует риск развития тяжелых осложнений. К тому же при отсутствии адекватного лечения придется на протяжении всей жизни принимать медикаменты и придерживаться строгих ограничений в питании. При этом действие препаратов весьма непродолжительно, и любая физическая активность тут же вызывает неприятные и даже болезненные ощущения. Чтобы определить степень заболевания и выбрать наиболее подходящую тактику лечения, достаточно обратиться ко мне, воспользовавшись электронной почтой или записавшись на консультацию.
Проведение хирургических вмешательств при заболеваниях пищевода и желудка предполагает отличное владение техникой операций, в том числе — эндоскопическим швом, что без соответствующего опыта невозможно. За более чем 25-летний опыт работы мною проведено более 2000 оперативных вмешательств по поводу рефлюкс-эзофагита, ГЭРБ и ГПОД. Я являюсь автором монографий и более чем 50-и научных работ, посвященных данным проблемам. Я также регулярно провожу семинары и мастер-классы, посвященные данным заболеваниям, на которых присутствуют специалисты различных клиник и центров.