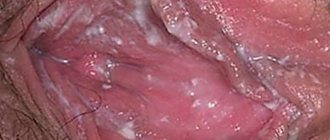
Многие уверены, что кандидоз – это чисто женское заболевание, однако это не так. Болезнь может проявляться у обоих полов, только у мужчин кандидоз чаще всего проходит бессимптомно. Возникновение молочницы обусловлено размножением микроскопических дрожжеподобных грибов Кандида. В небольшом количестве они присутствуют в каждом организме, но при падении иммунитета и под воздействием многих других факторов их количество может увеличиться до визуального проявления.
Причины молочницы у мужчин
Причины кандидоза у мужчин разные, но все так или иначе приводят к размножению грибка Candida:
- слабый иммунитет;
- несоблюдение гигиены;
- как результат незащищённого полового акта;
- долгое применение лекарственных средств/антибиотиков;
- резкая смена климатических условий;
- наличие депрессии, стресса;
Также причиной может стать нарушение функции кишечника, а также его микрофлоры при повреждениях слизистой оболочки и развитии воспалительной реакции.
Современные представления о лечении урогенитального кандидоза
Урогенитальный кандидоз — это грибковое заболевание слизистых оболочек и кожи мочеполовых органов, вызываемое дрожжеподобными грибами рода Candida.
В настоящее время описано более 170 биологических видов дрожжеподобных грибов, из них возбудителями урогенитального кандидоза являются: C. albicans — в 80% (за рубежом — в 45–70%), C. glabrata — в 15–30%, C. tropicalis, C. krusei, C. parapsilosis — в 4–7% случаев.
Заболевание поражает и мужчин и женщин, однако чаще встречается у женщин репродуктивного возраста. По распространенности кандидозный вульвовагинит стоит на втором месте среди всех вульвовагинальных инфекций. Пик заболеваемости отмечается в 20–45 лет.
Половой путь передачи инфекции встречается в 30–40% случаев. Чаще (60–70%) заболевание обусловлено эндогенной инфекцией. При беременности заболеваемость возрастает на 10–20%, риск передачи инфекции новорожденному в родах составляет примерно 70–85%.
К факторам риска обычно относят беременность, применение гормональной контрацепции и заместительной гормонотерапии (особенно гормональными препаратами первого поколения), длительное и бессистемное использование антибиотиков, иммунодепрессантов, цитостатиков и некоторых других препаратов. Однако необходимо отметить, что антибактериальные средства выступают как фактор риска только на фоне существующего кандидоносительства и их влияние кратковременно. Нарушения углеводного обмена, обусловленные сахарным диабетом, способствуют упорному течению урогенитального кандидоза с частыми рецидивами, плохо поддающимися терапии.
Иммунодефицитные состояния, системные заболевания, приводящие к иммунной недостаточности, также провоцируют возникновение и рецидивы урогенитального кандидоза. Особенно тяжело протекает кандидаинфекция у ВИЧ-инфицированных пациентов. Нередко в терминальной стадии СПИДа развивается генерализованная кандидаинфекция.
К основным патогенетическим факторам традиционно относят дисбаланс микрофлоры влагалища, повышение концентрации эстрогена и прогестинов в тканях, нарушение местного иммунитета половых путей.
Вульвовагинальный кандидоз — наиболее часто употребляемое название заболевания, поскольку его основными клиническими проявлениями являются вульвит и вагинит. Однако по локализации выделяют также кандидозный цервицит, кольпит, уретрит, бартолинит. По характеру течения заболевания различают:
- острый (свежий, спорадический) кандидоз (протекает не более 2 мес);
- хронический, в том числе: а) рецидивирующий (не менее 4 эпизодов в год); б) персистирующий (симптомы заболевания сохраняются постоянно, несколько уменьшаясь после лечения).
Острый генитальный кандидоз характеризуется ярко выраженной воспалительной картиной. Основные жалобы и симптомы при кандидозном вульвовагините — зуд и жжение, постоянные или усиливающиеся во второй половине дня, вечером, ночью, после длительной ходьбы, а у пациентов с атопической предрасположенностью — под действием множества разных факторов. В области вульвы и половых губ зуд, как правило, интенсивный, сопровождается расчесами. Сильный, постоянный зуд нередко ведет к бессоннице, неврозам. Чувство зуда и жжения, боли, особенно в области расчесов, препятствует мочеиспусканию и может приводить к задержке мочи. Болезненность и чувство жжения во влагалище усиливаются во время коитуса и приводят к появлению страха перед половым сношением и расстройству половой жизни (диспареунии).
Следующий симптом — лейкорея. Бели не обильны, белого цвета, густые (сливкообразные) или хлопьевидные, творожистые, пленчатые, имеют нерезкий, кисловатый запах. Редко бывают водянистыми, с творожисто-крошковатыми вкраплениями. Могут отсутствовать полностью.
При поражении близлежащих кожных покровов отмечаются гиперемия, мацерация кожи, отдельные пустулезные элементы, зуд в области заднего прохода.
У пациентов, имеющих предрасположенность, кандидоз нередко рецидивирует, т. е. наблюдаются возвраты болезни после полного угасания клинических проявлений и восстановления нарушенных функций слизистой в процессе лечения. Если такие рецидивы наблюдаются не менее 4 раз в год, то заболевание классифицируется как хронический рецидивирующий вульвовагинальный кандидоз. Тактика лечения в этом случае отличается от таковой при спорадических эпизодах.
Другая форма течения хронической инфекции — персистирующий вульвовагинальный кандидоз, при котором клинические симптомы сохраняются постоянно и лишь несколько стихают после лечения. Рецидивы следует отличать от обострений, которые развиваются не после болезни, а на фоне сохраняющейся клинической симптоматики. Разумеется, и подход к лечению в этом случае несколько иной, чем при других формах.
Если ранее хронизацию и рецидивирование заболевания объясняли реинфицированием (либо эндо-, либо экзогенным), то в настоящее время причиной этих явлений считают состояние макроорганизма, так как постоянно выделяется один и тот же штамм гриба.
В зарубежной литературе нередко употребляют термины «осложненный» и «вторичный» вульвовагинальный кандидоз. К осложненному относят как хронические формы, так и нетипичную этиологию, выраженные клинические проявления, течение на фоне тяжелых предрасполагающих состояний (сахарный диабет, рак, болезни крови, иммунодефицит, в том числе ВИЧ-инфекция), т. е. случаи, плохо поддающиеся терапии.
К вторичному вульвовагинальному кандидозу обычно относят случаи возникновения инфекции на фоне существующего неинфекционного поражения половых органов при красном плоском лишае, болезни Бехчета, пемфигоиде.
Как правило, симптомы кандидоза развиваются быстро, за неделю до менструации и несколько стихают во время менструации. При хронической персистирующей форме нарастает их интенсивность.
В плане дифференциальной диагностики схожие симптомы имеют две другие наиболее частые инфекции влагалища — бактериальный вагиноз и трихомониаз.
Симптомы бактериального вагиноза, как правило, возникают в первую неделю менструального цикла и самостоятельно проходят в середине цикла. Рецидив бактериального вагиноза иногда следует за рецидивом вагинального кандидоза.
Для острого трихомониаза характерны зуд и более выраженное жжение. Выделения, как правило, более обильные, жидкие, пенистые.
Микроскопия нативного препарата или окрашенного мазка — наиболее простой и доступный метод выявления гриба, его мицелия и спор. Культуральная диагностика рекомендуется лишь в некоторых случаях:
- для подтверждения диагноза при отрицательном результате микроскопии и наличии типичной клиники;
- для видовой идентификации при подозрении на нетипичную этиологию;
- для определения чувствительности к антимикотикам (обычно вместе с видовой идентификацией).
Выделение более 1•104 КОЕ/мл при отсутствии клиники расценивают как бессимптомную колонизацию (кандиданосительство), лечение при этом не назначается (10–25% населения являются транзиторными носителями Candida в полости рта, 65–80% — в кишечнике, 17% — в детрите гастродуоденальных язв). Однако при наличии предрасполагающих (провоцирующих) факторов (например, антибиотико-, химио-, лучевая, стероидная и др. иммуносупрессивная терапия) часто проводят профилактическое (превентивное) лечение. Широко применяемым профилактическим препаратом служит нистатин. Однако он эффективен для профилактики кандидоза только в просвете кишечника. Системная абсорбция его не более 3–5%, поэтому он не способен воздействовать на грибы, находящиеся не в просвете кишечника. Для профилактики урогенитального кандидоза предпочтение отдается местным формам антимикотиков (вагинальным таблеткам и свечам, растворам и мазям). В профилактике кандидоза у лиц, страдающих тяжелыми заболеваниями, которые рассматриваются в качестве предрасполагающих факторов (сахарный диабет), реально эффективными могут быть только системные азольные препараты и амфотерицин.
Противокандидозные препараты включают:
- полиены — нистатин, леворин, амфотерицин;
- имидазолы — кетоконазол, клотримазол, миконазол, бифоназол, изоконазол;
- триазолы — флуконазол, итраконазол;
- прочие — флуцитозин, нитрофунгин, декамин, препараты йода и др.
Большинство случаев вульвовагинального кандидоза поддается терапии местными противогрибковыми средствами и антисептиками.
Преимуществом местных средств является безопасность, так как системная абсорбция практически невелика, в то же время создаются очень высокие концентрации антимикотика непосредственно в области поражения, т. е. на поверхности слизистой.
Вагинальные кремы рекомендуются для лечения вульвитов, таблетки и суппозитории — вагинитов.
При лечении беременных женщин местные антимикотики по показаниям можно назначать только во II и III триместрах. Системные антимикотики при беременности не рекомендуются.
Довольно часто при кандидозном вульвовагините отмечаются сопутствующие инфекции или нарушение влагалищного микробиоценоза. В таких случаях используются комбинированные препараты, которые отличаются высокой клинической эффективностью и могут с успехом применяться в терапии вульвовагинитов смешанной этиологии. Среди таких препаратов наибольшей популярностью пользуются:
- травокорт — изоконазола нитрат + дифторкортолона-21-валерат;
- клион-Д — миконазол + метронидазол;
- макмирор комплекс 500 — нистатин + нифурател;
- полижинакс — нистатин + неомицин + полимиксин;
- тержинан — нистатин + неомицина сульфат + тернидазол + преднизолон.
Однако за рубежом комбинированные формы не рекомендуются к применению, так как, по мнению некоторых исследователей, они ухудшают фармакокинетику за счет конкуренции составляющих комбинированного препарата. В таких случаях предпочтение отдается сочетанию местного лечения с системным.
В терапии вульвовагинального кандидоза используются также местные антисептики:
- растворы соды, борной кислоты, тетрабората натрия, марганцовокислого калия (для спринцеваний и тампонов), анилиновых красителей (для смазывания в зеркалах);
- суппозитории — повидон-йодин (бетадин, вокадин, йодоксид) — на ночь;
- вагинальные капсулы — борная кислота 600 мг/сут;
- кортикостероидные кремы (I и II класса).
При выраженном вульвите назначают теплые ванночки с содой и местные кортикостероидные кремы I и II классов. Отличных результатов в ходе терапии удается достигнуть, применяя при выраженном вульвите крем травокорт, который содержит антимикотик изоконазол в сочетании с кортикостероидом II класса дифлукортолона-21-валератом. Такое оптимальное сочетание позволяет быстро купировать симптомы у женщин и особенно у мужчин. Этот крем удобен в применении, так как назначается всего 1 раз в сутки (на ночь) у женщин и 2 раза (утром и вечером) — у мужчин. Травокорт не имеет запаха и не пачкает белье.
Высокоактивные кортикостероидные мази III и IV классов не рекомендуются, так как могут привести к обострению, усилению симптомов. Патогенетическая терапия включает также использование антигистаминных препаратов и кетотифена.
В упорных случаях и при диссеминированном кандидозе предпочтение отдается системной терапии, а в ряде случаев — сочетанию системного и местного лечения.
Препараты флуконазола являются «золотым стандартом» в лечении больных кандидозом. Для терапии данной патологии также применяются итраконазол и кетоконазол.
При беременности и лактации использовать системные препараты не рекомендуется, а существующие в некоторых работах ссылки на положительные результаты не доказаны достаточным количеством наблюдений и научных исследований.
Продолжительность системной терапии при неосложненном вульвовагинальном кандидозе минимальна (однократный прием, или прием пероральных препаратов не более 5 дней).
Общей рекомендацией по лечению осложненных форм является удлинение курса терапии (объем местной и системной терапии увеличивается вдвое).
На основании собственного опыта нами предложены схемы терапии неосложненного и осложненного вульвовагинального кандидоза (табл.).
Наши наблюдения свидетельствуют о том, что наиболее адекватными являются методы профилактики рецидивов при помощи как местных, так и системных препаратов.
Лечение хронического рецидивирующего вульвовагинального кандидоза
- Начальный курс: микофлюкан (флуконазол) по 50 мг ежедневно в течение 14 дней или по 150 мг 1 раз в 3 дня в течение 2 нед (всего на курс 14 таблеток по 50 мг или 5 таблеток по 150 мг).
- Профилактический курс: микофлюкан (флуконазол) по 150 мг 1 раз в неделю в течение 3–4 мес.
Лечение персистирующего вульвовагинального кандидоза
Начальный курс проводится такой же, как при хроническом рецидивирующем кандидозе. Поддерживающая терапия состоит в постоянном приеме противокандидозных препаратов: флуконазол (микофлюкан), таблетки по 150 мг,1–2 раза в месяц в течение 12–24 мес.
В лечении устойчивого к антимикотикам кандидоза, если терапия оказалась неэффективной, требуется повторно подтвердить диагноз, производя посев и выделение возбудителя с последующим определением его вида и чувствительности к противогрибковым препаратам. Выбор системного или местного антимикотика и его дозы далее осуществляется в соответствии с результатами исследования.
После повторного подтверждения диагноза возможен переход на местную терапию антимикотиками или антисептиками, назначаемыми в высоких дозах, часто и длительными курсами.
Целесообразно также использование витаминных комплексов, содержащих биотин.
Н. В. Кунгуров, доктор медицинских наук, профессор Н. М. Герасимова, доктор биологических наук, профессор И. Ф. Вишневская Уральский НИИ дерматовенерологии и иммунопатологии Минздрава России, г. Екатеринбург
Какой вид имеет молочница у мужчин
Кандидоз у мужчин чаще всего появляется на головке полового члена, вызывая раздражение, патологические выделения и покраснение. Молочница зачастую бывает у мужчин с необрезанной крайней плотью. В этом случае грибок получает более благоприятные условия для жизни и размножения. При возникновении кандидоза наблюдаются характерные признаки – неприятный зуд и появление белого налёта на слизистой оболочке. Заболевание можно определить самостоятельно, достаточно просто знать, как оно выглядит на нижнем белье. Молочница оставляет густой белый либо жёлтый налёт на трусах.
Проявление кандидоза у сильного пола
Из-за особого строения мужского органа, а также при здоровом образе жизни, регулярной гигиене и культуре половых отношений кандидоз у сильного пола если и бывает, то протекает бессимптомно. При появлении симптоматики, больной может обнаружить:
- ощущение болей при мочеиспускании, во время полового контакта;
- появление покраснений на головке пениса и крайней нижней плоти, возможны отеки;
- постоянное ощущение зуда и жжения;
- творожистый налет на слизистой полового органа, ощущение кислого запаха.
Все это является поводом для обращения к специалисту. Возможно, молочница является только косвенным признаком другого заболевания.
Проявление молочницы у мужчин
Появление характерных знаков заболевания у мужчин обусловлено местом поражения. Если кандидоз появляется на коже, образуются пузырьки и покраснения, а на слизистых оболочках – вид инфекционного поражения.
Основными симптомами молочницы у мужчин являются:
- неприятное ощущение жжения и зуда;
- появляется отёк полового члена;
- появляются патологические выделения с неприятным запахом;
- патологический секрет во время мочеиспускания, внешне схожий с семенной жидкостью;
- боль и неприятные ощущения во время полового акта;
Заболевание имеет инкубационный период, и от его длительности зависит диагностика и лечение. Чаще всего этот период длится 2-3 недели. За это время могут не появляться симптомы, но грибы уже размножаются в организме.
Причины инфекции
Микроорганизмы Candida всегда присутствуют на человеческой коже и слизистых оболочках. Такая ситуация считается нормой. При отклонениях в работе иммунной системы нарушается баланс бактерий, и быстрорастущие микроорганизмы резко начинают размножаться.
Несмотря на повсеместное существование микробов по всей поверхности тела человека, их излюбленные места размножения — гениталии, межпальцевое пространство, подмышки, ротовая полость. В зависимости от места инфицирования, может возникать кандидоз во рту — научным языком называемый кандидозный стоматит. Что касается мужчин, то у них максимально подвержено росту дрожжевой флоры место под крайней плотью.
Факторы риска и причины развития кандидоза следующие:
- некачественная гигиена и нездоровое питание;
- прохождение процедуры гемодиализа;
- слишком частое и интенсивное пользование очищающими банными средствами;
- повышение уровня глюкозы при плохо контролируемом сахарном диабете;
- лечение иммунодепрессантами и любое другое угнетение иммунитета препаратами, что снижает защитные функции организма;
- получение химио- или лучевой терапии, прием антибиотиков, кортикостероидов.
Возможно заражение во время незащищенного полового акта, несмотря на непризнание кандидоза инфекцией, гарантированно передающейся половым путем.
Лечение молочницы у мужчин
Лечение кандидоза всегда абсолютно индивидуально. Курс терапии назначает только врач-уролог либо дерматовенеролог. Он оценивает анамнез заболевания, возраст и образ жизни пациента, после чего назначает необходимое лечение. В домашних условиях без похода к врачу лечить кандидоз категорически запрещено. Это может привести к осложнениям.
Для постановки окончательного диагноза пациент должен сдать мазок, позволяющий исследовать бактериальную флору. В дополнение к этому могут назначить ещё несколько анализов:
- сдача крови и мазка из половых органов;
- определение уровня глюкозы в крови;
- кровь на ВИЧ;
- общий анализ крови и мочи.
В случае возникновения кандидоза, обусловленного другими причинами, требуется проведение необходимого лечения у узконаправленных специалистов. Если других патологий не обнаружено, назначается курс терапии и пациент отправляется лечиться домой.
Мужчины болеют в 4 раза реже женщин, поэтому выбор препаратов для сильной половины человечества намного меньше. Для местного лечения используют противогрибковые мази, внутрь принимают таблетки, убивающие грибок. Среди мазей можно выделить пимафуцин, клотримазол, нистатин и другие.
Какие препараты применяют для лечения заболевания?
Чтобы преодолеть это заболевание, больному выписывают противогрибковые препараты. Они могут быть в виде мазей или таблеток, прием внутрь или наружное использование которых способно регулировать количество патогенных микроорганизмов.
Чаще всего используют препараты, в основе которых следующие вещества:
- Миконазол. Бывает в виде спрея или крема. При нанесении он нарушает целостность различных патогенных микроорганизмов.
- Кетоконазол. Представлен в виде кремов, спреев, таблеток. Уменьшение популяции грибов происходит за счет разрушительного воздействия на биосинтез некоторых компонентов клеточной мембраны грибов.
- Эконазол. Бывает в виде кремов. Воздействует на липидную структуру мембраны грибков, обладая бактерицидным и фунгицидным способом.
- Клотримазол. Представлен в виде кремов, мазей и растворов. Положительно воздействует на дрожжевые и плесневелые грибы, убивает грамотрицательные и грамположительные бактерии, дерматофиты.
Особенности кандидоза у мужчин и женщин
Стереотипы, навязанные СМИ и рекламой, приводят к тому, что многие считают молочницу только женским заболеванием. Однако это далеко не так: мужчины тоже сталкиваются с проявлением кандидоза, хоть и в разы реже.
По статистике, 3 из 4 женщин до 25 лет хотя бы один раз сталкивались с этой проблемой, а у каждой второй переболевшей встречаются рецидивы. Меньшая распространенность заболевания среди мужчин обусловлена строением половых органов.
40% мужчин являются переносчиками бактериальной инфекции. Микроорганизмы присутствуют в минимальных количествах и вреда здоровью фактически не наносят. Грибок начинает проявлять себя в периоды резкого ослабления иммунной системы, стресса или переутомления.
Грибы рода Кандида располагаются в кишечнике, ротовой полости, на половых органах.
Диагностика
Если вы отмечаете у себя признаки, похожие на кандидоз, нужно обратиться к врачу. Без лабораторных методов исследования установить точный диагноз невозможно. Схожие проявления могут иметь трихомониаз, гарднереллез и другие инфекции. Обычно для диагностики смотрят под микроскопом мазок или проводят бактериологическое исследование — посев. Это особенно важно сделать, не затягивая, при появлении первых симптомов. Ведь в начальной стадии болезнь легче поддается лечению.
Также при диагностике желательно определить вид грибков Кандида
. Некоторые виды кандидоза вообще не имеет смысла лечить безрецептурными таблетками и свечами. Иногда кандидоз постоянно дает о себе знать, несмотря на лечение. Причиной этого может быть нечувствительность грибков к лекарствам. В таких случаях проводят исследование на чувствительность возбудителей кандидоза к противогрибковым препаратам.
Часто обостряющийся кандидоз также является поводом для проверки состояния здоровья, и, прежде всего, иммунитета. Поэтому иногда врачи рекомендуют сделать ряд анализов, например, расширенный посев на грибы, иммунограмму с индивидуальным подбором иммуномодуляторов.
Диагностика и лечение
Выявить молочницу можно по основным симптомам заболевания, однако схожая клиническая картина наблюдается и у других заболеваний, поэтому окончательный диагноз может поставить только врач.
Важно: молочница не проходит сама, заболевание обязательно нужно лечить.
Для постановки диагноза проводятся лабораторные – бактериологические и микроскопические – исследования. После расшифровки результатов анализа врач назначает курс противогрибковой терапии.
Основанием для постановки диагноза служит наличие элементов грибка в собранном биоматериале. Анализ бактериологического посева позволяет определить вид и род грибков. Это необходимо, чтобы правильно подобрать антимикотические (противогрибковые) препараты.
Обычно для лечения назначаются препараты местного действия – кремы и мази, которые подавляют патогенные микроорганизмы. Если такая терапия оказалась неэффективной, врач выписывает медикаменты общего действия.
Правила питания и диета на время лечения
Для более быстрого и успешного лечения молочницы из повседневного рациона следует исключить следующие продукты:
- Сыр «с плесенью».
- Шоколад, мороженое и и всю сладкую продукцию.
- Алкогольные напитки, квас, сладкие напитки с газом, кофе и чай, способствующие размножению кандид.
- Копчености, жареные, жирные и маринованные блюда, сладкие фрукты, консервы, полуфабрикаты и фастфуд, содержащие “скрытые” сахара.
- Майонез, кетчуп, уксус, соевый соус, повышающие кислотность организма и способствующие прогрессированию заболевания.
Рацион питания больного во время и после лечения молочницы должен обязательно включать в себя:
- Всевозможные пряности (корица, лавровый лист, чеснок, гвоздика).
- Лимоны и бруснику, обладающие противогрибковым действием.
- Свекла, огурцы, морковь, брюссельская капуста, брокколи, петрушка, укроп — самые неприятные для грибка овощи.
- Натуральные йогурты, отварная печень, яйца, морепродукты, оливковое и льняное масло, хлеб грубого помола, кунжут, тыквенные семечки.
- Ромашка, подорожник, люцерна, листья череды, клевер, ягоды черной смородины и рябины — заваренные и употребляемые как чаи.
- Морковный сок и морская капуста, создающие неблагоприятную среду для размножения грибков.
- Овощи (свежие и тушеные), бобовые и зерновые культуры, рыбу и мясо птицы, фрукты (не очень сладкие — яблоки зеленого цвета, сливы и пр.).
Придерживаться этих принципов питания следует как во время лечения молочницы, так и, как минимум, 2-3 недели после его окончания.
Осложнения
Отсутствие своевременного лечения может привести к нарушению структуры слизистой уретры, что затруднит процесс мочеиспускания. Длительное течение заболевания снижает чувствительность нервных окончаний, что приводит к потере удовольствия от половых контактов. Мужчине гораздо труднее достичь оргазма, на фоне чего пропадает либидо и может развиться половая дисфункция.
Во избежание последствий следует обращаться к врачу сразу же после обнаружения симптомов кандидоза и соблюдать рекомендации по лечению, прописанные специалистом.
Важно: народные методы крайне неэффективны в лечении грибковых инфекций. Пренебрежение методами официальной медицины усугубляет течение заболевания и приводит к развитию осложнений.
Лечение
Лечение кандидоза назначается после проведения диагностических процедур (микроскопического и культурального исследования выделений), подтверждающих наличие заболевания. Противогрибковая терапия является целесообразной только тогда, когда количество дрожжевых грибков превышает 102 КОЕ/мл. Перед началом использования того или иного лекарственного средства рекомендуется определить видовую принадлежность грибка и его чувствительность к препаратам-антимикотикам. Лечение кандидоза у женщин и мужчин проводится в комплексе, включающем в себя ряд следующих мероприятий:
- применение противогрибковых препаратов (местных или системных);
- употребление неспецифических средств, способствующих максимальному удалению грибка со слизистых оболочек;
- исключение повторного заражения (соблюдение правил личной гигиены, использование барьерных методов контрацепции).
По окончании лечения для восстановления нормальной микрофлоры рекомендуется применение вагинальных пробиотиков, содержащих в своем составе полезные лактобактерии.
Диагностика молочницы
Проявления молочных желез у мужчин можно спутать с другими урогенитальными заболеваниями и инфекциями. Назначать лекарственные препараты. Чтобы быстро и эффективно провести лечение молочной железы у мужчин, необходимо в первую очередь точно определить все инфекционные возбудители.
Диагностика мужского кандидоза включает в себя:
- забор мазков и их микроскопическое исследование;
- ПЦР;
- ИФА;
- лабораторная диагностика крови и мочи.
При необходимости специалисты назначают ультразвуковые исследования мочеполовых органов. Маски из мочеиспускательного канала забирают утром до первого мочеиспускания. Все половые партнеры должны пройти соответствующее обследование и лечение. Это минимизирует риск повторного заражения и рецидива заболеваний в будущем.
При сочетании молочной железы с баланопоститом и повышением количества лейкоцитов и бактерий при микроскопии мазка необходимо обязательно провести ПЦР-исследование и определить конкретные инфекционные возбудители.
Опасность кандидоза
Молочница не является опасным состоянием, так как она не относится к какому-либо отдельному заболеванию и не может оказать влияние на состояние шейки матки и стенок влагалища у женщин. Возникновение такого состояния как кандидоз свидетельствует о нарушениях работы организма. Поэтому повторяющаяся молочница требует проведения обследования, чтобы выяснить причину ее возникновения. Если избавиться от причины, то можно забыть о дальнейшем появлении кандидоза.