Пробиотики после антибиотиков – реабилитация микрофлоры кишечника
Что такое микрофлора нашего кишечника? Это фундамент иммунитета, микрофлора, которую мы получили в первые минуты жизни, и есть наш врожденный иммунитет.
Одна из важнейших частей иммунной системы – полезные бифидобактерии и лактобактерии, которые активируют ее и подавляют вирусы, атакующие организм при заболеваниях.
Только в кишечнике человека обитает 2 кг полезных бактерий, а сама желудочнокишечная система обладает около 80% иммунных клеток, которые активно борются с различными инфекциями. Поэтому, если бактериального «населения» в организме становится меньше, нарушается вся его работа.
В итоге при изменении состава микрофлоры кишечника происходит размножение патогенных бактерий: стафилококков, кишечной палочки, грибов candida, протея и т.д.
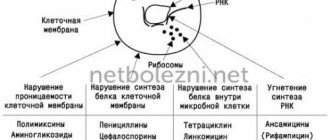
Во время приема антимикробных препаратов и после них флора кишечника особенно уязвима. Антибиотики убивают все болезнетворные бактерии в организме, но вместе с ними гибнут и полезные.
После окончания курса антимикробных препаратов организму сложно снова начать нормально функционировать, а патогенные микроорганизмы все равно могу заселить кишечную среду, особенно если препарат было неправильно подобран. Под натиском антибиотиков полезные бактерии гибнут, а вредные продолжают борьбу, приспосабливаются к новым условиям и выживают.
В медицине существует термин «антибиотикорезистентность», что означает приспособление болезненных бактерий к условиям жизни внутри кишечника, и это глобальная проблема, ведь, несмотря на новейшие разработки антимикробных препаратов, прогрессируют и сами бактерии. Существует и другая проблема – бессистемный и бесконтрольный прием «таблеток от всех болезней», который приводит к тому, что они просто перестают действовать.
При малейших подозрениях, например, на ОРВИ, большинство знакомых с антибиотиками сразу же покупают их, не обратившись за помощью к врачу. Но со временем наш организм привыкает к препаратам и перестает самостоятельно сопротивляться болезни, и в тот момент, когда антимикробные лекарства действительно будут необходимы, они, к сожалению, могут быть малоэффективными или же вообще не оказать предполагаемого и должного эффекта.
Каждый препарат антимикробного действия убивает те патогенные бактерии, которые чувствительны к нему, остальные же мутируют, что приводит к появлению новых разновидностей заболеваний. Именно изза мутаций в 21 веке существует новая форма туберкулеза, воспаления легких, новая форма брюшного тифа и менингита.
Любой препарат антимикробного действия оказывает влияние на весь организм, поэтому если при его помощи вы боролись с ОРВИ, препарат все равно будет взаимодействовать со всеми органами, и в первую очередь с кишечником, а уже через него будет всасываться в кровь и распространяться повсеместно.
Терапия антибиотиками позволяет достичь результата быстро, но следует учитывать возможные побочные эффекты.
Побочные явления от бессистемного приема антибактериальных препаратов – токсичные реакции, поражения паренхимы печени, поражения почек, периферической нервной системы и органов кроветворения.
Одни из самых распространенных побочных явлений во время и после приема антибиотиков – тошнота, запор, аллергия, снижение иммунитета, у женщин может появиться молочница. Но чаще всего врачи сталкиваются с проблемой диареи у пациентов, особенно болезненно ее переносят дети.
Антимикробный препарат убивает полезные бактерии, на фоне этого здоровая микрофлора гибнет, и нормальное всасывание и пищеварение становятся невозможными.
Очевидно, что отказаться от приема антимикробных препаратов полностью невозможно, особенно если речь идет о серьезных заболеваниях, которые угрожают жизни, например, сепсис (полное поражение организма)
Но еще раз подчеркнем, не следует принимать антибиотики бесконтрольно, т.е. по любому поводу.
Что может помочь побороть болезнь и восстановить микрофлору кишечника? Для того чтобы снизить негативное влияние антимикробных препаратов, необходимо сочетать их с препаратами, направленными на предотвращение осложнений и восстановление микрофлоры кишечной среды. Такими эффектами обладают пробиотки, полностью противоположные антимикробным препаратам по своему действию.
Это живые, полезные бактерии, которые мы советуем пить и после курса антибиотиков, заселяя, таким образом, ими кишечник.
- Нормализуют работу микрофлоры кишечника;
- Пробиотики кислоустойчивы;
- Не поддаются влиянию со стороны антибиотиков;
- Пробиотки безопасны и стабильны;
- Повышают компоненты нормобиоты, вытесняющей патогены.
- Какие эффекты следует ожидать от совместного применения антимикробных препаратов и пробиотиков?
- Снижение частоты и выраженности нежелательных лекарственных реакций;
- Снижение частоты и выраженности негативного влияния на микробиоценозы организма;
- Повышение эффективности терапии.
Одновременный прием антибиотиков и пробиотиков помогает снизить угрозу нежелательных реакций на лекарства, защитить микрофлору кишечника и увеличить эффект от комплексной терапии, дополняя антибиотик и улучшая его.
Пробиотики при приеме антибиотиков и после стимулируют иммунитет и повышают устойчивость организма к инфекциям, препараты благоприятно сказываются на ЖКТ, помогают ему усваивать витамины и микроэлементы, оказывают профилактическое воздействие, предотвращая повторное заражение инфекцией.
Кроме того, при приеме антибиотиков болезнетворные бактерии будут гибнуть, оставляя при этом отходы, вывести которые помогут препараты пробиотики.
Для скорейшего вывода токсинов и отходов советуем вам также пить больше жидкости и не перегружать организм тяжелой пищей. Но забивать пробиотики горячей водой нельзя. Кроме того, температура блюд должна быть не выше 45 градусов, иначе полезные микроорганизмы погибнут, так и не выполнив свою работу.
Соблюдайте диету: откажитесь от жирного, жареного, острого, копченых продуктов и различных консервов, кислых фруктов. Во время приема антибиотиков категорически запрещается пить алкогольные напитки. Также сократите на время употребление кофейных напитков и чая. Все эти продукты негативно сказываются на работе ЖКТ, следовательно, ваш рацион не должен его перегружать.
Добавьте в свой рацион кисломолочные продукты: натуральный йогурт, кефир, ацидофилин. Эти продукты богаты бифидобактериями и лактобактериями. Врачи рекомендуют также пить больше воды, употреблять белый хлеб, есть больше овощей и фруктов.
Для чего нужны пробиотики?
- Пробиотики, такие как Lactobacillus spp., Bifidobacterium spp. и Saccharomyces boulardii , являются штаммами живых микроорганизмов, которые являются составляющими нормальной микрофлоры кишечника и во многом отвечают за наше здоровье. Их получают с пищей или в виде препаратов.
- Пробиотики улучшают антибактериальную терапию, поскольку борются с микробной адгезией и ростом патогенной флоры, обладают иммуномодулирующими свойствами и улучшают целостность кишечного барьера. У пациентов, лечившихся антибиотиками, пробиотики способствуют восстановлению микробной флоры и повышают переносимость лечения.
- Пробиотики следует использовать осторожно, советуясь с врачом, особенно, если речь идет о недоношенных детях и пациентах с тяжелым иммунодефицитом
Какой пробиотик лучше всего пить во время приема антибиотиков?
Препараты пробиотики разделяются на 4 группы. Каждая из них по-разному влияет на организм.
К первой группе относятся препараты первого поколения, они содержат только один штамм полезных бактерий. Во вторую группу входят препараты второго поколения, они представляют бактерии, которые не характерны для желудочно-кишечного тракта и поэтому быстро выводятся из организма человека. Пробиотики третьего поколения – это комбинированные препараты. В них входит несколько штаммов полезных бактерий, биодобавки, усиливающие активность «живых» микроорганизмов. Препараты пробиотики «Вектор-Биальгам» — 4 поколение, именно они представляют те полезные бактерии, которые находятся в кишечнике, и именно они будут наилучшим помощников в восстановлении микрофлоры кишечника.
Четвертое поколение — пробиотики, в состав которых входят бифдобактерии и лактобактерии, именно они выступают главными представителями кишечной среды.
Одновременный прием пробиотика с антибиотиком поможет снять побочные эффекты последнего со стороны желудочно-кишечной системы. Пробиотические культуры также помогают предотвратить развитие побочных эффектов. Ранее мы говорили о последствиях гибели дружественных организмов, подчеркнем, что при этом снижаются защитные свойства эпителиальных тканей и развиваются патогенные и условно-патогенные бактерии.
Угнетенная от приема препаратов антимикробного действия микрофлора кишечника восстанавливается долгое время. Даже при индивидуально разработанном плане лечения антибиотиками, учете чувствительности к ним вредных бактерий, правильной дозировке и кратковременности курса, восстановление качественного и количественного состава микрофлоры происходит не ранее, чем через 1 месяц.
Поэтому самый оптимальный вариант приема препаратов пробиотиков – на протяжении всего курса и после него в течение 30- 40 дней (после курса дозировки должны быть возрастными). Если же прием антибиотиков плановый, пробиотики следует начать пить за неделю до начала курса.
При грамотно составленном плане лечения и комплексном подходе от антибиотиков можно добиться максимально полезного эффекта, сохраняя при этом полезные свойства дружественных бактерий при приеме пробиотиков.
Антибиотик-ассоциированная диарея
ААД — заболевание, характеризующееся тремя эпизодами жидкого стула или более в течение 2 последовательных дней или более, развившееся в период антибактериальной терапии и вплоть до 4—8 нед после ее отмены [2].
Терапия антибиотиками провоцирует развитие ААД у 5—50% пациентов. Считается, что возникновение диареи связано с нарушением состава кишечного микробиоценоза и его последствиями, такими как изменение спектра продукции короткоцепочечных жирных кислот (КЦЖК), нарушение микробного метаболизма углеводов и желчных кислот [11].
Систематический обзор данных 59 РКИ, оценивающих влияние пробиотиков на предотвращение ААД, позволил выделить несколько пробиотических продуктов, эффективность которых при ААД доказана не менее чем в 2 РКИ. Это S. boulardii
I-745, пробиотик из смеси 3 штаммов лактобактерий (
L.acidophilus
CL1285 +
L. casei
Lbc80r
+ L. rhamnosus
CLR2) и пробиотик на основе штамма
L. casei
DN114001 (см. таблицу). Данные пробиотические продукты в дозе 107—1010 КОЕ/сут оказывали превентивное действие в случае их приема с 1—2-го дня антибиотикотерапии и далее в течение 1—4 нед после окончания антибиотикотерапии.
Согласно рекомендациям ВГО от 2021 г., применение пробиотиков предотвращает развитие ААД у детей и взрослых, уровень доказательности высокий [13]. Среди бактерий, показавших свою эффективность, ВГО выделяет несколько штаммов Lactobacillus acidophilus
(CL1285, NCFM), йогурт, содержащий
Lactobacillus casei
DN114,
L. Bulgaricus
и
Streptococcus thermophilus
,
Saccharomyces boulardii
CNCM I-745
, Lactobacillus rhamnosus
GG
, Lactobacillus reuteri
DSM 17938 и др. [13].
Примерно в 1/3 случаев причиной возникновения ААД является инфекция Clostridium difficile
, при тяжелом течении которой возможно развитие псевдомембранозного колита, токсической мегаколон. Известно, что
C.difficile
может обнаруживаться и в кишечнике здоровых лиц, однако на фоне приема антибиотиков и снижения микробного разнообразия толстой кишки данная бактерия приобретает способность синтезировать крайне агрессивные токсины (А и В), вызывающие воспаление кишечной стенки (вследствие нарушения эпителиального барьера, индукции провоспалительных цитокинов, апоптоза и некроза эпителиоцитов).
Проблема целесообразности применения пробиотиков в предотвращении Clostridium difficile
-ассоциированной болезни изучена в 23 РКИ [2], по результатам некоторых из них сделан вывод об эффективности
S. boulardii
CNCM I-745,
L. casei
DN114001,
L. rhamnosus
GG и пробиотика, состоящего из смеси 3 штаммов
Lactobacillus acidophilus
CL1285
, L. casei
LBC80R и
L. rhamnosus
CLR2 [26—31] (см. таблицу). В то же время более чем в 50% исследований не обнаружена польза от приема пробиотиков, содержащих вышеперечисленные штаммы [2].
Пробиотики часто используются не только для профилактики, но и в схемах лечения инфекции Clostridium difficile
, как дополнение к антибиотикотерапии (ванкомицин и метронидазол) с целью предотвращения рецидивов заболевания [32]. На сегодняшний день доступны данные двух РКИ (см. таблицу), показывающих, что применение
S. boulardii
I-745 снижает вероятность развития рецидива инфекции. В то же время в двух других исследованиях, включавших в качестве пробиотика штамм
L. rhamnosus
GG, не получены доказательства влияния данного штамма на снижение частоты рецидивов инфекции
Clostridium difficile
[33—36].
Согласно рекомендациям ВГО, целесообразность применения пробиотиков для профилактики инфекции Clostridium difficile
и ее рецидивов нуждается в дальнейшем изучении, поскольку уровень доказательности большинства из них не внушает доверия [13].
Известно, что эрадикационная терапия, проводимая комбинацией 2—3 антибиотиков совместно с ингибиторами протонной помпы, зачастую сопровождается развитием широкого спектра побочных эффектов и нежелательных явлений (диарея, тошнота, рвота, боль в животе), связанных в том числе с влиянием на микробный состав желудочно-кишечного тракта. Как показали данные РКИ (см. таблицу), S. boulardii
I- 745,
L. rhamnosus
GG, а также комбинация 2 штаммов лактобактерий
L. helveticus
R52 +
L. rhamnosus
R11, применяемые во время эрадикации, могут улучшать переносимость терапии, снижая выраженность побочных эффектов [2].
Кроме того, согласно данным метаанализа, выполненного L. McFarland и соавт.[37], добавление пробиотика, содержащего S. boulardii
CNCM I-745, в схемы эрадикационной терапии, повышает эффективность эрадикации (ОР=1,11, 95% ДИ 1,07—1,16;
p
<0,05). По данным этой же работы, штаммы
Clostridum butyricum
588,
L. rhamnosus
GG,
L. acidophilus nr
,
L. reuteri
17938 и
L. casei
114001 не оказывают значительного влияния на успех эрадикации. В другом метаанализе с включением 19 РКИ обнаружено, что пробиотики, содержащие комбинацию штаммов
L. acidophilus
La5 +
B. animalis lactis
Bb12;
L. helveticus
R52 +
L. rhamnosus
R11;
L. acidophilus nr
+
B. longum nr
+
E. faecalis nr
, также повышают частоту успешной эрадикации [38].
Таким образом, с позиций доказательной медицины назначение пробиотиков на период эрадикационной терапии представляется целесообразным как с точки зрения достижения успешной эрадикации, так и для предотвращения побочных эффектов и лучшей переносимости терапии.
В Российской Федерации упомянутая выше комбинация 2 штаммов бифидо и лактобактерий (L. acidophilus
La5 +
Bifido. lactis
Bb12), доказавшая способность повышать уровень успешной эрадикации по меньшей мере в 3 РКИ, представлена в составе препаратов Пробиолог и Пробиолог форте («Майоли Спиндлер», Франция), содержащих не менее 1·109 и 2,5·109 КОЕ в 1 капсуле соответственно.
LA-5 (Lactobacillus acidophilus
) и ВВ-12® (
Bifidobacterium
) являются одними из наиболее изученных штаммов лакто- и бифидобактерий в мире, используются в пищевой и медицинской промышленности с 1979 и 1985 г. соответственно, что позволяет не сомневаться в их безопасности, подтвержденной статусами GRAS (FDA, США) и QPS (Европейское агентство по безопасности продуктов питания).
Пробиолог отличается оригинальной технологией производства, позволяющей максимально сохранить жизнеспособность и функциональную активность штаммов.
Штаммы живых бактерий LA-5 и ВВ-12 заключены в кислотоустойчивую полисахаридную оболочку, которая при попадании в жидкость превращается в нерастворимый гель, устойчивый к действию кислоты. Благодаря этому, доля выживаемости бифидо- и лактобактерий (согласно исследованию in vitro
) составляет 73%. Пробиолог рекомендуется взрослым и детям старше 7 лет по 1—2 капсулы в день во время еды, запивать водой. Продолжительность приема составляет 10—30 дней.
Согласно данным систематического обзора J. Sniffen и соавт.[2], в профилактике диареи путешественников, которая, по самым приблизительным оценкам, поражает 24—40 млн человек в год, оказались эффективными штаммы S. boulardii
I-745. Начинать прием пробиотиков необходимо за несколько дней до путешествия, продолжая его во время поездки и в течение 5 дней после возвращения. Рекомендованная доза 2—5·109 КОЕ/сут.
На сегодняшний день опубликовано большое количество результатов исследований, изучавших влияние пробиотиков на течение воспалительных заболеваний кишечника. При поддержании ремиссии у больных язвенным колитом оказался эффективным в комбинации с базисной терапией пробиотик VSL#3 (смесь 8 штаммов: Bifido. longum
BL03,
Bifido. infantis subsp. lactis
BI04,
Bifido. breve
BB02,
L. acidophilus
BA05,
L. plantarum
BP06,
L. paracasei
BP07,
L. helveticus
BD08,
Streptococcus thermophiles
BT01).
Применение пробиотика S. boulardii
I-745 у больных язвенным колитом с низким и умеренным уровнем активности также способствовало более длительному поддержанию ремиссии. Эффект пробиотиков, содержащих
L. rhamnosus
GG и
E. coli Nissle
, при воспалительных заболеваниях кишечника не доказан [2]. Не подтверждена эффективность пробиотиков при болезни Крона [39].
Данные, опубликованные в систематическом обзоре J. Sniffen и соавт. [2], полученные на основании анализа более 20 РКИ, свидетельствуют о снижении выраженности симптомов и улучшении качества жизни больных с СРК при применении пробиотиков, содержащих штаммы L. plantarum
299v и
B. infantis
35624 (уровень доказательности высокий). Штаммы
L. rhamnosus
GG,
S. boulardii
CNCM I-745,
B. lactis
173010 и пробиотик VSL#3 не показали однозначной эффективности в облегчении симптомов СРК, в связи с чем целесообразность их назначения при СРК сомнительна [2, 39].
ВГО также подчеркивает возможность применения пробиотиков у больных с СРК с целью снижения выраженности абдоминальной боли, вздутия, распирания, улучшения качества жизни [13]. В качестве штаммов, доказавших эффективность при СРК, ВГО указывает на Lactobacillus plantarum
299v,
Lactobacillus rhamnosus
NCIMB 30174,
L
.
plantarum
NCIMB 30173,
L
.
acidophilus
NCIMB 30175,
Enterococcus faecium
NCIMB 30176, а также комбинацию 3 штаммов:
Pediococcus acidilactici
CECT 7483,
Lactobacillus plantarum
CECT 7484,
L. plantarum
CECT 7485 и другие [13].
На российском фармацевтическом рынке лекарство, содержащее вышеупомянутую комбинацию штаммов (Pediococcus acidilactici
CECT 7483,
Lactobacillus plantarum
CECT 7484,
L. plantarum
CECT 7485), представлен препаратом Пробиолог СРК («Майоли Спиндлер», Франция), содержащим не менее 3·109КОЕ жизнеспособных бактерий в каждой капсуле. Штаммы, входящие в состав препарата Пробиолог СРК, являются факультативными аэробами/анаэробами, что, с одной стороны, позволяет им сохранять жизнеспособность в составе капсул и не погибнуть в желудке и тонкой кишке, с другой — колонизировать толстую кишку. Кроме того, данные штаммы демонстрируют высокую выживаемость в кислой среде. Так, при сравнении жизнеспособности штамма
L. rhamnosus
GG1 и штаммов, входящих в состав Пробиолога СРК, оказалось, что последние значительно более устойчивы к действию кислой среды с рН 2,3 [40].
При изучении механизмов действия штаммов, входящих в Пробиолог СРК, показана их высокая активность в продукции КЦЖК (главным образом ацетата), ацетилхолина, полифосфатных гранул и других важных метаболитов. В совокупности действие данных метаболитов приводит к уменьшению выраженности микровоспаления в слизистой оболочке кишки, снижает ее проницаемость, повышает продукцию муцина, способствует дифференцировке иммунокомпетентных клеток, угнетает активацию тучных клеток, блокирует синтез эндотоксинов и сероводорода условно-патогенными бактериями Enterobacteriaceae
и
Pseudomonas
[41, 42].
Клиническая эффективность комбинации штаммов, входящих в состав Пробиолога СРК, изучена в многоцентровом рандомизированном двойном слепом плацебо-контролируемом интервенционном клиническом исследовании. В ходе данного исследования 84 пациента, страдающие СРК с диареей, разделены на три группы, принимавшие в течение 6 нед плацебо, низкую (3—6·109 КОЕ/сут) или высокую (1—3·1010 КОЕ/сут) дозу пробиотика (комбинация штаммов Pediococcus acidilactici
CECT 7483,
Lactobacillus
plantarum CECT 7484,
L. plantarum
CECT 7485). Результат оценивали через 3 и 6 нед терапии путем заполнения валидизированных опросников для оценки качества жизни при СРК (IBSQoL), индекса висцеральной чувствительности (VSI). На 21-й день исследования у пациентов, принимавших пробиотик в терапевтической дозе (3—6·109 КОЕ/сут), наблюдалось статистически значимое улучшение качества жизни по сравнению с пациентами, принимавшими плацебо. Более того, согласно результатам опросника, качество жизни пациентов, принимавших пробиотики, улучшилось в 2 раза по сравнению с принимавшими плацебо. После 6 нед терапии пробиотиками удалось показать, что тревога, связанная с состоянием кишечника, оцениваемая по индексу висцеральной чувствительности, статистически значимо уменьшилась по сравнению с пациентами группы плацебо. Важно, что у больных СРК, принимавших высокую дозу пробиотика (1—3·1010 КОЕ/сут) за время терапии не зафиксировано побочных эффектов или нежелательных явлений, что может свидетельствовать о безупречном профиле безопасности препарата [43].
Учитывая высокое содержание бактерий в 1 капсуле Пробиолога СРК, а также выживаемость штаммов в кислой среде желудка, препарат достаточно принимать 1 раз в сутки. Для достижения стойкого клинического эффекта при СРК курс лечения Пробиологом СРК должен составлять не менее 3 нед, оптимально — 6 нед.
Причинами острой диареи у детей могут быть как бактериальные, так и вирусные инфекции. В исследованиях, посвященных изучению эффективности применения пробиотиков для лечения острой диареи у детей, показано, что прием S. boulardii
способствует сокращению продолжительности диареи по сравнению с пациентами, принимавшими плацебо (–1,1 дня,
p
=0,04). Применение
S. boulardii
совместно с
L. acidophilus
,
L. rhamnosus
и бифидобактериями показало несколько худшие результаты (–1 день,
p
=0,06) [44]. Метаанализ S. Feizizadeh и соавт. [18], анализировавших данные 22 РКИ, также показал укорочение диарейного периода в среднем на 19,7 ч на фоне приема
S.boulardii
. В другом метаанализе H. Szajewska и соавт. [45] обратили внимание на снижение продолжительности диареи на фоне приема
L. acidophilus
LB (на 21,6 ч).
По данным систематического обзора, выполненного J. Sniffen и соавт. [2] и включавшего данные 61 РКИ, пробиотики на основе S. boulardii
I-745,
L. rhamnosus
GG,
L. reuteri
17938,
L. acidophilus
LB,
L. casei
DN114001, смесь 4 штаммов
Bac. clausii mix
(O/C, N/R84, T84, Sin8), а также VSL#3 значительно улучшали результаты лечения острой диареи у детей.
Согласно рекомендациям ВГО, применение пробиотиков при острой диарее безопасно, способствует снижению ее тяжести и продолжительности как минимум на 1 день. Однако данный эффект является штамм-специфичным. Следует отметить, что штаммы, эффективные при диарее у детей и взрослых, различны [13].
Таким образом, с позиций доказательной медицины, на сегодняшний день оправдано применение пробиотиков для лечения и профилактики следующих нозологий: антибиотико-ассоциированной диареи у взрослых и детей, диареи, ассоциированной с Clostridium difficile
, острой инфекционной диареи у детей и взрослых, эрадикационной терапии, язвенного колита, синдрома раздраженной кишки. Выбор пробиотического продукта должен базироваться на нозологии, в связи с этим в его состав должны входить штаммы с доказанной эффективностью при данном заболевании. Следует выбирать оптимальную форму выпуска препарата (лиофилизат, капсулы с кишечно-растворимой оболочкой). Кроме того, необходимо учитывать правильное оформление упаковки, которая обязательно должна содержать информацию о роде, виде, штамме бактерий, входящих в состав пробиотика, адекватной дозировке (оптимально 109—1010 КОЕ).
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflict of interest.
Сведения об авторах
Кайбышева В.О. — к.м.н., с.н.с., https://orcid.org/0000-0003-0114-3700, e-mail:[email protected];
Никонов Е.Л. — д.м.н., проф., https://orcid.org/0000-0002-5231-711X
Автор, ответственный за переписку
: Кайбышева В.О. — e-mail:[email protected]
Кайбышева В.О., Никонов Е.Л. Пробиотики с позиции доказательной медицины. Доказательная гастроэнтерология
. 2019;8(3):45-54. https://doi.org/10.17116/dokgastro20198031
Жидкие пробиотики при приеме антибиотиков – быстрый эффект!
Все пробиотики разделяются на 2 группы: сухие и жидкие. Именно жидкие пробиотики содержат полезные бактерии в их первоначальной форме и начинают активную работу в организме уже спустя несколько часов, в отличие от сухих форм.
Сухие же пробиотики оказывают эффект только спустя 18 часов, а содержание продуктов синтеза бактерий слишком низко. Попадая в организм человека, большинство бактерий погибает сразу же, так как они не могут побороть кислую среду желудка.
Авторская линейка препаратов мирового лидера по биотехнологиям «Вектор-Баильгам» Экофлор, Бифидум Баг и Трилакт – жидкие пробиотики, в составе которых используются только натуральные компоненты и наиболее дружественные для человека бактерии. Их действие не имеет отсрочки и оказывает положительный эффект на весь желудочно-кишечный тракт.
Что такое микрофлора?
Микробиота или микрофлора тела человека – это все микроорганизмы, живущие с человеком в симбиозе, взаимовыгодном «сожительстве». Микробиота разных органов и систем отличается по своему составу: отдельно рассматривается микрофлора ротовой полости, отдельно – кожи, отдельно – желчных путей, влагалища и др.
Наиболее многочисленна и разнообразна микрофлора кишечника
. Она состоит из бактерий, грибов, дрожжей и прочих микроскопических «жителей», равновесие между которыми крайне важно для здоровья всего организма. Не будет равновесия – желудочно-кишечный тракт не сможет полноценно функционировать, усваивая все необходимые вещества из пищи.
Количество микроорганизмов в человеческом кишечнике достигает 50 триллионов, а их суммарный вес – 3 килограммов
.
В кишечнике здорового человека микробиота распределяется так:
- 1% – условно-патогенная микрофлора (клостридии, стафилококки, некоторые грибки);
- 99% – полезная микрофлора (лактобактерии, бифидобактерии, аэробы, энтерококки, кишечная палочка и др.).
Итак, если этот здоровый баланс (эубиоз) «покачнется» в сторону патогенных микроорганизмов, и их количество превысит 1% – в кишечнике разовьется дисбактериоз
.
Как правильно принимать пробиотики при приеме антибиотиков и после?
Препараты Бифидумаг Баг и Трилакт необходимо принимать в течение всего курса антимикробных препаратов, их дозировка увеличена вдвойне, а временной интервал между их приемом и приемом антибиотиков – не менее 1 часа.
Интервал времени между приемом препарата Экофлор и антибиотиками – 3 часа.
Принимая назначенный вашим лечащим врачом антимикробный препарат в комплексе с пробиотиком уже с первого дня лечения, ваша собственная микрофлора кишечника сохранится, делегируя большую часть функций на содержащиеся в препаратах полезные бактерии.
Они обеспечат подавление грибов сandida, стафилококка, протей, стрептококка и многих других бактерии, в том числе тех, которые устойчивы к антибиотикам.
Пробиотики оказывают воздействие на экосистему желудочно-кишечного тракта, стимулируя иммунные механизмы и неиммунные посредством соперничества и подавления болезненных микроорганизмов.
Бифидобактерии которые входят в состав пробиотиков Бифидумаг Баг, Экофлор и лактобактерии в составе пробиотика Трилакт устойчивы не только к действию антимикробных препаратов.Они прекрасно справляются с кислотами и щелочами, но главное – абсолютно безопасны даже при длительном приеме и повышенных дозировках.
Пробиотики содержат максимально высокий титр активных бактерий (количество колониеобразующих единиц в одном миллилитре препарата) 10 в 12 степени. Для восстановления необходима плотность бактерии не менее 500 000 на 1см2 желудочно-кишечного тракта, чему и соответствует титр пробиотиков «Вектор-Баильгам».
Благодаря этому, пленка из собственных бактерий нормофлоры организма быстро восстанавливается и запускается защитный механизм.
Клинические и экспериментальные исследования подтверждают: пробиотики оказывают благоприятное воздействие на метаболические процессы в кишечнике (антиканцерогенный эффект), промежуточный обмен (к примеру, на детоксикацию печени), на стимулирование собственных защитных сил.
Пробиотики авторской линейки не содержат вредных добавок, вкусны и имеют приятный аромат, поэтому особенно понравятся нашим главным пациентам – детям.
Препараты пробиотики «Вектор-Биальгам» обладают патентами на штаммы бактерий, состав среды и технологии изготовления, их изготовление осуществляется согласно требованиям международного стандарта производства лекарственных препаратов.
Бифидум Баг, Трилак и Экофлор можно приобрести на сайте , ценовой диапазон на каждый препарат от 700 рублей, комплект включает 10 флаконов Бифидум Баг и Трилакт, Экофлор – 10 упаковок.
Когда назначают пробиотик?
Прием антибиотиков необходим для лечения (если его назначает врач). Но антимикробные препараты убивают все бактерии. Таким образом, вместе с возбудителями болезней лекарства убивают хорошие бактерии в кишечнике, оставляя тело беззащитным против патогенов, таких как быстрорастущие Candida albicans. После курса антибиотиков эти дрожжи могут быстро стать доминирующим в тонкой кишке.
Употребление пробиотиков до, во время и после курса антимикробных препаратов может помочь сохранить баланс микроорганизмов в пищеварительной системе. Многие страдающие Candida сомневаются в этом, думая, что антибиотики быстро уничтожат хорошие бактерии в пробиотиках. Однако исследования показали, что пробиотики являются чрезвычайно эффективными во время антибиотиков.
Как правильно выбрать пробиотики?
Выбор пробиотиков, как и любых других биологически активных препаратов, стоит доверить врачу, который сможет проанализировать все возможные противопоказания. Особенно внимательно следует отнестись к подбору пробиотиков, если у пациента есть аллергия или какие-либо серьезные проблемы со здоровьем (онкологические заболевания, иммунодефицит и др.).
Но общие факторы, которыми врач может руководствоваться при выборе пробиотиков, обычно таковы:
- Возраст пациента
. Молодой и практически здоровый человек, ведущий активный образ жизни, может принимать самые простые пробиотические препараты, содержащие 1–2 штамма полезных бактерий. А вот пожилому пациенту подойдут более «серьезные» пробиотики, содержащие большее количество штаммов. - Количество колоний (КОЕ, колониеобразующие единицы)
. Многие колонии полезных бактерий, содержащиеся в пробиотиках, погибают в верхних отделах пищеварительного тракта, не достигая «конечной цели». Поэтому есть смысл принимать пробиотики с высоким количеством КОЕ – от 15 до 100 миллиардов. - Форма выпуска и условия хранения
. Пробиотические препараты выпускаются не только в форме капсул, но и в виде порошка для приготовления суспензии. Для людей с активным образом жизни приготовление суспензии будет лишней «головной болью», что может помешать пройти полноценный курс восстановления микрофлоры – поэтому таким людям лучше отдавать предпочтение капсульной форме. Что же касается хранения – некоторые пробиотики необходимо хранить в холодильнике, иначе содержащиеся в них живые бактерии быстро погибают. То есть, такие препараты нельзя взять с собой в путешествие или на работу – это тоже нужно учитываться при планировании курса.