Причины развития боковой кисты шеи
Боковая киста шеи или бранхиогенная опухоль (название заболевания произошло от греческого слова «kystis»- пузырь) относится к врожденным доброкачественным опухолевым образованиям, которая является следствием патологического эмбрионального развития плода. Многолетние исследования указывают на прямую связь с аномальным внутриутробным развитием плода на начальном сроке беременности.
Уже начиная с четвертой недели беременности происходит формирование у зародыша жаберного аппарата, состоящего из 5-и пар полостей или «жаберных карманов», жаберных щелей и соединяющих их дуг, участвующих в развитии и формировании структур головы и шеи ребенка. При нормальном анатомическом развитии плода жаберные карманы постепенно зарастают, но в некоторых случаях, они сохраняются и образуют различные виды кист (боковая, срединная).
Этиология срединной кисты шеи, её клинические проявления
Кисты в шейной области представляют собой полое опухолевидное образование, заключённое в капсулу, находящееся на передней поверхности шеи. Внутри они заполнены жидкостью или массой кашеобразной консистенции. Предпосылки к их формированию закладываются на четвёртой‒восьмой неделе эмбрионального развития. Нередко проблема сочетается с врождённой фистулой. Бывает и так, что она появляется позже из-за нагноения кистозного формирования.
Чаще всего срединные кисты (СК) выявляют у пациентов детского возраста в период от четырёх до четырнадцати лет. Они находятся между висцеральными дугами и в норме, должны были исчезнуть по мере развития плода. Этого не происходит если имеются анатомические аномалии развития дуг. Формирование кисты происходит при перемещении зачатка ЩЖ из области формирования на место её дальнейшего развития: на передней шейной поверхности.
На долю СК приходится 40% от всех кистозных формирований в шейной области. На приёме врач обнаруживает плотное образование диаметром до 20-ти мм, имеющие чёткие границы, спаянное с подъязычной костью, отличающееся небольшой подвижностью. Иногда оно локализуется в корневой язычной области: в этом случае оно является незаметным снаружи, однако проявляет своё присутствие приподниманием языка, нарушениями речи и сложностями с актом глотания.
Гнойные процессы СК развиваются в 60%; они сопровождаются следующей симптоматикой:
- Увеличение формирования в размере;
- Повышение болезненности;
- Отёки и покраснение кожного покрова;
- Формирование фистулы при вскрытии гнойника;
Фистула может открыться непосредственно на шее или в ротовой полости между корнем и телом языка, или — на его передней поверхности.
Признаки и симптомы боковой кисты шеи
Боковая киста шеи представляет собой безболезненное образование округлой формы с четкими границами, имеющее плотную и эластичную консистенцию, которая располагается в области так называемого «сонного треугольника шеи». Как правило, кожа над боковой кистой достаточна подвижна и не имеет изменения цвета кожного покрова. Клиническая практика показывает, что боковые кисты могут достигать значительных размеров, что и приводит к сдавливанию в области гортани, трахеи и вызывает не только дисфагию, нарушение дыхательной функции, но и расстройство речи человека. Обычно наличие боковой кисты шеи не представляет опасности здоровью, но тем не менее, вследствие скрытой формы заболевания, шейная киста может развиться в злокачественную опухоль.
Раннюю стадию развития шейной кисты обнаружить бывает крайне сложно. Это связано с тем, что существует довольно много других болезней, имеющих сходную симптоматику. Однако существуют параметры симптомов наличия боковой кисты шеи, проявляющиеся вследствие различных инфекционных воспалительных процессов или травматизации :
— появление небольшой по размерам припухлости в области сонной артерии; — нарушение глотательного процесса пищи; — болевые ощущения вследствие давления на сосудисто-нервный пучок; — ощущение эластичного, безболезненного новообразования подвижного характера при пальпации; — увеличение лимфатических узлов на шее; — смещение гортани; — нарушение дыхания и дикции, наличие стридора ( свистящего звука при дыхании); — нагноение с образование абсцесса в случае инфицирования кисты.
Лечение
Лечение Б. к. и свищей только хирургическое. Операцию проводят под эндотрахеальным наркозом. Специальной подготовки обычно не требуется.
Иссечение Б. к. производят через поперечный разрез. Кисту осторожно отпрепаровывают (не вскрывая) от фасциального влагалища крупных сосудов. Затем полностью выделяют соединительнотканный тяж, идущий в глубину шеи. В ряде случаев для этого приходится пользоваться дополнительным разрезом по краю нижней челюсти (см. ниже). После удаления кисты рану послойно ушивают.
Рис. 2. Операция иссечения бранхиогенного свища шеи (вверху слева — овальный разрез кожи, включающий свищевой ход): 1 — через дополнительный разрез у угла нижней челюсти выведена мобилизованная часть свищевого хода; 2 — в просвет введен зонд (внизу рисунка), по которому произведена отсепаровка, свищевой ход перевязан.
Операцию иссечения бранхиогенного свища начинают с овального иссечения наружного отверстия (рис. 2). Затем выделяют свищевой ход, осторожно отсепаровывая его от плотных сращений с влагалищами крупных сосудов шеи. Для облегчения дальнейших манипуляций производят дополнительный разрез у угла нижней челюсти (над проекцией свища), куда выводят мобилизованную часть свищевого хода.
Затем в просвет свища вводят пуговчатый зонд, по которому отсепаровывают свищевой ход возможно ближе к глотке, перевязывают кетгутовой нитью и отсекают. При широких полных свищах проксимальную часть их на зонде выворачивают в полость глотки, отсекают, а образовавшееся отверстие ушивают. Рану зашивают наглухо.
В послеоперационном периоде назначают на 5—6 дней антибиотики широкого спектра действия и физиотерапевтические процедуры (токи УВЧ). Швы снимают на 8—9-й день. Дети нуждаются в диспансерном наблюдении 6—12 мес., т. к. при нерадикальном проведении операции могут возникнуть рецидивы.
Библиография:
Абрикосов А. Частная патологическая анатомия, с. 81, М., 1947; Баиров Г. А. Врожденные кисты и свищи шеи, в кн.: Хирургия пороков развития у детей, под ред. Г. А. Баирова, с. 94, Д., 1968; Всигловский Р. И. О боковых (так называемых жаберных) свищах и кистах шеи, Труды 7-го съезда российских хир., с. 191, Спб., 1908; Лурье Т. М. и Молоков С. А. К хирургическому лечению врожденных свищей и кист шеи, Хирургия, № 3, с. 63, 1961, библиогр.; Орлов В. С. К методике хирургического лечения боковых свищей шеи, Вестн, хир., т. 101, № 10, с. 118, 1968; он же, О методике фисту-лографии при врожденных боковых свищах шеи большой длины, там же, т. 100, № 2, с. 28; Bhaskar S. N. a. Bernier J. L. Histogenesis of branchial cysts, Amer. J. Path., v. 35, p. 407, 1959; Сaffey J. Pediatric X-ray diagnosis, Chicago, 1967; Kaufmann E. Lehrbuch der speziellen pathologischen, Anatomie, Bd 2, T. 3, S. 1488, B., 1960; Little J. W. a. Rickies N. H. The histogenesis of the branchial cyst, Amer. J. Path., v. 50, p. 533, 1967; Meyer H. W. Congenital cysts and fistulae of the neck, Ann. Surg., v. 95, p. 226, 1932.
Г. А. Баиров; И. М. Верткин (пат. ан ), Г. М. Земцов (рент.).
Диагностика боковой кисты шеи
Для подтверждения диагноза «боковая киста шеи» необходим дифференциальный подход к медицинскому обследованию с применением современного диагностического оборудования – компьютерная томография, УЗИ и при необходимости пункция.
Как правило, диагностику боковой кисты шеи выполняют при наличии у пациента осложнения, при котором уже наблюдаются заметное увеличение кисты в размерах, флегмона или характерный абсцесс. Очень важно при проведении диагноза кисты шеи исключить другие заболевания в области шеи, имеющие подобные проявления и сходные симптомы. Бранхиогенная киста может дифференцироваться со следующими заболеваниями шеи : липома шеи, лимфосаркома, лимфангиома, тератома шеи, лимфаденит, включая неспецифическую туберкулезную форму, опухоль гломуса ( блуждающий нерв), бранхиогенная карцинома, метастазы при онкологии щитовидной железы.
Диагностика боковой кисты шеи состоит из следующих этапов:
— полный сбор анамнеза болезни, включая наследственный фактор; — внешний осмотр с пальпацией области шеи и лимфоузлов; — компьютерная томография шеи с контрастированием для уточнения размеров опухоли, ее локализации, вида свища, содержимого полости; — УЗИ шеи; — пункция кисты ( по показаниям); — фистулограмма или окрашивание свищевого хода.
Диагностика
Перед тем, как приступить к хирургическому лечению кисты на шее, очень важно пройти диагностику. В первую очередь врач проведёт сбор анамнеза: узнает, как давно вы заметили кисту, какие симптомы при этом беспокоят. Затем врач осмотрит шею и проведёт пальпацию новообразования.
Дополнительно могут быть назначены следующие виды диагностики:
- Пункция кисты для взятия экссудата – это необходимо для гистологического исследования;
- Ультразвуковое исследование шеи – оно применяется в случае недостаточных данных или подозрении на какие-либо осложнения дополнительно могут назначить КТ или МРТ.
При необходимости проведения хирургического вмешательства назначают дополнительные исследования, чтобы исключить противопоказания к операции: общий и развернутый анализ крови и мочи, флюорография, электрокардиограмма и т.д.
Лечение боковой кисты шеи
Лечение боковой (бранхиогенной) кисты проводится только хирургическим путем. Во избежание осложнений, развития воспалительных процессов и нагноений, проводить операцию по удалении кисты нужно как можно раньше. В наше время операции по радикальному рассечению кисты не относятся к сложным оперативным вмешательствам, но требуют высокого профессионализма, внимания и опыта, так как оставшиеся частички эпителия новообразования могут в дальнейшем вызвать рецидив с последующим хирургическим лечением.
Данные операции проводятся под эндотрахеальным наркозом (интубирование трахеи), длительность операции от 30 минут до одного часа в зависимости от локализации опухоли, возраста пациента и сложности случая. По окончании операции пациенту проводят антибактериальное, противовоспалительное лечение. Физиотерапевтические процедуры и УВЧ. Через пять-семь дней после операции снимаются швы. Для исключения рецидива пациент находится на диспансерном наблюдении в течение одного года.
После операции
Как правило, после операции пациенту требуется в течение 1-2 дней находиться в стационарных условиях под внимательным присмотром медицинских работников. При удовлетворительном самочувствии и отсутствии осложнений пациента выписывают домой. Реабилитационный период составляет 2-3 недели. В течение этого времени запрещено принимать горячие ванны, посещать баню, сауну и т.д. Для исключения осложнений врач может назначить антибактериальную или противовоспалительную терапию. Спустя месяц после операции требуется сделать контрольное УЗИ.
Позаботьтесь о себе – обратитесь к доктору при первых подозрениях на кисту шеи! Врач определит тактику лечения и даст рекомендации по наблюдению и образу жизни. Будьте здоровы!
Особенности развития шейной кисты и лечения в детском возрасте
Боковые кисты шеи у новорожденных и детей младшего возраста протекают в латентной форме и не выражаются клинической симптоматикой до тех пор, пока не появляется провоцирующий фактор – травматизация ребенка, появление респираторной инфекции или других воспалительных процессов. Иногда таким фактором может стать и гормональная перестройка организма.
Клиническая практика показывает, что у детей формированию боковой кисты всегда предшествуют ОРЗ, грипп и другие заболевания верхних дыхательных путей. Прослеживается связь опухоли с лимфатическими путями, при которых происходит проникновение микробов патогенного характера во внутреннюю полость кистозного образования, которые вызывают нагноение.
В детском возрасте хирургическое лечение боковой кисты проводят от трех лет вне стадии обострения. Но в случае серьезных осложнений, ведущих к угрозе жизни, хирургическое вмешательство показано и в раннем возрасте ребенка.
Срединная киста шеи, срединный свищ шеи, боковая киста шщеи и боковой свищ шеи у детей.
Автор: к.м.н. Степаненко Н.С.
Кисты и свищи шеи у детей представлены как правило несколькими видами врожденных аномалий или объемными образованиями доброкачественной природы. Патология развития Щитовидно-язычного протока – срединная киста шеи или срединный свищ шеи. Аномалия развития жаберных дуг – бранхиогенные свищи и кисты – боковая киста шеи и боковой свищ шеи. Срединная киста шеи, срединный свищ шеи, боковая киста шеи, боковой свищ шеи – это врожденные аномалии развития, которые требуют хирургического лечения.
- Аномалии бранхиального аппарата (боковая киста шеи, боковой свищ шеи у детей).
Аномалии бронхиального аппарата включают гетерогенные группы врожденной патологии происходящие от неполного внутриутробного расщепления глоточных щелей и карманов. Фистулы, кисты, синусы и хрящевые остатки является клиническими манифестациями остатков эмбриоанальных жаберных дуг.
Все эти аномалии проявляются сразу после рождения, но многие из них клинически себя не проявляют долгое время. Спонтанные слизистые выделения из наружного отверстия часто является первым признаком наличия бокового свища шеи у ребенка. Первым клиническим проявлением боковой кисты и бокового свищ шеи у детей может быть и инфицирование кисты или свищевого хода, как следствие того, что густая слизь не способна самостоятельно спонтанно дренироваться, и в ней начинают активно размножаться бактерии.
Диагностика боковой кисты и бокового свищ шеи у детей.
Наиболее частым признаком наличия свищей шеи является слизистые выделения из небольшого отверстия, которое может располагаться на любом участке вдоль переднего края грудино-ключично-сосцевидной мышцы, а так же на лице и подключичной области.
Хотя и существуют методы зондирования свищевого хода с введением красящих и рентгенконтрастных веществ, однако, с нашей точки зрения, применение их не оправдано, особенно у маленьких детей. Информативность и достоверность этих методов диагностики боковой кисты и бокового свищ шеи у детей невысокая, при этом доставляет болезненные неприятные ощущения ребенку и может стать причиной инфицирования свища. Анамнез, детальный осмотр и знания эмбриологии данной патологии вполне достаточны для диагностики и правильного лечения.
Лечение боковой кисты и бокового свищ шеи у детей только оперативное.
Цель лечения при данной аномалии – полное иссечение кисты и/или свищевого хода до основания и перевязка у основания. С технической точки зрения результаты лечения боковой кисты и бокового свищ шеи у детей всегда лучше, если образование удаляется до ее инфицирования (легче удалить, меньше косметический дефект после операции и ниже вероятность рецидива). Если на момент обращения имеется течение воспалительного процесса, то производят дренирование очага и назначение антибактериальной терапии и местного лечения. Только после стихания воспалительного процесса производят операцию. Оперативное вмешательство после воспалительного процесса или на фоне хронического воспаления боковой кисты и бокового свищ шеи у детей более сложны, в связи со спаячным процессом и исчезновения нормальных анатомических ориентиров, что по данным статистики приводит к увеличению % рецидива. Именно поэтому оперативное вмешательство при боковой кисте и боковом свище шеи у детей не противопоказано в раннем возрасте и показания к операции формируются с момента выявления, с целью произвести оперативное вмешательство до возникновения воспалительных осложнений.
Операцию проводят под общей анестезией, обычно требуется эндотрахеальная интубация. Хирургом используется 3-4 кратное оптическое увеличение, что позволяет визуализировать абсолютно все структуры даже у детей грудного возраста и избежать повреждения нервов и выполнить радикальное удаление свищевого ходя до основания.
Выполняют окаймляющий разрез вокруг свищевого отверстия. Далее полное выделение его хода, перевязка и отсечение его у основания. Очень важно избежать разрыва свища и выполнить полное удаление ее тканей, что необходимо для профилактики рецидива. В некоторых случаях, при большой длине свища требуется выполнение двух разрезов.
- Щитоязычный кисты (срединные кисты шеи, срединные свищи шеи у детей).
Эмбриогенез щитоязычных кист (срединная киста шеи, срединный свищ шеи) непосредственно связан с развитием щитовидной железы, подъязычной кости и языка. Развитие дивертикулярного зачатка щитовидной железы происходит в области будущего слепого отверстия языка, в период между 4-ой и 7-ой неделях гестации. По мере развития языка щитовидный дивертикул опускается в претрахеальное пространство на шею, продолжая однако быть связанным со слепым отверстием. В это же время из 2-й жаберной дуги возникает подъязычная кость. В результате этих нескольких одновременно протекающих процессов щитоязычный проток может оказаться спереди или сзади от подъязычной кости, но чаще всего проходит сквозь него. В норме, проток исчезает к тому времени как щитовидная железа достигает поверхности шеи. Кисты могут возникать в любом месте на пути миграции щитоязычного протока на шею, если процесс его опускания почему-либо останавливается и проток не облитерируется.
Обнаружение кист щитоязычного протока (срединная киста шеи, срединный свищ шей у детей) иногда сложнее чем аномалии бранхиального аппарата. Они располагаются глубоко, в толще мягких тканей шеи. Как правило их обнаруживают в более старшем возрасте, так как из за выраженной подкожножировой клетчатки у грудных детей выявление срединной кисты шеи кисты сильно затрудняется. Соединяясь с ротовой полостью через слепое отверстие, срединные кисты у детей могут инфицироваться микробной флорой из полости рта. Некоторые дети могут ощущать неприятный привкус во рту, из за спонтанного дренирования содержимого кисты в ротовую полость. Как и в первом случае осмотра, анамнеза и пальпации достаточно для установки диагноза. Иногда, в более сложных случаях, можно воспользоваться ультразвуковым исследованием.
Дифференциальный диагноз срединной кисты шеи у детей проводят с аденопатией, кистозной гигромой, опухолями лимфатической ткани, болезни щитовидной и паращитовыдных желез.
Лечение. Лечение срединной кисты шеи и свища у детей только хирургическое. Операция показана для предотвращения инфицирования, а так же небольшого возможного риска малигнизации кисты (1%). В некоторых случаях операция показана из-за негативных ощущений в области кисты, болевого синдрома, резкого увеличения в объеме срединной кисты шеи у ребенка. Воспалительный процесс нередко возникает у детей на фоне ОРВИ, что тоже обуславливает более раннее выполнение оперативного вмешательства, то есть до начала посещения ребенком детского сада и школы.
Операция при срединной кисте шеи у ребенка выполняется под эндотрахеальным наркозом. Разрез выполняется по кожной складке на шее, на границе с областью диафрагмы ротовой полости. То есть наивысшей точке на шее, что позволяет добиться идеального косметического результата – такой шов практически не виден. Ткань кисты резко отличается от других тканей, однако может быть тесно с ними связана. В 1920 г. Sistrunk предложил иссекать вместе с кистой центральную часть подъязычной кости как необходимый компонент вмешательства, направленный на предотвращение рецидива. Дальнейшие исследования подтвердили необходимость частичной резекции подъязычной кости. Именно в таком варианте и производится в настоящее время операция при срединной кисте шеи у ребенка. После удаления головки подъязычной кости, мышцы сводятся и сшиваются нерассасывающимися нитками. Иногда требуется установки страховочного дренажа.
Осложнения и частота рецидива. Основная сложность оперативного вмешательства при срединной кисте шеи и при срединном свище шеи является локализация патологии. Шея – это наиболее анатомически сложная область, с огромным количеством сосудов и нервов, идущих от голове ко всему телу. Все опреативные вмешатвельства на шее выполняются с использованием оптического увеличения, с четким представлением анатомии шеи и поднижнечелюстной области. Нечастым, но грозным осложнением является кровотечение из раневой поверхности, которое может привести к образованию гематомы и сдавлению дыхательных путей. Для предотвращения этого необходим тщательный гемостаз и установка страховочного дренажа. Так же описаны случаи повреждения хрящей гортани, щитовидной железы и нервов.
Частота рецидива срединной кисты шеи у детей составляет в среднем 2-8 %. В отделении ДГКБ №13 им. Филатова мы добились снижения % рецидива до 1,5%, что является очень хорошим результатом. Рецидивы более характеры у детей после повторных операция и на фоне воспалительного процесса. Проявляется обычно в течении первого года после операции. В основном рецидив срединной кисты шеи и срединного свища шеи связан с неполным удалением патологической ткани, неадекватной резекцией головки подъязычной кости. В редких случаях имеются несколько свищевых протоков, обнаружение которых является очень сложным. Рецидивы после второй операции случаются значительно чаще, от 25% до 30%.
3.Дермоидные и эпидермоидные кисты шеи.
Дермоидные кисты с эмбриологической точки зрения представляют собой эктодермальные элементы, расположенные под кожей. Дермоиды содержать сальные железы, волосяные фолликулы, соединительную ткань и сосочки. Внутри кистозной полости как дермоидов, таки и эктодермоидов имеется сальное содержимое. Наиболее часто дермоидные кисты у детей располагаются на лице, но могут располагаться и на шее. Эти кисты могут быть приняты за срединные кисты шеи. Однако дермоид располагаются более поверхностно и не соединен с подъязычной костью или другими шейными структурами.
Методом выбора лечения является их иссечение.
Видео оперативного вмешательства:
Вебинар посвященный кистам шеи:
Прогноз лечения боковой кисты шеи
Прогноз боковой кисты шеи зависит от следующих факторов:
— общее состояние здоровья пациента; — возраст; — размер кисты и ее локализация по отношению к важным органам, крупным сосудам; — длительность развития кисты; — формы кисты – воспаление, нагноение; — содержание полости – гной или экссудат; — вид фистулы; — наличие или отсутствие хронических заболеваний.
В целом прогноз от лечения боковой кисты шеи можно считать благоприятным. Риск перерождения боковой кисты в злокачественную форму крайне мал.
Предоперационный период:
Удаление кисты шеи выполняется под общим наркозом. С целью выявления возможных противопоказаний к наркозу перед операцией пациент проходит несложное предоперационное обследование. Стандартное предоперационное обследование включает в себя клинический и биохимический анализ крови, кровь на свертываемость, определение группы крови и резус-фактора, анализы крови на гепатиты В и С, ВИЧ, сифилис; общий анализ мочи, ЭКГ. В день операции пациент осматривается анестезиологом.
Существует ли профилактика бранхиогенной шейной кисты?
К сожалению, не существует профилактических мер по предупреждению развития данного заболевания в связи с ее характером аномального внутриутробного зарождения. Скорее всего это вопрос для генетиков, занимающихся проблемами этиологии и патогенеза врожденных аномалий эмбрионального развития. Но, если все-таки боковая киста определена, то малышам рекомендовано динамическое наблюдение до трех лет с периодическими осмотрами раз в 3-и месяца. Дети должны проходить регулярную диспансеризацию с обязательным осмотром ЛОР-врача, который сможет контролировать развитие опухоли и исключить различные риски и осложнения.
Виды новообразований
Поражение кожных покровов в результате разрастания клеток образуют уплотнения различного рода и размера: от горошинки до грецкого ореха. В зависимости от характера патологии образования бывают:
- доброкачественные;
- злокачественные;
- пограничные (предраковые).
Образования доставляют физический и эстетический дискомфорт ребенку, но самая главная опасность заключается в их перерождении из доброкачественной опухоли в злокачественную. Определить характер образования под кожей может только врач.
В этой связи заметим, что помимо отолариноголога решение проблем данного рода может быть связано с посещением других узкопрофильных специалистов. В зависимости от этиологии и характера уплотнений лечением могут заниматься дерматолог, хирург, эндокринолог и онколог. При необходимости ЛОР-врач направит пациента к соответствующему специалисту.
Клинический случай в отделении гортани ФГБУ НМИЦО ФМБА России
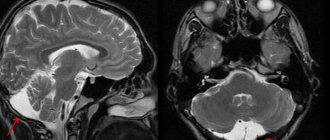
Пациентка М., 26 лет, 20.06.2016 года обратилась за медицинской помощью к специалистам отделения заболеваний гортани ФГБУ НМИЦО ФМБА России с жалобой на наличие образования на шеи справа. Со слов пациентки образование появилось в сентябре 2015 года, был отмечен постепенный рост. После проведения МРТ исследования и УЗИ шеи выставлен диагноз «боковая киста шеи». Справа на боковой поверхности шеи визуализируется контуры кисты от сосцевидного отростка височной кости до ключицы, при пальпации плотная, поверхность гладкая.
Вид шеи пациентки до операции | Снимки МРТ пациентки М. | |
21.06.2016 года пациентке было выполнено удаление доброкачественного образования шеи.
Операция по удалению боковой кисты пациентке М. | ||
Размер удаленной опухоли: 20 см на 6 см
В послеоперационном периоде пациентка М. получала антибактериальную терапию, шов удален на 7-е сутки.
Выписана 29.06.2016 года с улучшением.
Фото пациентки сразу после операции | Фото пациентки при выписки |
Фибромы, папилломы, атеромы и др.
Удаление фибром, папиллом, атером выполняется либо хирургическим путем — через минимальный разрез кожи, либо с помощью лазера. В некоторых случаях требуется комбинация хирургического и лазерного методов лечения.
При хирургическом удалении образования накладывается косметический внутрикожный шов, после снятия которого, рубец (шрам) практически незаметен.
Длительность операции: полчаса. Обезболивание: местная анестезия. Сразу после процедуры, вы можете приступать к обычному режиму дня. Снятие швов (в случае хирургического удаления) через 7 дней после операции.