Межпозвоночные грыжи грудного отдела позвоночника, называемого еще торакальным, представляют собой довольно редкое явление. Это обусловлено, главным образом, низкой подвижностью грудного отдела. Поэтому на долю грыж дисков в нем припадает не более 1% от всех заболеваний позвоночника. Но именно в этом и кроется основная опасность этой патологии. Поскольку она может сопровождаться симптомами, схожими с проявлениями сердечно-сосудистых заболеваний, это часто приводит к неправильной постановке диагноза и соответственно назначению лечения, которое не будет оказывать никакого влияния на основную причину нарушения состояния человека, т. е. межпозвонковую грыжу. Таким образом, время будет упущено, грыжа будет прогрессировать, а самочувствие больного ухудшаться.
Что такое грыжа живота?
Выхождение внутренних органов брюшной полости и малого таза через имеющиеся отверстия за пределы своей анатомической зоны под общие наружные покровы или в другую область именуются грыжей живота. В отличие от пролапса (выпадение) и эвентрации (разгерметизация), грыжевое выпячивание обязательно состоит из трёх составляющих:
- Ворота (место выхода).
- Мешок (часть брюшины).
- Содержимое (внутренние органы и структуры).
Наиболее часто в грыжевом мешке находятся петли кишечника и большой сальник.
MBST-терапия
MBST-терапия представляет собой усовершенствованную ядерно-магнитную резонансную технологию. Она используется в терапевтических целях при проблемах с опорно-двигательной системой. Подобная процедура при торакальной позвоночной грыже помогает не только ослабить болезненные ощущения, но и избавиться от необходимости проведения операции.
Записаться на процедуру MBST-терапии для лечения грыжи грудного отдела позвоночника можно в АртроМедЦентре.
Симптомы при грудном позвоночном грыжевом выпячивании сложно поддаются консервативному лечению, в особенности на последних этапах развития патологии. Как следствие, использование такого лечения целесообразно исключительно в том случае, если удалось достичь положительных результатов на протяжение полугода после начала терапии.
Классификация
Узнать, какие бывают грыжи, поможет классификация:
- по происхождению − врождённые и приобретённые;
- по наличию осложнений − свободные, хронически осложнённые (невправимые) и остро осложнённые (ущемлённые, воспалённые и т. д.);
- по месту расположения грыжевых ворот − пупочные, околопупочные, паховые, бедренные, белой линии живота, промежностные, поясничные, запирательные, седалищные, спигелиевой линии;
- по строению − одно- и многокамерные;
- по количеству − единичные и многочисленные.
Точно определить вид грыжи живота может только врач.
Наружные
Грыжи, выходящие наружу вместе с пристеночным листком брюшины, а также через «слабые места» в мышечно-сухожильном слое брюшных стенок и тазового дна, в том числе без повреждения кожного покрова, называются наружными. Грыжевые ворота могут сформироваться в области естественных анатомических областей (бедренное кольцо, треугольник Пети и другие) или в участках, которые подверглись негативному воздействию (после операций, травм, некоторых заболеваний).
Внутренние
Данный тип грыжи живота характеризуется внутренним расположением. Патология локализуется в карманах (складках) брюшной или грудной полости, проникая через анатомические или приобретённые дефекты в диафрагме.
Врожденные
Во время внутриутробного периода, в силу разных причин, происходит недоразвитие брюшной стенки живота или формируются её аномалии. Это становится основой для образования патологии.
Приобретенные
Этот вид грыжи живота формируется в процессе жизни человека. Под влиянием многочисленных факторов вначале появляется грыжевой мешок. Затем под действием повышенного давления в брюшной полости в него попадают внутренние структуры и органы, выходя наружу.
Осложненные
Опасность такого заболевания, как грыжи живота (особенно невправимой) в том, что оно способно внезапно привести к серьёзным осложнениям:
- окончательная невправляемость;
- воспаление, «источником» которого могут быть внутренние, либо внешние инфекционные агенты;
- ущемление;
- копростаз;
- повреждение грыжевого содержимого (разрыв органа, кровотечение из травмированного сосуда и так далее).
Любое обострение при грыже живота является поводом для экстренного обращения за медицинской помощью.
Неосложненные
Протекающая без осложнений грыжа – это заболевание, которое требует динамического наблюдения и лечения у хирурга. Следует учитывать, что она может в любой момент изменить свой статус и стать осложнённой патологией.
Диагностика патологии грудного отдела
Диагностируют заболевание на основании анамнестических данных, результатов неврологических тестов и инструментальных методов исследования грудного отдела позвоночника. Первостепенную роль в диагностике играют способы визуализации соответствующей области костно-мышечной системы.
Наиболее точным в постановке диагноза признан метод магниторезонансной томографии. Посредством МРТ послойно визуализируются мягкие околопозвоночные структуры и все составляющие позвоночника, включая межпозвонковые диски, спинной мозг, нервно-сосудистые образования. Благодаря МРТ специалист получает нужный массив информации:
- место расположения и направление очага, его объемы;
- состояние прилегающих костных структур, суставов и связок;
- уровень поражения нервных корешков, спинальных сосудов;
- состояние спинного мозга и сагиттального размера спинномозгового канала;
- наличие сопутствующих заболеваний в исследуемом отделе (н-р, гемангиомы позвонка, опухоли спинного мозга, нейриномы, спондилеза и др.).
Пример визуализации компьютерной томографии.
Если МРТ по каким-либо причинам пациент не может пройти, ему порекомендуют второй по диагностической ценности способ визуализации – компьютерную томографию. Однако КТ хоть и визуализирует грыжу, но не располагает возможностями достоверного определения параметров выпячивания и степени спинальной компрессии. Наименьшие сведения относительно подтверждения и характеристики болезни предоставляет обычная рентгенография, так как она позволяет оценить лишь костные структуры, поэтому к ней обращаются изредка.
В качестве дополнительных методов обследования больному могут быть рекомендованы электронейромиография (оценка биоэлектрических потенциалов скелетных мышц) и миелография (исследование с контрастом ликворопроводящих путей). Также при дифференциальной необходимости пациента могут направить на прохождение:
- рентгена или флюорографии легких (для исключения/обнаружения воспаления легких, плеврита, легочных новообразований);
- ультразвуковой допплерографии (УЗДГ) коронарных сосудов и ЭКГ (чтобы исключить/выявить сердечные патологии);
- гастроскопии ЭГДС, УЗИ органов пищеварения (с целью опровержения/подтверждения болезней ЖКТ);
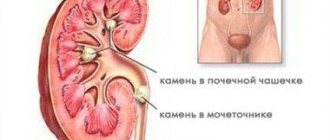
- УЗИ мочевыводящих путей и почек, урографии, анализа мочи (для исключения/подтверждения клубочкового нефрита, уролитиаза, пиелонефрита).
Виды грыжи живота
В зависимости от анатомической локализации выделяют типичные (частые) виды грыж живота и редкие формы. Преимущественно встречаются следующие грыжи:
- паховые (75%);
- послеоперационные (12%);
- бедренные (8%);
- пупочные (4%).
На долю всех остальных грыж живота приходится не более 1% случаев. Женскому полу свойственны бедренные и пупочные варианты, мужчинам – паховая локализация.
Паховые
Различают грыжи области паха:
- прямую (чаще встречается у пожилых людей, округлое выпячивание определяется возле паховой связки);
- косую (чаще диагностируется у детей и мужчин среднего возраста с одной стороны, обычно опускается в мошонку);
- скользящую.
В последнем случае одной из стенок грыжевого мешка является орган, частично прикрытый брюшиной (слепая кишка, мочевой пузырь). При прогрессировании заболевания, функция последних будет страдать, а человека начнут беспокоить характерные жалобы (запоры, нарушенное мочеиспускание и прочее).
Пупочные
Чаще выпячивания в области пупка диагностируют у детей, а также женщин, которым больше 40 лет. У малышей патология легко развивается из-за недоразвития пупочного кольца. У женщин провоцирующим фактором является растяжение мышечно-соединительных структур живота во время беременности и родов. Кроме того, выделяют эмбриональную грыжу пупочного канатика, связанную с аномалией внутриутробного развития.
Бедренные
Благодаря анатомическому строению данная грыжа живота у женщин появляется гораздо чаще, чем у противоположного пола. Она располагается в области одноимённого треугольника. Внешне наблюдается небольшое полусферическое выпячивание в зоне бедренно-пахового сгиба.
Грыжа белой линии живота
Между прямыми мышцами живота у человека имеется небольшая сухожильная полоска, называемая белой линией. Именно на этом участке появляются характерные выпячивания. У мужчин они встречаются в возрасте 20-40 лет, немного чаще, чем у женщин (после 40 лет).
Промежностные
Грыжевые образования могут локализоваться спереди или сзади межседалищной линии. Они наблюдаются преимущественно у женщин. В грыжевой мешок могут попасть мочевой пузырь или половые органы.
Боковые
Эти грыжи формируются по ходу спигелиевой линии и от прямых мышц живота. Их сложно дифференцировать. Нередко пациент впервые попадает к врачу уже с ущемлением образования.
Профилактика
Чтобы снизить вероятность образования или рецидива грыжи важно изменить образ жизни. В первую очередь следует:
- отказаться от курения и минимизировать количество употребляемого алкоголя;
- ежедневно заниматься ЛФК и выполнять упражнения на растяжку;
- дважды в год проходить курс мануальной терапии;
- избегать стрессов и изменить отношение к стрессовым ситуациям;
- спать не менее 7–8 часов;
- носить обувь на высоком каблуке не более 2 часов в сутки;
- посещать бассейн дважды в неделю;
- сбалансировать рацион, отказаться от вредных продуктов и придерживаться нормального питьевого режима (не менее 1,5 л воды в день);
- принимать витамины, в особенности группы В и ненасыщенные жирные кислоты (Омега-3).
Симптомы и признаки
Клиническая картина будет зависеть от локализации выпячивания и имеющихся осложнений. Чаще симптомы грыжи живота будут следующие:
- наличие самого образования;
- боль различной интенсивности, характера, с возможной иррадиацией и усилением при физической нагрузке, кашле, чиханье, повышенном газообразовании и запоре;
- нарушение работы органов, составляющих содержимое грыжевого мешка.
При возникновении осложнений, появится соответствующая симптоматика. Иногда помимо физических жалоб, пациентов беспокоит эстетический дискомфорт, связанный с наличием внешнего дефекта. Это может спровоцировать эмоциональные проблемы и депрессию.
Постановка диагноза
если симптомы, которые есть у пациента, указывают на наличие грыжи, необходим осмотр, инструментально обследование, а также применение ряда диагностических исследований. Полную картину заболевания поможет увидеть МРТ или КТ позвоночника. Эти методы не только помогают визуализировать выпячивание и его точную локализацию, но и дают возможность оценить состояние окружающих тканей, ширину позвоночного канала. Специалист при проведении томографии может менять шаг, с которым производится срез, чтобы попасть в нужную зону. К тому же томография не несет вреда организму и практически не имеет противопоказаний к проведению.
При помощи компьютерной диагностики выявляются также сопутствующие патологии, которые играют роль в дальнейшем лечении грыжи. Если обычная диагностика не дает нужной информации, может применяться обследование с контрастным веществом. Оно назначается редко, так как имеет ряд противопоказаний и может негативно отразиться на здоровье пациента.
Лечение грыжи живота
Единственным методом, позволяющим вылечить патологию, считается операция. Необоснованное использование бандажа только способствует травмированию грыжи живота и развитию осложнений. Повышается вероятность того, что вправимое выпячивание станет невправимым. Ношение бандажа рекомендовано только людям, у которых имеются противопоказания к хирургическому вмешательству. К последним относятся:
- возраст до года;
- острые инфекционные процессы в организме;
- хронические болезни и инфекции в стадии обострения;
- онкологический диагноз (за исключением стойкой ремиссии);
- патология системы крови;
- серьёзные болезни в стадии декомпенсации (сахарный диабет, цирроз печени и т. д.);
- недавно перенесённые инсульты и инфаркты, прочие «тяжёлые» состояния.
Нельзя проводить операцию беременным женщинам.
Хирургическое вмешательство
Вариантов оперативных техник при данной патологии много. При возникновении осложнений, показано экстренное вмешательство. При неосложнённых грыжах живота выполняется плановая операция. Она включает в себя следующие этапы:
- рассечение тканей над грыжевым образованием и области грыжевых ворот;
- выделение и вскрытие грыжевого мешка;
- возвращение внутренних органов «на место»;
- прошивание и перевязка шейки грыжевого мешка, его удаление;
- укрепление брюшной стенки собственными тканями или специальными средствами;
- наложение послойных швов.
Оперативное вмешательство может быть выполнено под местным, либо общим обезболиванием.
Народные средства
Когда болит грыжа живота, что делать и чего категорически делать нельзя – может ответить только врач. Данное заболевание не следует лечить дома с помощью народных рецептов, так как высока вероятность появления на этом фоне осложнений. Особенно опасна самодеятельность в отношении маленьких детей. Такими методами, как прикладывание монетки к пупочной грыже у грудничков и прочими, нельзя заменять врачебную консультацию.
Массаж при некоторых формах грыжи
Если у пациента имеется высокая вероятность развития грыжевого выпячивания в области живота, прекрасным средством профилактики является лечебный массаж. Ежедневное массирование животика рекомендовано всем малышам грудного возраста при отсутствии медицинских противопоказаний. Всем женщинам после родов также показаны массажные процедуры. Их назначают и после грыжесечения, чтобы тело быстрее восстанавливалось и в целях профилактики рецидива. Делать массаж при наличии сформированного грыжевого образования без разрешения врача нельзя.
Причины
Чаще всего с грыжами дисков грудного или торакального отдела позвоночника сталкиваются люди 25–40 лет, в особенности те, кто много времени проводит в сидячем положении, а также регулярно испытывает серьезные физические нагрузки. Поэтому наиболее часто они диагностируются у профессиональных спортсменов, сварщиков, швей, сотрудников офисов, программистов, водителей.
Основной причиной образования грыжевого дефекта межпозвонкового диска является остеохондроз, т. е. дегенеративно-дистрофические изменения в его тканях. Это может быть следствием возрастных изменений, малоподвижного образа жизни, чрезмерных физических нагрузок, ожирения, аутоиммунных заболеваний и ряда других факторов.
В любом случае диск, представляющий собой хрящевое фиброзно-хрящевое образование, начинает испытывать повышенные нагрузки, что приводит к нарушению его питания и износу тканей. Постепенно он обезвоживается, истончается и перестает справляться со своими природными функциями. В результате давление позвонков на него возрастает, что вызывает повышение давления внутри диска.
Поскольку его питание нарушено, образующие его наружную оболочку, называемую фиброзным кольцом, волокна теряют природную эластичность и упругость и в них возникают микроразрывы под действием давления внутреннего содержимого диска (пульпозного ядра). В результате уже происходит деформация формы диска, что называют протрузией. В таком состоянии уже в толщу фиброзного кольца проникает пульпозное ядро. Это сопровождается воспалительным процессом и болевыми ощущениями.
Если и на этом этапе не вмешаться в патологический процесс и не устранить действующие разрушающе факторы, диск продолжит деформироваться, поскольку процессы деструкции протекают значительно быстрее, чем регенерации. В конечном итоге под давлением пульпозного ядра фиброзное кольцо окончательно разорвется и содержимое диска получит свободный выход в позвоночный канал или переднюю часть позвоночника, что наблюдается крайне редко. Таким образом, формируются задние или дорзальные грыжи, представляющие серьезную угрозу.
При отсутствии лечения уже сформированная грыжа может переходить в заключительную стадию своего развития, т. е. от нее отделится выпавшая часть пульпозного ядра (секвестр). Это наиболее опасное состояние, так как этот кусок хряща может свободно перемещаться по позвоночному каналу, ущемлять, травмировать спинномозговые корешки, опускаться в область прохождения конского хвоста и таким образом провоцировать необратимые последствия вплоть до полного паралича.
Реабилитационный период
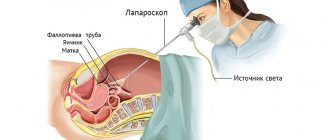
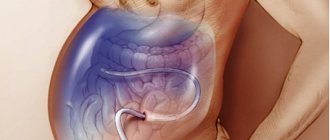
Если грыжа на животе была удалена лапароскопически в плановом порядке, реабилитация будет проходить намного легче и быстрее, чем после полостного вмешательства по поводу вызванного её осложнения. Поэтому хирурги настаивают на том, что затягивать с операцией, если к ней есть прямые показания, не стоит.
После хирургического лечения, пациент несколько часов или суток находится в палате, под присмотром медицинского персонала. Затем он выписывается домой. Дальнейшая реабилитация включает в себя:
- ходьбу и физическую нагрузку, сопоставимую с перенесённым вмешательством;
- полноценное питание с достаточным количеством жидкости;
- контроль массы тела;
- прогулки на свежем воздухе через три дня после операции;
- обязательные перевязки;
- приём лекарственных препаратов, прописанных врачом (антибиотики, слабительные и т. д.);
- ношение специального послеоперационного белья;
- нельзя наклоняться вперёд, делать гимнастику, поднимать тяжести и провоцировать повышение внутрибрюшного давления.
Для предупреждения рецидивов, даже после окончательного восстановления, желательно придерживаться данных рекомендаций.
Кто вас будет лечить?
В Инновационном медицинском центре работают врачи высшей категории, доктора и кандидаты медицинских наук, которые накопили большой опыт в лечении межпозвоночных грыж и помогли уже множеству пациентов:
Богданов Вадим Юрьевич – главный врач, ортопед — травматолог. Проходил стажировки в Германии по выполнению сложных артроскопических вмешательств, успешный опыт проведения тысяч операций. Читать подробнее о докторе.
Ронами Валерий Гусейнович – профессор, доктор медицинских наук, невролог, рефлексотерапевт и мануальный терапевт с 40-летним стажем работы. Читать подробнее о докторе.